La infección por coronavirus 2019 (coronavirus disease 2019, COVID-19) es una enfermedad infecciosa causada por el coronavirus del síndrome respiratorio agudo severo 2 (SARS–CoV-2, por sus siglas en inglés), que tiene importantes manifestaciones sobre el sistema cardiovascular1.
Esta enfermedad fue descrita los primeros días de diciembre de 2019 en la ciudad de Wuhan, capital de la provincia de Hubei – China, y gracias a su rápida expansión mundial fue declarada por la Organización Mundial de la Salud como pandemia el 11 de marzo de 2020. En el momento de escribir este editorial, según reportes del Ministerio de Salud Colombiano, la cifra de infectados en el mundo era de 1.015.466, la de muertes era de 53.190 y la de recuperados era de 212.229. Estados Unidos es el país con más infectados, seguido por Italia, España, Alemania, China y Francia2.
Para el caso de Colombia, cuyo primer paciente fue reportado el 6 de marzo de 2020, hasta el 2 de abril habían sido reportados 1.161 infectados, 19 muertes y 55 recuperados, con una proyección del Instituto Nacional de Salud para los próximos meses de 4 millones de contagiados, el 80% con síntomas leves, y posiblemente 3.000 muertes. La mortalidad varía entre 2,3% en China, 2,7% en Irán y 0,5% en Corea del Sur, pero puede llegar al 6% y al 9% en países como España e Italia2.
La infectividad de este virus es mayor que la del virus de la influenza, con un valor de Ro (número de reproducción que representa la infectividad) de 2 a 3.
Los síntomas y signos más relevantes son fiebre, tos, disnea, mialgias, fatiga y diarrea, aunque un 10% de los casos puede cursar sin fiebre y alteración del olfato y el gusto; estos dos últimos síntomas se han agregado recientemente. La mayoría de las personas tienen una enfermedad leve o no complicada (81%), mientras otros (19%) pueden desarrollar un cuadro severo conformado por neumonía, síndrome de dificultad respiratoria y choque cardiogénico (14% se maneja con oxigenoterapia y 5% amerita tratamiento en la unidad de cuidados intensivos). Pueden existir coinfecciones con otros virus, como los de la influenza3,4.
Con base en las recomendaciones del Consenso Colombiano liderado por la Asociación Colombiana de Infectología (ACIN) y el Instituto de Evaluación Tecnológica en Salud (IETS) a los pacientes con alteración de los signos vitales y de la oxigenación y/o factores de riesgo con sospecha de infección o infección confirmada por SARS–CoV–2, se les debe realizar hemograma, proteína C reactiva, transaminasas, bilirrubinas, función renal, LDH, CK, troponina, electrocardiograma (ECG) y dímero D. Un hemograma con presencia de linfopenia (linfocitos < 800), neutrófilos>10.000, trombocitopenia < 150.000), alteración de la función renal, dímero D muy alto y niveles de LDH>350 se considera de riesgo y ayudaría a definir la hospitalización y mal pronóstico. La radiografía de tórax o una tomografía con opacidades parenquimatosas con patrón de vidrio esmerilado /consolidación de distribución periférica y predominio basal pueden sugerir el diagnóstico por COVID–19 en un contexto clínico apropiado3,5.
Para el diagnóstico se deben seguir las recomendaciones del Ministerio de Salud para definir «caso», teniendo en cuenta que la prueba recomendada es la RT- PCR de SARS-CoV2/COVID-19 a personas sintomáticas. Adicionalmente, se debe realizar una segunda muestra a las 72 horas si la primera fue negativa y existe una alta sospecha de neumonía por COVID-19. Es importante recordar que la definición de caso varía en la medida que la infección progresa y la etapa de la pandemia que se esté cursando2,3.
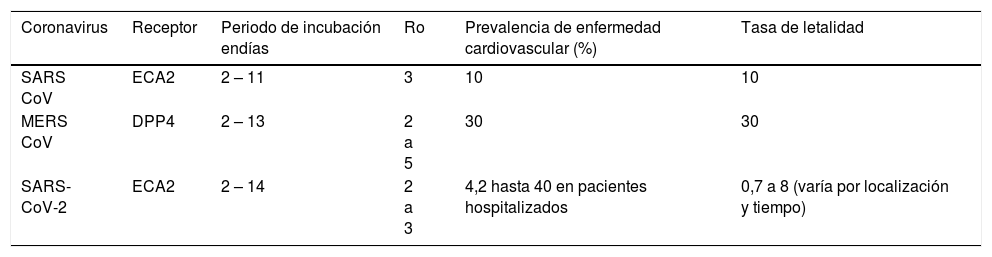
Las comparaciones y las características principales de los coronavirus se representan en la Tabla 15.
Comparación de coronavirus causantes de neumonía viral severa. SARS-CoV (severe acute respiratory syndrome coronavirus); Ro: número de reproducción viral; SARS–CoV2 (severe acute respiratory syndrome coronavirus 2); MERS CoV (Middle East respiratory syndrome coronavirus); ECA: enzima convertidora de angiotensina
| Coronavirus | Receptor | Periodo de incubación endías | Ro | Prevalencia de enfermedad cardiovascular (%) | Tasa de letalidad |
|---|---|---|---|---|---|
| SARS CoV | ECA2 | 2 – 11 | 3 | 10 | 10 |
| MERS CoV | DPP4 | 2 – 13 | 2 a 5 | 30 | 30 |
| SARS-CoV-2 | ECA2 | 2 – 14 | 2 a 3 | 4,2 hasta 40 en pacientes hospitalizados | 0,7 a 8 (varía por localización y tiempo) |
Desde el punto de vista cardiovascular, se mencionarán cinco puntos importantes a tener en cuenta en esta pandemia:
- 1.
Los pacientes con COVID – 19 y con enfermedad cardiovascular previa tienen un riesgo mayor de enfermedad severa y muerte
La mayoría de los estudios reportan un incremento significativo de la morbilidad y la mortalidad relacionado con la edad, con letalidad del 1,3% entre los 50 a 59 años, 3,6% entre los 60 a 69 años, 8% en edades entre 70 a 79 años y 14,8% en pacientes de 80 a más años. En los análisis de 44.672 pacientes confirmados en la ciudad de Wuhan la tasa de letalidad para los pacientes con cáncer fue de 5,6%, para hipertensos fue de 6%, enfermedad respiratoria crónica de 6,3%, diabetes mellitus de 7,3% y enfermedad cardiovascular de 10,5%, las cifras anteriores son mayores que la mortalidad total de la población que fue de 2,3%1,5,6. Un problema adicional e importante son los pacientes con insuficiencia cardiaca avanzada en manejo paliativo, esperando un trasplante o una asistencia ventricular de larga duración.
- 2.
La infección se ha asociado a múltiples complicaciones cardiovasculares de manera directa e indirecta e incluye: lesión miocárdica aguda, miocarditis, arritmias, tromboembolismo venoso
La lesión miocárdica se define como el aumento de los niveles de troponina, que puede ser de etiología isquémica o no isquémica incluyendo casos de miocarditis. La elevación de troponinas se asocia con una enfermedad más severa y mortalidad. Es importante establecer, con base en la cuarta definición de infarto, si se trata de un infarto de miocardio (IM) tipo 1 o un tipo 2 o es una miocarditis7. Estudios de cohorte de pacientes hospitalizados en China estimaron que la lesión miocárdica ocurre entre un 7 – 17% de pacientes hospitalizados y es más común en pacientes admitidos en la unidad de cuidados intensivos (UCI) (22.2% vs. 2.0%, p < 0.001) y entre pacientes que murieron (59% vs. 1%, p<0.0001)1,8.
Se han reportado casos de miocarditis fulminante explicados por la alta carga viral y un estado de estimulación proinflamatoria sistémica (tormenta de citoquinas). Desde el punto de vista fisiopatológico, las manifestaciones miocárdicas en estos pacientes consisten en una miocardiopatía por estrés o disfunción miocárdica relacionada con citoquinas, la cual ocurre en estados severos e imita al «síndrome hematofagocítico con linfohistiocitosis» secundaria o síndrome de activación del macrófago, caracterizado por una liberación de citoquinas fatal y fulminante. Aun no se ha reportado compromiso pericárdico, pero se requieren futuros estudios1,5,9.
Hay casos reportados de síndrome coronario agudo (SCA) compatible con infarto del miocardio tipo 1 en casos de infección por COVID-19, ya que la enfermedad puede llevar a ruptura de una placa vulnerable en pacientes con factores de riesgo. En casos de SCA con elevación del ST cada institución debe establecer su guía, pero reportes provenientes de China recomiendan la trombólisis si no hay contraindicación. Es importante tener en cuenta que los síntomas pueden sobreponerse entre un SCA y una infección con COVID-1910. Algunos pacientes pueden desarrollar SCA luego de la infección viral, parecido al aumento de los eventos luego de la infección por influenza.
Otra manifestación cardiovascular es la presencia de arritmias y en pacientes hospitalizados puede llegar a ser hasta el 16.7% según una cohorte en China. Esta alta prevalencia puede ser atribuible a alteración metabólica, hipoxia y/o alteración neurohormonal, inflamatoria o al uso de medicamentos que prolongan el QT.
La insuficiencia cardiaca (IC) puede estar presente hasta en un 23% de los pacientes con COVID-19. Esta puede ser por una descompensación de una IC o una nueva miocardiopatía asociada a miocarditis o miocardiopatía por estrés. En algunos casos puede evolucionar a choque cardiogénico o choque mixto, con requerimiento de soporte hemodinámico o asistencia pulmonar o ventricular de corta duración, como la membrana de oxigenación extracorpórea (ECMO). Se recomienda hacer una ecocardiografía urgente en aquellos pacientes que desarrollen insuficiencia cardiaca, arritmias, cambios en el ECG o cardiomegalia11,12.
La otra manifestación es el riesgo incrementado de tromboembolia venosa, con elevación del dímero D. La inflamación vascular puede contribuir a un estado hipercoagulable y de disfunción endotelial.
- 3.
Las terapias en investigación para tratar la infección por COVID-19 pueden tener efectos cardiovasculares secundarios
En la actualidad no hay terapias específicas y efectivas para los pacientes infectados con COVID-19, pero se están utilizando varios medicamentos, la mayoría en investigación, como ribavirina, remdesivir, lopinavir/ritonavir. Ribavirina y lopinavir/ritonavir están en estudio, pero se han utilizado en otras enfermedades como hepatitis C y HIV. El lopinavir/ritonavir puede prolongar el PR y el intervalo QT. Se recomienda valorar la medicación concomitante ya que interfiere con medicamentos antitrombóticos y con estatinas1,13,14.
Al tratamiento con antivirales se le han sumado inmunomoduladores, como la cloroquina e hidroxicloroquina; estos medicamentos bloquean la infección por el virus aumentando el pH endosomal, requerido para la fusión de la célula y el virus e in vitro tiene actividad inhibitoria para el SARS–CoV2; además pueden interferir con el metabolismo de los betabloqueadores (metoprolol, carvedilol, propranolol y labetalol) y pueden prolongar el QT. Se recomienda fortalecer el tema de reconciliación farmacológica vigilando las interacciones medicamentosas para disminuir riesgos adicionales y seguir la indicaciones sobre vigilancia del QT. Antibióticos, como la azitromicina, han sido utilizados en combinación con antimaláricos en diferentes estudios13,15.
- 4.
Medicamentos como los IECA (inhibidores de la enzima convertidora de angiotensina) o los BRA (bloqueadores del receptor de angiotensina), utilizados para la hipertensión y en insuficiencia cardiaca están en estudio sobre si pueden tener beneficio o no en los pacientes que los utilizan
Varios estudios han demostrado que el SARS–CoV-2, como otros coronavirus, puede utilizar la enzima convertidora de angiotensina 2 (ECA2) para entrar a la célula. Esta proteína es altamente expresada en células alveolares pulmonares. La ECA2 también tiene un papel en la protección pulmonar; por lo tanto, la unión del virus a esta proteína deteriora estas vías. En análisis retrospectivos se ha encontrado un beneficio de los BRA sobre otros antihipertensivos. El consenso sigue las recomendaciones actuales de las diferentes sociedades nacionales e internacionales en las que se sugiere no suspender y continuar el tratamiento con IECA/BRA (en ausencia de contraindicaciones específicas) en pacientes en riesgo o con infección confirmada por SARS–CoV-2, considerando los beneficios demostrados en el control de la presión arterial, la hipertrofia ventricular izquierda, la disfunción diastólica, la proteinuria, la insuficiencia cardiaca e incluso la mortalidad en escenarios específicos3,16.
- 5.
La situación de los trabajadores de la salud puede llegar a ser crítica si no se siguen las recomendaciones sobre medidas de protección y estos pueden ser huéspedes o vectores en la transmisión del virus
Se hace énfasis en que los trabajadores de la salud deben recibir acompañamiento, apoyo, estabilidad laboral y medidas de protección de acuerdo con el nivel de atención y gravedad.
Hay ciertas explicaciones que varios expertos han mencionado sobre lo difícil que puede ser lograr un adecuado control de la pandemia y su mayor letalidad a pesar de las medidas tomadas de aislamiento social y de lavado de manos, como la alta tasa de infección, la demora de los gobiernos en tomar decisiones, el comportamiento de la enfermedad —que puede ser asintomática o levemente sintomática—, la dificultad de algunos países para realizar pruebas a un mayor número de personas lo que lleva a un subdiagnóstico y, finalmente, algunas complicaciones y muerte que aparecen mucho más tarde del contagio (dos a tres semanas luego de la infección).
De manera complementaria, se debe trabajar en recomendaciones éticas y bioéticas donde adquieren un rol importante temas como triage para ingreso a unidades de cuidado intensivo, justicia distributiva, beneficio global, justa distribución de recursos, limitación del esfuerzo terapéutico, cuidados paliativos y estudios de investigación versus uso compasivo de medicamentos o procedimientos especiales, como la utilización de plasma de convalecientes.
Con este resumen he querido mencionar los problemas cardiovasculares más importantes y por esto, desde la presidencia de la Sociedad Colombiana de Cardiología y Cirugía Cardiovascular y la actual junta, con el apoyo del editor de nuestra revista el doctor Darío Echeverri, invitamos a las seccionales, los capítulos y grupos de trabajo a realizar revisiones, guías y recomendaciones prácticas fundamentadas en la literatura disponible y que sean de utilidad para todos los miembros de la sociedad y personal médico en general, que día a día se está enfrentando a esta pandemia, para utilizar la revista como órgano oficial para su difusión.
Conviene recordar las palabras del Papa Francisco cuando nos invita a trabajar juntos; él manifestó: «nos dimos cuenta de que estábamos en la misma barca, todos frágiles, pero al mismo tiempo importantes y necesarios, todos llamados a remar juntos», todos, pese a que nos desempeñemos en diferentes áreas de la Cardiología, pertenecemos a una única y nuestra Asociación Sociedad Colombiana de Cardiología y Cirugía Cardiovascular, y los invito a todos a remar juntos no solo en estos momentos difíciles, sino siempre.
Referencia no citada17.