Describir el comportamiento de los parámetros hemodinámicos en un grupo de individuos sometidos al estudio de monitoreo ambulatorio de la presión arterial.
Materiales y métodosEstudio observacional descriptivo sobre el comportamiento de los parámetros hemodinámicos en el estudio de monitoreo ambulatorio de la presión arterial en un grupo de pacientes atendidos en dos instituciones de Medellín.
ResultadosSe analizaron un total de 108 pacientes atendidos en el período comprendido entre septiembre de 2012 y octubre de 2013. Los promedios de la presión arterial sistólica y presión arterial diastólica en 24 horas fueron de 128.34±12.79mmHg y 75.87±8.74mm Hg, respectivamente. La media de la presión del pulso fue de 52.47±11.12mmHg. Las presiones arteriales medias diurna y nocturna fueron de 96,23±9,5mmHg y 85.19±10,23mmHg, respectivamente. La frecuencia cardiaca fue de 71.4±10.03 latidos por minuto, para la carga sistólica la media fue de 39,38±27,80% y para la carga diastólica fue de 26,26±24,32%.
ConclusionesEl monitoreo ambulatorio de la presión arterial es considerado actualmente como el método más confiable y exacto para el diagnóstico y evaluación de la hipertensión arterial. Permite no solo el diagnóstico y seguimiento del comportamiento de las cifras tensionales en los hipertensos, sino la evaluación de otras variables, como es mostrado en este estudio, con un comportamiento de los resultados muy similar a otros estudios locales.
To describe the behavior of hemodynamic parameters in a group of individuals undergoing ambulatory blood pressure monitoring.
Material and methodsDescriptive, observational study on the behavior of hemodynamic parameters in ambulatory blood pressure monitoring of a group of patients assisted in two institutions in Medellín.
ResultsA total of 108 patients were analysed, assisted between September 2012 and October 2013. Average 24-hour systolic and diastolic blood pressure values were 128.34±12.79mmHg and 75.87±8,74mmHg, respectively. Average pulse pressure was 52.47±11.12mmHg. Day and night blood pressure values were 96.23±9.5mmHg and 85.19±10.23mmHg, respectively. Heart rate was 71.4±10.03 beats per minute, it was 39.38±27.80% for the systolic load and 26.26±24.32% for the diastolic load.
ConclusionsAmbulatory monitoring of blood pressure is considered nowadays to be the most reliable and exact method for diagnosing and assessing arterial hypertension. Not only does it allow diagnosis and control of the behavior of blood pressure levels in hypertensive patients, but also assesses other variables, like the ones shown in this study, with results being similar to those of other local studies.
La hipertensión arterial es una patología de alta prevalencia, presentándose en un 40% en mayores de 25 años de edad, según la Organización Mundial de la Salud (OMS), y se estima que para el año 2025 sea del 60%1. En Colombia, para el año 2008, según la Encuesta Nacional de Salud del Ministerio de Protección Social, se definió que en la población de 18 a 69 años, un 22.8% eran hipertensos2. Estas cifras son bastante significativas, ya que la hipertensión arterial es considerada un factor de riesgo cardiovascular para el desarrollo de las patologías como: la enfermedad cerebrovascular, la enfermedad coronaria y la enfermedad renal, entre otras.
Debido a lo anterior, se ha intentado diagnosticar la hipertensión arterial de una forma precoz para así tratarla oportuna y eficazmente evitando dichos desenlaces. Esto se ha ido logrando por medio del control y seguimiento de la presión arterial, desde la toma manual en el consultorio, hasta su toma en diferentes momentos del día con el monitoreo ambulatorio de la presión arterial (MAPA). Tradicionalmente la presión arterial se ha medido en el consultorio con la ayuda del estetoscopio y el esfigmomanómetro. No obstante, en los últimos tiempos, se ha propuesto utilizar equipos que lo hacen automáticamente, de una forma seriada, mientras el paciente está en el consultorio o en su hogar, en un ambiente tranquilo3.
Actualmente, existen muchas formas de medir la presión arterial, una de las técnicas más utilizadas es en la casa por los mismos pacientes con dispositivos automáticos4, inclusive algunos estudios sugieren, que es un mejor predictor para el riesgo cardiovascular las tomas hechas en la casa que en el consultorio3.
Sin embargo, las barreras socioeconómicas hacen más difícil estas tomas en la casa en cuanto a dispositivos; teniendo en cuenta también que durante el día pueden variar los valores, ya que influyen muchos factores como: el fumar, la ingesta de cafeína, el ejercicio, entre otros5; lo que debe ser considerado a la hora de interpretarlos.
El MAPA ha sido ampliamente estudiado y es de mucho interés científico en los últimos años, con más de 10.000 publicaciones relacionadas en Pubmed en el año 2012 y considerado como el estándar de oro para el diagnóstico de la hipertensión arterial, según las guías del National Institute for Health and Clinical Excellence (NICE) en el Reino Unido, publicadas en el año 20113. Esta técnica utiliza un dispositivo que mide la presión arterial en un período que varía de 24 a 48 horas. Normalmente cada 15-20 minutos durante el día y cada 30-60 minutos durante el sueño. Estas cifras se graban en el dispositivo, para luego ser evaluadas y mediante un computador realizar los promedios de la presión arterial que se obtuvieron en el día y en la noche4. Además, de evaluar las cifras de la presión arterial, el MAPA permite analizar otras variables hemodinámicas, como: la frecuencia cardiaca, el fenómeno dipper, las cargas sistólicas y diastólicas, y la presión de pulso; las cuales se han relacionado con mayor morbimortalidad6.
En Colombia son pocos los estudios que se han desarrollado del MAPA como herramienta de diagnóstico y seguimiento de la hipertensión arterial, es así, el caso de un estudio realizado en la ciudad de Cali en el año 2004, en el cual se buscó como objetivo determinar los factores asociados al no control de la presión arterial; se concluyó que un 30% de la población evaluada no tenía un adecuado control siendo mayor en el género masculino, con un adherencia del 56% al tratamiento farmacológico, distinguiendo como factores asociados al mal control de la presión arterial al tipo de la entidad prestadora de salud, el género masculino, el uso de los inhibidores de la enzima convertidora de angiotensina y la interacción del medicamento con antecedentes de dislipidemia7. Recientemente, fueron publicados dos estudios realizados en la ciudad de Medellín. En el primero realizado por Mónica et al., se comparó la toma seriada de la presión arterial en el consultorio con la monitorización arterial durante 24 horas para el diagnóstico ambulatorio de la hipertensión arterial, encontrándose que la toma seriada de la presión arterial comparada con la monitorización ambulatoria de la misma, tiene alta sensibilidad (mayor de 88%) y baja especificidad (menor de 22%) y no es recomendable como prueba de referencia1. El segundo estudio a su vez, liderado por Patiño S. y Cols., buscaba establecer una correlación entre la medición de la presión arterial en el consultorio y el MAPA en pacientes con diagnóstico reciente de la hipertensión arterial, en este estudio se encontró que existe una correlación positiva entre la medición de la presión arterial clínica y por la MAPA, pero la sensibilidad y la especificidad de una sola medición en el consultorio con respecto al MAPA, la hace insuficiente para verificar el control de la presión arterial8. De ambos estudios se concluye de que a pesar de que existe una correlación positiva entre la medición de la presión arterial clínica y por el MAPA, la sensibilidad y la especificidad de la primera es insuficiente para el diagnóstico y el seguimiento del control de la presión arterial con respecto al monitoreo ambulatorio de la presión arterial.
Una de las limitaciones importantes en la realización del estudio MAPA es la pobre tolerancia a la realización de este examen, generando incomodidad durante la toma de las presiones, las cuales, al ser frecuentes durante el día, pueden interferir con el bienestar y sueño de los pacientes. Es por esto que se evaluó la intolerancia en este estudio a través del diseño de una encuesta sencilla diligenciada por el paciente al momento de finalizar el estudio.
En el presente estudio nuestro grupo buscó describir el comportamiento de los parámetros hemodinámicos evaluados por el MAPA y la caracterización de la población medida por este tipo de instrumento, en dos instituciones prestadoras de salud de la ciudad de Medellín.
Métodos y materialesTipo de estudio y poblaciónSe realizó un estudio observacional descriptivo sobre el comportamiento de los parámetros hemodinámicos en un grupo de pacientes a quienes se les realizó el estudio de monitoreo ambulatorio de la presión arterial (MAPA) en el Centro de Medicina del Ejercicio y Rehabilitación Cardiaca (CEMDE S.A.) y el Centro Cardioestudio; ambos ubicados en la ciudad de Medellín (Colombia), entre septiembre de 2012 y octubre de 2013.
Solo se incluyeron pacientes mayores de edad y se excluyeron aquellos con diagnóstico de hipertensión arterial secundaria o hipertensión arterial asociada al embarazo. Todos los participantes firmaron consentimiento informado.
Se utilizó un equipo marca Suntech, modelo 222 Bravo, serial 6759, previamente calibrado. A los pacientes se les puso el monitor en su brazo no dominante y se grabaron datos durante 24 horas, realizando tomas diurnas cada 20 minutos y nocturnas cada 30 minutos con límites normales de la presión arterial diurna de 135/85mmHg y nocturna de 120/80mmHg. A los pacientes se les indicó hacer las actividades de rutina y se les entregó un diario para registrar dichas actividades y síntomas presentados durante el estudio. Al momento del retiro del equipo, se les aplicó una encuesta sobre la tolerancia al dispositivo. Se les preguntaba sobre la incomodidad que les ocasionó la prueba, pidiéndoles que lo clasificaran así: intolerancia severa (imposible aguantar la molestia de las tomas seriadas en todo momento); moderada intolerancia (molestias en ciertas circunstancias pero que no impiden realizarse el estudio); y mínima intolerancia (molestias que no generan intolerancia en ningún momento del estudio).
La información se tabuló en el software MS Office Excel® 2010 y su interpretación fue realizada por los médicos del estudio, quienes verificaron previamente la validez de los datos captados y grabados, constituyéndose como un examen válido todo aquel que registre por lo menos 50 tomas válidas o que mínimamente lleguen al 70% del total de las tomas 3.
Los parámetros utilizados en el la medición de las variables del estudio MAPA son9,10:
- •
Presión arterial: valores normales menores de 135/85mmHg en el período diurno, 120/80mmHg en el período nocturno, 130/80mmHg en el período comprendido en las 24 horas.
- •
Cargas hipertensivas: valores normales menor del 20%, prehipertensión arterial: entre el 20% y el 30% y altas: mayor del 30%.
- •
Altas cargas sistólicas: considerándose como carga hipertensiva sistólica mayor del 30%.
- •
Altas cargas diastólicas: considerándose como carga hipertensiva diastólica mayor de 30%.
- •
Hipertensión arterial: se considera controlada con cargas hipertensivas menores del 30% y no controlada con cargas mayor o igual al 30%. Hipertensión arterial de novo se consideró el tener un promedio de presión arterial por encima de los valores definidos sumado a la presencia de altas cargas sistólicas o diastólicas.
- •
Hipotensión arterial: definiéndose de acuerdo a la variación en el día así. Período diurno, menor de valores de 98/61mmHg en las mujeres y menor de valores de 110/65mmHg en los hombres y período nocturno, menor de valores de 85/45mmHg en ambos sexos.
- •
Fenómeno dipper: según la fórmula lo consideramos normal entre el 10% y el 20%. Para este estudio, se consideró que valores menores al 10% o mayores al 20% como fenómeno no dipper.
- •
Frecuencia cardiaca: normal de 60 a 90 latidos por minuto, frecuencia baja con valores menores de 60 y frecuencia alta con más de 90 latidos por minuto.
- •
Presión de pulso: considerada como la diferencia entre la PAS y la PAD (PAS-PAD); se considera normal valores menores o iguales a 50mmHg y elevados aquellos valores mayores de 50mmHg.
Determinación del fenómeno dipper, calculándose con la fórmula:
Definiéndose Fenómeno dipper normal: Valores entre 10–20%, clasificando como no-dipper a valores por fuera de ese rango.
Este estudio fue aprobado por el Comité de Ética de la Investigación de CEMDE S.A. y siguió la normativa vigente expresada en la Declaración de Helsinki de la World Medical Association. Todos los participantes incluidos firmaron un consentimiento informado.
Análisis estadísticoLa información se digitalizó en una hoja de cálculo de MS Office Excel® 2010, luego se analizó en el programa estadístico PASW Statistics 18® (SPSS 18). Las tablas, los gráficos y la presentación textual, se realizó mediante el procesador de texto de MS Office Word® 2010.
Por tratarse de una descripción de un grupo de pacientes no se calculó el tamaño de la muestra.
Se utilizó la prueba de normalidad para evaluar si la distribución de las variables cuantitativas se ajustaba a una distribución normal. Para las variables cuantitativas con distribución normal, se utilizaron el promedio y la desviación estándar (DE), en caso de no distribuir normal la mediana y el rango intercuartil.
Las variables cualitativas se presentan en valores absolutos y relativos.
Se compararon los grupos utilizando la prueba χ2 de independencia para determinar si existían diferencias entre los pacientes que presentaban o no alteración en el Dipper, comparados con los pacientes que tenían o no HTA controlada, presión de pulso normal o anormal. Se utilizó un α de 0,05 y p<0,05 como valor significativo.
ResultadosSe revisaron los registros de un total de 117 pacientes a quienes se les hizo el MAPA en el período comprendido entre septiembre de 2012 y octubre de 2013, de los cuales 9 pacientes no fueron incluidos, 5 de ellos por no tener el consentimiento informado y 4 por ser menores de edad. Finalmente se incluyeron un total de 108 pacientes.
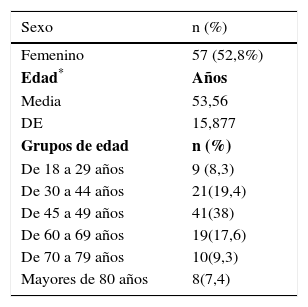
Las características demográficas se describen en la Tabla 1. La media de la edad fue de 53.56 DE -15.87, con una edad mínima de 18 y una máxima de 87, 52.8% pertenecían al género femenino.
Características sociodemográficas
| Sexo | n (%) |
|---|---|
| Femenino | 57 (52,8%) |
| Edad* | Años |
| Media | 53,56 |
| DE | 15,877 |
| Grupos de edad | n (%) |
| De 18 a 29 años | 9 (8,3) |
| De 30 a 44 años | 21(19,4) |
| De 45 a 49 años | 41(38) |
| De 60 a 69 años | 19(17,6) |
| De 70 a 79 años | 10(9,3) |
| Mayores de 80 años | 8(7,4) |
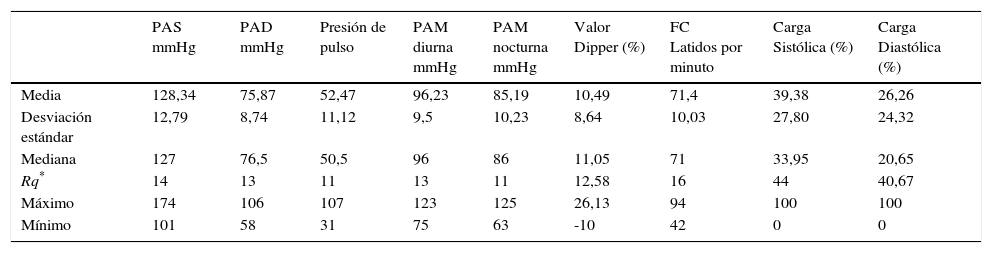
Se encontró que el promedio de la presión arterial sistólica en 24 horas fue de 128.34±12.79mmHg, para la presión arterial diastólica el promedio fue de 75.87±8.74mmHg, para la presión de pulso los valores fueron 52.47±11.12mmHg, para la presión arterial media diurna fue de 96,23±9,5mmHg, para la presión arterial media nocturna fue de 85.19±10,23mmHg, la frecuencia cardiaca fue de 71.4±10.03 latidos por minuto, para la carga sistólica fue de 39,38±27,80mm Hg y para carga diastólica fue de 26,26±24,32mmHg. Tabla 2.
Características hemodinámicas
| PAS mmHg | PAD mmHg | Presión de pulso | PAM diurna mmHg | PAM nocturna mmHg | Valor Dipper (%) | FC Latidos por minuto | Carga Sistólica (%) | Carga Diastólica (%) | |
|---|---|---|---|---|---|---|---|---|---|
| Media | 128,34 | 75,87 | 52,47 | 96,23 | 85,19 | 10,49 | 71,4 | 39,38 | 26,26 |
| Desviación estándar | 12,79 | 8,74 | 11,12 | 9,5 | 10,23 | 8,64 | 10,03 | 27,80 | 24,32 |
| Mediana | 127 | 76,5 | 50,5 | 96 | 86 | 11,05 | 71 | 33,95 | 20,65 |
| Rq* | 14 | 13 | 11 | 13 | 11 | 12,58 | 16 | 44 | 40,67 |
| Máximo | 174 | 106 | 107 | 123 | 125 | 26,13 | 94 | 100 | 100 |
| Mínimo | 101 | 58 | 31 | 75 | 63 | -10 | 42 | 0 | 0 |
Al analizar el comportamiento de las cifras de la presión arterial se encontró que un 43,5% de los pacientes presentaban cifras por encima de los rangos establecidos como normales, con una presión sistólica máxima de 174mmHg y mínima de 101mmHg, así mismo, una presión diastólica máxima de 106mmHg y mínima de 58mmHg. El 70.4% de los pacientes tenían antecedente ya conocido de hipertensión arterial, con el 61.8% de estos pacientes con mal control.
En cuanto al dipper se encontró que el 41.7% de los pacientes tenía un valor entre 10% y el 20% determinado como normal.
Con respecto a la intolerancia al dispositivo para el MAPA, se encontró moderada en el 60.2%, mínima del 35,2% y grave solo en un 2,8% de los pacientes de la población evaluada.
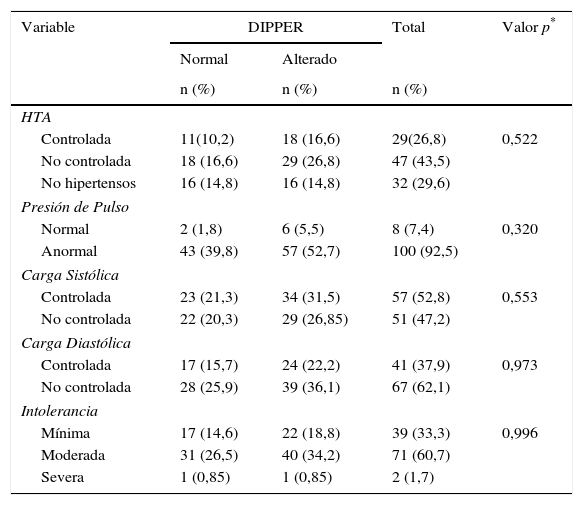
Al comparar las variables hipertensión arterial controlada o no con el dipper normal o alterado, no se encontraron diferencias estadísticas significativas (Prueba de Chi2 de independencia p=0,522), igualmente, se comparó la variable dipper normal o alterado con la presión de pulso sin encontrarse diferencias estadísticas (Prueba de Chi2 de independencia p=0,320). Tabla 3.
Variables clínicas de los pacientes
| Variable | DIPPER | Total | Valor p* | |
|---|---|---|---|---|
| Normal | Alterado | |||
| n (%) | n (%) | n (%) | ||
| HTA | ||||
| Controlada | 11(10,2) | 18 (16,6) | 29(26,8) | 0,522 |
| No controlada | 18 (16,6) | 29 (26,8) | 47 (43,5) | |
| No hipertensos | 16 (14,8) | 16 (14,8) | 32 (29,6) | |
| Presión de Pulso | ||||
| Normal | 2 (1,8) | 6 (5,5) | 8 (7,4) | 0,320 |
| Anormal | 43 (39,8) | 57 (52,7) | 100 (92,5) | |
| Carga Sistólica | ||||
| Controlada | 23 (21,3) | 34 (31,5) | 57 (52,8) | 0,553 |
| No controlada | 22 (20,3) | 29 (26,85) | 51 (47,2) | |
| Carga Diastólica | ||||
| Controlada | 17 (15,7) | 24 (22,2) | 41 (37,9) | 0,973 |
| No controlada | 28 (25,9) | 39 (36,1) | 67 (62,1) | |
| Intolerancia | ||||
| Mínima | 17 (14,6) | 22 (18,8) | 39 (33,3) | 0,996 |
| Moderada | 31 (26,5) | 40 (34,2) | 71 (60,7) | |
| Severa | 1 (0,85) | 1 (0,85) | 2 (1,7) | |
Se realizó una comparación de las variables hemodinámicas entre los pacientes con antecedente conocido de hipertensión arterial (n=76) y los pacientes a quienes se les diagnóstico la hipertensión arterial durante el estudio (n=11), sin encontrarse diferencias significativas. Dicha comparación se muestra en la Tabla 4.
Análisis por subgrupos de pacientes con diagnóstico conocido de hipertensión arterial vs. diagnóstico de Novo
| Variable | Hipertensión arterial | Total n (%) | Valor p | |
|---|---|---|---|---|
| Antecedente conocido n=76 (%) | De Novo n=11 (%) | |||
| Presión pulso normal (< 50mmHg) | 37 (43) | 3 (3) | 40 (46) | 0,313 |
| Dipper normal (10–30%) | 30 (34) | 5 (6) | 35 (40) | 0,961 |
| Promedio frecuencia cardiaca normal (60–90 lpm) | 62 (71) | 11 (13) | 73 (84) | 0,265 |
| Carga sistólica normal (< 30%) | 29 (33) | 1 (1) | 30 (34) | 0,12 |
| Carga diastólica normal (< 30%) | 44 (51) | 8 (9) | 52 (60) | 0,543 |
| PAM normal (70–110mmHg) | 72 (83) | 11 (13) | 83 (95) | 0,993 |
Actualmente, el monitoreo ambulatorio de la presión arterial (MAPA) es el examen recomendado para el diagnóstico y seguimiento de los pacientes con hipertensión arterial3,11, permitiendo evaluar, no solo, las variaciones de la presión arterial tanto en el día como en la noche, incluso también otros parámetros como son la presión de pulso, frecuencia cardiaca y el fenómeno dipper3,12,13.
Las últimas guías para el manejo de la hipertensión arterial primaria en adultos del Instituto Nacional para la Salud y la Excelencia Clínica (del inglés, National Institue for Health and Clinical Excellence (NICE)) recomienda al MAPA como la herramienta para la confirmación del diagnóstico de la hipertensión arterial9,14. Por otra parte, las últimas guías la Sociedad Europea de Hipertensión (del inglés, European Society of Hypertension (ESH)) y la Sociedad Europea de Cardiología (del inglés, European Society of Cardiology (ESC)), consideran al MAPA como una herramienta importante para el diagnóstico y seguimiento de la hipertensión arterial3,14. En la actualidad, varios autores están recomendando al MAPA no solo como la herramienta diagnóstica sino también como un medio para realizar el seguimiento de la enfermedad y evaluar la efectividad del tratamiento farmacológico debido a que no solo evalúa las cifras tensionales, sino otras variables como son el fenómeno dipper, la presión de pulso, y frecuencia cardiaca, cuyas alteraciones se han relacionado con el aumento del riesgo cardiovascular14,15.
Es sabido que los pacientes, tanto hipertensos como normotensos, que presentan una disminución del dipper (< 10%) durante la noche, conocidos como pacientes no-dippers, tienen mayor riesgo de presentar complicaciones micro y macrovasculares8,13,16. Así como también una caída exagerada (> 20%) del dipper, está asociada a eventos coronarios y cerebrovasculares, por exposición a bajas perfusiones arteriales, estando esta disminución exagerada, estrechamente relacionada con un aumento excesivo de la presión arterial en la mañana3,12,13. En nuestro estudio encontramos que el 41.7% de todos los pacientes evaluados, independientemente, de tener diagnóstico o no de la hipertensión arterial, presentaron el fenómeno dipper dentro de los rangos normales.
A su vez, la elevación de la presión del pulso se ha utilizado como marcador indirecto de la rigidez arterial, la cual es considerada un factor de riesgo para eventos coronarios16,17. En nuestro estudio se encontró la presión del pulso en promedio de 52.47mmHg, sin ser un resultado estadísticamente significativo.
En el presente estudio, se incluyeron pacientes sin antecedente previo de la hipertensión arterial, considerándose como hipertensión de Novo, así como pacientes con diagnóstico ya establecido, estos últimos correspondiendo al 70.4% (n=87) del total de pacientes. En general, sólo el 41.7% tuvo una disminución normal del dipper (disminución del 10–20%). Esto estando en relación con estudios previos, como el publicado por la Sociedad Española de Hipertensión en el año 2007, donde se incluyeron 6.534 pacientes, de los cuales el 58,7% tenían un patrón de no-dipper18. Igualmente, al evaluar los pacientes con la hipertensión arterial establecida, se encontró que el 61.8% no estaban bien controlados, y al momento de analizar estos datos junto con la presión de pulso y las cargas tanto sistólica como diastólicas, no hubo una diferencia significativa.
El estudio MAPEC fue diseñado específicamente para comprobar la hipótesis de que la cronoterapia con uno o más medicamentos antihipertensivos antes de acostarse ejerce mejor control de la presión arterial y reducción del riesgo cardiovascular que la terapia convencional al levantarse. Este estudio demostró una reducción significativa en la prevalencia de no dipper en quienes recibieron medicación antes de acostarse. Fue el primer estudio en demostrar una reducción en los desenlaces clínicos, lo que sugiere este tipo de resultados, es que se debe tener presente las horas de toma de los diferentes medicamentos en los tratamientos antihipertensivos, como alternativa estratégica19.
Son pocos los estudios existentes que correlacionan la frecuencia cardiaca y la toma ambulatoria de la presión arterial utilizando el MAPA. La base de datos IDACO (International Database in Relation to Cardiovascular Outcome) se estableció en el año 2006, la cual incluye estudios que analizan los desenlaces cardiovasculares relacionados con los parámetros evaluados por el MAPA, incluyendo 12.148 pacientes de cohortes de Dinamarca, Bélgica, Japón, Suecia, Polonia, Uruguay, China, entre otros20,21. Dentro de los análisis realizados, se tomaron los datos de frecuencia cardiaca en el MAPA de 6.928 sujetos sin tratamiento con betabloqueadores con seguimiento a 9,6 años, encontrándose que la elevación de la frecuencia cardiaca estuvo relacionada con mayor mortalidad de causa no cardiovascular22. Dentro los resultados encontrados en el presente estudio, la frecuencia cardiaca permaneció dentro de rangos esperados con una media de 71.4±10.03.
La rigidez arterial se ha considerado igualmente un predictor de desenlaces cardiovasculares adversos, siendo el método ideal para su medición la velocidad de onda de pulso. No obstante, debido a que se requiere de equipos especializados para su medición, se han recurrido a otros parámetros que ayudan a su evaluación de manera indirecta. En el caso del MAPA, se ha demostrado que la presión de pulso, definida como la diferencia entre la presión sistólica y la presión diastólica, se correlaciona de manera significativa con la rigidez arterial23. La alteración de este parámetro en pacientes con la hipertensión arterial, se ha asociado con daño de órgano blanco y con alteración de la tasa de filtración glomerular así como con eventos cardiocerebrovasculares23. Un estudio previo encontró que en pacientes hipertensos no tratados, la rigidez arterial fue más alta en dippers que en no dippers, e inversamente relacionada con los descensos nocturnos de la presión arterial24. Otro estudio determinó que la variabilidad de la presión de pulso, de la presión arterial sistólica y diastólica, así como el dipper, son predictores independientes de la rigidez arterial, debido a que se considera que reflejan el grosor de la íntima arterial25.
Dentro de las principales limitantes del estudio MAPA está la difícil tolerancia de los pacientes a las mediciones frecuentes de la presión arterial, ya que cada 20 - 30 minutos, el brazalete es insuflado, generando incomodidades, principalmente en la noche12. Es por esta razón que se evaluó el grado de intolerancia a la realización de este examen a través de una encuesta realizada a los pacientes, donde cada uno calificó la intolerancia según el grado de incomodidad sentido durante el estudio. Se encontró que la intolerancia calificada como moderada fue la que predominó, referida por el 60.2% de los pacientes, mientras el 34,3% refirió mínima intolerancia y solo un 2% de los pacientes la calificó como grave. Este tipo de percepción de los pacientes es fundamental, para ser tenido en cuenta por el médico, cuando decide usar un instrumento o método diagnóstico.
Al momento de realizar cruces entre las variables, como: el valor de dipper y la intolerancia, el valor de dipper y el control de la hipertensión arterial, y la intolerancia con el control de la hipertensión arterial, no se encontraron diferencias significativas. Sin embargo, este estudio observacional sirve de base para nuevos interrogantes acerca de los distintos factores que pueden influenciar el comportamiento del fenómeno dipper, así como en el control de la hipertensión arterial, generando esto retos para estudios futuros.
ConclusionesEl monitoreo ambulatorio de la presión arterial (MAPA), es considerado actualmente el método más confiable y exacto para el diagnóstico y la evaluación de la hipertensión arterial, permitiendo no solo el evaluar las cifras tensionales sino el comportamiento del fenómeno dipper, presión de pulso y frecuencia cardiaca, los cuales se han relacionado con riesgo de complicaciones micro y macrovasculares así como con la mortalidad cardiovascular. Lo anterior no solo encontrado en el presente estudio sino también en estudios previos realizados localmente, con resultados similares.
La percepción y la tolerancia de este tipo de examen se ubican entre los métodos diagnósticos moderadamente molestos, sin causar un rechazo importante en la población en general.
Si bien está reportada en la literatura la pobre tolerancia al MAPA, no existen estudios que pretendan relacionar la influencia de la tolerancia con la mayor presentación de patrones no dipper. Dentro de las principales molestias reportadas se encuentran: la perturbación del sueño y/o la vida habitual de los pacientes e interferencia de la actividad física con las mediciones. Vale la pena desarrollar este tema en futuras investigaciones, para determinar hasta qué punto la tolerancia del método, pueda influir en los resultados básicos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Declaración de conflicto de interesesLos autores declaran que no hay conflicto de intereses
Agradecimientos al Centro de Medicina del Ejercicio y Rehabilitación Cardíaca (CEMDE S.A.), y las IPS y EPS que ayudaron a la realización de este estudio
Este estudio fue aprobado por el Comité de Ética de la Investigación de CEMDE S.A. y siguió la normativa vigente expresada en la Declaración de Helsinki de la World Medical Association. Todos los participantes incluidos firmaron un consentimiento informado.