La faringe es un conducto músculo membranoso que es común a las vías respiratorias superiores y a la parte inicial del aparato digestivo, por lo que los procedimientos endoscópicos-terapéuticos requieren de la competencia del anestesiólogo, para la permeabilización y control de la vía respiratoria una vez que los reflejos protectores queden ausentes al inducirse la anestesia general, y de esta manera evitar el paso del contenido digestivo a la vía respiratoria inferior. Al mismo tiempo el endoscopista debe emplear una técnica cuidadosa que permita lograr el objetivo propuesto. Se expone un caso clínico que, posterior al procedimiento endoscópico-terapéutico fallido, presenta enfisema subcutáneo, que sugiere una perforación. Para determinar la topografía y el diagnóstico diferencial de la lesión se conduce a un análisis mediante la secuencia de signos clínico, los cuales ponen de manifiesto una perforación de la faringe posterior, que es confirmada mediante métodos imagenológicos y endoscópicos. Se propone un algoritmo para el diagnóstico diferencial entre una perforación intraglótica y extraglótica.
The pharynx is a musculomembranous tube common to the upper respiratory tract and the initial segment of the GI tract. Any endoscopic therapeutic procedure requires the participation of a competent anesthetist to secure the patency and control of the airway, upon the induction of general anesthesia that blocks the protective reflexes and hence prevents the passage of the GI contents into the lower respiratory tract. The endoscopist is required to be cautious in the use of the technique to accomplish the objective.
A clinical case of a failed endoscopic therapeutic procedure presenting subcutaneous emphysema, suggestive of a perforation is discussed. In order to define the topography and to make a differential diagnosis of the lesion, a clinical signs sequence is conducted that revealed a perforation of the posterior pharynx, then confirmed using endoscopic imaging. An algorithm is suggested to make the differential diagnosis between an intra and an extra-glottic perforation.
La faringe es una estructura tubular de consistencia músculo membranosa que se sitúa en sentido vertical desde la base del cráneo hasta la sexta vértebra cervical. Este órgano es común a las vías respiratorias superiores y a la parte inicial del aparato digestivo. Está compuesta por 3 porciones o niveles: la rinofaringe (porción superior), la orofaringe (porción media) y la hipofaringe o laringofaringe (porción inferior)1,2. Interviene en las funciones respiratoria, deglutoria, fonatoria e inmunológica. Es el conducto por el cual pasa el aire desde las fosas nasales y la boca hasta la laringe, y también en el transporte de alimentos desde la orofaringe al esófago. Su estructura muscular desempeña un papel fundamental durante la deglución para propulsar el bolo alimentario a la vez que garantiza la protección de la vía aérea nasal y laríngea1-3. Mediante la intubación orotraqueal se puede aislar la vía aérea de la digestiva y de esta manera evitar que el contenido del tubo digestivo pase a la vía aérea inferior, en circunstancias especiales como urgencias, «estómago lleno» y anestesia general con pérdida de los reflejos protectores en pacientes en los que se desea realizar una intervención sobre las vías digestivas4.
Se reporta el caso de una paciente a la cual se le administró anestesia general balanceada mediante intubación orotraqueal para colecistopancreatografía retrógrada endoscópica, durante el procedimiento diagnóstico-terapéutico se produjo una lesión traumática de la pared posterior de la faringe, que ocasionó un enfisema subcutáneo. Se hace un análisis clínico sobre la secuencia de acontecimientos con el objetivo de determinar el diagnóstico etiológico, topográfico y diferencial de esta complicación.
Reporte de casoPaciente de 84 años, de sexo femenino, con el diagnóstico de pancreatitis e íctero obstructivo, la cual es valorada por el servicio de cirugía general y medicina interna, y es solicitado al servicio de gastroenterología la realización de colecistopancreatografía retrógrada endoscópica, con el fin de determinar la existencia de algún elemento obstructivo a nivel de las vías biliares extrahepáticas. Inicialmente, es valorada por el servicio de anestesiología para conducta perioperatoria, el cual detecta varias comorbilidades que sitúan a la paciente en una clasificación del estado físico 3 según la American Society Anesthesiologist (ASA-3). Los datos del preoperatorio muestran las siguientes alteraciones:
- –
Mucosas: ictéricas.
- –
Hipertensión arterial descompensada: para lo cual se valora con medicina interna y se le administra tratamiento antihipertensivo con captopril 25mg cada 12 h e hidroclorotiazida 25mg diarios por vía oral, días previos al procedimiento hasta su total compensación.
- –
Medicamentos adicionales: colestiramina 4g diarios por vía oral, ranitidina 50mg cada 12 h por vía intravenosa (IV), dipirona compuesta 2g más N-butilbromuro de hioscina 20mg IV cada 12 h.
- –
Examen físico neurológico: consciente, obedece órdenes verbales, sin alteraciones sensitivas ni motoras.
- –
Alteraciones de las enzimas hepáticas: alanino-amino-transferasa-glutámico-pirúvica TGP, aspartato-amino-transferasa-glutámico-oxalacética TGO, fosfatasa alcalina, bilirrubina total y directa.
- –
Fosfatasa alcalina: 990(39 a 117 U/l), ALAT-TGP: 89 U/l (0-41U/l), ASAT-TGO: 72 U/l (0-38 U/l), bilirrubina total: 8mg/dl (0-1mg/dl), bilirrubina directa: 7,1mg/dl (0-0,3mg/dl).
- –
Alteraciones en las pruebas de función renal: creatinina elevada con posterior descenso y con nitrógeno ureico sanguíneo normal.
- –
Creatinina en suero inicial: 2,2mg/dl (0,7-1,2mg/dl).
- –
Creatinina evolutiva 2 día: 1,5mg/dl.
- –
Cuadro hemático: anemia leve, recuento de leucocitos y plaquetas dentro de límites normales.
- –
Hemoglobina: 9,8g/dl (12,5-18g/dl).
- –
Hematocrito: 29% (36-54%).
- –
Proteína C reactiva: 96mg/l (<1mg/l) aumentada.
Se realizan otros exámenes que resultan sin alteraciones, entre ellos: electrocardiograma en reposo, radiografía de tórax, tiempos de protrombina y tromboplastina, gases arteriales, electrolitos, glucosa sanguínea y troponinas. Los predictores evaluados no mostraron dificultad en la vía aérea.
Debido al riesgo incrementado de morbimortalidad perioperatoria, se les explica a los familiares la posibilidad de no realizar el procedimiento invasivo, y tratar a la paciente de manera conservadora, pero insisten en que se realice el procedimiento a pesar de los riesgos y dan su consentimiento.
En la sala de cirugía, se procede a la monitorización en decúbito supino, se colocan electrodos para electrocardiografía en derivación DII, saturación parcial de oxígeno SpO2, presión arterial no invasiva TANI, capnometría y capnografía, se inicia perfusión de líquidos cristaloides por vena periférica según necesidades basales, pérdidas concurrentes y estado de ayuno. Signos vitales normales previos a la inducción de la anestesia, se realiza preoxigenación por máscara facial, obteniéndose una SpO2 del 100%, se procede a realizar inducción de secuencia rápida con propofol 100mg y rocuronio 30mg IV, manteniendo presión cricoidea. La laringoscopia con pala curva de Macintosh n.° 3 muestra un grado 1, según la clasificación de Cormack-Lehane; se visualiza laringe amplia, normal y se procede a la intubación endotraqueal fácil, rápida, atraumática en un solo intento, con tubo # 8.0; sin ayuda de guía ni estilete, el tubo se inserta y se insufla el balón de neumotaponamiento con 3-5ml de aire sin que ofrezca demasiada presión de cierre sobre la mucosa laríngea; se comprueba la correcta colocación del tubo mediante inspección y auscultación de ambos campos pulmonares y se observa la presencia de la curva de dióxido de carbono telespiratorio (EtCO2); se fija el tubo y se acopla a la máquina de anestesia Dragger Primus, con los siguientes parámetros: volumen tidal a 8ml/kg de peso, frecuencia respiratoria a 12 respiraciones por minuto, índice inspiración/espiración 1:2, FiO2 al 100%; se obtiene una presión inspiratoria pico de 17mmHg. Se administra sevorane inferior a una concentración alveolar mínima (1CAM), para obtener un nivel de hipnosis necesaria, y por vía IV se inicia remifentanilo a 0,1 μg/kg/min, incrementándose a demanda. Una vez estabilizados los parámetros cardiorrespiratorios postinducción, se procede a colocar a la paciente en decúbito lateral izquierdo, posición requerida para el procedimiento quirúrgico. Se introduce el duodenoscopio en la boca, el cual ofrece algún grado de resistencia al parecer por alteraciones anatómicas, no se logra introducir más de 20cm de la comisura labial; a los pocos minutos comienza a salir sangre a través de la cavidad oral y las fosas nasales, sin extensión más allá; no se observó la existencia de comunicación con la vía aérea inferior, demostrándose al no fluir sangre a través del tubo endotraqueal, el cual se aspira y no presenta secreción sanguinolenta, ni vestigios de esta; tampoco existen alteraciones de los parámetros de monitorización respiratoria (especialmente presión pico, volumen tidal espirado y capnografía). A través del endoscopio, se visualiza una estructura que no se corresponde con la mucosa del esófago, ni tampoco la laringe. Luego se retira el duodenoscopio y se introduce uno de menor calibre, el cual muestra un desgarro a nivel de la pared posterior de la faringe con sangrado e integridad de la mucosa hasta el estómago. Se detecta la presencia de un enfisema subcutáneo que interesa el cuello y la región anterior del tórax, y se suspende el procedimiento; se mantiene la paciente intubada y ventilada, se llama a servicio de cirugía general para valoración. Se le realizan radiografías de tórax y cuello, con evidencias de enfisema en el hemicuello y en el hemitórax derecho, sin hemotórax ni neumotórax, no ensanchamiento mediastinal ni neumopericardio. La paciente se mantiene intubada con sedación consciente, con estabilidad de los parámetros vitales monitorizados, y se remite a la unidad de cuidados intensivos del nivel superior para mejor seguimiento, evolución y conducta.
En el nivel superior se le realiza una broncoscopia, la que no muestra lesión desde la carina en dirección ascendente hasta la glotis, pero si evidencia el desgarro en las capas de la pared posterior de la faringe. Por las características de la lesión y los riesgos de la paciente, no se toma conducta quirúrgica y se opta por un tratamiento conservador con medidas de soporte ventilatorio y terapia antimicrobiana. Se desconoce la evolución posterior al no poderse suministrar datos en la institución donde fue admitida.
DiscusiónPara una aproximación diagnóstica, etiológica y topográfica de una perforación de la vía aéreo-digestiva, en la cual se realizan conjuntamente procedimientos que involucren permeabilización y protección de la vía aérea mediante intubación endotraqueal, y procedimientos endoscópicos digestivos, se debe tener en cuenta una serie de factores.
Se calcula que las complicaciones secundarias a las exploraciones digestivas diagnósticas solo existe una entre 1.000 exploraciones, y un máximo de una muerte por cada 10.000 procedimientos. La perforación es excepcional, su incidencia es de 0,03% y se asocia a una morbimortalidad elevada. Es más frecuente en el esófago cervical, a nivel de la hipofaringe. Puede ocurrir por complicación del instrumento, o complicación del propio paciente: debilitados, desnutridos, gerontes, estenosis por cáusticos. Los factores de riesgo involucrados en relación con el paciente son la presencia de divertículos de Zenker, tumores, estenosis, acalasia, osteofitos anteriores de la columna cervical y extracción de cuerpos extraños5.
Para su prevención se debe realizar una valoración previa. La realización de determinadas pruebas, como estudio de coagulación, hemograma o pruebas bioquímicas, radiología de tórax, electrocardiograma, no son estrictamente necesarias en la población sana, dada la baja prevalencia de alteraciones, aunque se suelen solicitar para una mayor seguridad. Sin embargo, se deben solicitar en función de la historia clínica y la exploración física del paciente5.
La perforación de una o varias porciones de la vía aérea secundaria a intubación endotraqueal es una complicación excepcional, muy rara y potencialmente letal6. Los factores de riesgo involucrados con esta complicación son la presencia de varios intentos de intubación en pacientes con vía aérea difícil, el uso de conductores o estiletes metálicos, tubos endotraqueales de gran calibre como los tubos de doble luz y combitubo, edad avanzada con pérdida de las fibras elásticas y musculares de los órganos tubulares que componen las estructuras del tubo digestivo y el aparato respiratorio con sobredistensión, sexo femenino, falta de experiencia por parte del personal practicante y las situaciones de emergencia7. De todos estos factores, los únicos presentes en el paciente fueron la edad avanzada y el sexo femenino, por lo que las probabilidades de que se lesionara la faringe posterior eran prácticamente nulas.
En relación con el grado de dificultad para la visualización de las distintas partes de la laringe se otorgan 4 grados (clasificación de Cormack-Lehane), donde en el primero se observa totalmente la glotis, para el cual no es necesario ninguna maniobra adicional para mejorar el grado de visibilidad y facilitar la intubación8. En grados subsecuentes es necesario realizar maniobras auxiliares, como la back upper right pressure (BURP), y el uso de dispositivos alternativos para facilitar la intubación, como estiletes, conductores y la guía de Eschmann9, los cuales no fueron necesarios su empleo en la situación anterior.
La técnica de la laringoscopia requiere de la alineación de los ejes oral, faríngeo y laríngeo. Para esto se necesita realizar una hiperextensión del cuello con la clásica posición de «olfateo». Con la boca del paciente abierta, se introduce la pala del laringoscopio por la comisura labial del lado derecho y se avanza hasta el surco glosoepiglótico, se desplaza la lengua hacia el lado izquierdo y se tracciona en dirección anterior; de esta manera, se eleva la epiglotis y se exponen las cuerdas vocales10, por lo tanto, la presión la realiza el extremo libre de la pala del laringoscopio con la pared anterior, no así sobre la pared posterior en donde se ubicó la lesión traumática, la cual sí se corresponde con el deslizamiento y el avance sobre la pared posterior del extremo libre del dispositivo endoscópico desde su posición anterior en la boca.
La causa más frecuente de lesión faringo-esofágica resulta de la perforación iatrogénica debida a la instrumentación endoscópica de las vías digestivas. Con el empleo de los dispositivos flexibles el riesgo es bajo, pero se incrementa cuando el procedimiento es terapéutico11. Complicaciones graves como la mediastinitis, el distrés respiratorio y las filtraciones persistentes, así como el sitio de la lesión, el retraso en el diagnóstico y el tratamiento oportuno, son los determinantes de la morbimortalidad12.
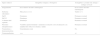
Las manifestaciones clínicas típicas en pacientes conscientes son dolor, dificultad para tragar, fiebre y la presencia de enfisema subcutáneo en la región cervical13. En el caso anterior, el sangrado por la boca en los intentos de introducir y avanzar el endoscopio, la visualización de una ruta que no se corresponde con la mucosa del esófago ni la laringe y, posteriormente, la presencia de aire subcutáneo, sin comunicación ni repercusión sobre la vía aérea inferior y la función respiratoria, en la paciente inconsciente bajo anestesia general, hacen sospechar el diagnóstico, el cual es confirmado posteriormente por los medios imagenológicos y endoscópicos. Se propone un algoritmo diagnóstico diferencial para la probable localización de la lesión según los signos clínicos encontrados (tabla 1).
Discriminación diagnóstica para determinar probable localización de la perforación en vía aéreo-digestiva en paciente con anestesia general endotraqueal
| Signos clínicos | Intraglótico (tráquea y bronquios) | Extraglótico (cavidad oral, faringe y esófago cervical) |
|---|---|---|
| Sangramiento | En el interior del tubo endotraqueal | En el exterior del tubo endotraqueal |
| Enfisema subcutáneo | Muy precoz (+++) | Tardío (+/–) |
| SpO2 | Disminuye | Permanece normal |
| EtCO2 | Disminuye | Permanece normal |
| Volumen tidal espirado | Disminuye | Permanece normal |
| Presiones intrapulmonares | Variables (puede disminuir o aumentar en relación con la localización y la amplitud del orificio de entrada y salida) | Permanece normal |
| Neumotórax y hemoneumotórax | Generalmente existe | No |
| Neumomediastino | +++ | +/– |
Fuente: autores.
Se concluye que la perforación de la faringe durante un procedimiento endoscópico-terapéutico es un hecho poco frecuente, en el cual el anestesiólogo y el endoscopista deben estar alertas, debido a que es el sitio donde se cruzan la vía respiratoria y digestiva. Los antecedentes, la secuencia y el análisis de los signos clínicos indican el diagnóstico etiológico y diferencial, confirmados mediante métodos imagenológicos y endoscópicos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.