Los bloqueos guiados por ultrasonografía han demostrado ser eficaces, pero requieren considerar aspectos como la ergonomía.
ObjetivoDescribir influencia de la postura del operador, ubicación del monitor y posición de las manos, al realizar bloqueos con ultrasonografía.
MétodosSe realizó una búsqueda no sistemática de literatura en Medline/Pubmed y Embase.
ResultadosUna mala ergonomía es un factor de error al realizar bloqueos con ultrasonido. La inserción de la aguja «en plano» aumenta el éxito. Una posición inapropiada puede producir trastornos musculo-esqueléticos en el operador. Basados en esto, se propone una ubicación de elementos y posición del operador para realizar algunos bloqueos.
ConclusiónRealizar bloqueos con ultrasonido requiere un área de trabajo ergonómica para lograr mayor eficacia, y disminuir aparición de trastornos músculo-esqueléticos.
Performing ultrasound-guided nerve blocks has proven to be safe, but ergonomic considerations are essential.
ObjectiveTo describe the influence of operator position, monitor location, and hand position in performing ultrasound-guided nerve blocks.
MethodsA non-systematic literature search was conducted in the Medline/Pubmed and Embase databases.
ResultsPoor ergonomics is a key factor of error when performing nerve blocks under ultrasound guidance. «In-plane» needle insertion increases success. An inappropriate position may be a cause of muscle-skeletal disorders. Based on these results, we propose specific element location and operator position for the performance of certain nerve blocks.
ConclusionPerforming ultrasound-guided nerve blocks requires an ergonomic work area allowing for greater comfort and effectiveness, thus reducing the occurrence of muscle-skeletal disorders.
El uso del ultrasonido (US) en anestesia y analgesia regional perioperatoria ha experimentado una rápida evolución1,2, siendo cada vez más utilizado en la práctica anestésica3,4. Su principal ventaja, es la posibilidad de identificar estructuras anatómicas en tiempo real y permitir una disposición y distribución precisa del anestésico local (AL) alrededor de la estructura nerviosa5,6.
Actualmente se publican más datos que sugieren mayor eficacia y seguridad de los bloqueos nerviosos guiados por US7,8, específicamente para los bloqueos interescalénico9,10, supraclavicular11, infraclavicular12,13, axilar14-16, femoral17 y ciático poplíteo17-20. Un metaanálisis encontró que cuando se compara el US con estimulación de nervio periférico (NP) existe menor riesgo de fallo (RR 0,41, IC del 95%, 0,26-0,66, p=0,001), se realiza en menos tiempo (1 min menos en promedio con ultrasonografía), tiene menor latencia (el tiempo de inicio se acorta en promedio un 29%), mayor duración (se prolonga en promedio un 25%) y disminuye el riesgo de punción vascular (RR 0,16, IC del 95%, 0,05-0,47, p=0,001)21.
Barrington y Kluger22, luego de analizar una base de datos de 20.021 pacientes a quienes se les realizaron 25.336 bloqueos de NP, reportaron que el uso de US comparado con estimulación de NP redujo la frecuencia de toxicidad por AL hasta un 65% (0,59 eventos/1.000 bloqueos en quienes se usó US vs. 2,1 eventos/1.000 bloqueos con estimulación de NP)22. No obstante, como lo mencionan Hadzic et al.23, el uso de US incluso por expertos puede reducir, pero no eliminar, las complicaciones más comunes de la anestesia regional (AR), como la punción de vasos sanguíneos e inyecciones intraneurales o intravasculares inadvertidas23.
El aumento del uso de US en AR3,4 ha llevado a la necesidad de considerar aspectos de importancia para su práctica, como la ergonomía y ubicación adecuada de los elementos necesarios24. Múltiples autores sugieren que estas variables influyen al realizar un bloqueo guiado por US25,26, tanto en el resultado para el paciente como para el operador27-30. Por esta razón, se realizó una búsqueda no sistemática de la literatura en las bases de datos Medline/Pubmed y Embase, para buscar la evidencia actual de la ergonomía en AR.
¿Cómo se relaciona la ergonomía con la realización de bloqueos nerviosos?La ergonomía es la ciencia de la interacción física entre seres humanos y su entorno de trabajo, incluyendo el diseño de equipos y la formación del operador en cuanto a capacidad motriz, capacidad visuo-espacial, audición y destreza31. Cuando se aplican estrategias ergonómicas, se puede optimizar el rendimiento y eficacia al realizar una tarea, y maximizar el bienestar humano27.
Debido a los avances en el conocimiento y tecnología biomédica, los profesionales de la salud trabajan actualmente en entornos complejos y exigentes. Un ejemplo de ello es el trabajo de un anestesiólogo en un quirófano moderno, donde está expuesto a múltiples estímulos visuales, táctiles y auditivos, que conllevan mayor desafío clínico y ergonómico, sobre todo en el momento de realizar procedimientos27. Existe un creciente reconocimiento de la importancia de la ergonomía en la práctica de anestesia32,33. Hasta la fecha, no se enseña ergonomía en la mayoría de los programas de formación académica, aunque se han reconocido sus potenciales beneficios26,34,35.
El uso del US en AR requiere educación y entrenamiento para adquirir conceptos y desarrollar habilidades psicomotoras, como26,36:
- 1.
Lograr una imagen y visualización adecuada de la estructura nerviosa37.
- 2.
Alinear la aguja con el haz de US38.
- 3.
Identificar avance de la aguja en tiempo real37.
- 4.
Ubicar la punta de la aguja en el punto objetivo38.
- 5.
Identificar distribución apropiada del AL alrededor del nervio37.
Si alguno de estos aspectos no es óptimo, la probabilidad de lograr un bloqueo nervioso exitoso disminuye. Sites et al.26,39 identificaron que una mala ergonomía (definida como torsión del tronco, sostener la aguja con la mano no dominante y girar la cabeza 45° o más) es un factor de error que presentan los residentes de anestesia y operadores novatos cuando realizan bloqueos guiados por US, y se asocia a fatiga y menor desempeño26,39.
Basados en lo anterior, se sugiere que adoptar una ergonomía inapropiada podría influir en 2 aspectos relevantes: primero, asociarse a fallo del bloqueo, ya que podría provocar movimientos de menor precisión de la mano que sostiene la aguja o de la que sostiene el transductor26, y dificultar la alineación del US40, con menor visualización del avance de la aguja y distribución del AL; y segundo, asociarse al desarrollo de trastornos músculo-esqueléticos en el operador41,42.
¿Influye la ergonomía en el éxito de un bloqueo?Como se estableció previamente, la AR guiada por US es una técnica segura y eficaz para realizar bloqueos8,21,22 siempre y cuando se logre una visualización perfecta de la estructura nerviosa43. La aguja se puede avanzar hacia el objetivo en dirección perpendicular al haz de US o paralela a este, lo cual se conoce como inserción «por fuera de plano» (IFP) o por «dentro del plano» (IDP), respectivamente. La IDP permite ver la aguja a medida que se dirige al objetivo, pero requiere habilidad y puede dar una falsa sensación de seguridad25,44. La IFP es más compleja y busca visualizar la punta de la aguja, o signos indirectos como el movimiento del tejido adyacente a su paso o la hidro-localización45, pero tiene la ventaja que la longitud de inserción es aproximadamente 3 veces más corta y más confortable para el paciente46.
Chapman et al.25 afirman «el operador se debe concentrar en la imagen del monitor y en el paciente, por esta razón es importante tener el área anatómica y el ecógrafo en la misma línea de visión. Esto significa ubicar la pantalla a nivel de los ojos en el lado opuesto al que se ubica el operador»25. Basados en esta hipótesis, Langford et al., en un ensayo con 31 anestesiólogos, encontraron que ubicar el ecógrafo frente al operador, mejoró la precisión al avanzar con la aguja «en plano», en lugar de ubicar el monitor perpendicular al operador, sin encontrar diferencia en el tiempo transcurrido para realizar la tarea28. La importancia de estos resultados radica en que, «la precisión en colocar la aguja es más importante que la velocidad para alcanzar el objetivo, ya que aumenta la posibilidad de un bloqueo exitoso, y reduce complicaciones asociadas con el daño accidental a las estructuras no objetivo»28.
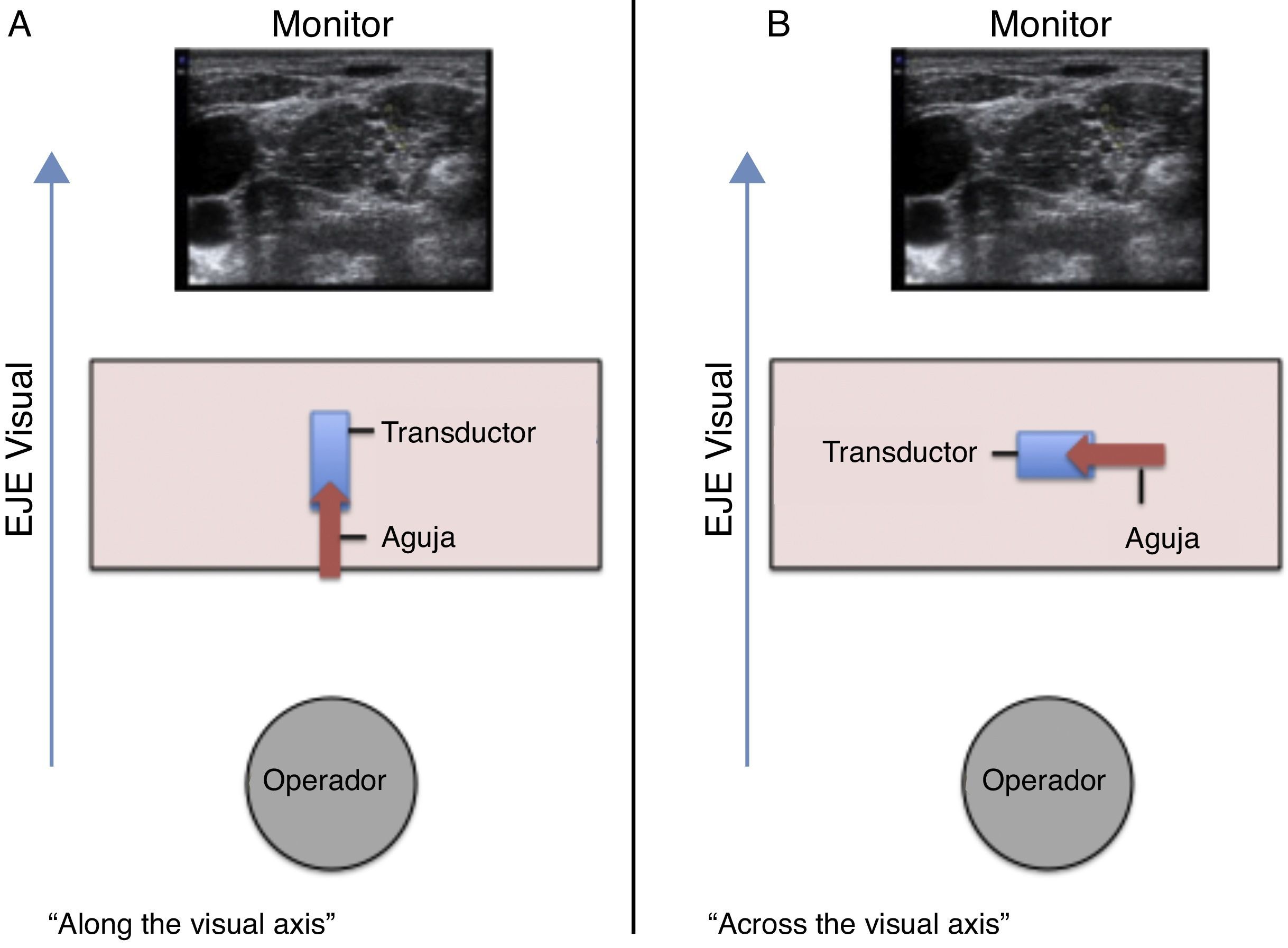
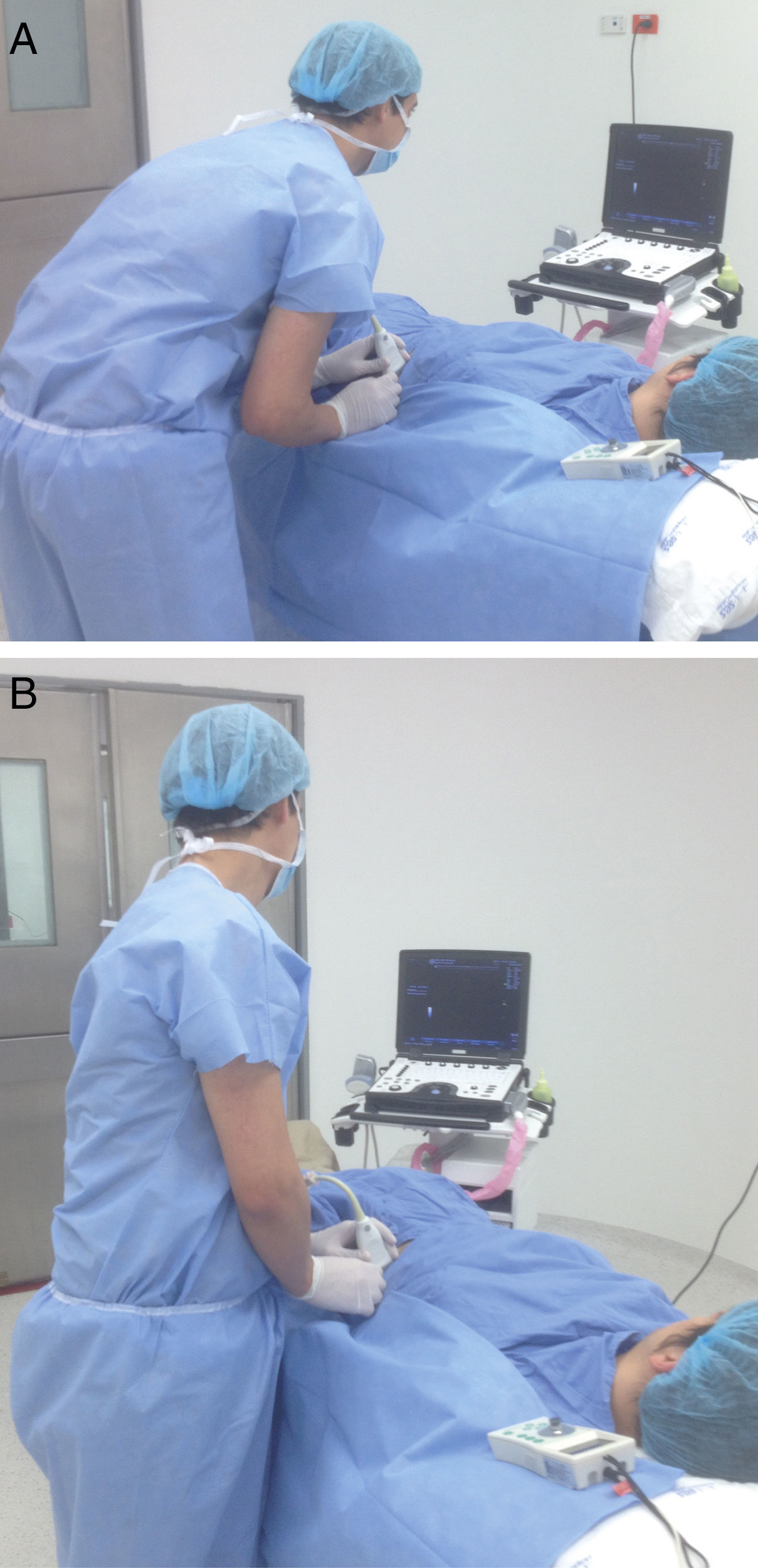
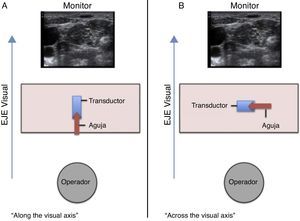
Speer et al.29 describen 2 formas de posicionar las manos con respecto al eje visual del operador durante la inserción de una aguja «en plano»29; estas son:
- 1.
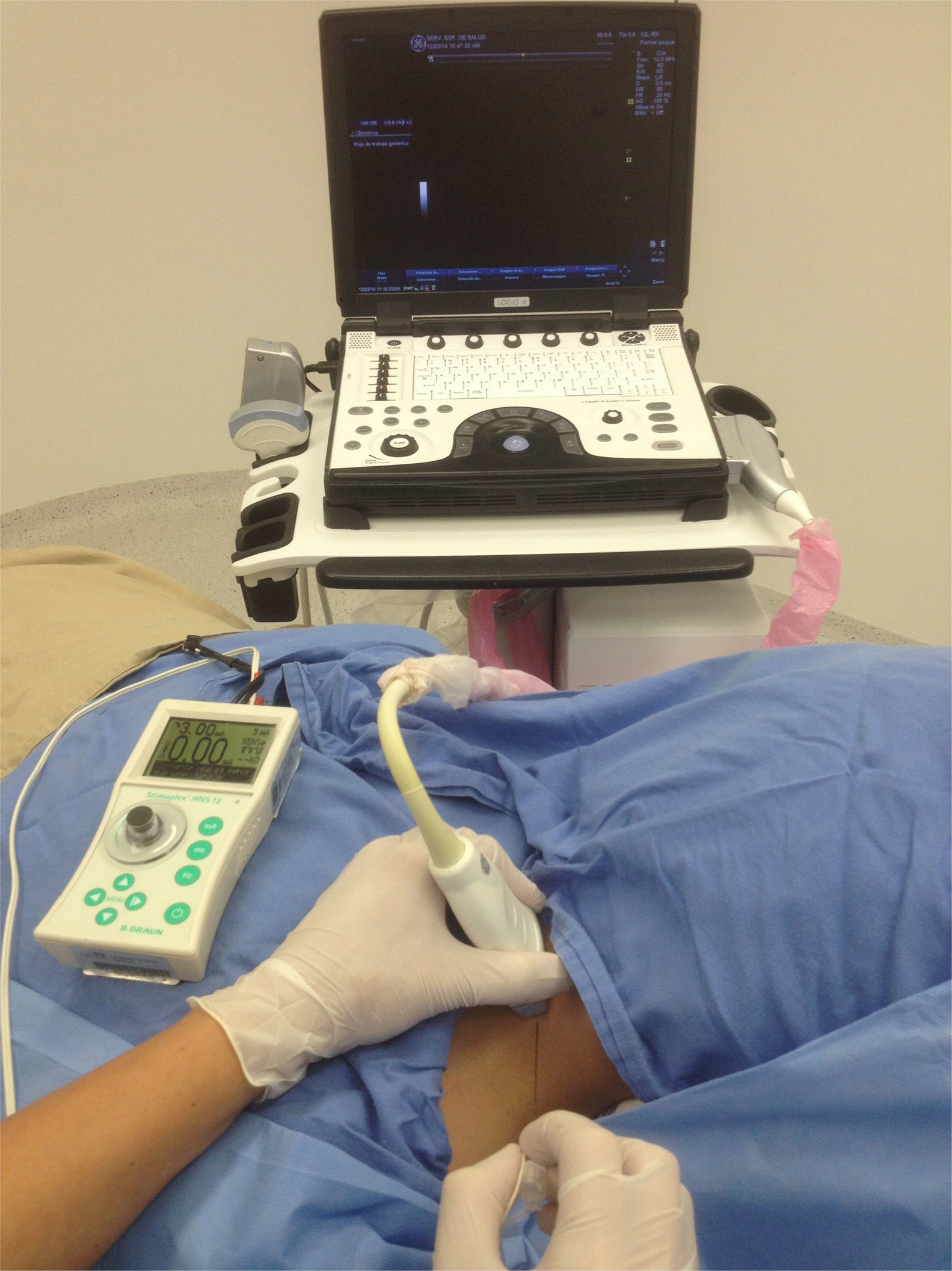
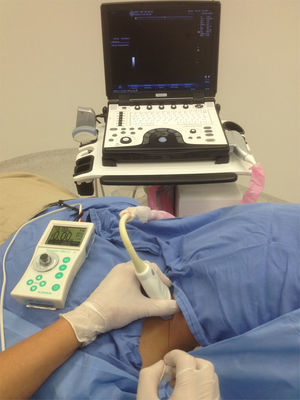
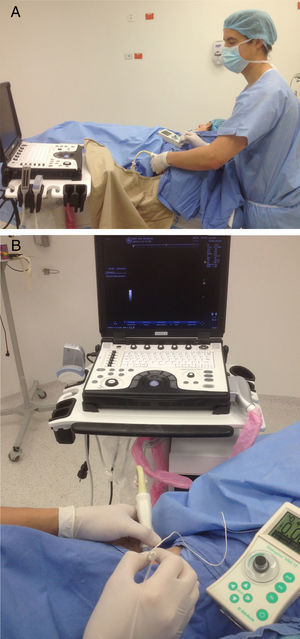
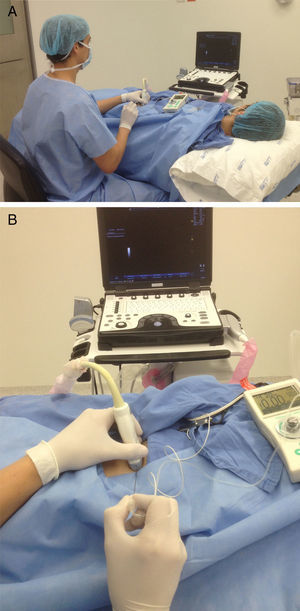
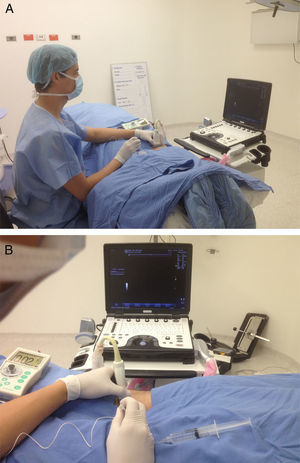
«ALONG the visual axis» (ALVA) (a lo largo, longitudinal o paralelo al eje visual): el eje largo del transductor y la aguja en posición paralela al eje visual (fig. 1 A).
- 2.
«ACROSS the visual axis» (ACVA) (a través, transversal o perpendicular al eje visual): se ubican el eje largo del transductor y la aguja en posición perpendicular al eje visual (fig. 1 B).
Un ensayo clínico aleatorizado de simulación con modelos tipo «phantom» analizó el desempeño de 24 novatos en lograr el avance de la aguja hasta un objetivo con guía ecográfica. Cada participante realizó 5 intentos ALVA y 5 intentos ACVA, encontrando que cuando los 2 ejes están paralelos existe disminución significativa en el tiempo para realizar la tarea y mejora calidad de imagen29.
Wilson et al.30 compararon la técnica ALVA y ACVA en estudiantes de medicina. Identificaron que la IDP con la primera técnica se asoció a mejor visualización, menor tiempo para completar la tarea y mayor éxito; además los participantes reportaron mayor preferencia con esta técnica30. Los autores sugieren que en novatos el avance con la técnica ALVA minimiza reubicaciones de la aguja, disminuye tiempo para realizar el procedimiento, mejora el rendimiento ergonómico y aumenta la visualización de la punta de la aguja, mejorando la seguridad y obteniendo resultados exitosos30.
¿Una ergonomía inapropiada al realizar bloqueos guiados por ecografía puede producir trastornos musculo-esqueléticos en el operador?La importancia de una estación de trabajo ergonómica para realizar ecografías con el objetivo de disminuir incidencia de trastornos músculo-esqueléticos se ha descrito ampliamente42. Si bien este aspecto no se ha estudiado específicamente para los bloqueos guiados por US, se podrían extrapolar y aplicar consideraciones similares.
Los factores físicos que más se relacionan con el desarrollo de trastornos músculo-esqueléticos de origen laboral son: vibraciones, fuerza y tensión excesivas, movimientos fuertes o incómodos, mala postura, movimientos repetitivos y la duración de la presión47. A excepción de las vibraciones, todos estos factores se pueden presentar al tomar ecografías, especialmente en pacientes obesos, en quienes se requiere mayor fuerza aplicada al transductor para reducir el espesor de las capas de grasa y mejorar la imagen42,48.
Las partes del cuerpo que con mayor frecuencia se lesionan con posiciones inapropiadas son: hombro (76%), cuello (74%), muñeca (59%), espalda (58%) y manos (55%)49. Aunque muchos de los síntomas son leves, si no se abordan, pueden llevar a trastornos crónicos graves y debilitantes42. Los diagnósticos más comunes son: tendinitis y tenosinovitis en hombro, manos y muñeca50.
A continuación, se muestran las posiciones que se asocian más frecuentemente con una ergonomía inapropiada cuando se realiza ultrasonografía42:
- 1.
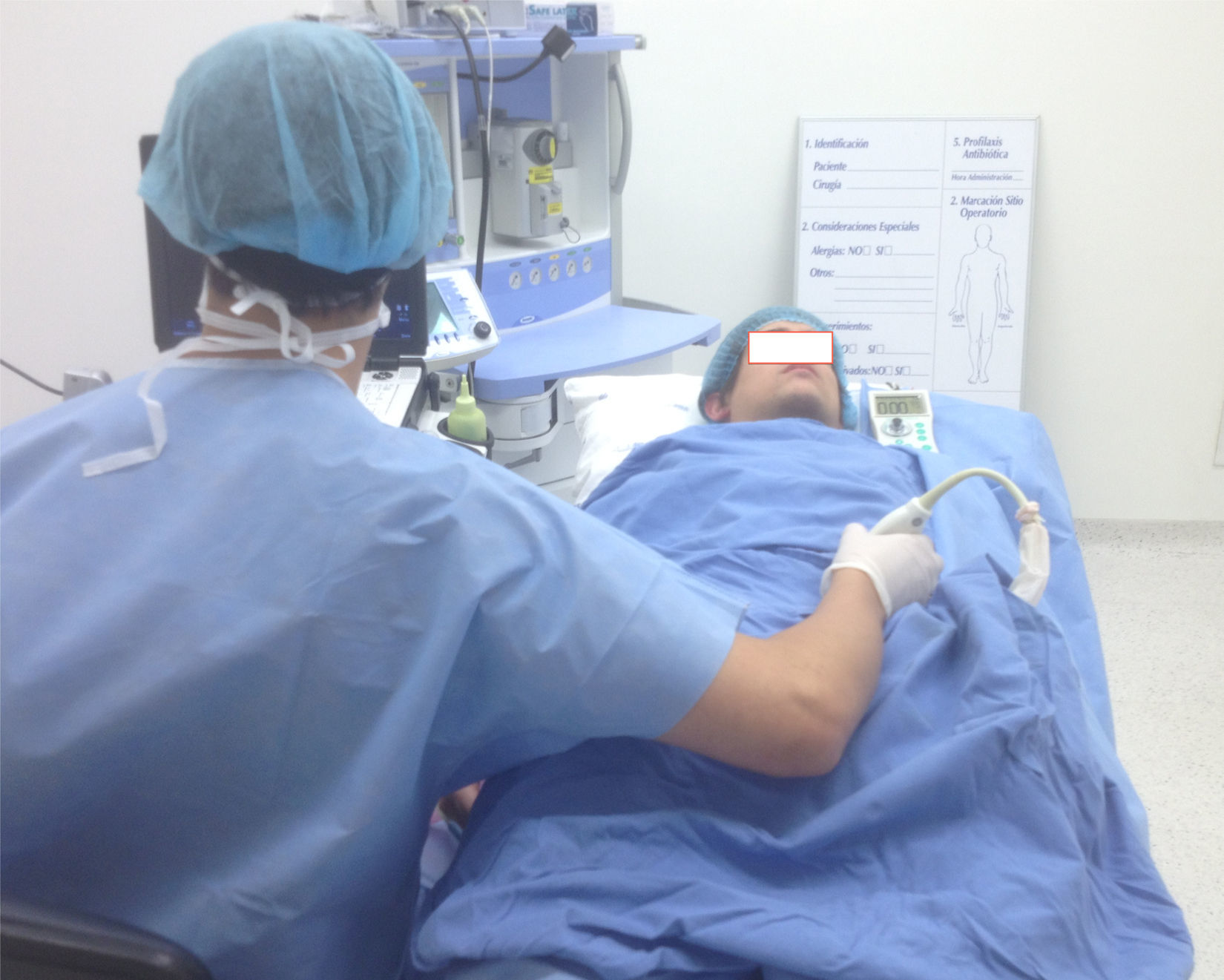
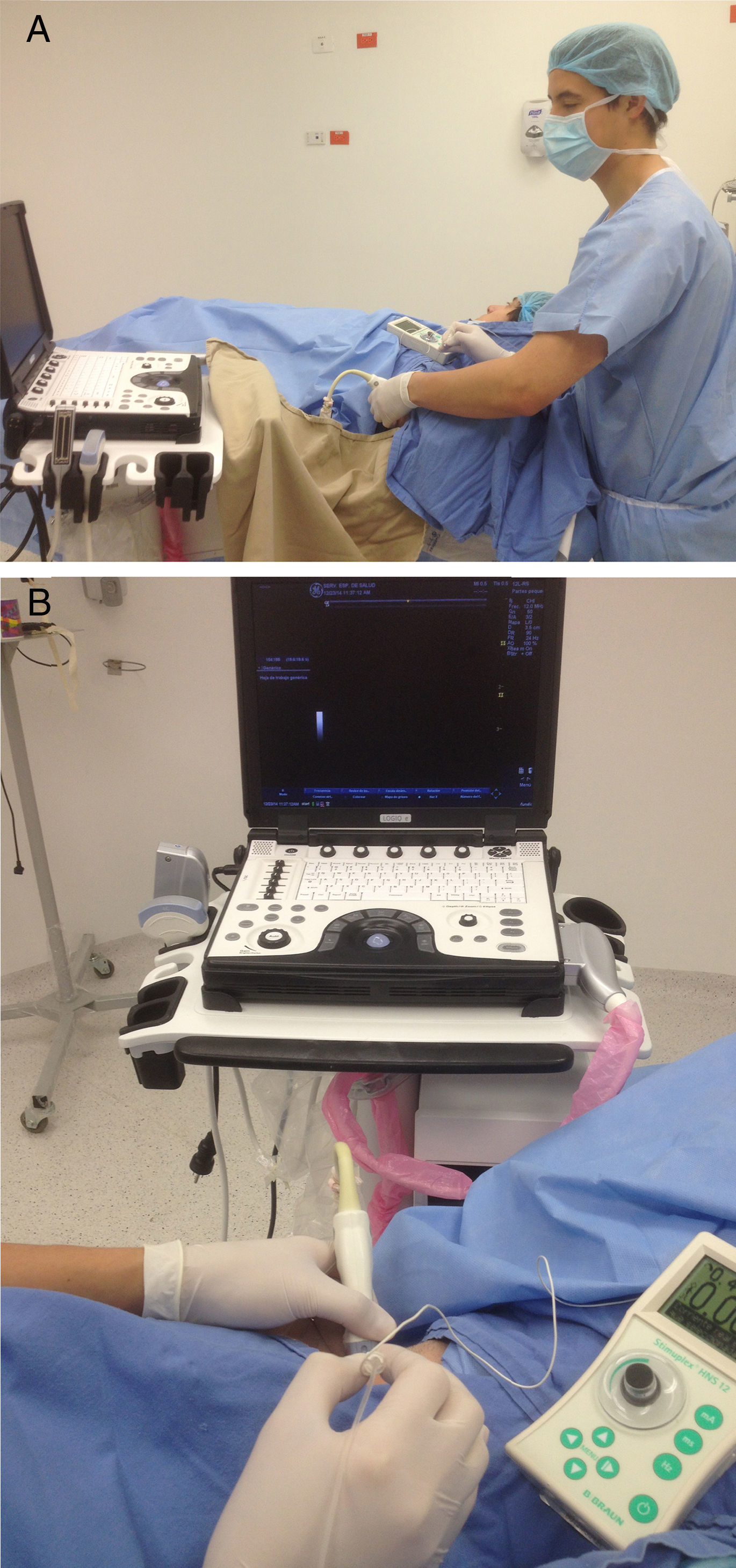
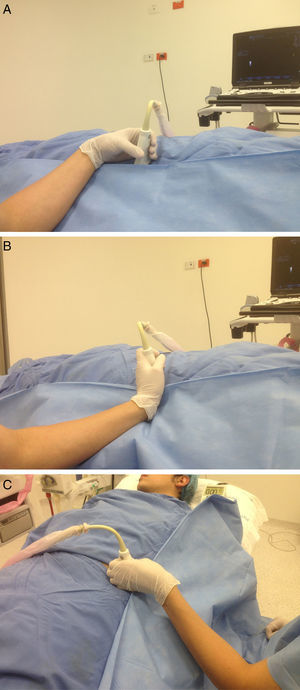
Flexión, extensión y desviación de la muñeca (fig. 2 A-C).
- 2.
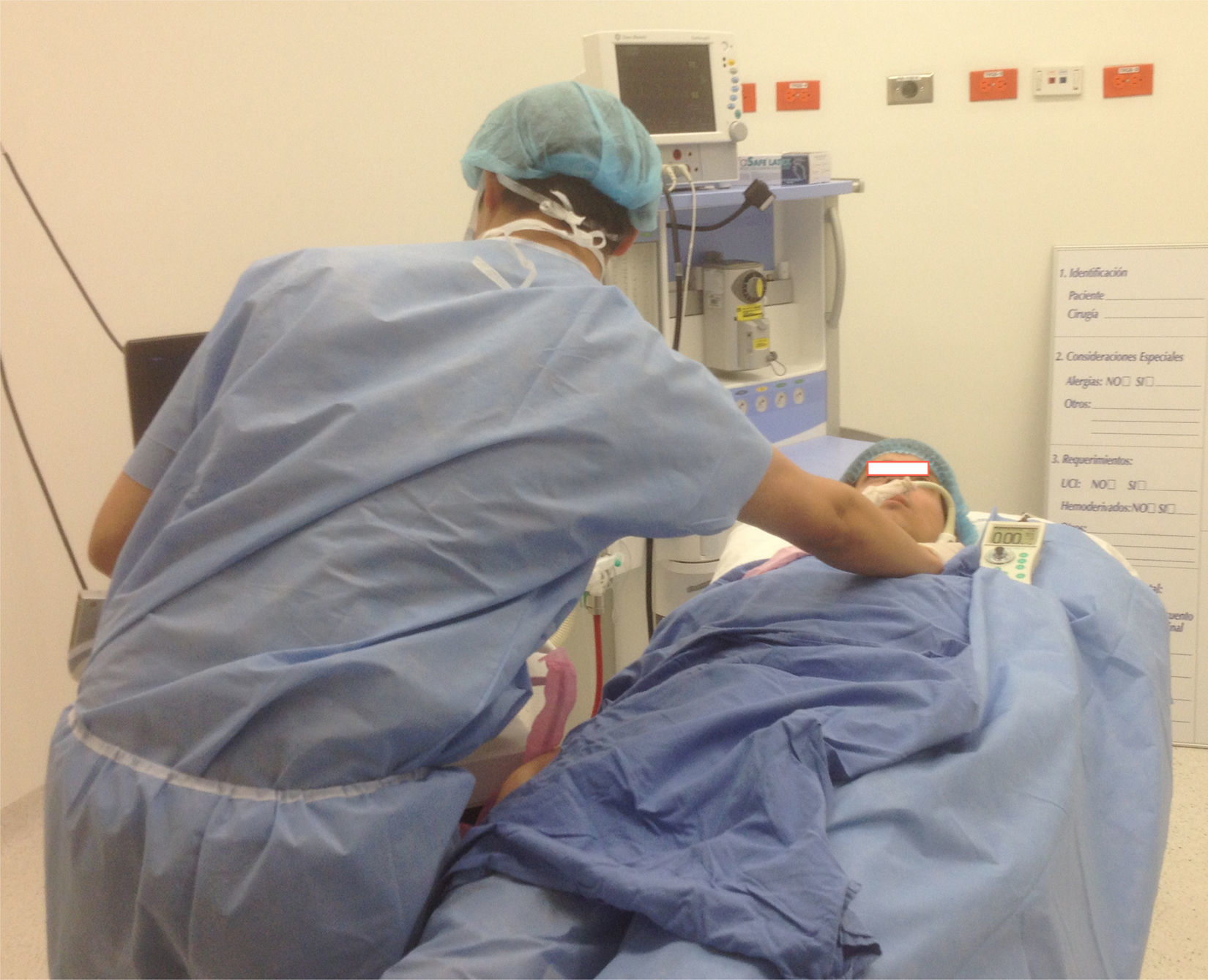
Flexión, extensión y torsión del cuello (fig. 3 A-C).
- 3.
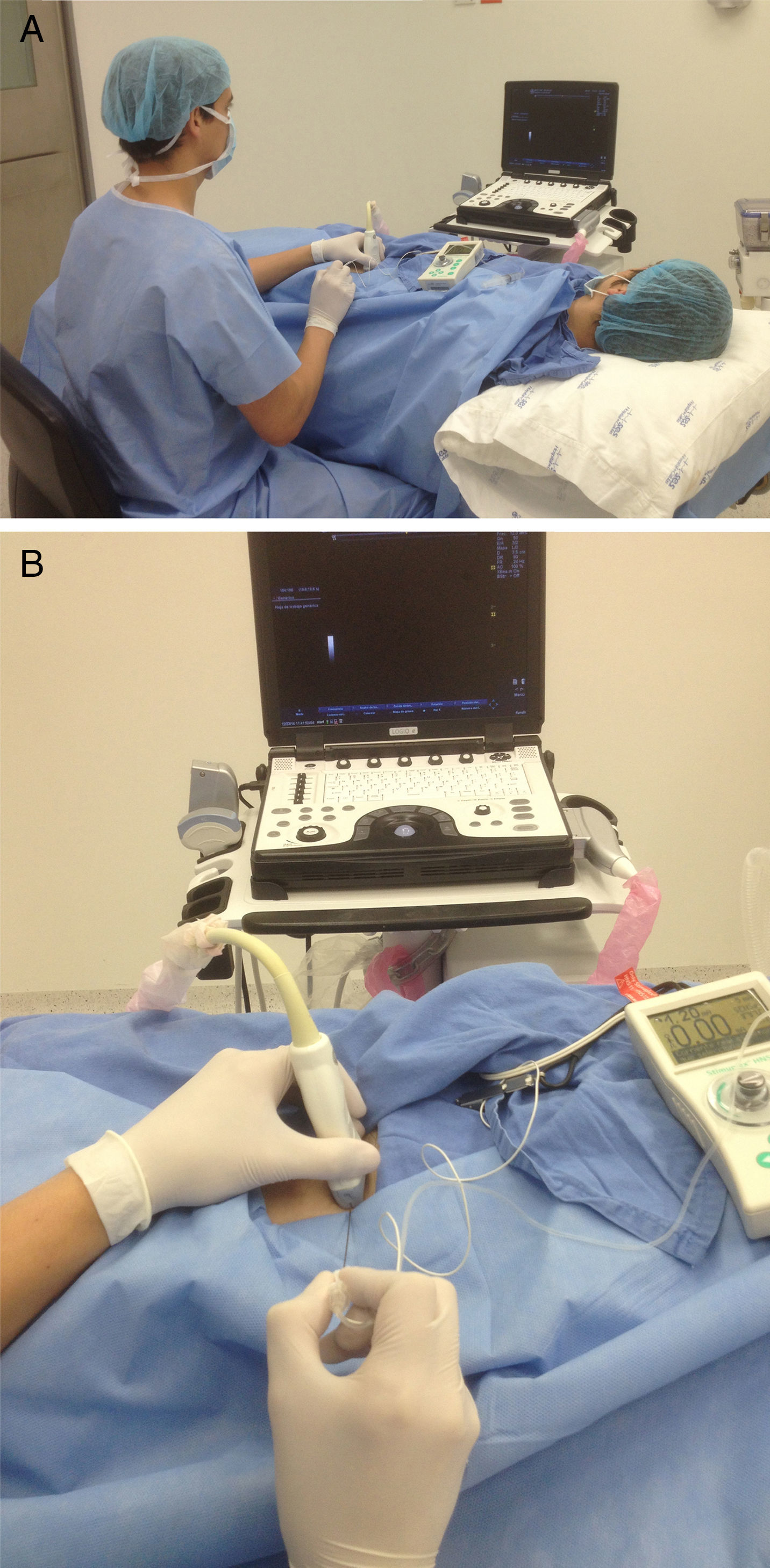
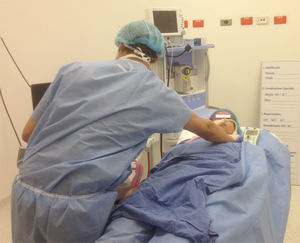
Flexión y torsión del tronco (fig. 4 A y B).
- 4.
Abducción del brazo (ángulo>30°) (fig. 5).
- 5.
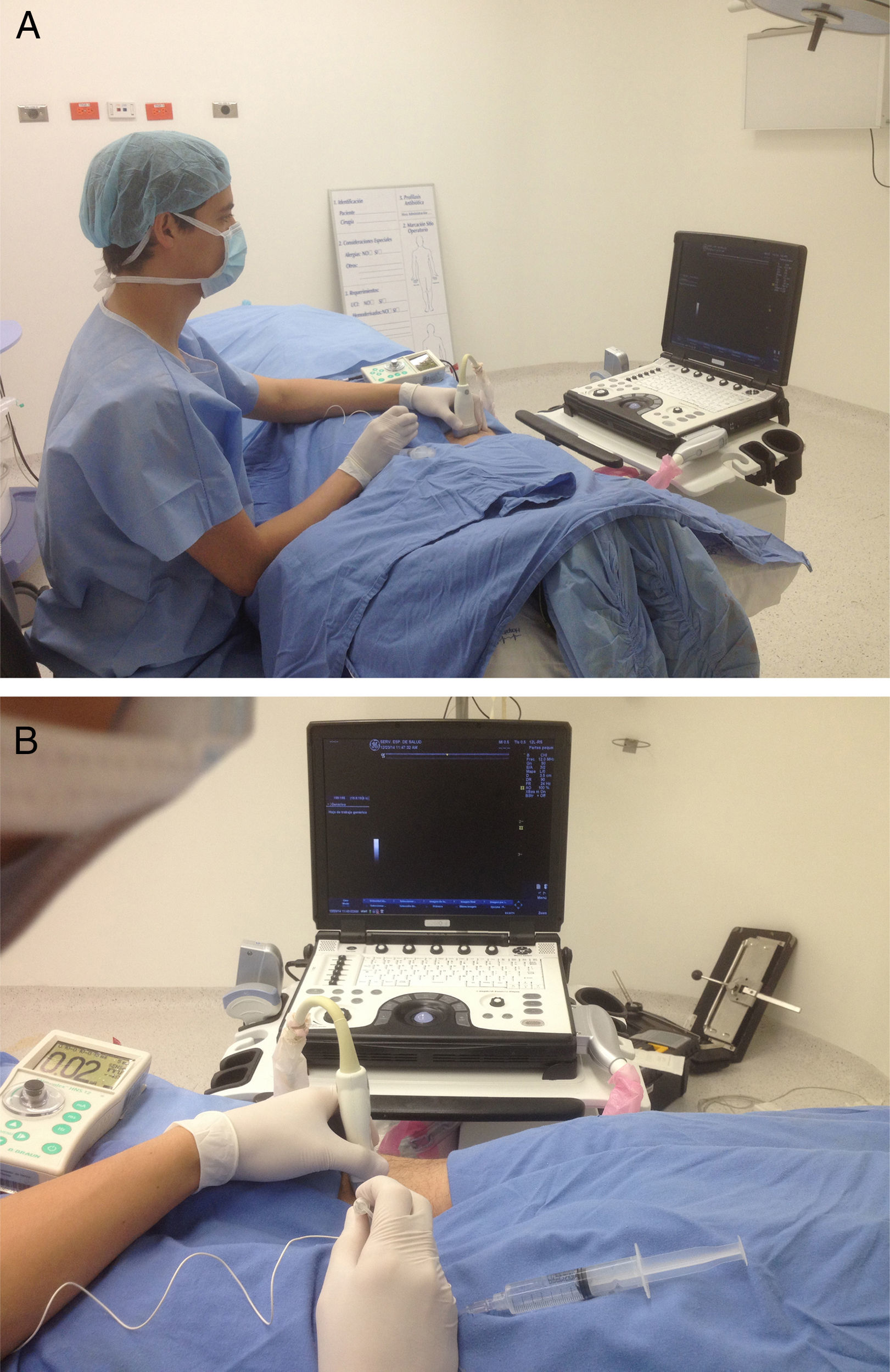
Sobreestiramientos ergonómicos para alcanzar el objetivo (fig. 6).
- 6.
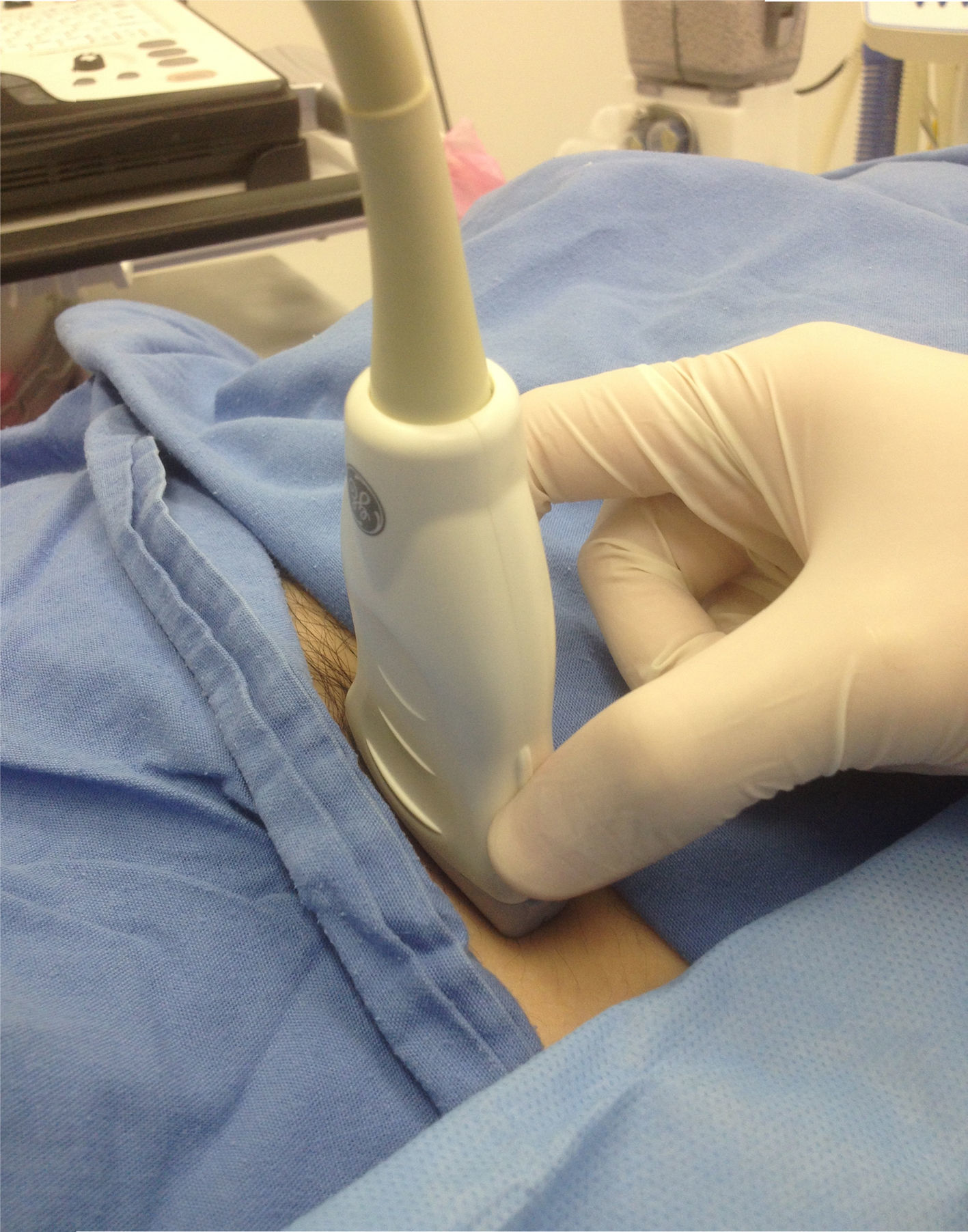
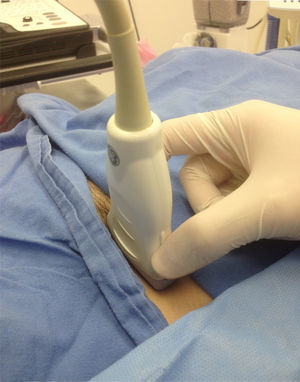
Agarre en pinza del transductor (el agarre palmar reduce la fuerza ejercida hasta 5 veces42) (fig. 7).
Para un escaneo apropiado deben considerarse la postura del operador y su interacción con todos los equipos51. Un área de trabajo ergonómica debe contar con:
- 1.
Una mesa con soportes laterales retráctiles para no aumentar la distancia con el paciente y con regulación eléctrica de la altura, porque los controles manuales interfieren con la silla o la ubicación del operador42.
- 2.
Una silla con ruedas ajustable desde una posición sentada42,51.
- 3.
Una sala de examen amplia, con iluminación indirecta que no interfiera con la visualización del monitor42,51.
Sobre la base de los datos anteriores, se han propuesto abordajes para mantener una ergonomía apropiada al realizar bloqueos24:
- 1.
Evitar posiciones inapropiadas en manos, muñecas, cuello, tronco y hombros (figs. 2-7).
- 2.
Ubicar el ecógrafo al lado opuesto que se va a realizar el bloqueo.
- 3.
No girar la cabeza 45° o más.
- 4.
Alinear el monitor con el eje visual del operador.
- 5.
Orientar el transductor y la aguja ALVA.
- 6.
Tomar asiento y apoyar el brazo sobre la cama.
- 7.
Ajustar altura de la cama del paciente.
- 8.
No cruzar las manos (transductor y aguja).
- 9.
Sostener la aguja con la mano dominante.
- 10.
Evitar agarrar el transductor «en pinza» (fig. 7).
- 11.
Manipular el transductor en su parte más baja, apoyando los dedos sobre la piel del paciente, para lograr mayor estabilidad.
A continuación, mostramos una propuesta para realizar ergonómicamente los bloqueos nerviosos interescalénico y supraclavicular (fig. 8), axilar (fig. 9 A y B), femoral (fig. 10 A y B) y ciático poplíteo (fig. 11 A y B).
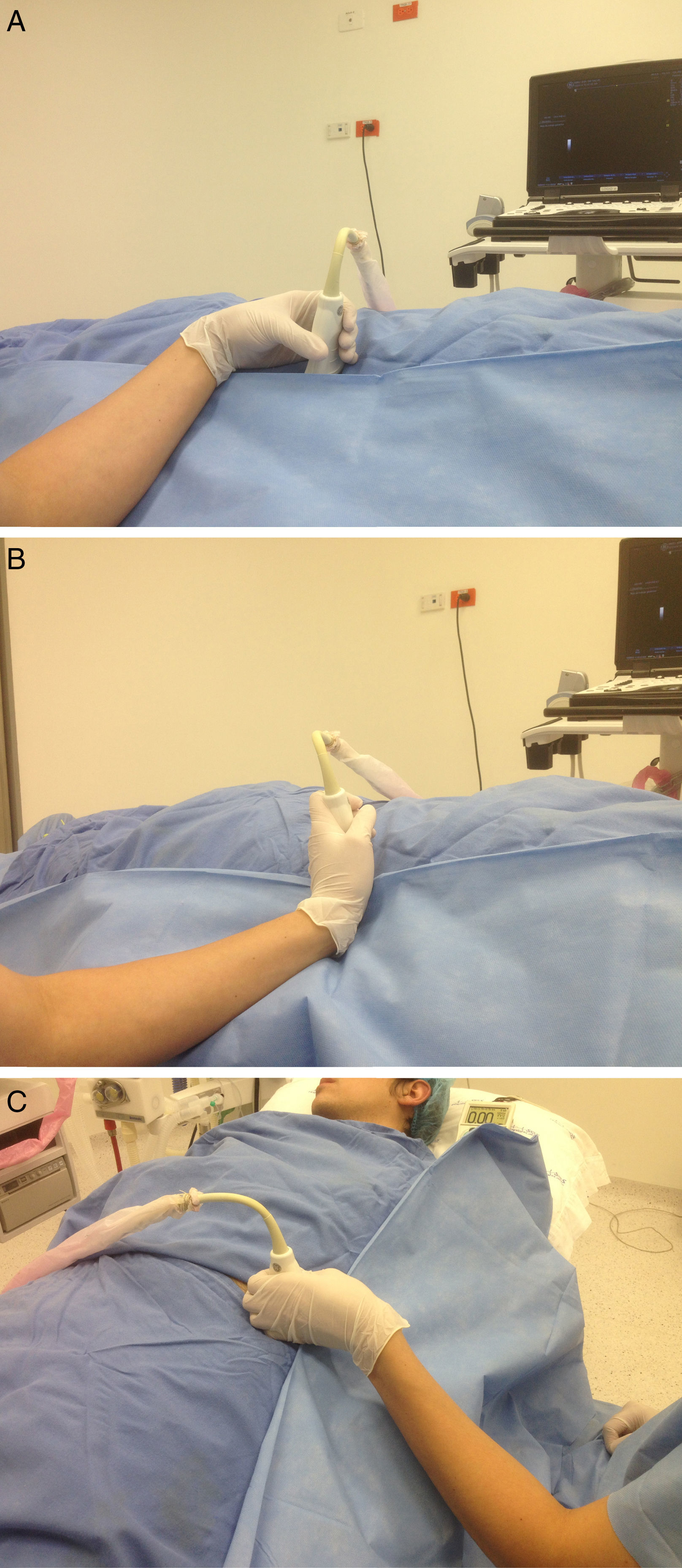
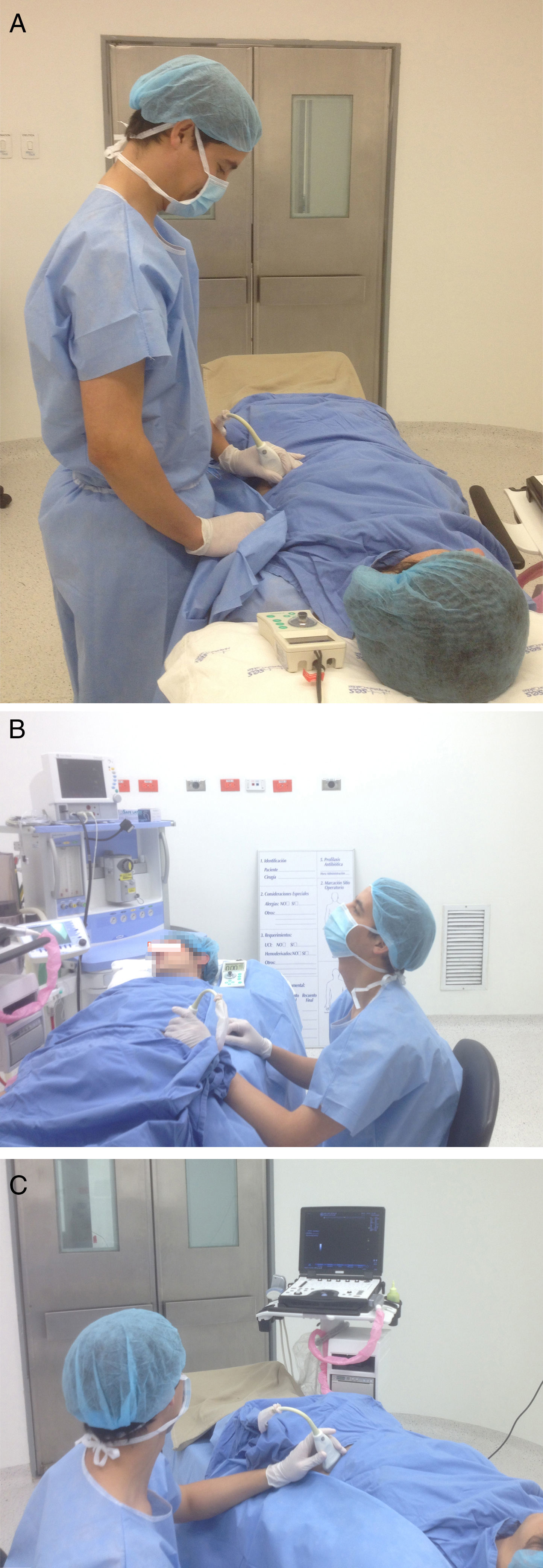
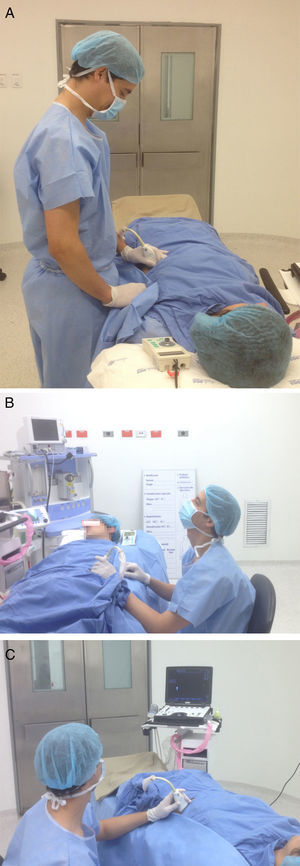
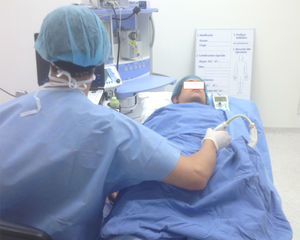
Posición para realizar los bloqueos interescalénico y supraclavicular. Paciente en decúbito supino, en posición a 45°, brazo aducido, cabeza rotada levemente al lado contrario que se va a bloquear. Monitor al frente, alineado a lo largo del eje visual. Agarre palmar del transductor lineal de alta frecuencia con apoyo de la mano en el paciente. Aguja por dentro del plano, en un abordaje «along the visual axis».
A) Posición para realizar el bloqueo axilar. Paciente supino, con el brazo abducido a 90° y codo doblado, cabeza rotada al lado contrario del bloqueo. Anestesiólogo ubicado del lado que se va a bloquear en la cabecera del paciente, con el monitor al frente, alineado a lo largo del eje visual. Posición ergonómica sin posturas inapropiadas de muñecas, cuello, hombros y tronco. Agarre palmar del transductor con apoyo de la mano. Aguja entrando dentro del plano, con un abordaje «along the visual axis». B) Eje visual para realizar el bloqueo axilar.
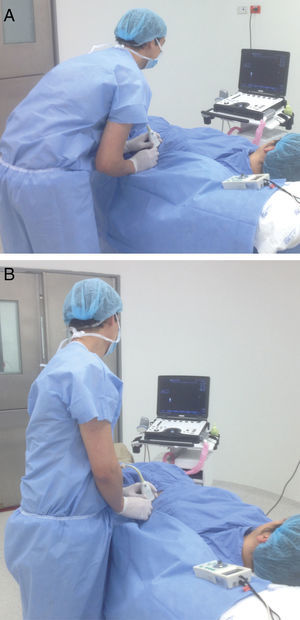
A) Posición para realizar el bloqueo del nervio femoral. Paciente en decúbito supino, con ligera rotación externa de la pierna. Anestesiólogo ubicado del lado que se va a bloquear, con el monitor al frente, alineado a lo largo del eje visual. Posición ergonómica sin posturas inapropiadas de muñecas, cuello, hombros y tronco. Agarre palmar del transductor con apoyo de la mano. Entrada de la aguja por dentro del plano, con un abordaje «along the visual axis». B) Eje visual del bloqueo del nervio femoral.
A) Posición para realizar el bloqueo del nervio ciático poplíteo. Paciente en decúbito prono, con los miembros inferiores en posición neutra. Anestesiólogo ubicado al lado contrario que se va a bloquear, con el monitor al frente, alineado a lo largo del eje visual. Posición ergonómica sin posturas inapropiadas de muñecas, cuello, hombros y tronco. Agarre palmar del transductor con apoyo de la mano. Entrada de la aguja por dentro del plano, en un abordaje «along the visual axis». B) Eje visual para realizar el bloqueo del nervio ciático poplíteo.
El auge y el desarrollo del US en AR se deben a que permite ver los procedimientos en tiempo real, lo cual se relaciona con mayor eficacia y seguridad. Su principal limitación es que es «operador dependiente», y por lo tanto su uso no garantiza el éxito y la ausencia de complicaciones si no se tiene un conocimiento anatómico y habilidades suficientes. Las principales destrezas psicomotoras que se deben desarrollar son: lograr una imagen del área de interés, alinear la aguja con el haz de US, avanzar de manera precisa la punta de la aguja hasta el punto ideal para inyectar el AL y reconocer su distribución adecuada. En el desarrollo y el mantenimiento de estas habilidades, un área de trabajo ergonómica permite adoptar posturas que disminuyen los trastornos músculo-esqueléticos y que hacen más cómoda y eficaz la realización del procedimiento; esto último se ha planteado a partir de datos que sugieren que alinear el transductor, aguja y pantalla en un mismo plano paralelo, el eje visual podría aumentar la precisión en la visualización y avance de la aguja, lo cual es considerado como un factor clave en el éxito del bloqueo nervioso.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.