Se presenta un caso clínico de carácter histórico, sucedido en el año de 1968, época de un desarrollo incipiente de las técnicas de soporte respiratorio y cuidado intensivo, con deficiencias de los sitios de atención en el hospital y en equipos de monitorización. Paciente de 58años, líder cívico, ganador de un concurso de televisión sobre ofídicos, es mordido accidentalmente por una culebra «rabo de ají» Micrurus mipartitus cuyo veneno es una macromolécula que produce un bloqueo muscular completo tipo despolarizante que de no ser resuelto, el paciente muere por insuficiencia respiratoria. Un movimiento cívico de la región logra conseguir el antídoto específico que no se producía en el país y los equipos de ventilación mecánica, uno de presión negativa un «pulmón de acero» y otro de presión positiva un Bird Mark 7. Se inició ventilación manual con el equipo de anestesia y estudiantes de medicina, y luego con el Bird Mark 7 el paciente sobrevive a un cuidado empírico «intensivo» después de 17 días de depresión respiratoria y 33 días de hospitalización. Se narran aportes voluntarios de la comunidad en apoyo a la resolución del problema clínico.
Historical clinical case that presented back in 1968 at a time when respiratory support and intensive care techniques were just emerging, with many shortcomings in hospital care areas and monitoring devices. The case is of a 58 year-old patient, outstanding citizen, recent winner in a television contest on snakes, who was bitten accidentally by a coral snake Micrurus mipartitus. The poison of this snake is a macromolecule that induces complete depolarizing muscle blockade which, if not reverted, leads to death from respiratory failure. A group of social leaders in the region managed to obtain the specific anti-venom that was not produced in the country, as well as the mechanical ventilation equipment, a negative
pressure «iron lung» and a Bird Mark 7 positive pressure device. Manual ventilation was initiated by the anaesthesia team with the support of the medical students. Then, with the Bird Mark 7, the patient survived under empirical «intensive» care after 17 days of respiratory depression and 33 days in the hospital. Voluntary contributions of the community in an effort to solve the clinical problem are narrated.
La ciudad de Manizales, departamento de Caldas, contaba con 3 instituciones hospitalarias: el Hospital de Caldas, centro de formación de los profesionales de la salud (médicos, enfermeras) y del naciente programa de formación de los especialistas de anestesia; el Hospital Santa Sofía, anterior hospital antituberculoso que se había convertido en hospital general, y el Hospital Infantil, dedicado a la atención pediátrica.
Las 2 primeras pudieran identificarse como de tercer nivel en la segunda mitad de la década de los sesenta del siglo pasado. Las 2 competían, sanamente, por el liderazgo en la atención de los pacientes gravemente enfermos. El Hospital Santa Sofía desarrollaba programas para la atención del paciente pulmonar crónico y buscaba especializarse en atención quirúrgica de pacientes con problemas cardíacos, lo que solo se consolidó hacia finales del siglo XX. En la otra parte estaba el Hospital Universitario de Caldas, estratégicamente situado en el espacio físico de la ciudad y el cual recibía, por su prestigio y su localización, los pacientes con enfermedades agudas más graves, incluidas en ellas el trauma.
El desarrollo del cuidado de los pacientes graves, posquirúrgicos y especiales en Manizales se remonta al año de 1963, cuando se organiza el primer «cuarto de recuperación», el cual se ubicó en un rincón del área quirúrgica del Hospital Universitario; se dotó con 2 camas y con personal «ayudante» de enfermería (el personal profesional era prácticamente inexistente y apenas se iniciaba la formación de las «auxiliares de enfermería»), personal que se entrenó en servicio para tal fin y así se comenzó a atender la recuperación de anestesia de los pacientes de cirugía más compleja. El resto de pacientes se manejaban «lo mejor posible» en la sala de cirugía, para que pudieran ser remitidos a su habitación para el despertar de la anestesia. En ese cuarto se atendían los pacientes con una monitorización mínima: presión arterial, pulso, frecuencia respiratoria y una observación clínica cuidadosa, y sin una expectativa de algún cuidado especial. Para el año 1965, luego del regreso del autor de su complementación de la especialización en anestesia en México, se amplió dicho cuarto y se adecuaron 4 camas. Se iniciaba la monitorización de la presión venosa central y se había logrado conseguir un monitor cardíaco Electrodine que pasaba más tiempo en reparación que en funcionamiento. Era la época de la anestesia con ciclopropano y éter, la succinilcolina y los inicios de la d-tubocurarina; los halogenados, el halotano (Fluothane®), ya se usaban, pero había que comprar el vaporizador y el anestésico era costoso, no era una opción práctica.
El soporte ventilatorio mecánico no existía y la monitorización de los gases sanguíneos era un sueño solo en proceso de concretarse. La reanimación cardiorrespiratoria evolucionaba hacia el masaje cardíaco, la protección de la vía aérea y la respiración boca a boca.
Antecedentes sociales del caso clínicoCorría el mes de octubre de 1968 y acababa de terminar, en la naciente televisión en blanco y negro, el programa de «20.000 pesos por su respuesta»1. El abogado Gilberto Villegas Velásquez2 (Givive), de 58 años, importante hombre público, conocido en la ciudad por múltiples proyectos y programas en bien de la comunidad, acababa de ganar el concurso hasta el final, siendo el primero en lograrlo. Concursó el Dr. Villegas con el tema de ofidiología, el estudio de las serpientes, lo que captó la atención de toda la audiencia nacional por la espectacularidad del programa al identificar, en vivo, gran variedad de estos reptiles, contando sus características, costumbres y peligros3,4.
Pasados unos días, la casa del Dr. Villegas en Manizales se convirtió en un sitio donde llegaban todo tipo de culebras para su identificación. Un día, a las 6 pm, al regresar el Dr. Villegas a su casa, encontró a un vecino de 4años jugando con una culebra pequeña que habían llevado para su reconocimiento. Inmediatamente el Dr. se dio cuenta de que se trataba de una culebra coral «rabo de ají», una de las más venenosas de todas y cuyo veneno era un tóxico relajante muscular. Ante el peligro de que mordiera al niño, se la quitó bruscamente (narró después de su recuperación) y la culebra lo mordió en el dedo anular derecho. Una característica muy especial de esta culebra es que no ataca si no se le agrede; de hecho los campesinos de la tierra cafetera, al levantarse, siempre voltean sus botas pantaneras para expulsar culebras y alacranes; si no lo hacen y allí hay una culebra de este tipo, la mordedura es segura5,6.
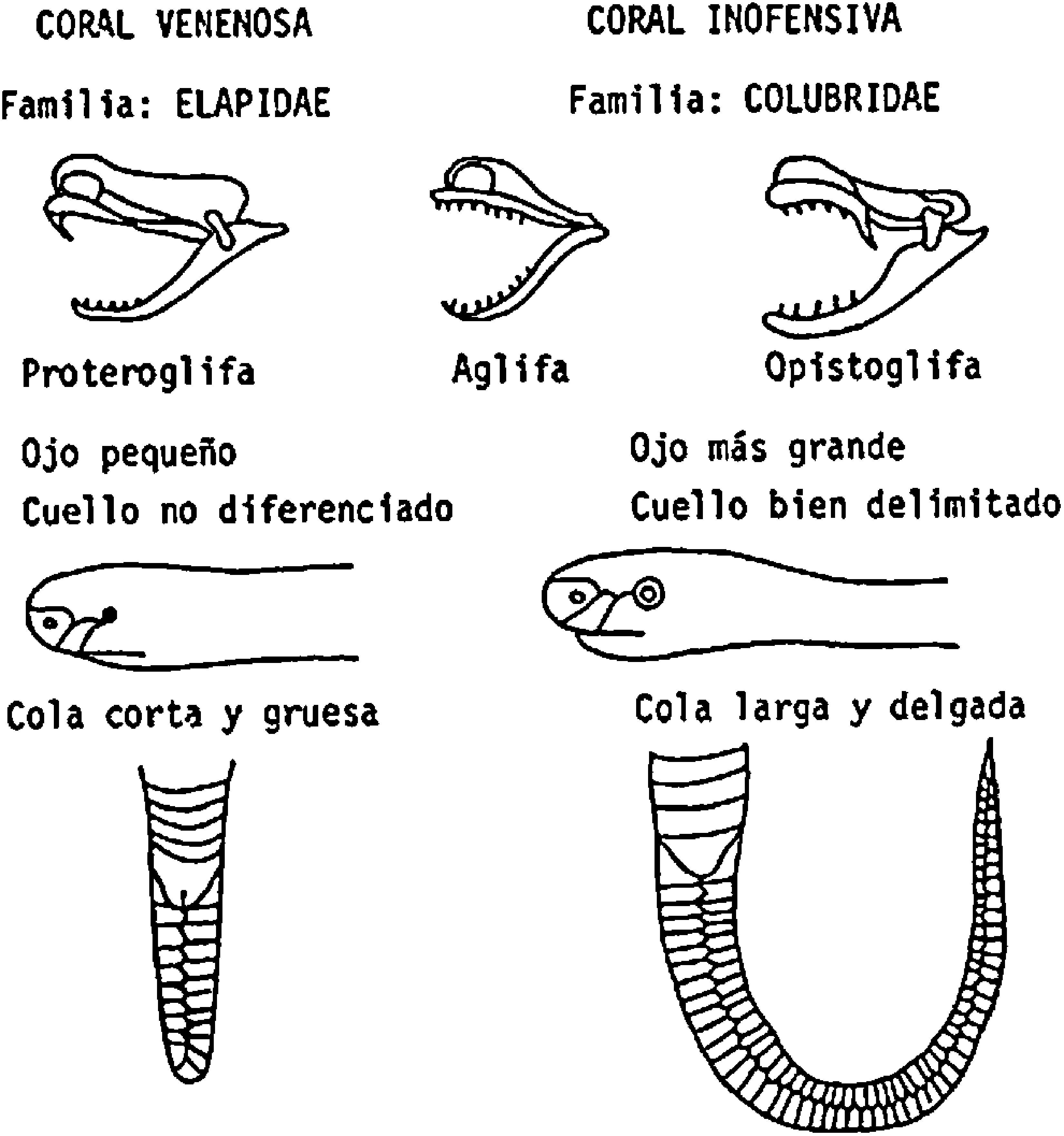
La culebra «rabo de ají» Micrurus mipartitusLa culebra conocida como «rabo de ají» pertenece a la familia Elapidae, que posee los venenos más tóxicos de las serpientes terrestres y comprende 2 subfamilias, las elapidae y las hydrophinae, siendo la primera representada en América por las corales venenosas del género Micrurus.
Las características más importantes de las serpientes de este género que comprende más de 50 clases, llamadas también coralillas o gargantillas, son: longitud promedio de un metro, cuerpo uniformemente cilíndrico, cuello no bien delimitado, cola corta y gruesa, ojo pequeño puntiforme y pupila vertical7 (fig. 1).
Características de las culebras del género Elapidae comparado con otros géneros no venenosos.
Tienen anillos de color negro, rojo y blanco (amarillo), se destacan por su gran agilidad y cuando se les molesta reaccionan con movimientos bruscos y rápidos. La Micrurus mipartitus, rabo de ají, rabo de candela, cabeza de chocho, es posiblemente la más importante de las corales venenosas de la zona cafetera (fig. 2).
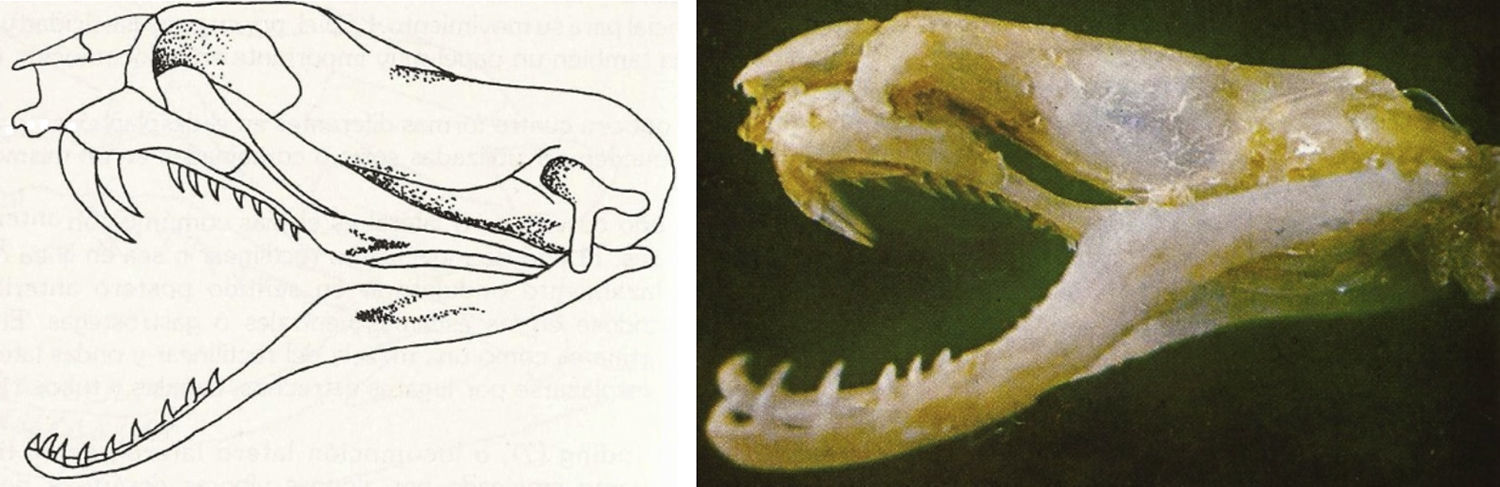
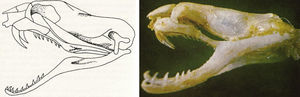
Se considera una serpiente proteroglifa (fig. 3) por tener el maxilar superior alargado, y en el extremo anterior porta un colmillo pequeño, curvo, dirigido hacia atrás, perforado interiormente y comunicado con la glándula productora de veneno. La orientación y la longitud del colmillo no excede 2 o 3mm, lo que hace suponer que el veneno, al ser inoculado, queda superficialmente en los tejidos, y que mediante una succión rápida y vigorosa podría removerse una cantidad apreciable de dicho veneno del sitio de la inoculación, lo cual podría disminuir la intensidad de la manifestación del envenenamiento8.
Cráneo proteroglifa de la coral «rabo de ají» Micrurus mipartitus.
Las neurotoxinas inoculadas por esta coral pertenecen al grupo de las que bloquean los receptores de acetilcolina en la postsinapsis. Son macromoléculas con pH básico, alrededor de 9 y son toxinas que actúan de forma similar al curare (d-tubocurarina), pero la unión con los receptores de acetilcolina es más firme y no interfiere con la liberación de la acetilcolina, produciendo una parálisis flácida que compromete la respiración, ocasionando la muerte. El antiveneno —suero antiofídico— para la mordedura de esta clase de Micrurus es monovalente y específico para esta coral; los sueros polivalentes no tienen acción de control contra sus acciones patológicas8,10.
Evolución clínica inicialCuando el Dr. Givive se dio cuenta de lo que le había pasado, llamó a su hermano, el Dr. Jaime Villegas Velásquez, connotado cirujano y prestigioso médico, y le manifestó que la mordedura era mortal, que en Colombia no había antídoto para el veneno de este tipo de serpiente, que todo estaba perdido. En las instrucciones que dio antes de avanzar la sintomatología, le informó que el suero específico solamente se conseguía en Butantan, Brasil11. De todas maneras, y a pesar de las observaciones del experto, el Dr. Jaime solicitó al serpentario de Armero Tolima (el que unos años después desaparecería con la erupción del volcán Nevado del Ruiz) el suero antiofídico polivalente, el cual, según la opinión del Dr. Gilberto, no le serviría para nada. El Dr. Jaime se desplazó vía Manizales-Mariquita en busca del suero y en el camino, en «Delgaditas», se encontró con los técnicos que traían el suero y venían de Amero, y se lo aplicó.
Era la una de la mañana, los síntomas de dificultad respiratoria se hacían cada vez más evidentes y el Dr. Gilberto reclamaba que regresaran al hospital, que la única alternativa era que lo ayudaran con su respiración. A las 6 am (relata el autor), se encontraba de turno en el quirófano y llegó un tropel de personas encabezadas por el párroco de la iglesia de los Dolores, en el barrio Estrella, de donde el Dr. Villegas era vecino, y quien le aplicaba, a medida que lo llevaban en la camilla, los santos óleos y acudía al Dr. con oraciones para la muerte, pues el propio Dr. Villegas le había informado que no tenía curación2. Lo seguía su hermano, el cual informó al médico del quirófano con precisión de lo ocurrido, quien ya sabía lo que había pasado pero de forma anecdótica por los rumores que llegaban a las salas de cirugía.
Se encontró un paciente ansioso, angustiado, cianótico, mal ventilando y que desesperadamente hacia señas y emitía sonidos confusos de que lo ayudaran con su respiración, como única alternativa de salvación. Inmediatamente, sin ninguna dificultad se intubó orotraquealmente y con una máquina de anestesia se inició la ventilación manual y la oxigenación. La situación era dramática. Solo existía el pequeño cuarto de recuperación postanestésica con una dotación deficiente para este tipo de casos. Ya se había solicitado a la industria la donación de un ventilador Bird Mark 7, pero este estaba en camino y no se tenían recursos para una ventilación prolongada.
Se inició una controversia muy fuerte en la forma de manejar la ventilación del paciente. El Dr. Manuel Venegas, el prestigioso cirujano de tórax del hospital Santa Sofía y su grupo, reclamaba un «pulmón de acero» (de los usados en la epidemia de poliomielitis en los países nórdicos) para una ventilación con presión negativa externa. De otra parte estaba el grupo del Dr. Ocampo, quien proponía el manejo con ventiladores de presión positiva a la vía aérea. Ninguno de los 2 equipos se encontraba en la ciudad. Para la ventilación continua del paciente se establecieron turnos y se utilizó la máquina de anestesia; la ventilación era manual y para ello se seleccionaron estudiantes de medicina a los que se les daba instrucciones de cómo hacerlo bajo la supervisión médica y la evaluación clínica del paciente. Los 2 grupos médicos que participaban en el manejo del paciente intentaban ponerse de acuerdo con sus conocimientos, para encontrar la mejor alternativa de manejo.
El Dr. Venegas buscaba el pulmón de acero y lo consiguió en un hospital de una base militar americana en Panamá, pues el hecho, con todo el movimiento periodístico que se desencadenó —y que los que estaban al pie del paciente no conocían—, promovió la solidaridad local, regional, nacional e internacional12,13 (fig. 2) (ver el apartado «Anécdotas de la participación comunitaria en la atención del caso»).
Un pulmón de acero, o llamado correctamente «ventilador de presión negativa», es una gran máquina que permite a una persona respirar cuando pierde el control de sus músculos o el trabajo de respiración excede la habilidad de la persona14. La máquina fue inventada por Philip Drinker (1894-1972)15 y Louis Agassiz Shaw, de Harvard School, originalmente para el tratamiento contra el envenenamiento por gas de carbón. Tuvo su mayor uso a mediados del siglo XX cuando sucedieron grandes epidemias de poliomielitis en Europa, Australia y Nueva Zelandia, aunque era en Estados Unidos donde la situación fue más crítica, con miles de casos al año y un pico de 58.000 pacientes en 195216. El primer pulmón de acero fue instalado en 1927 en el hospital Bellevue, en la ciudad de Nueva York, y fue usado por primera vez el 21 de octubre de 1928 en el Children's Hospital, Boston, Massachusetts, en una niña inconsciente con problemas respiratorios (figs. 4 y 5).
Pulmón de acero llegado para la atención del Dr. Villegas17.
Por el otro lado, y ante el deterioro del paciente, se contactó al Dr. Rafael Sarmiento de la Clínica Marly de Bogotá, quien se conocía tenía experiencia en cuidado de pacientes críticos, tenía los equipos y la que se considera la primera unidad de terapia respiratoria del país. El Dr. Sarmiento llegó a Manizales al cuarto día del accidente ofídico y traía su conocimiento, un respirador Bird Mark 7 y un nebulizador ultrasónico. Inmediatamente se inició la ventilación con presión positiva y la terapia respiratoria.
El respirador Bird Mark 7, aparato de ventilación a presión positiva, desarrollado por el Dr. Forrest Bird18 en el año de 1967 marcó el inicio del desarrollo de la serie de ventiladores que fueron la base de ventilación en los países del tercer mundo por varias décadas (Mark 8, Bird Ventilator, Baby Bird, etc.). El Dr. Bird (1921-2015), aviador estadounidense, inventor e ingeniero biomédico es mejor conocido por haber creado algunos de los primeros ventiladores mecánicos producidos en masa y confiables para el cuidado cardiopulmonar agudo y crónico. En los últimos tiempos desarrolló el concepto de ventilación percusiva intrapulmonar (ventilación de alta frecuencia) cuyos principios tuvieron en Colombia su representación con el trabajo del Dr. Manuel Venegas «Pulsos reversos de presión», ganador del premio nacional de medicina en el año de 198819.
Evolución clínicaAquí surgió otra fuerte controversia. Una radiografía de tórax mostró una atelectasia del pulmón derecho el cual se apreciaba totalmente blanco. Un grupo tratante abogaba por una broncoscopia (broncoscopio rígido) para la remoción del posible tapón mucoso que causaba el problema y para limpiar las vías respiratorias bajas; este procedimiento se descartó finalmente pues era imposible hacerlo con un paciente que no ventilaba, estaba hipóxico, cianótico y la desconexión del soporte respiratorio podía ser fatal. El otro equipo médico proponía la terapia respiratoria con la nebulización ultrasónica, la vibración y percusión manual y la técnica de aspiración de la vía aérea que el Dr. Sarmiento traía. Dos días después, este tratamiento intensivo dio resultado y se movilizaron gruesos tapones mucosos y la atelectasia cedió parcialmente al principio y posteriormente de forma total. Se había pagado la cuota de la ventilación con el equipo de anestesia por 4 días, sin una humidificación adecuada, sin nebulizaciones y sin terapia respiratoria.
La terapia respiratoria con nebulización ultrasónica se basa en que estos equipos se utilizan para fraccionar las partículas de agua a nebulizar y en vez de aire u oxígeno a presión se utiliza el ultrasonido, para producir unas partículas de medicamento más pequeñas que penetran más profundamente en las vías respiratorias y en los bronquios menores; igualmente, al hidratar los tapones mucosos, fluidifican las secreciones, que apoyadas por las demás técnicas de terapia, facilitan su movilización y en este caso la del tapón que causaba la atelectasia pulmonar. El ultrasonido es un método que se puede utilizar para dividir un líquido y convertirlo en partículas más pequeñas a través del uso de ondas sonoras intensas20.
La movilización del veneno del cuerpo del paciente y la aplicación del antídoto tienen historias para contar. La consecución del antídoto fue un drama más que comprometió a toda la ciudad, puesto que llegó al improvisado cuarto de cuidado crítico 6 días después del accidente ofídico, cuando ya el veneno había hecho su daño y su eficacia estaba cuestionada21 (ver el apartado «Anécdotas de la participación comunitaria en la atención del caso»).
La utilización de medidas terapéuticas clínicas para «sacar» el veneno del cuerpo del paciente, única posibilidad de recuperación, se convirtió en una prioridad. Las investigaciones de la literatura científica identificaron al veneno como una macromolécula de eliminación renal, lo que promovió la estrategia prioritaria de una adecuada hidratación y un buen flujo urinario, en la expectativa de que cuando el tóxico se movilizara de la placa muscular, encontrara una salida del organismo. La presión venosa central, como medida de monitorización, cumplió un papel fundamental en los pocos controles hemodinámicos existentes en el momento.
La monitorización del paciente era clínica: auscultación, perfusión periférica, evaluación de la oxigenación por la cianosis, presión sanguínea y poco más. Se enviaron unos gases sanguíneos «urgentes» a la Clínica Marly en Bogotá, donde el Dr. Sarmiento tenía uno de los primeros equipos para esta medición que había en el país. Los resultados llegaron 2 días después de su toma, con poca incidencia para el manejo del paciente pues las condiciones clínicas habían cambiado.
La nutrición se manejó empíricamente a través de una sonda nasogástrica, y el manejo de enfermería en la movilización del paciente para evitar las escaras fue impecable. El manejo de la vía aérea se hizo después del quinto día por traqueotomía, con una cánula de balón inflable que se envió desde Estados Unidos (por uno de los egresados de la facultad de medicina), pues en el medio no existían y en Bogotá estaban agotadas.
Diecisiete días se permaneció al pie del paciente, poco a poco se recuperó la ventilación y un mes después se dio de alta del hospital22. El Dr. Gilberto entregó después de su recuperación, por escrito, importantes recomendaciones sobre el manejo de esta situación crítica, las que no tuvimos el cuidado de conservar, y que no se tuvieron en cuenta durante su manejo. El estado de conciencia fue crítico y a pesar de intentar sedarlo para «desconectarlo» del medio ambiente, esto fue insuficiente y el paciente narró escalofriantes situaciones de angustia durante su etapa de parálisis por la enfermedad. Lo impactó enormemente el verse desnudo para el aseo diario por parte de las enfermeras y el frío del área de «recuperación», que sufrió estoicamente sin poder manifestar la incomodidad que le causaba2.
Dos años después se le administró anestesia para un aneurisma cerebral y moriría al cabo de 6 años por un accidente cerebrovascular.
Anécdotas de la participación comunitaria en la atención del casoLa movilización social para la atención de este paciente fue excepcional. El doctor era una persona de gran reconocimiento social por su civismo, que aportaba soluciones permanentemente a la comunidad. Su participación en el programa de televisión lo hizo famoso por la forma como se desempeñó y por ser el primero que logró ganar la totalidad de la suma por la que se concursaba3,23.
La primera movilización se dio por parte de magos, chamanes (anexo 1), médicos naturistas, culebreros y todo tipo de personas que creían tener la solución para las mordeduras de culebras en general, sin ofrecer soluciones para la específica de la «rabo de ají». Al hospital y al quirófano llegaban todo tipo de propuestas de atención al paciente24.
El periplo del pulmón de acero para su llegada a Manizales es una de las anécdotas paralelas del caso. Salió de Panamá en un avión Camberra del ejército de EE.UU. el cual casi no pudo aterrizar en Bogotá por la falta de permiso para hacerlo, y por supuesto, no llegó a la región porque el aeropuerto de Manizales no lo permitía y el de Pereira, más grande, tampoco. El equipo se trasladó a otro avión que aterrizó en Pereira y finalmente llegó a Manizales a los 10 días del momento de la picadura. Este equipo fue donado posteriormente y se conserva como pieza de museo; se usó en una oportunidad para un paciente de Guillain-Barré, en el Hospital Santa Sofía17,25.
La comunicación con Butantan (anexo 2), casi que imposible con las comunicaciones de la época —contaron después—, movilizó a los «radioaficionados» de muchas partes, liderados por el bacteriólogo Carlos Arturo Valencia. Localizado el suero, este partió del Brasil y llegó a Bogotá a las 5 de la tarde. Debía traerse a Manizales inmediatamente, por la presión de la comunidad y la periodística, en una avioneta que aterrizara en el aeropuerto La Nubia, pero no se contaba con iluminación nocturna. La ciudadanía se movilizó y se ubicaron más de 100 carros a lado y lado de la pista para iluminarla y el suero llegó al segundo piso del hospital, a la improvisada UCI, a las 10 de la noche, en momentos en los cuales ya no era útil, pues el veneno hacía más de 5 días que estaba en la placa muscular del paciente haciendo su efecto letal. Se había cumplido un hecho cívico histórico en los anales de la vida manizaleña. El aviador que cumplió esta hazaña fue condecorado por el alcalde de la ciudad y suspendido por la Aeronáutica Civil.
Esta es la historia de un paciente con una enfermedad para la cual no se tenían localmente los recursos para solucionarla, pero que con la movilización social y científica de la época se pudo sacar adelante, convirtiéndose en lo que se ha denominado el «primer paciente de cuidado intensivo de la región».
FinanciamientoEl autor no recibió patrocinio para llevar a cabo este artículo.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.