Describir la frecuencia y los factores asociados de disfagia en los pacientes ingresados por ictus en la Unidad de Neurología del Hospital Clínico Universitario Lozano Blesa (Zaragoza), y analizar el VPP y el VPN del método de exploración clínica volumen-viscosidad (MECV-V).
MétodosEstudio descriptivo transversal para evaluar la capacidad de detección de la disfagia del test MECV-V, y seguimiento de su evolución durante 7 días.
ResultadosEl 87,7% de nuestros pacientes no presentaban disfagia; la población estaba formada por 81 sujetos, 65,4% hombres, con una media de edad de 72,84 años, ACV de origen isquémico en el 59,3%, sin antecedentes de ACV en el 86,4% y nivel de dependencia leve en el 48,1% medido con Barthel. El test fue realizado en las primeras 24h al 79% de los sujetos, y se adoptaron medidas dietéticas en el 56,8%. Siete pacientes (8,6%) presentan signos de falta de seguridad la primera semana. Se encontró asociación estadísticamente significativa entre la disfagia y la dependencia, con los signos de falta de seguridad durante la ingesta en los días posteriores, y con la dieta. El VPP y el VPN para el test MECV-V en nuestros pacientes fueron de 14,28 y 94,11%, respectivamente.
ConclusionesLos pacientes no presentaron en su mayoría problemas de deglución, debido a la detección precoz con el test MECV-V y las medidas dietéticas que parece que reducen el riesgo de presentar complicaciones asociadas a la disfagia.
The objective of this study is to describe the frequency of dysphagia and the associated factors in stroke patients hospitalised in the Neurology Unit of the Hospital Clínico Universitario Lozano Blesa, in Zaragoza, as well as to analyse the PPV and NPV of the volume-viscosity swallow test (V-VST).
MethodsA cross-sectional descriptive study was conducted on stroke patients in order to assess the detectability of dysphagia using the V-VST and to track their progress for 7 days.
ResultsThe large majority (87.7%) of the patients did not have dysphagia. The study population included 81 subjects, of which 65.4% were men with a mean age of 72.84 years. The stroke was ischaemic type in 59.3% of cases, with no previous history of stroke in 86.4%, and with a slight dependence in48.1% measured with Barthel index. The test was performed in the first 24h in 79% of the population, with preventive dietary measures being introduced in 56.8% of patients. Some signs of lack of security were observed in 7 patients (8.6%) in the first week. Significant statistical relationships were found between the dysphagia and the dependence, signs of lack of security during the intake in the following days, and the type of diet. The PPV and NPV for V-VST in our patients was 14.28 and 94.11%, respectively.
ConclusionsThe majority of patients did not have swallowing disorders due to their early detection with the V-VST, along with the dietary measures that appeared to reduce the risk of complications associated with dysphagia.
Los accidentes cerebrovasculares (ACV) representan la tercera causa de muerte en el mundo occidental, la segunda de demencia y la primera de discapacidad física en las personas adultas, siendo una de las complicaciones potenciales la disfagia o alteración de la deglución1,2, que es padecida por, aproximadamente, el 30% de los pacientes3–14.
En el precongreso sobre disfagia orofaríngea en pacientes con ictus, celebrado en Barcelona en 2012, se estableció que la investigación en disfagia debe estar basada en la evidencia, para que se establezcan guías de práctica clínica que mejoren el tratamiento de la disfagia15. Para ello existen diferentes métodos8. El gold standard es la videofluoroscopia, una técnica radiológica dinámica que permite el análisis en tiempo real de la propulsión del bolo de la boca al esófago a través de la obtención de una secuencia de imágenes en perfil lateral y anteroposterior6,12,13,16–18. Es un recurso caro, que no está disponible en todos los hospitales6,8,19,20, por lo que se dispone de los métodos de exploración clínica o clinical bedside assessment, fáciles de realizar y con un grado de recomendación B de la Scottish Intercollegiate Guidelines Network8,13,19,21.
El método de exploración clínica volumen-viscosidad (MECV-V), desarrollado por el Dr. Clavé y su equipo, es útil para identificar la disfagia orofaríngea6,18,21–24. Se basa en que la disminución del volumen del bolo y el aumento de la viscosidad mejoran la seguridad de la deglución18,21. Es capaz de diagnosticar la aspiración con una sensibilidad diagnóstica del 83-85% y una especificidad del 64,7-69%6,8,22. Permite reconocer la disfagia, evitar la broncoaspiración y ajustar la dieta para evitar complicaciones posteriores, es asequible a cualquier entorno y tiene un bajo coste6,22. Además, al combinarlo con la medición del índice de Barthel se puede proponer un plan completo de cuidados al paciente con disfagia22,24.
ObjetivoObtener datos sobre la capacidad diagnóstica del test MECV-V valorando si se realiza correctamente la evaluación, midiendo signos indicativos de broncoaspiración con el test y en los días posteriores durante el ingreso del paciente, con el objetivo de describir la frecuencia de disfagia y los factores asociados, así como conocer la evolución dietética del paciente durante su ingreso hospitalario.
MétodosSe realizó un estudio descriptivo transversal en pacientes ingresados por ACV en la Unidad de Neurología-ICTUS del Hospital Clínico Universitario Lozano Blesa durante los meses de febrero a mayo de 2016, a los que se les realizó el test MECV-V, analizándose la disfagia en los pacientes y los valores predictivos positivos y negativos (VPP y VPN) del test MECV-V, según los signos que presentan 7 días tras la valoración y que se consideran de falta de seguridad (tos, referir atragantamiento).
Para evaluar la deglución se administraron bolos de 5, 10 y 20ml de texturas néctar, pudin y líquido, tras mezclar líquido con espesante, mientras se monitorizó la saturación5,6,8,11,12,14,18,21–23,25,26. Si durante la exploración el paciente presentó algún signo de alteración de la deglución, la prueba se consideró positiva, es decir, el paciente no fue capaz de alimentarse a esa viscosidad y volumen del bolo. En el caso contrario, se consideró negativa8,18,21,23,26.
Se incluyeron todos los pacientes ingresados en el período comprendido con diagnóstico de ACV a los que se realizó el test MECV-V, un total de 81, seleccionados a través de los datos clínicos de las historias clínicas y las órdenes de tratamiento, y del programa Gacela Care®, a los que además se les pudo realizar el seguimiento de los signos de falta de seguridad durante 7 días.
La variable dependiente de este estudio fue la valoración de la deglución; y las independientes, edad, sexo, diagnóstico de ACV, antecedentes de ACV, índice de Barthel, tiempo en horas desde el ACV hasta la realización del test MECV-V, dieta, signos de falta de seguridad durante la ingesta, exitus y consulta a logopeda.
El análisis de datos se realizó con el programa IBM® SPSS® Statistics for Windows, versión 21.0 (2012). Se realizó un análisis descriptivo univariante, y un estudio bivariante con la prueba Chi cuadrado/test exacto de Fisher, calculando un intervalo de confianza al 95% para todas las variables. Se realizó también una valoración de los VPP y VPN del test MECV-V.
Consideraciones éticasEl proyecto fue remitido a las direcciones médica y de enfermería del hospital, al Comité de Ética del hospital, y además se solicitó permiso a la jefa de servicio y supervisora de la unidad, para la revisión de las historias clínicas.
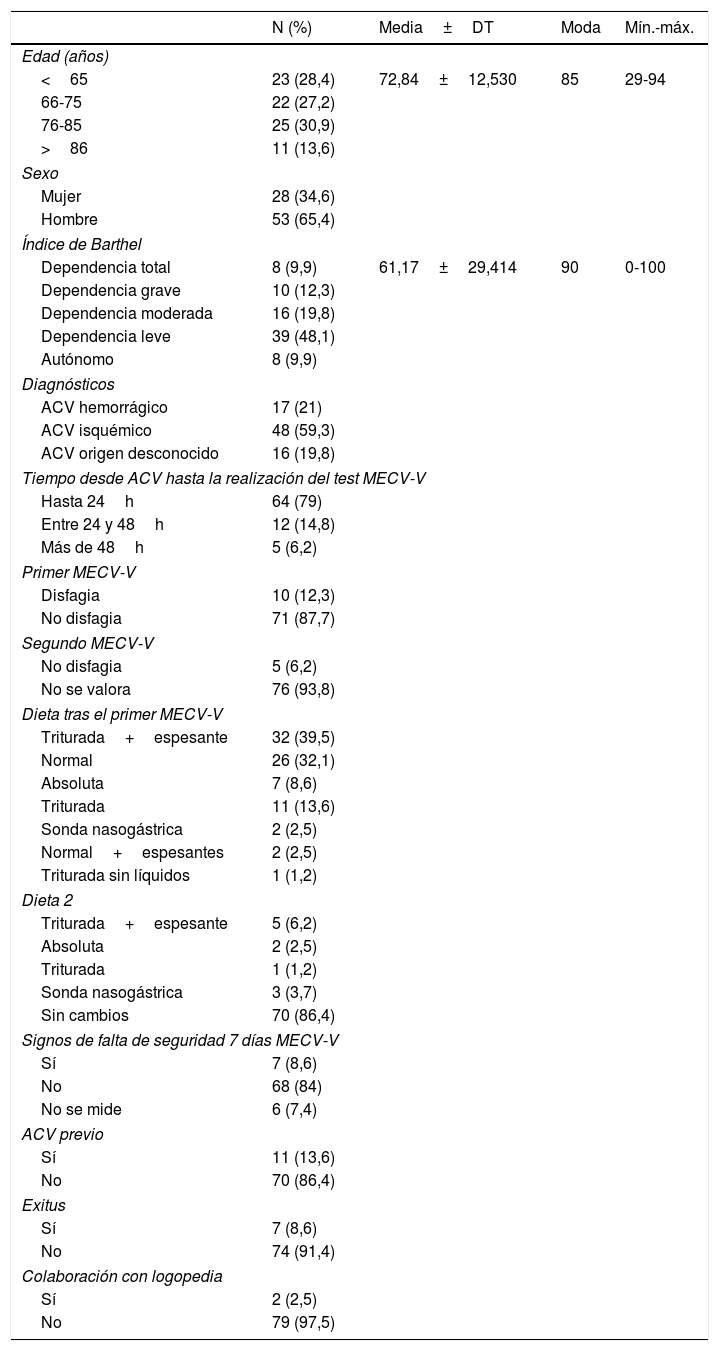
ResultadosLa población final estuvo formada por 81 pacientes con una media de edad de 72,84 años (DT 12,53), de los que 53 sujetos (65,4%) eran hombres. El ACV más frecuente fue el de origen isquémico (48 casos; 59,3%), y la gran mayoría de los pacientes, 70 (86,4%), no tenían antecedentes de ACV en su historia clínica. La evaluación del índice de Barthel revela que los pacientes presentaban una dependencia leve para las ABVD, con una puntuación media de 61,17 puntos (DT 29,41).
A la mayoría de los pacientes del estudio, 64 (79%), se les realizó el test MECV-V en las primeras 24h de ingreso en el hospital. Se detecta que 71 (87,7%) no tienen disfagia, y en 5 pacientes (6,2%) se repite la valoración, siendo el resultado final negativo. Tras esta primera valoración de la disfagia, se reinicia la dieta adaptándola a cada paciente, siendo la más frecuente la «triturada con líquidos con espesantes», tolerada por 32 pacientes (39,5%), seguida de la dieta «normal» para 26 pacientes (32,1%). Solo hubo 2 pacientes (2,5%) que requirieron sonda nasogástrica para la alimentación enteral tras el ACV. En 70 (86,4%) pacientes no se realizó modificación dietética durante el ingreso.
En cuanto a los signos de falta de seguridad durante la ingesta, medidos y registrados en los 7 días posteriores a la primera evaluación (tos, problemas al deglutir, que el paciente refiera «atragantarse»), se observa que en 68 (84%) pacientes no se presentaron. Solo 7 (8,6%) pacientes fallecieron durante la primera semana de ingreso (tabla 1).
Descripción de la población de estudio (N=81)
| N (%) | Media±DT | Moda | Mín.-máx. | |
|---|---|---|---|---|
| Edad (años) | ||||
| <65 | 23 (28,4) | 72,84±12,530 | 85 | 29-94 |
| 66-75 | 22 (27,2) | |||
| 76-85 | 25 (30,9) | |||
| >86 | 11 (13,6) | |||
| Sexo | ||||
| Mujer | 28 (34,6) | |||
| Hombre | 53 (65,4) | |||
| Índice de Barthel | ||||
| Dependencia total | 8 (9,9) | 61,17±29,414 | 90 | 0-100 |
| Dependencia grave | 10 (12,3) | |||
| Dependencia moderada | 16 (19,8) | |||
| Dependencia leve | 39 (48,1) | |||
| Autónomo | 8 (9,9) | |||
| Diagnósticos | ||||
| ACV hemorrágico | 17 (21) | |||
| ACV isquémico | 48 (59,3) | |||
| ACV origen desconocido | 16 (19,8) | |||
| Tiempo desde ACV hasta la realización del test MECV-V | ||||
| Hasta 24h | 64 (79) | |||
| Entre 24 y 48h | 12 (14,8) | |||
| Más de 48h | 5 (6,2) | |||
| Primer MECV-V | ||||
| Disfagia | 10 (12,3) | |||
| No disfagia | 71 (87,7) | |||
| Segundo MECV-V | ||||
| No disfagia | 5 (6,2) | |||
| No se valora | 76 (93,8) | |||
| Dieta tras el primer MECV-V | ||||
| Triturada+espesante | 32 (39,5) | |||
| Normal | 26 (32,1) | |||
| Absoluta | 7 (8,6) | |||
| Triturada | 11 (13,6) | |||
| Sonda nasogástrica | 2 (2,5) | |||
| Normal+espesantes | 2 (2,5) | |||
| Triturada sin líquidos | 1 (1,2) | |||
| Dieta 2 | ||||
| Triturada+espesante | 5 (6,2) | |||
| Absoluta | 2 (2,5) | |||
| Triturada | 1 (1,2) | |||
| Sonda nasogástrica | 3 (3,7) | |||
| Sin cambios | 70 (86,4) | |||
| Signos de falta de seguridad 7 días MECV-V | ||||
| Sí | 7 (8,6) | |||
| No | 68 (84) | |||
| No se mide | 6 (7,4) | |||
| ACV previo | ||||
| Sí | 11 (13,6) | |||
| No | 70 (86,4) | |||
| Exitus | ||||
| Sí | 7 (8,6) | |||
| No | 74 (91,4) | |||
| Colaboración con logopedia | ||||
| Sí | 2 (2,5) | |||
| No | 79 (97,5) | |||
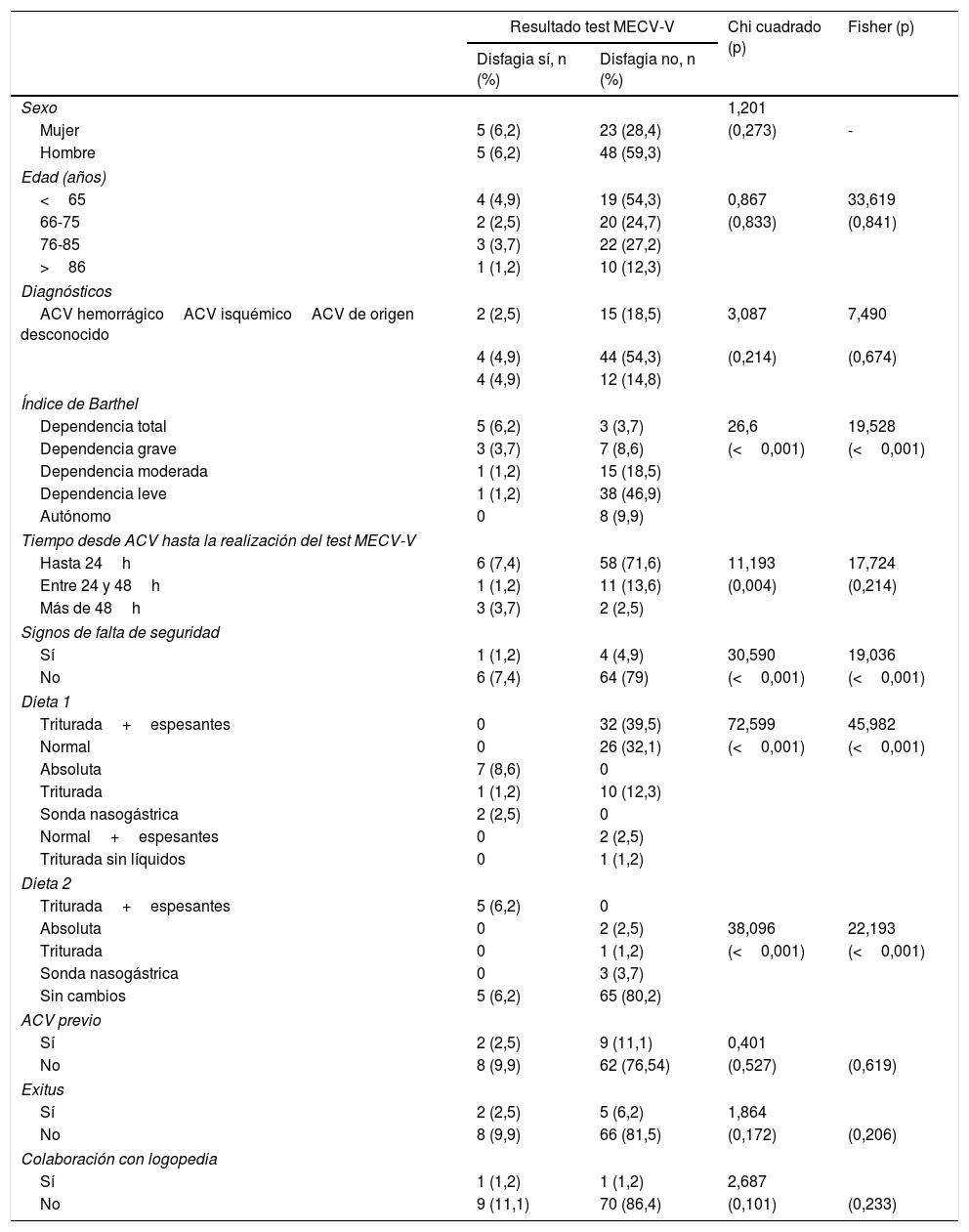
En el estudio bivariante se observaron solo relaciones significativas entre la disfagia y las variables índice de Barthel (p<0,001), signos de falta de seguridad durante la ingesta en los 7 días posteriores (p<0,001), y con las 2 variables que contabilizan las dietas (p<0,001 para ambas). Con las variables sexo (p=0,273), edad (p=0,833), diagnósticos (p=0,214), tiempo desde el ingreso por ACV hasta la realización de la valoración de la disfagia (p=0,214), ACV previo (p=0,527), exitus durante el ingreso (p=0,172) y colaboración con logopedia (p=0,101) no se encuentra significación (tabla 2).
Resultados del test MECV-V y factores asociados
| Resultado test MECV-V | Chi cuadrado (p) | Fisher (p) | ||
|---|---|---|---|---|
| Disfagia sí, n (%) | Disfagia no, n (%) | |||
| Sexo | 1,201 | |||
| Mujer | 5 (6,2) | 23 (28,4) | (0,273) | - |
| Hombre | 5 (6,2) | 48 (59,3) | ||
| Edad (años) | ||||
| <65 | 4 (4,9) | 19 (54,3) | 0,867 | 33,619 |
| 66-75 | 2 (2,5) | 20 (24,7) | (0,833) | (0,841) |
| 76-85 | 3 (3,7) | 22 (27,2) | ||
| >86 | 1 (1,2) | 10 (12,3) | ||
| Diagnósticos | ||||
| ACV hemorrágicoACV isquémicoACV de origen desconocido | 2 (2,5) | 15 (18,5) | 3,087 | 7,490 |
| 4 (4,9) | 44 (54,3) | (0,214) | (0,674) | |
| 4 (4,9) | 12 (14,8) | |||
| Índice de Barthel | ||||
| Dependencia total | 5 (6,2) | 3 (3,7) | 26,6 | 19,528 |
| Dependencia grave | 3 (3,7) | 7 (8,6) | (<0,001) | (<0,001) |
| Dependencia moderada | 1 (1,2) | 15 (18,5) | ||
| Dependencia leve | 1 (1,2) | 38 (46,9) | ||
| Autónomo | 0 | 8 (9,9) | ||
| Tiempo desde ACV hasta la realización del test MECV-V | ||||
| Hasta 24h | 6 (7,4) | 58 (71,6) | 11,193 | 17,724 |
| Entre 24 y 48h | 1 (1,2) | 11 (13,6) | (0,004) | (0,214) |
| Más de 48h | 3 (3,7) | 2 (2,5) | ||
| Signos de falta de seguridad | ||||
| Sí | 1 (1,2) | 4 (4,9) | 30,590 | 19,036 |
| No | 6 (7,4) | 64 (79) | (<0,001) | (<0,001) |
| Dieta 1 | ||||
| Triturada+espesantes | 0 | 32 (39,5) | 72,599 | 45,982 |
| Normal | 0 | 26 (32,1) | (<0,001) | (<0,001) |
| Absoluta | 7 (8,6) | 0 | ||
| Triturada | 1 (1,2) | 10 (12,3) | ||
| Sonda nasogástrica | 2 (2,5) | 0 | ||
| Normal+espesantes | 0 | 2 (2,5) | ||
| Triturada sin líquidos | 0 | 1 (1,2) | ||
| Dieta 2 | ||||
| Triturada+espesantes | 5 (6,2) | 0 | ||
| Absoluta | 0 | 2 (2,5) | 38,096 | 22,193 |
| Triturada | 0 | 1 (1,2) | (<0,001) | (<0,001) |
| Sonda nasogástrica | 0 | 3 (3,7) | ||
| Sin cambios | 5 (6,2) | 65 (80,2) | ||
| ACV previo | ||||
| Sí | 2 (2,5) | 9 (11,1) | 0,401 | |
| No | 8 (9,9) | 62 (76,54) | (0,527) | (0,619) |
| Exitus | ||||
| Sí | 2 (2,5) | 5 (6,2) | 1,864 | |
| No | 8 (9,9) | 66 (81,5) | (0,172) | (0,206) |
| Colaboración con logopedia | ||||
| Sí | 1 (1,2) | 1 (1,2) | 2,687 | |
| No | 9 (11,1) | 70 (86,4) | (0,101) | (0,233) |
Para conocer la asociación del test MECV-V y la dieta adaptada se agrupan las dietas en 3 categorías: «dietas de no disfagia», «dieta triturada y/o espesantes» y «sonda nasogástrica y absoluta». Se observó que aquellos que no presentaron problemas de deglución reiniciaron tolerancia con una dieta de no disfagia, y a aquellos que sí presentaron alteraciones se les dejó en dieta absoluta, o con alimentación enteral por sonda nasogástrica. En cambio, aquellos que llevaron dieta triturada y/o con espesantes para líquidos tenemos un paciente (1,2%) que sí presentó disfagia, y 45 (55,6%) que no. Esto es debido a que, a pesar del resultado negativo del test, se tomaron medidas de prevención de complicaciones en la ingesta durante el ingreso de dichos pacientes, como fueron el inicio de tolerancia dietética con dieta triturada o con espesantes, elevar el cabecero de la cama o no utilizar pajitas para beber líquidos (tabla 3).
Adaptación de la dieta a la deglución de los pacientes
| Relación entre el MECV-V y la dieta | |||
|---|---|---|---|
| MECV-V, n (%) | Total | ||
| Disfagia | No disfagia | ||
| No disfagia (normal) | 0 | 26 (32,1) | 26 |
| Dieta triturada y/o espesantes | 1 (1,2) | 45 (55,6) | 46 |
| Otras (sonda nasogástrica y absoluta) | 9 (11,1) | 0 | 9 |
| Total | 10 (12,3) | 71 (87,7) | 81 |
Considerando el MECV-V como el gold standard de disfagia para nuestros pacientes, se tomaron los signos de falta de seguridad durante la ingesta, medidos y registrados en los 7 días posteriores a la realización del test, para conocer los VPP y VPN. Se observó que 7 (8,6%) pacientes sí presentaron falta de seguridad durante la deglución, 68 (84%) no, y en 6 (7,4%) no se pudo medir por cuestiones relacionadas con el tipo de alimentación. Eliminamos estos 6 últimos casos, quedando 75 para la valoración de la fuerza diagnóstica del test MECV-V. El VPP para el test MECV-V en nuestros pacientes fue 14,28%, y el VPN, 94,11%. El test MECV-V fue capaz de detectar únicamente el 14,28% de los pacientes que sí tuvieron disfagia, pero el 94,11% de aquellos que tuvieron problemas de seguridad en la deglución fueron detectados con el test (tabla 4).
DiscusiónEl presente estudio evalúa la capacidad diagnóstica del test MECV-V, los factores asociados y la evolución dietética de los pacientes durante su ingreso.
La gran mayoría de nuestros pacientes requirieron adaptación dietética. Son varios los trabajos que nombran dietas adaptadas como medida preventiva de complicaciones asociadas a la disfagia, y podemos suponer que el procesado de los alimentos es similar. En 3 estudios se informa de que el 82,7, el 45,6 y el 84,6% de los pacientes, respectivamente, requirieron una dieta de disfagia, y en uno se especifica que el 35,7% de su población tuvo que seguir dieta triturada6,8,11,27. En cambio, encontramos 2 que difieren de lo obtenido. El primero señala que el 52,5% de sus pacientes requirieron sonda nasogástrica, y un 32% PEG; y el segundo obtiene que la dieta más frecuente, con el 54,6% de su población, fue la normal10,25.
En cuanto al tiempo de realización del test MECV-V desde el ingreso en el hospital por ACV, encontramos que solo en 3 estudios se realizó en las primeras 24h15,20,22. Por último, en la investigación de Bakhtiyari et al.4 realizan una medición de cómo influye el tiempo de inicio de una terapia rehabilitadora de la deglución tras un ACV en un mayor éxito de la misma, obteniendo en sus resultados que el grupo que menos tiempo dejó pasar para empezar la terapia solo requirió 10 sesiones, frente a las 32 del grupo que empezó más tarde.
La medición de los signos de falta de seguridad durante la ingesta 7 días tras la valoración de la disfagia, que realizamos en el presente estudio, no se recoge en ningún estudio consultado. Solo uno indica los «atragantamientos» que han tenido los pacientes en los 6 meses anteriores a la valoración de la disfagia, siendo el 15,4% de los que revelaron disfagia con el MECV-V11. Lo más similar a nuestra valoración se encuentra en 2 investigaciones que indican los porcentajes de neumonía broncoaspirativa de sus pacientes tras haberse realizado la valoración de la deglución, siendo el 17,7 y el 8,7%, respectivamente8,25. En algunos estudios se recogen medidas que evidencian falta de seguridad (complicaciones respiratorias) durante la deglución de los pacientes6,10,14,19.
El número de exitus en el presente trabajo es muy bajo, encontrando en los estudios de referencia cifras extremas: o mucho mayores o mucho menores6,8. Tampoco se realizan un gran número de colaboraciones con la logopeda del Hospital Clínico Universitario Lozano Blesa, al contrario que en la investigación de Ferrero López et al. de 2009, en que se requirió para el 36,3% de su población6.
En los resultados obtenidos en nuestra muestra se detecta un número muy bajo de casos de disfagia, ya que solo un 12,3% de los pacientes tuvieron un MECV-V positivo. En la literatura encontramos trabajos en los que se realiza la valoración de la deglución con el test MECV-V; en otros, el test MECV-V es realizado junto con el gold standard, la videofluoroscopia; y por último, se encuentran algunas investigaciones en las que se utilizan otros métodos bedside. En todos se obtienen cifras de disfagia mucho más elevadas a las presentes.
Las investigaciones que utilizan el método MECV-V para la detección de la disfagia aportan cifras que oscilan entre el 38,622 y el 47,4%7. Lo más frecuente fue encontrar cifras en torno al 45%, como ocurre en varios estudios donde la prevalencia de disfagia fue de 42,627 o 47,5%14 en uno que utilizó los 2 primeros años una adaptación del test del agua, y los 4 siguientes el test MECV-V. Los propios autores señalan que el test MECV-V detecta con mayor fiabilidad los casos de disfagia. Con cifras algo más elevadas están los resultados que obtuvieron frecuencias de disfagia de 52,6 y 53,5%8,25. Los que obtienen la cifra de 53,5% realizan 2 tipos de valoraciones del test MECV-V: el propio MECV-V en un grupo, y el test MECV-V-G, que es una adaptación del primero para pacientes con demencia avanzada, y la comparan con una «anamnesis dirigida» que valora la existencia de disfagia a través de episodios de atragantamiento, o la necesidad de espesar los líquidos25. Con prevalencias algo más elevadas encontramos los trabajos de Ferrero López et al., realizado uno en 201211 y otro en 20096. En el más reciente, tras valorar la deglución con el MECV-V, los autores obtienen dificultades para tragar en el 65% de los sujetos de su muestra. En el de 2009, confirman la presencia de disfagia en el 75% de los pacientes evaluados. Estos autores también realizan una segunda valoración, en el 25,4% de los pacientes que presentaron disfagia en la evaluación inicial, habiendo desaparecido la disfagia en el 28,6% de ellos.
Con cifras que están alrededor de la mitad de la población con disfagia orofaríngea se encuentran 2 estudios19,28. Los primeros utilizan como método de detección un instrumento de recogida de 32 ítems, llamado MASSEY, en el que se evaluaba las condiciones físicas de los pacientes, y una prueba de ingesta en la que se dieron líquidos de diferentes consistencias, que se denomina test GUSS. También se valieron de la FEES para detectar aspiraciones, obteniendo un porcentaje de disfagia del 46,5%. Los segundos, con el test del agua y la saturación, detectan que el 52% de sus pacientes tuvieron una aspiración19.
En cuanto a las relaciones estadísticamente significativas que establecemos en nuestro estudio, encontramos que, al igual que nosotros, en todos los estudios consultados también existió relación entre la disfagia y la dependencia medida con Barthel6,7,11,25, y entre la disfagia y los volúmenes y consistencias de las dietas25.
Con respecto a las relaciones que nosotros no encontramos estadísticamente significativas en el presente estudio, tampoco se encuentran entre la disfagia y el sexo7,10,11,14,23 ni entre la disfagia y la mortalidad6,7. De manera opuesta a los resultados que obtenemos, sí se encuentra relación entre la disfagia y la edad en la mayoría de la bibliografía consultada, de tal manera que las personas de mayor edad presentan más disfagia7,14,23,25. También difieren de nuestros resultados aquellos que encontraron relación entre los antecedentes de ACV y un mayor riesgo de disfagia11,14,23.
A pesar de no encontrar ninguna investigación que mida la relación entre el tiempo que pasa desde la valoración de la disfagia y su posterior aparición, o los signos de falta de seguridad durante la ingesta 7 días después, hay 2 autores que, de manera similar, estudian relaciones significativas inversas entre el inicio temprano de la rehabilitación y la disfagia, y entre la disfagia y el riesgo de aspiración, respectivamente4,8.
En cuanto a los VPP y VPN, se ha observado que no es fácil realizar comparaciones con otras investigaciones, debido a la diversidad de criterios, métodos de evaluación y características clínicas y demográficas de los pacientes. Se obtuvieron unos VPP y VPN de 14,28 y 94,11%, respectivamente, para el MECV-V en comparación con los signos de falta de seguridad durante la ingesta en el seguimiento de 7 días posteriores. Lo ideal sería comparar el método MECV-V con el gold standard, la videofluoroscopia, como en uno de los estudios donde se obtuvo un VPN del 100%, con una sensibilidad del 100% y una especificidad del 14,9%8. En una de las investigaciones consultadas, en la que comparan el test MECV-V y su adaptación para pacientes con demencia avanzada con una «anamnesis dirigida» que valora la existencia de disfagia a través de episodios de atragantamiento o la necesidad de espesar los líquidos, se detecta que, tomando el MECV-V como gold standard, este presentó un VPP de 82,6% y un VPN 57,1%, con una sensibilidad del 41,3% y una especificidad del 90%.
El test MECV-V en el presente estudio detecta 10 casos de disfagia, y solo 7 pacientes presentan signos de falta de seguridad durante la ingesta en los días posteriores. La elevada cifra de VPN nos lleva a concluir que las complicaciones asociadas a la disfagia se ven reducidas.
En la realización de este trabajo se han encontrado algunas limitaciones relacionadas con el registro de las variables «diagnóstico», porque no se utilizó ninguna taxonomía; y «MECV-V», ya que se registró únicamente la valoración final (positivo o negativo) del mismo.
En resumen, los pacientes diagnosticados de disfagia deben tener un tratamiento individualizado y basado en la evidencia, incluyendo dieta adaptada con alimentos sanos y seguros que proporcionen hidratación y nutrición. En todo plan de cuidados es importante incluir a la familia y no olvidar que la alimentación es un acto social que puede afectar a la calidad de vida de nuestros pacientes. Muchas de las medidas compensatorias de la deglución forman parte de los cuidados de enfermería3,12,17,26. Por ello, es importante ahondar en la formación continuada5,6,10,18,22,28,29.
ConclusionesSe concluye que el test MECV-V es un buen método para la detección de la disfagia, ya que fue capaz de detectar más pacientes con disfagia que pacientes tuvieron complicaciones por un mal diagnóstico previo. Con la mayoría de los pacientes se tomaron medidas dietéticas específicas que se reflejaron en que hubo muy pocos pacientes que mostraron signos de falta de seguridad durante la ingesta, y no hubo un número elevado de fallecimientos. Se comprobó que la disfagia está relacionada con la dependencia para las ABVD medida con el índice de Barthel, los signos de falta de seguridad en la ingesta durante los 7 días posteriores y el tipo de dieta que se adapta al paciente.
Hay que interpretar los resultados obtenidos con cautela, y tener en cuenta que algunas relaciones que no han resultado significativas sí que podrían serlo en caso de contar con un tamaño mayor de la muestra.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todo el personal (fijo y temporal) que trabajó en la Unidad de Neurología del Hospital Clínico Universitario Lozano Blesa durante el período de realización de este estudio, por su disposición y ayuda en la elaboración de este trabajo. En especial, a Irene Arce, por seguir enseñándome tanto cada día.