La disfagia orofaríngea es muy frecuente en enfermedades neurológicas, siendo un síntoma grave, con complicaciones nutricionales y respiratorias que pueden causar la muerte del paciente.
ObjetivosDeterminar la prevalencia de disfagia orofaríngea en las unidades de rehabilitación neurológica de la Fundación Instituto San José (FISJ); conocer el estado funcional y las enfermedades que influyen en la posible aparición de la disfagia orofaríngea de dichos pacientes.
MétodoEstudio descriptivo transversal teniendo como población accesible los pacientes ingresados desde el 1 de enero hasta el 30 de septiembre del año 2012, en la Unidad de Trastornos Neurológicos Moderados (UTNM) y en la Unidad de Trastornos Neurológicos Severos (UTNS) de la FISJ.
ResultadosEn el periodo de estudio ingresaron 109 pacientes en la UTNM y 31 pacientes en la UTNS. Tenemos una prevalencia de 31,2% en la UTNM y una prevalencia muy alta, 64,5% en la UTNS. En la UTNM se diagnosticaron 14 casos nuevos de disfagia orofaríngea y en la UTNS se diagnosticaron 6 casos nuevos. Los pacientes con disfagia orofaríngea han ingresado con diagnóstico principal de ictus (63%) y un 18,5% con hemorragias/hematomas cerebrales. Asimismo, verificamos que el 85,2% de los pacientes diagnosticados de disfagia presentan un nivel de dependencia total, 11,1% con dependencia severa y 3,7% una dependencia moderada.
ConclusiónLa prevalencia de disfagia en nuestras unidades de trastornos neurológicos es muy elevada, en especial en pacientes con enfermedad cerebro vascular y con nivel de dependencia total/severa.
Oropharyngeal dysphagia is very common in neurological diseases. It is a serious symptom with nutritional and respiratory complications that may lead to the death.
ObjectivesTo determine the prevalence of oropharyngeal dysphagia in Neurological Rehabilitation Units of the Fundación Instituto San José (FISJ), Madrid, as well as to determine the functional status and diseases that may lead to the possible occurrence of oropharyngeal dysphagia in these patients.
MethodA descriptive cross-sectional study was conducted on all patients admitted from 1 January to 30 September 2012, in the Moderate Neurological Disorders (UTNM) and Severe Neurological Disorders Units (UTNS) of the FISJ.
ResultsA total of 109 patients were admitted to the UTNM and 31 patients to the UTNS during the study period. There was a 31.2% prevalence of oropharyngeal dysphagia in the UTNM, with a very high prevalence of 64.5% in UTNS. A total of 14 new cases were diagnosed In the UTNM, and 6 new cases in the UTNS. Patients with oropharyngeal dysphagia have been admitted with a primary diagnosis of stroke (63%) and 18.5% with cerebral hemorrhage/hematoma. It was also determined that of the 85.2% of patients diagnosed with dysphagia, 11.1% presented levels of total dependence, whilst 3.7% presented severe/moderate dependence.
ConclusionsThe prevalence of dysphagia in Neurological Disorders Units in Madrid is very high, especially in patients with cerebrovascular disease and total/severe dependency level.
La disfagia se define como la dificultad para deglutir los alimentos o bebidas y puede tener origen orgánico, cuando se relaciona con aspectos estructurales de causa congénita o tumores, o funcional cuando altera la sinergia del proceso de deglución. La forma más común de disfagia es la orofaríngea provocada por alteraciones neuromusculares causantes de debilidad o incoordinación, siendo su presencia habitual en determinadas enfermedades del sistema nervioso central1. La disfagia es un factor de riesgo para la aspiración del alimento por la tráquea y los pulmones, y se ha relacionado con un mayor número de infecciones respiratorias y altos costes en instituciones de salud, debido a estancias hospitalarias más prolongadas y mayores gastos en suministros de nutrición enteral o parenteral2,3. Se estima que la disfagia orofaríngea presenta una prevalencia muy alta en personas de edad avanzada, pudiendo afectar al 30-40% en personas de más de 65 años, aunque hay datos que la cifran en el 60%, sobre todo en pacientes institucionalizados4–8. Por esta misma razón, y a las consecuencias que emanan de esta, en la práctica de enfermería se incluye el método de exploración clínica volumen-viscosidad (MECV-V), que consiste en administrar al paciente distintos volúmenes a distintas viscosidades, vigilando signos de eficacia y seguridad durante la deglución, permitiendo elaborar recomendaciones terapéuticas sobre la dieta más segura y eficaz para el paciente con disfagia. Dicho método resulta asequible a cualquier entorno, al tener bajo coste, necesitar escasa especialización, ser bastante seguro y poder aplicarse a la mayoría de enfermos sospechosos de presentar disfagia, precisando tan solo un grado mínimo de colaboración, y según sus autores cuenta con una sensibilidad diagnóstica por encima del 85% y una especificad en torno al 69%9.
En los últimos años se ha observado un incremento en el número de pacientes diagnosticados de disfagia en las unidades de media-larga estancia, muchos de ellos infradiagnosticados desde los hospitales de referencia, provocando diversas complicaciones, y por lo tanto aumentando, posiblemente, la tasa de morbimortalidad. La disfagia es un trastorno con elevada prevalencia en diversas enfermedades, procesos patológicos estos muy frecuentes en nuestras unidades de rehabilitación, y dificulta o imposibilita la alimentación, siendo la segunda necesidad básica del modelo de Virginia Henderson10, y una de sus complicaciones es la broncoaspiración, que compromete la respiración, la primera necesidad básica de salud. Por ello la disfagia debe ser diagnosticada y valorada lo antes posible para poner en marcha técnicas de deglución seguras y estrategias dietéticas adecuadas11–14. De ahí la importancia de estudiar la prevalencia de disfagia en nuestro centro, de manera que conozcamos la dimensión del problema y encontremos intervenciones efectivas para emplear en su tratamiento. El objetivo principal de este estudio es conocer la situación en cuanto a prevalencia de disfagia orofaríngea en las unidades de rehabilitación neurológica de la Fundación Instituto San José (FISJ) de Madrid. Como objetivos secundarios se plantea: conocer el nivel de independencia del paciente y las enfermedades que influyen en la posible aparición de la disfagia orofaríngea de los pacientes ingresados en dichas unidades.
MétodoPara la realización del presente trabajo se utilizó un estudio descriptivo transversal en el que se analizó como población accesible todos los pacientes ingresados desde el 1 de enero hasta el 30 de septiembre del año 2012 en las unidades de rehabilitación de un centro sociosanitario de media-larga estancia de Madrid. Las unidades incluidas en el estudio fueron: la unidad de trastornos neurológicos moderados (UTNM) y la unidad de trastornos neurológicos severos (UTNS), donde ingresan pacientes para el programa de rehabilitación neurológica.
Entre las variables que se recogen a través de los distintos registros informatizados de enfermería se someten a estudio las siguientes: sexo; edad; motivo de ingreso; diagnóstico de disfagia en el hospital de referencia; valoración de disfagia en nuestro centro; presencia de sondas; tipo de dieta; índice de Barthel (en las primeras 24h de ingreso); y MECV-V (valoración de trastorno de eficacia y de seguridad). Esta técnica se aplicó con el paciente en sedestación y monitorización continua de la saturación de O2. Se administraron volúmenes de 5, 10 y 20ml, con viscosidades néctar, líquida y pudding. En cada ocasión se registra si se producían signos de compromiso de la seguridad (tos, descenso de la saturación de O2 entre 3-5% y/o cambio del tono de voz) o signos de compromiso de la eficacia (sello labial insuficiente, residuos orales o faríngeos y deglución fraccionada). Cuando se encuentra algún signo que compromete la seguridad del paciente no se pasa a un volumen mayor ni a una viscosidad inferior, se para la prueba. Se concluye que no existe disfagia cuando no se evidencian signos de alteración en la seguridad ni en la eficacia en ningún momento de la prueba9,15. Este test de screening se realizó por el equipo de enfermería en las primeras 24h del ingreso a los pacientes en los que se sospechaba alteración de la deglución.
El índice de Barthel es una medida genérica que valora el nivel de independencia del paciente con respecto a la realización de algunas actividades básicas de la vida diaria (AVD), mediante la cual se asignan diferentes puntuaciones y ponderaciones según la capacidad del sujeto examinado para llevar a cabo estas actividades: dependencia total (0-20); dependencia severa (21-60); dependencia moderada (61-90); dependencia leve (91-99) e independencia (100)16.
Se aseguró la voluntariedad de los pacientes mediante el consentimiento escrito que se entrega por protocolo en el centro, al ingreso, donde los pacientes autorizan la utilización de sus datos clínicos respetando su confidencialidad. El estudio se ha presentado y ha sido aprobado por la comisión de ética e investigación del centro.
Los datos fueron recogidos a través de las historias clínicas de cada paciente por medio del programa IBM Cognos Connection 10.1.1. El análisis descriptivo se presenta mediante la media y la desviación estándar para las variables cuantitativas y las variables cualitativas se presentan por frecuencias relativas y absolutas, y fue realizado a través del programa SPSS, versión 19.0. Las representaciones gráficas fueron desarrolladas en el programa Microsoft Excel 2007.
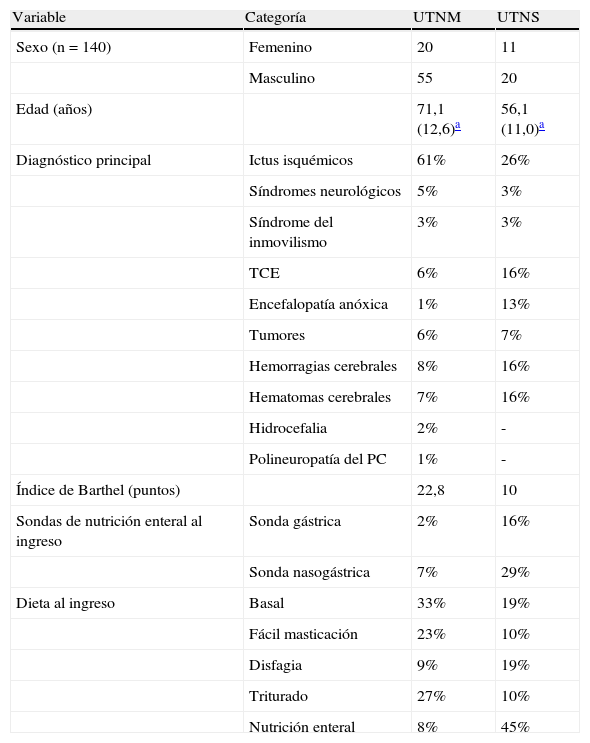
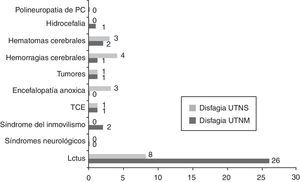
ResultadosEn el periodo comprendido entre el 1 de enero y el 30 de septiembre de 2012 ingresaron 140 pacientes, de los cuales 109 pacientes pertenecen a la UTNM y 31 pacientes a la UTNS. Nuestra muestra es constituida por un 46% de mujeres y un 54% de hombres con una media de edades de 71,1 (DS 12,6) años en la UTNM y una media de 56,1 (DS 11,0) años en la UTNS. Las enfermedades más frecuentes en la UTNM son: 61% ictus isquémicos; 8% hemorragias cerebrales; 7% hematomas cerebrales, 6% traumatismos craneoencefálicos; 6% tumores; 5% síndromes neurológicos; 3% síndrome del inmovilismo; 2% hidrocefalia; 1% encefalopatía anóxica y 1% polineuropatía del paciente crítico. En la UTNS tenemos 26% ictus isquémico; 16% hemorragias cerebrales; 16% hematomas cerebrales; 16% traumatismos craneoencefálicos; 13% encefalopatía anóxica; 7% tumores; 3% síndromes neurológicos; y 3% síndrome del inmovilismo (tabla 1).
Parámetros descriptivos de los pacientes incluidos en el estudio (n=140)
| Variable | Categoría | UTNM | UTNS |
| Sexo (n=140) | Femenino | 20 | 11 |
| Masculino | 55 | 20 | |
| Edad (años) | 71,1 (12,6)a | 56,1 (11,0)a | |
| Diagnóstico principal | Ictus isquémicos | 61% | 26% |
| Síndromes neurológicos | 5% | 3% | |
| Síndrome del inmovilismo | 3% | 3% | |
| TCE | 6% | 16% | |
| Encefalopatía anóxica | 1% | 13% | |
| Tumores | 6% | 7% | |
| Hemorragias cerebrales | 8% | 16% | |
| Hematomas cerebrales | 7% | 16% | |
| Hidrocefalia | 2% | - | |
| Polineuropatía del PC | 1% | - | |
| Índice de Barthel (puntos) | 22,8 | 10 | |
| Sondas de nutrición enteral al ingreso | Sonda gástrica | 2% | 16% |
| Sonda nasogástrica | 7% | 29% | |
| Dieta al ingreso | Basal | 33% | 19% |
| Fácil masticación | 23% | 10% | |
| Disfagia | 9% | 19% | |
| Triturado | 27% | 10% | |
| Nutrición enteral | 8% | 45% |
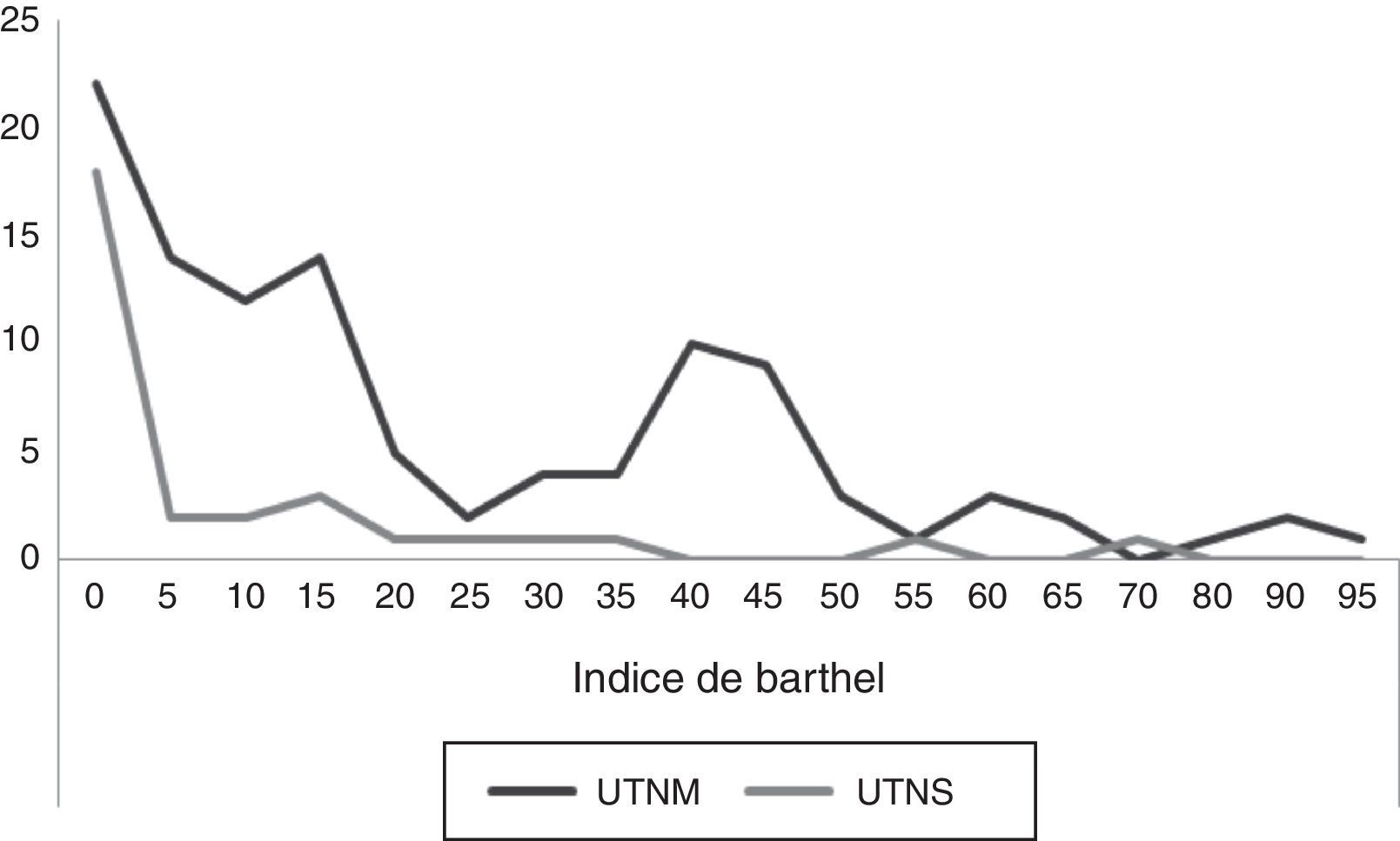
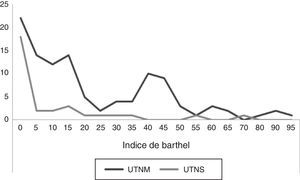
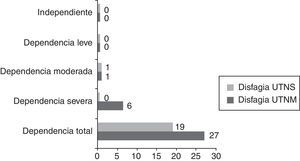
Con los datos a vista en lo que se refiere a nivel de dependencia a través del índice de Barthel, observamos que en la UTNS el 90% de los pacientes ingresaron con un nivel de dependencia total y el 10% con dependencia severa/moderada, y en UTNM el 65% de los pacientes ingresan con dependencia total, el 27% con dependencia severa, el 4% con dependencia moderada y el 4% con dependencia leve/independiente (fig. 1).
También podemos verificar que en las UTNS ingresaron más pacientes con sonda gástrica (16%) y sonda nasogástrica (29%) comparando con la UTNM, en la que tenemos un 2% de pacientes con sonda gástrica y un 7% de pacientes con sonda nasogástrica. Además, cuando analizamos los diferentes tipos de dieta se observa que en la UTNM gran parte de los pacientes ingresan con una dieta normal (33%), 27% con una dieta triturada, 23% con dieta de fácil masticación, 9% con dieta para disfagia y 8% con nutrición enteral. Mientras que en la UTNS prevalece la nutrición enteral (45%) y la dieta basal (19%), con dieta triturada ingresaron el 19% de los pacientes, con dieta de fácil masticación el 10% y con dieta para disfagia el 10% (tabla 1).
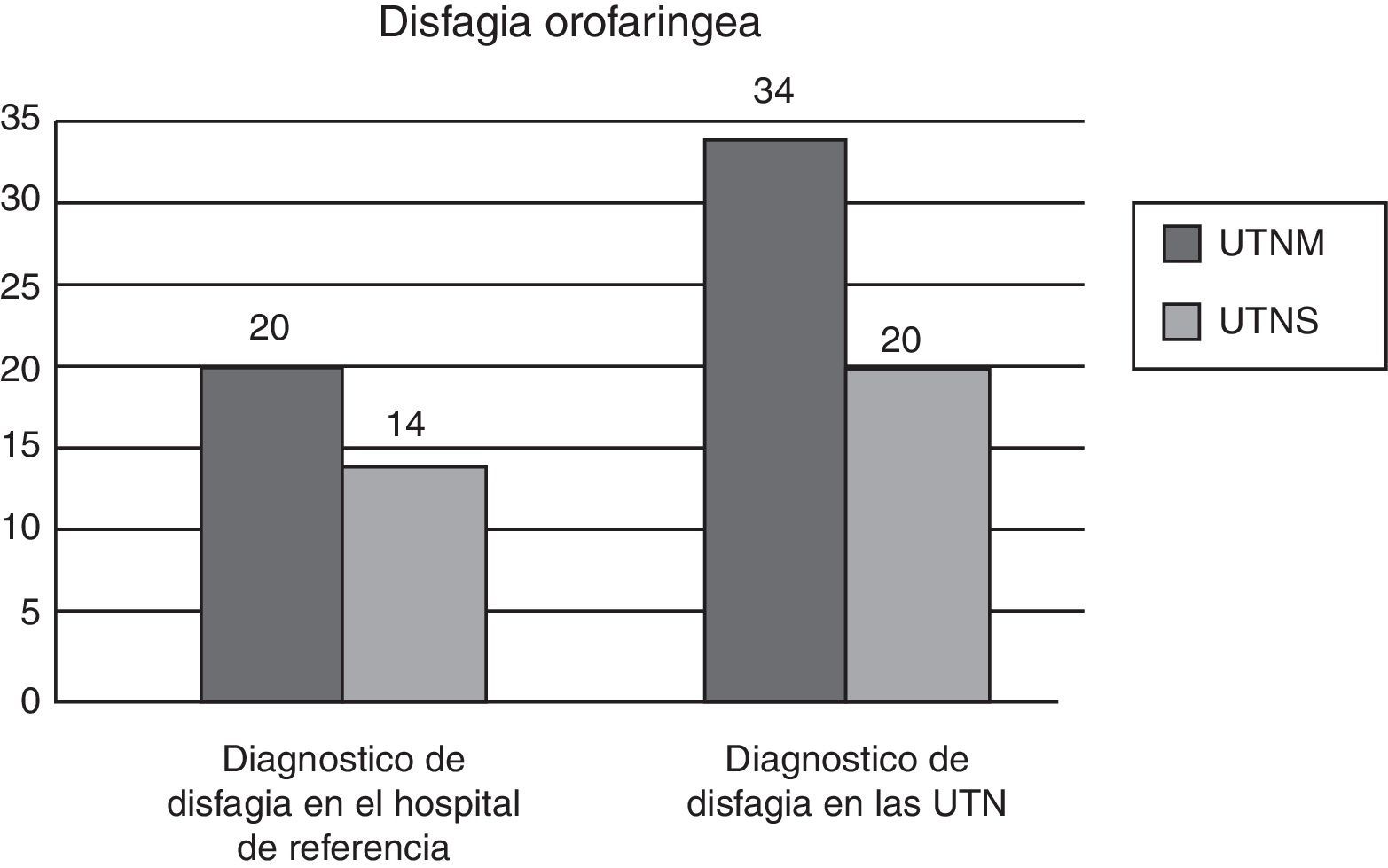
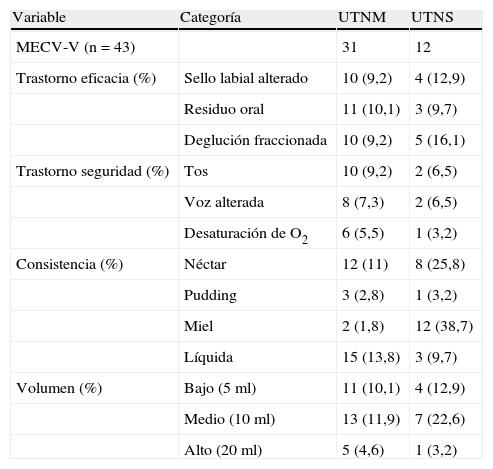
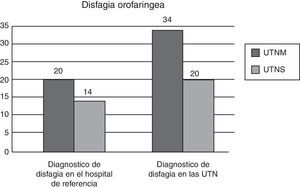
En ambas unidades tenemos una alta prevalencia de disfagia orofaríngea, de 38,6%. Cuando analizamos los datos por unidad verificamos una prevalencia de 31,2% en la UTNM y una prevalencia muy alta, 64,5% en la UTNS. A través de los datos hemos visto que algunos casos de disfagia no venían diagnosticados desde el hospital de referencia. En la UTNM se identificaron 14 casos nuevos de disfagia orofaríngea al ingreso y 6 casos nuevos en la UTNS (fig. 2). La valoración de disfagia orofaríngea fue realizada a través del método de evaluación clínica volumen-viscosidad (MECV-V), realizándose en las primeras 24h del ingreso. Esta valoración se le realizó a 43 pacientes, en los cuales se sospechaba una posible alteración de la deglución. Del total de pacientes a los que se realizó el MECV-V y que presentaban disfagia hemos verificado que más del 50% presentaban un resultado positivo del screening, encontrando ligeramente más alteraciones de la eficacia que de la seguridad (tabla 2).
Parámetros descriptivos de las alteraciones en los pacientes diagnosticados de disfagia orofaríngea con el MECV-V
| Variable | Categoría | UTNM | UTNS |
| MECV-V (n=43) | 31 | 12 | |
| Trastorno eficacia (%) | Sello labial alterado | 10 (9,2) | 4 (12,9) |
| Residuo oral | 11 (10,1) | 3 (9,7) | |
| Deglución fraccionada | 10 (9,2) | 5 (16,1) | |
| Trastorno seguridad (%) | Tos | 10 (9,2) | 2 (6,5) |
| Voz alterada | 8 (7,3) | 2 (6,5) | |
| Desaturación de O2 | 6 (5,5) | 1 (3,2) | |
| Consistencia (%) | Néctar | 12 (11) | 8 (25,8) |
| Pudding | 3 (2,8) | 1 (3,2) | |
| Miel | 2 (1,8) | 12 (38,7) | |
| Líquida | 15 (13,8) | 3 (9,7) | |
| Volumen (%) | Bajo (5ml) | 11 (10,1) | 4 (12,9) |
| Medio (10ml) | 13 (11,9) | 7 (22,6) | |
| Alto (20ml) | 5 (4,6) | 1 (3,2) |
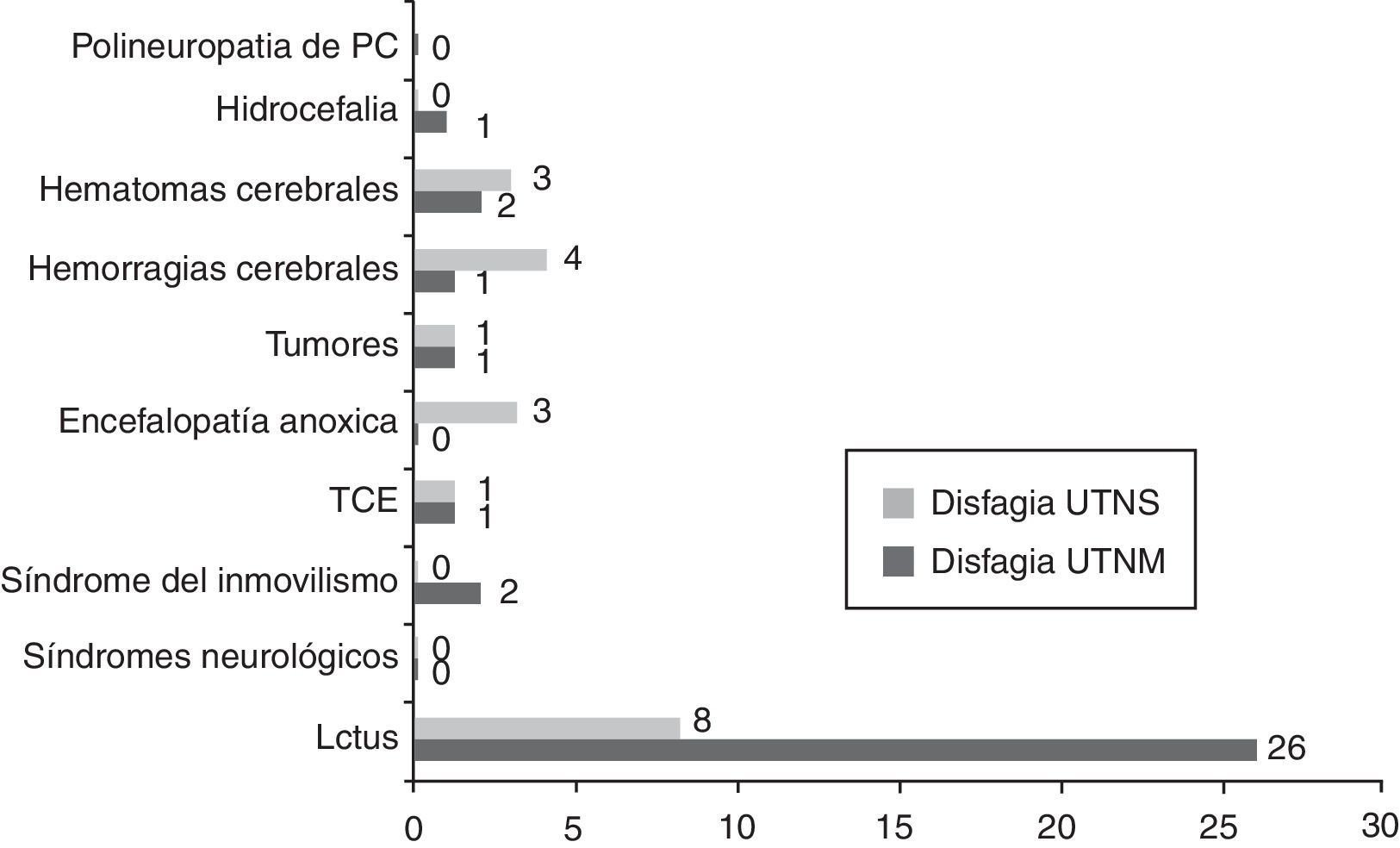
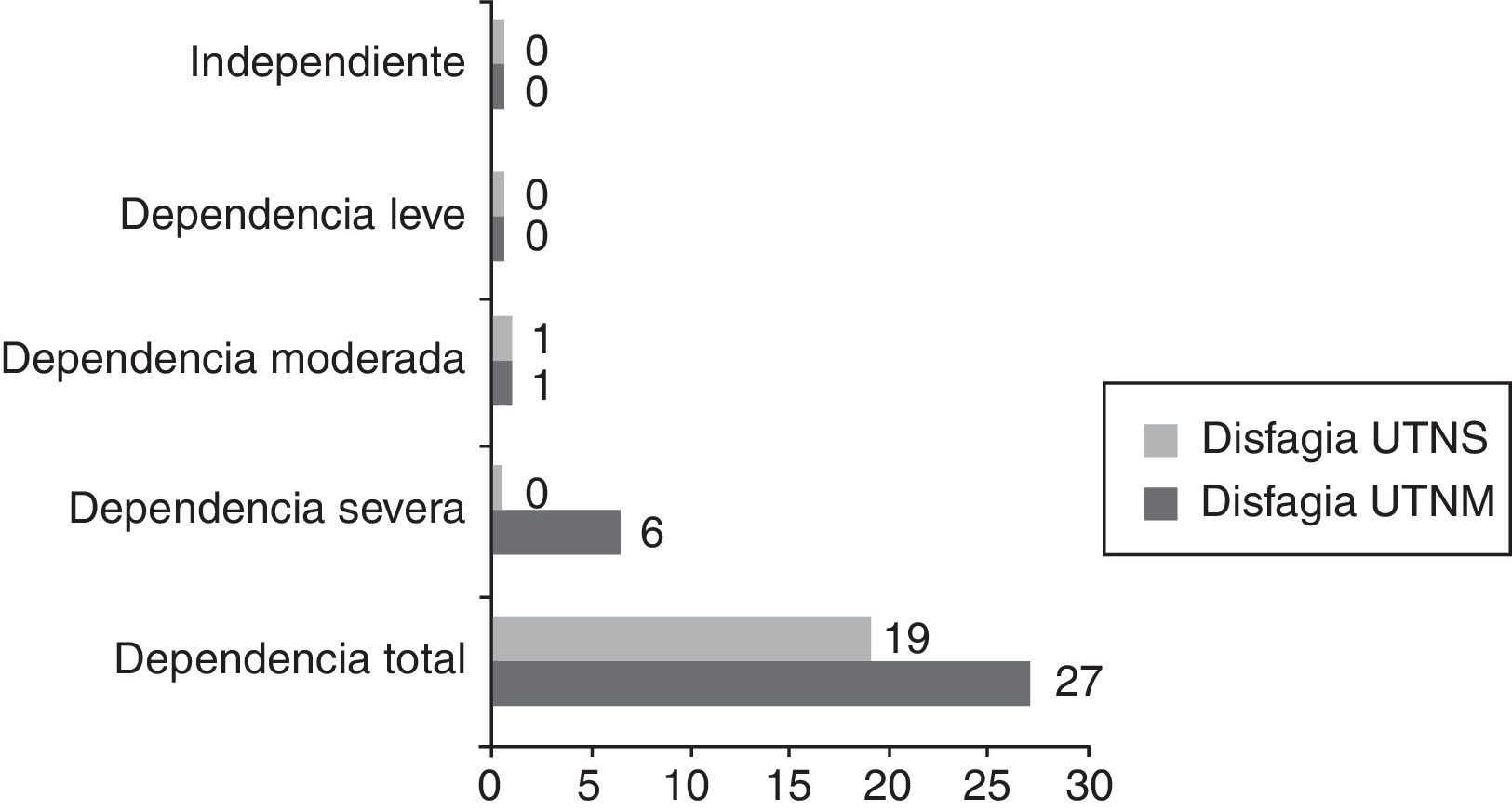
A través de los datos obtenidos se puede constatar que los pacientes con disfagia orofaríngea han ingresado con diagnóstico principal de ictus isquémico (63%) y un 18,5% con hemorragias/hematomas cerebrales (fig. 3). Asimismo verificamos que el 85,2% de los pacientes diagnosticados de disfagia presentan un nivel de dependencia total, el 11,1% dependencia severa y el 3,7% una dependencia moderada (fig. 4).
DiscusiónEl presente estudio fue diseñado para determinar la prevalencia de disfagia orofaríngea en las unidades de rehabilitación neurológica de la Fundación Instituto San José de Madrid, y conocer el estado funcional y las enfermedades que se relacionen con la posible aparición de la disfagia orofaríngea de los pacientes ingresados en dichas unidades. A través de los datos obtenidos verificamos que en nuestras unidades de rehabilitación neurológica tenemos una alta prevalencia, de 38,6%, dato que se relaciona con el alto nivel de dependencia de los pacientes (dependencia total). En la UTNM hay una prevalencia de 31,2% y en la UTNS de 64,5%, y a la vista de los datos se puede verificar que el 63% de los pacientes con disfagia orofaríngea han ingresado con diagnóstico principal de ictus isquémico y un 18,5% con hemorragias/hematomas cerebrales. Nuestros datos están de acuerdo con diferentes estudios, realizados en 2005, que demuestran una alta prevalencia de disfagia orofaríngea, entre el 28% y el 73%, tras un accidente cerebrovascular agudo (ACVA), hasta el 84% en demencias y el 52% en enfermos de Parkinson5,6. En otro estudio en el que también se hace referencia a la alta prevalencia de disfagia orofaríngea en pacientes que sufrieron ACVA, la sitúan en 27-50%11. Como podemos constatar la prevalencia de la disfagia orofaríngea en pacientes con enfermedades neurológicas es muy elevada, con repercusiones clínicas importantes; puede comprometer la seguridad del paciente provocando atragantamientos, aspiraciones respiratorias o infecciones respiratorias17–21, y/o determinar que la alimentación resulte ineficaz para cubrir las necesidades nutricionales22. Asimismo, diversos autores refieren que la disfagia puede actuar como un factor asociado a menores posibilidades de recuperación funcional en los pacientes que la presentan15. Con los datos obtenidos en el presente estudio se puede observar que existe una relación entre el nivel de funcionalidad y la presencia de disfagia, en su mayoría los pacientes (96,3%) afectados por disfagia orofaríngea presentan una dependencia total/severa. Estos resultados están de acuerdo con otros encontrados en el estudio realizado en 2007 en pacientes ancianos; los autores asocian la disfagia a peor situación y resultados en la recuperación funcional12. Igualmente en 2011, en un estudio realizado en una unidad de convalecencia, describen que los pacientes con disfagia tienen una peor situación funcional basal y una mayor frecuencia de síndrome de inmovilidad, por lo que estos autores consideran que estas 2 variables podrían considerarse como un marcador de riesgo de disfagia13.
Tras la valoración de los pacientes que ingresaron en nuestras unidades verificamos que después de aplicar el MECV-V al ingreso fueron identificados más casos de disfagia orofaríngea de los que venían diagnosticados desde el hospital de referencia. Con la aplicación del MECV-V se encontraron más dificultades relacionadas con los signos de eficacia que con los signos de seguridad. Este resultado está de acuerdo con otro estudio realizado en pacientes hospitalizados pluripatológicos; el autor refiere que un compromiso de la eficacia implica un mayor riesgo de malnutrición y/o de hidratación insuficiente, y que las complicaciones relacionadas con la seguridad se reflejan en los episodios de neumonías y atragantamientos. También han visto que los pacientes hospitalizados que presentaron complicaciones evidenciaron más disfagia al aplicar el MECV-V que la diagnosticada previamente, por lo que destacan la importancia de la utilización del método MECV-V para una detección precoz de la disfagia14.
ConclusiónCon este estudio podemos concluir que la prevalencia de disfagia es muy elevada, lo que nos permite reconocer la importancia del diagnóstico oportuno de dificultades para la deglución, en especial en pacientes con ictus isquémicos y con nivel de dependencia total/severa, siendo este último un factor predictivo importante. La aplicación de un método clínico estandarizado y utilizado de manera sistemática, como el MECV-V, ayuda a diagnosticar la disfagia orofaríngea, y en consecuencia, puede repercutir en una reducción de sus complicaciones. Además de todas las ventajas ya descritas, con la aplicación de dicho método se puede pautar el volumen y la viscosidad más adecuados para ajustar la dieta a las necesidades del paciente afectado por disfagia orofaríngea. De ahí la importancia de la realización de este trabajo, dado que enfermería tiene un papel primordial, a la vez que importante, para el diagnóstico y tratamiento de la disfagia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nuestro más sincero agradecimiento tanto a la Institución, por las facilidades proporcionadas a la hora de la realización de este trabajo, como a todos los profesionales que en ella trabajan y que día a día se esfuerzan para poder proporcionar la mejor atención posible a pacientes y familias.