La púrpura trombocitopénica idiopática (PTI) es una de las trombocitopenias más frecuentes en adultos. La esplenectomía corresponde a uno de sus tratamientos de segunda línea en pacientes refractarios a otras terapias médicas.
ObjetivoPresentar nuestra primera experiencia en esplenectomía laparoscópica en el servicio de cirugía del Hospital Regional de Arica.
Materiales y métodosSe realizó una revisión transversal retrospectiva de pacientes con PTI a quienes se les indicó esplenectomía por falla en el tratamiento médico. Se tabularon los exámenes preoperatorios, plaquetas 24h pre y posquirúrgicas, plaquetas al inicio del estudio (3 meses preoperatorios) y al mes del postoperatorio, complicaciones quirúrgicas y características histopatológicas.
ResultadosSe realizaron 5 esplenectomías. El 100% de los pacientes presentaron mejoría a las 24h de postoperados. Al cabo de un mes, sólo 3 de 5 pacientes tuvieron una mejoría de su trombocitopenia. No hubo complicaciones mayores como hemoperitoneo o fístulas pancreáticas. Un paciente presentó equimosis en un puerto.
ConclusionesLa esplenectomía laparoscópica es una técnica factible de realizar en nuestro centro, con una tasa de complicaciones y resultados comparables con centros de mayor volumen.
Idiopathic thrombocytopenic purpura (ITP) is one of the most common acquired thrombocytopenia in adults. Splenectomy is as second line treatment in medical refractory patients.
AimThe aim of this study is to present our first initial experience in laparoscopic splenectomy of the surgical department of Arica's local hospital.
Materials and methodsThis is a transversal prospective review of patients with ITP which splenectomy was performed due medical treatment failure. Preoperative blood test: platelet count at the beginning of the study, 24h pre op, 24h post op and a month post surgery were tabulated. Postoperative complications and histopathology characteristics were reported.
ResultsWe performed 5 splenectomies, 100% of the patients presented a recovery platelet count at 24h postop. In the first month only 3 patients had an improvement of their thrombocytopenia. There were no major complications, like hemoperitoneum or pancreatic leaks, only one patient presented port site ecchymosis.
ConclusionsLaparoscopic splenectomy is a feasible technique in our center with a complication rate and outcomes comparable to high volume center.
La púrpura trombocitopénica idiopática (PTI) es una de las causas más frecuentes de trombocitopenia adquirida en adultos. La trombocitopenia en adultos se define como el recuento plaquetario menor de 100.000×10^3mm3, confirmado por frotis. La PTI se origina por la presencia de autoanticuerpos dirigidos contra las plaquetas, que resulta en una supervivencia acortada y un deterioro en la producción a nivel del megacariocito. El paciente se presenta en general con grave trombocitopenia incluso menor a 7.000×10^3mm3 plaquetas y riesgo aumentado de hemorragia1-3.
El manejo del paciente de PTI debe realizarse de manera individual y considerar tanto el tipo de presentación como las características propias de cada paciente2. La esplenectomía corresponde a una indicación médica de segunda línea, indicada principalmente en pacientes mayores, refractarios a terapia médica de primera línea. Presenta respuesta inmediata en un 92% de los casos y remisión durable a 5 años en un 72%4.
El desarrollo de la cirugía laparoscópica en Chile comienza en 1981. La primera esplenectomía laparoscópica electiva del mundo se describe en 1991 como un reporte de caso5, siendo esta la vía de elección para la resección del bazo en enfermedades hematológicas6,7.
En Arica, se realizan las primeras esplenectomías laparoscópicas el año 2013, 13 años después de las primeras esplenectomías laparoscópicas publicadas el año 2002 por el departamento de cirugía digestiva de la Universidad Católica6, y 17 años después de la primera cirugía realizada en Chile por el servicio de cirugía de Coyhaique7.
El objetivo de este trabajo es dar a conocer nuestra experiencia quirúrgica inicial y los resultados en relación con la mortalidad, complicaciones posquirúrgicas inmediatas y respuesta al tratamiento.
Materiales y métodosSe realizó una revisión retrospectiva de las esplenectomías laparoscópicas electivas realizadas en el servicio de cirugía del Hospital Juan Noé Crevani, desde abril de 2013 a abril de 2016, tabulando los datos demográficos de cada paciente, hemograma, tratamiento médico, así como los requerimientos transfusionales pre y poscirugía. Además de información de la técnica operatoria basándose en el trabajo de esplenectomía laparoscópica publicado por la Universidad Católica5, tiempo operatorio, número de trocares, días de hospitalización y complicaciones postoperatorias (hemoperitoneo, fístula pancreática y otros). A los 5 pacientes se les administró vacuna antineumocócica (Pneumo 23®) 2 semanas antes de la cirugía. Se tabularon los niveles de plaquetas desde su estudio inicial, 3 meses antes de la cirugía, a las 24h antes y después de la cirugía y al mes del postoperatorio.
La técnica quirúrgica utilizada fue con el paciente en decúbito lateral derecho con mesa móvil a 60¿. Se realizó neumoperitoneo con técnica abierta en 3 casos y el resto con técnica laparoscópica habitual, óptica de 30¿, 2 trocares de 10mm, uno en posición paraumbilical izquierda línea media clavicular, el otro en posición subcostal izquierda y el último de 5mm en la unión del hipocondrio izquierdo con el flanco. Adicionalmente se agrega un cuarto trocar de 5mm epigástrico. Se inicia la cirugía explorando la cavidad abdominal en busca de bazos accesorios, luego se procede a la liberación del polo inferior de sus ligamentos, disección del pedículo vascular utilizando clips de hem-o-lock o clips de titanio según el grosor del vaso, seccionando los vasos a distal con Enseal® o Harmonic®; se completa la liberación de los vasos cortos, se libera completamente el polo superior y las adherencias al diafragma y se introduce en bolsa. Luego se extrae morcelado por el puerto de 10mm subcostal derecho ampliado, dejando un drenaje tubular en el lecho esplénico, el cual es retirado a los 3 días, momento en que se da el alta.
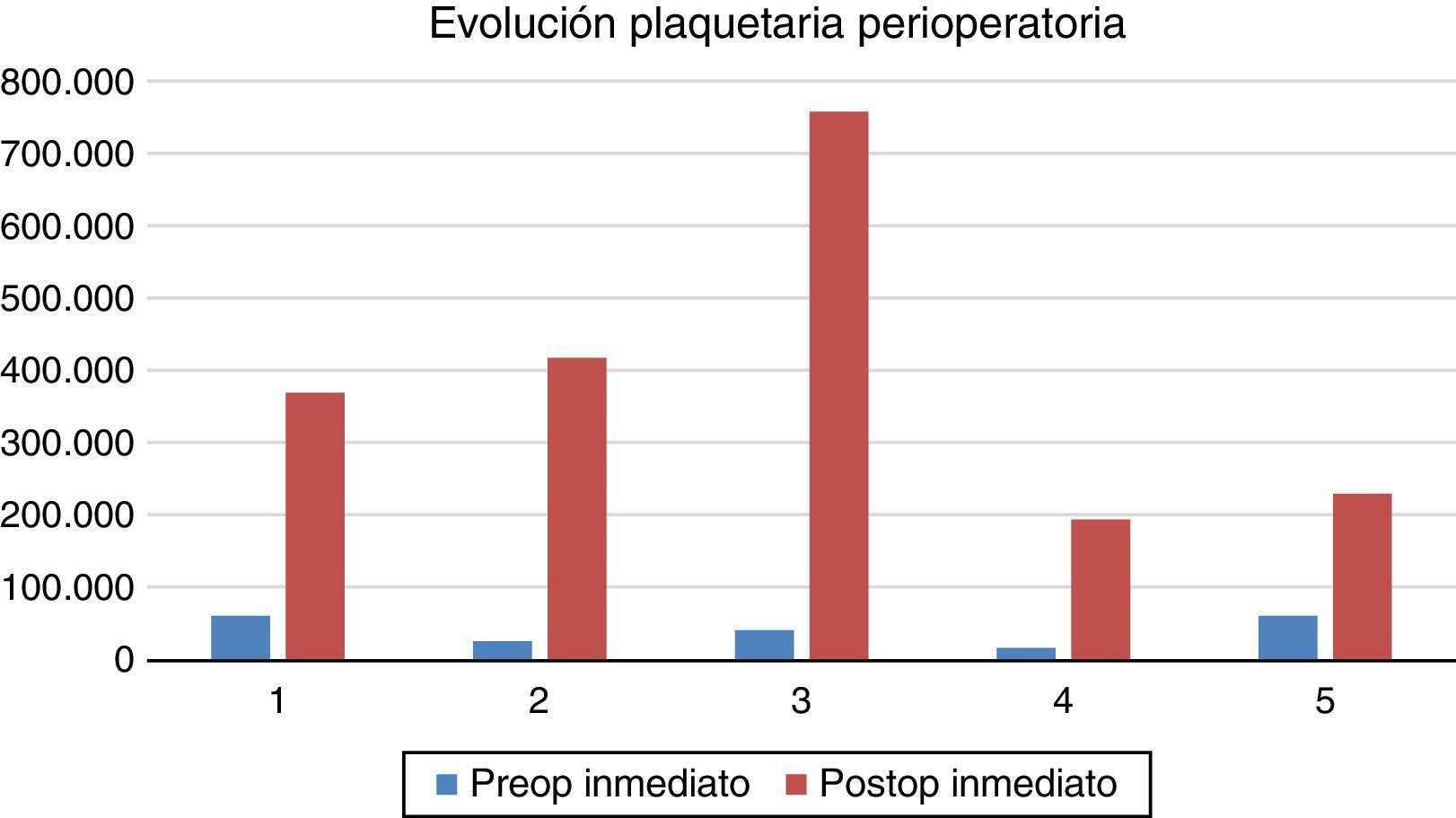
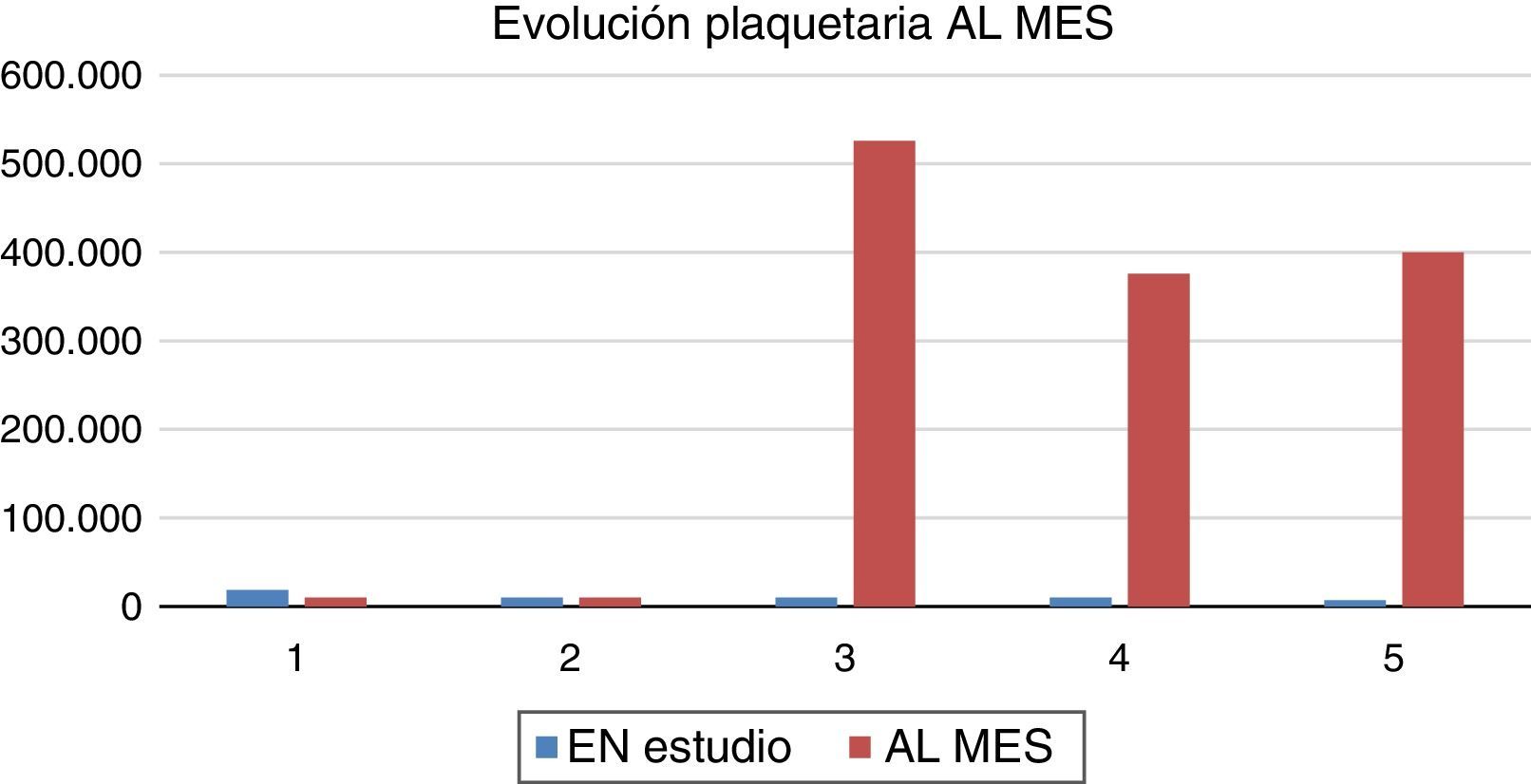
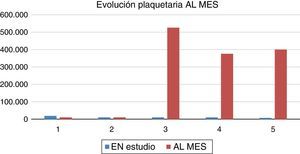
ResultadosDurante 3 años se realizaron 5 esplenectomías laparoscópicas, 3 hombres y 2 mujeres, con un rango de edad de 45 a 71 años y un promedio de 57 años. El tiempo operatorio osciló entre 40 y 135min, con una media de 97min. No se requirió convertir a cirugía abierta a ningún paciente. El tamaño del bazo era de 8 a 11cm. El peso del bazo resecado varió de 70 a 175g, con una media de 85g. Tres pacientes presentaban bazo accesorio único. Cuando se inició el estudio 3 meses antes de la cirugía, las plaquetas estaban en el rango de 7.000 a 18.600, con un promedio de 11.000 (fig. 1). A las 24h previo a la cirugía las plaquetas preoperatorias eran de 15.500 a 60.000, con una media de 40.000, y a las 24h postoperatorias eran de 193.000 a 758.000. En el control del mes, el recuento plaquetario fue de 10.000 a 526.000 (fig. 2). El 100% de los pacientes requirieron transfusión de plaquetas preoperatorias para el pase operatorio por parte de anestesia. No hubo requerimientos transfusionales intra ni postoperatorios. En todos los pacientes hubo mejoría en el recuento de plaquetas en el control posquirúrgico inmediato, como se muestra en la figura 1. El control al mes del postoperatorio reportó una baja significante de las plaquetas en 2 pacientes, requiriendo manejo de tercera línea con rituximab, anticuerpo monoclonal antiCD20. En los otros 3 pacientes no hubo recidiva.
La realimentación fue precoz, iniciando régimen en el 100% de los pacientes en su primer día postoperatorio.
Como complicación inmediata no existió sangrado ni fístulas pancreáticas. Un paciente presentó equimosis de la pared de resolución espontánea. No hubo mortalidad. Tres biopsias fueron compatibles con PTI, un bazo mostró hemorragia intraparenquimatosa y el otro bazo sinusoides congestivos sin otros hallazgos. Esto no tuvo relación con las plaquetas.
DiscusiónLa población de Arica consta de una población de 200.000 habitantes en su área urbana y alrededor de 250.000 habitantes incluyendo el área rural. La incidencia de esta patología a nivel nacional no está descrita. La incidencia anual en Europa es de 1,6-2,6 por 100.000 habitantes, siendo levemente mayor en mujeres7. La prevalencia en Estados Unidos es de 12,1 por 100.000 habitantes8. En nuestra ciudad se ajusta a 0,8 por 100.000 habitantes, algo más bajo que los reportes internacionales.
Debido a que esta patología tiene una presentación heterogénea, en ocasiones de riesgo vital, o en la que el tratamiento con corticoides deteriora en forma importante la calidad de vida o no produce remisión, es fundamental la incorporación de esta herramienta a nivel regional, ya que permite una respuesta en muchos casos inmediata y en ocasiones con menos complicaciones que otros tipos de terapia de segunda o tercera línea, y que se asemeja a la reportada por otros centros de Chile1,6.
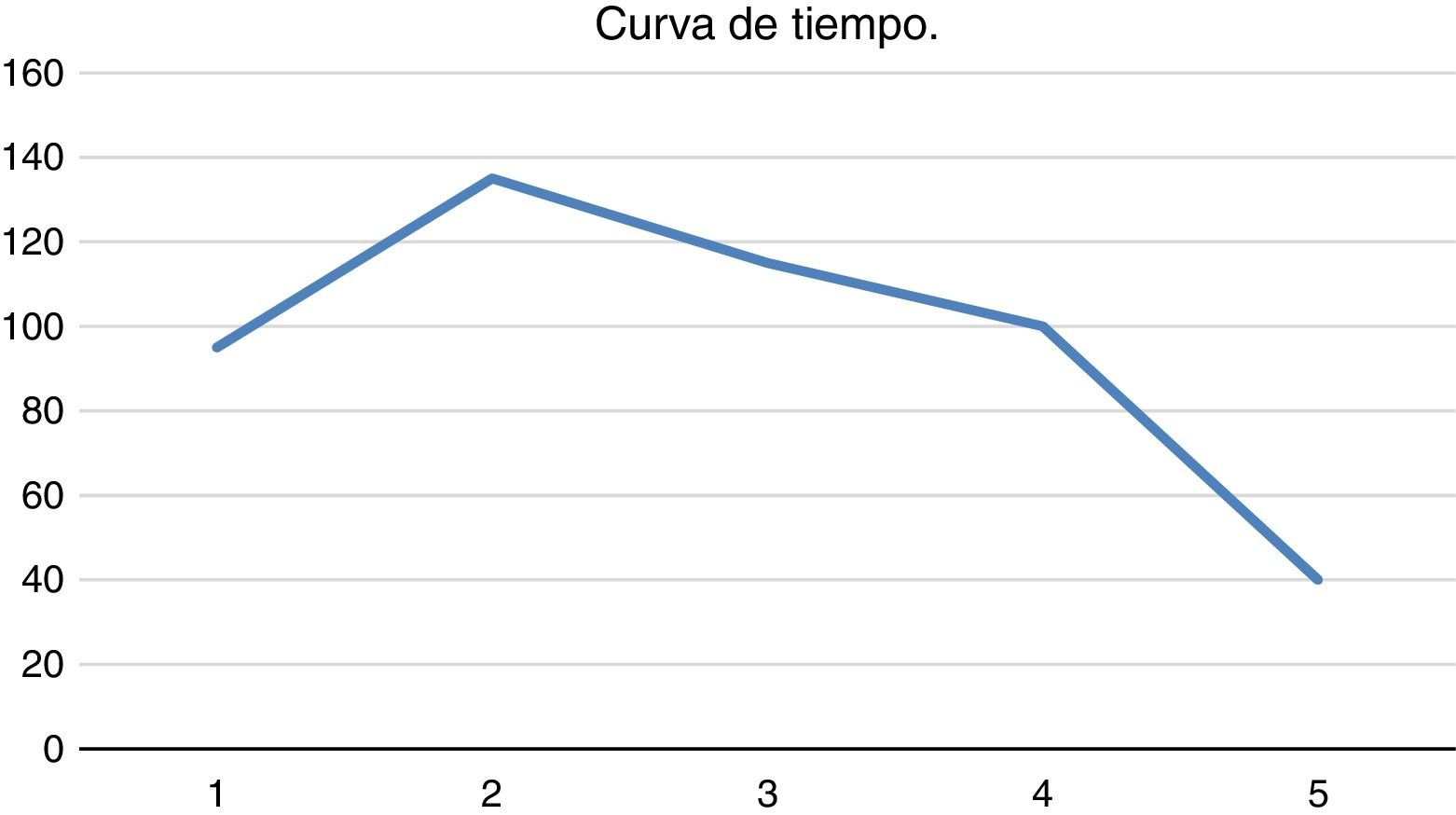
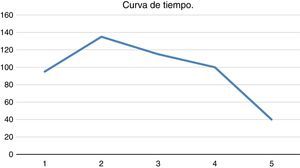
Los avances locales de la cirugía laparoscópica avanzada y la incorporación de subespecialistas en hematología permitieron realizar una cirugía mínimamente invasiva que antes del año 2013 no se indicaba y, por lo tanto, no se realizaba en la ciudad de Arica. Es por esto que el manejo de estos casos debe ser realizado por un equipo multidisciplinario que cuente con hematólogo, banco de sangre de apoyo y cirujanos que estén familiarizados tanto con la cirugía laparoscópica como con sus posibles complicaciones9. La técnica de la esplenectomía laparoscópica ha reducido sin lugar a dudas el tiempo de hospitalización, el dolor postoperatorio y ha mejorado el reintegro laboral, disminuyendo las complicaciones inherentes a una cirugía invasiva como una laparotomía, con toda la morbilidad médico-quirúrgica que esta conlleva10. En nuestra serie, se ve una disminución del tiempo quirúrgico operatorio a medida que avanzamos del primer al quinto caso (fig. 3). En esta serie no hay conversión a cirugía abierta, que se describe hasta en un 19%11. En nuestro estudio un 40% fueron mujeres y un 60% hombres. Tres de 5 pacientes (60%) presentaban bazo accesorio; esto, si bien no se ajusta a las publicaciones —en las cuales se describe que es una patología con mayor incidencia en las mujeres9 y con un menor porcentaje de bazos accesorios (10-14%)12—, se explica por el pequeño tamaño de la muestra. Si bien la literatura muestra que se puede indicar la cirugía laparoscópica en esplenomegalia de hasta los 20cm12, nuestros casos iniciales han sido más bien con bazos de tamaño en su límite inferior, lo que ha facilitado esta curva de aprendizaje. No contamos en nuestra ciudad con radiología intervencional para embolizar previo a la realización de una esplenectomía laparoscópica13, ni con un número suficiente de pacientes para intentar la disección del pedículo esplénico de acuerdo con el tamaño del bazo, como se plantea en algunas publicaciones14.
Los 2 pacientes que presentaron recidiva al mes fueron manejados con rituximab, presentando de todas formas una baja en los requerimientos de corticoides diarios.
En conclusión, la técnica de la esplenectomía laparoscópica realizada en Arica es una técnica reproducible, que puede compararse con otros centros del país, teniendo una indicación médica clara, que ha podido demostrar una mejora clínica para nuestros pacientes en manos de un equipo multidisciplinario que, si bien esta recién formándose, ha logrado gracias a los programas de simulación quirúrgica un estándar de calidad óptimo para nuestra población; sin embargo, estamos en nuestra curva de aprendizaje y debemos seguir mejorando para alcanzar los mejores estándares para nuestros enfermos.
En la gráfica de tiempo versus número de caso de la figura 3 se aprecia claramente como después de un primer caso inicial de 98min, hasta un máximo de 135min en el segundo caso, se comienza a descender paulatinamente hasta llegar a los 40min en el quinto caso de la serie. Lo que demuestra la mejora en la curva de aprendizaje.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.