La vía aérea es una de las más altas prioridades en un paciente críticamente enfermo. Su alteración es considerada como una de las principales causas de muerte, y la intubación orotraqueal es una de las formas más efectivas para su manejo.
ObjetivoSuministrar información actualizada acerca del manejo de la vía aérea por medio de la intubación orotraqueal en el servicio de urgencias.
Materiales y métodosSe han empleado artículos de revisión narrativa, basados en la literatura de las bases de datos Pubmed, Ebsco y Lilacs, complementada con opiniones de expertos en el manejo de la vía aérea.
ResultadosConocer la forma en que debemos manejar al paciente con inminencia de falla ventilatoria e identificar a aquellos pacientes que en un determinado momento podrán llegar a presentar problemas para una adecuada ventilación u oxigenación y así poder anticiparse a los eventos; realizar una valoración clínica rápida para reconocer las características de la vía aérea, las indicaciones de intubación y un adecuado uso de los dispositivos y medicamentos. Las benzodiacepinas son medicamentos que se usan ampliamente en el proceso de intubación orotraqueal, sin embargo, existen otros medicamentos con mejor perfil que pueden ser utilizados según las características de cada paciente. Es indispensable la asociación de un medicamento miorrelajante para facilitar las maniobras de intubación.
ConclusionesLa anticipación del evento disminuye el margen de error en la práctica clínica; la inducción de secuencia rápida para intubación orotraqueal permite realizar de manera ordenada una adecuada intubación orotraqueal, minimizar los errores y disminuir las consecuencias de una vía aérea mal manejada en el servicio de urgencias. La tenencia de todos los elementos necesarios para la correcta atención de los pacientes permite disminuir los tiempos de respuesta ante las urgencias.
A patent airway is one of the major priorities in the critically ill patient. An altered airway is considered one of the main causes of death, and orotracheal intubation constitutes one of the most effective procedures for airway management.
ObjectiveTo provide updated information on airway management using orotracheal intubation in the emergency department.
Materials and methodsA narrative review article is presented based on the literature found in PubMed, Ebsco, and Lilacs databases, complemented with expert opinion on airway management.
ResultsIn order to anticipate impending events and to manage the patient with imminent respiratory failure and other problems, a rapid clinical assessment is required to identify airway features, indications for intubation, and the appropriate use of the devices and medications. Benzodiazepines are widely used in these situations, but there are other medications with a better profile that could be used. The combination with an agent providing muscle relaxation is indispensable in order to facilitate intubation manoeuvres.
ConclusionsAnticipating [impending] events (by rapid sequence induction for orotracheal intubation) minimises the margin of error in clinical practice. Having all the required elements to deliver adequate patient care can lead to decreased response times in emergency situations.
La vía aérea es una de las más altas prioridades en un paciente críticamente enfermo. Su alteración e inadecuado manejo son una de las principales causas de muerte en este tipo de pacientes1. La indicación de realizar una intubación está basada en un adecuado juicio clínico, para lo cual el personal de salud debe ser idóneo y estar sensibilizado con este procedimiento. La secuencia de inducción rápida implica un proceso ordenado de pasos que termina con el aseguramiento de la vía aérea de los pacientes y disminuyendo la probabilidad de presentar complicaciones como consecuencia de la hipoxemia, dentro de muchas otras (broncoaspiración, intubación esofágica, lesión de la vía aérea, etc.).
Una valoración clínica rápida y concreta, en el paciente con inminencia de falla ventilatoria en el servicio de urgencias, permite identificar el tipo de vía aérea que se pretende manejar de acuerdo con las características propias del paciente. Rapidez es sinónimo de agilidad, ya que se requiere de destreza y control del tiempo y, en caso de catalogarla como vía aérea difícil, se podrá estar más preparado y dispuesto para su aproximación. También permitirá conocer qué tipo de medicamentos se emplearán, ya que dependiendo del paciente se seleccionan los medicamentos2. Aunque el grupo de fármacos indicados en este escenario es amplio, no siempre se requieren medicamentos para el manejo de la vía aérea en el paciente de urgencias, por ejemplo, en el caso de pacientes con valoración en la escala de Glasgow de 3o en paro cardiorrespiratorio. Estos fármacos permiten tolerar el procedimiento de intubación y disminuir las respuestas fisiológicas como consecuencia del mismo acto de intubación orotraqueal3. En caso de existir inconvenientes en el momento de intubar al paciente, se debe seguir el algoritmo de vía aérea difícil4.
El objetivo de esta revisión es suministrar información acerca del manejo actual de la vía aérea en el servicio de urgencias por medio de la intubación orotraqueal y proponer una mnemotecnia que permitirá una menor frecuencia de errores y mejor calidad en la atención de los enfermos críticos. Se trata de un artículo de revisión narrativa, basado en la búsqueda en las bases de datos Pubmed, Ebsco y Lilacs desde 1990 hasta 2015 empleando términos mesh «secuencia, intubación y vía aérea», además de textos guía sobre vía aérea.
Indicaciones de intubación orotraqueal¿Cuándo intubar? Esta es una de las preguntas que más teme plantearse y resolver un profesional de la salud. En algunos casos las indicaciones son fáciles de identificar con solo examinar al paciente, pero en otras no hay un límite claro entre intubar y manejar en forma no invasiva con un suministro de oxígeno de alto flujo que permita mantener su intercambio respiratorio5. En general, los pacientes en los que se sospecha que no podrán mantener la vía aérea protegida deben ser intubados: Glasgow igual o menor de 9(no solo se incluyen pacientes con trauma encéfalo craneano), hematoma sofocante en cuello, obstrucción de la vía aérea, trauma de la vía aérea o maxilofacial, paciente agitado que requiere sedación, trauma torácico con hipotensión, hipoxia posreanimación, paro cardíaco, estigma de quemadura de vía aérea, quemaduras extensas, trauma raquimedular cervical, choque severo, insuficiencia respiratoria e incapacidad para mantener la vía aérea permeable6.
Valoración previa a la intubaciónRealizar una rápida y concisa valoración clínica permite al médico predecir si se encuentra ante un paciente con predictores de difícil intubación y anticiparse a su manejo7. Proponemos una mnemotecnia de A-B-C-D parecida a la utilizada en reanimación básica6.
- A.
Aérea: tener listos todos los dispositivos para el manejo de la vía aérea.
- B.
Buena ventilación: disponer de los sistemas de administración de oxígeno suplementario (ayre-rees, máscara de no reinhalación o dispositivo BVM).
- C.
Circulación: revisar y garantizar la permeabilidad de los accesos venosos, tener preparados los medicamentos que se van a utilizar y monitorizar al paciente.
- D.
Difícil vía aérea: examinar rápidamente si el paciente tiene predictores de vía aérea difícil y tener listos los dispositivos para enfrentarla.
El hallazgo de variaciones anatómicas o patológicas a nivel facial, arcada dental, boca, maxilar, faringe, laringe, cuello, tráquea, mediastino y tórax, valoración de la apertura oral, la distancia tiromentoniana, diámetro del cuello, extensión cervical, espacio mandibular lateral y la capacidad de subluxación de la mandíbula nos dan una idea de las características de la vía aérea del paciente8,9.
La apertura oralSe valora midiendo la distancia entre los incisivos superiores e inferiores, con la cabeza en posición neutra y la boca abierta. Si la distancia entre los incisivos es menor de 4cm se prevé una intubación difícil10.
La distancia tiromentonianaSe evalúa desde el borde superior del cartílago tiroides hasta el punto más saliente del mentón, con la cabeza extendida al máximo. Si esta distancia es menor de 6cm se prevé una intubación difícil porque se asocia a una laringe anterior y a un menor espacio en la cavidad oral para comprimir la lengua con la hoja del laringoscopio7,9,11.
La distancia mentoesternalSe valora con la cabeza extendida al máximo, midiendo la longitud desde el punto más saliente del mentón hasta el borde superior del esternón. Si esta distancia es menor de 12cm se prevé una intubación difícil. El espacio mandibular lateral corresponde a la distancia entre los ángulos mandibulares: cuando es menor de 9cm predice una intubación difícil, puesto que provee un menor espacio en la cavidad faríngea. La capacidad para la subluxación de la mandíbula se valora midiendo el máximo movimiento hacia adelante de los incisivos inferiores sobre los superiores; se considera una intubación fácil cuando los incisivos inferiores se ubican por delante de los superiores y difícil cuando los incisivos inferiores permanecen detrás de los superiores10,12.
Materiales necesarios para la intubaciónPara la intubación se necesita13:
- •
Laringoscopio y juego de valvas (rectas o curvas) de diferentes tamaños.
- •
Tubos orotraqueales de diferentes diámetros. En mujeres adultas se recomienda un tubo orotraqueal del número 6,5 a 7,5 y de 7,5 a 8,5 en varones, teniendo en cuenta que estos valores se correlacionan en forma subjetiva con la estatura y la composición corporal del paciente.
- •
Guías semirrígidas.
- •
Cánulas orofaríngeas, nasofaríngeas y mascarillas faciales de diferentes tamaños.
- •
Dispositivo bolsa válvula máscara (BVM) conocido por su marca comercial como: «ambú».
- •
Fuente de oxígeno.
- •
Sistema y sondas de aspiración.
- •
Jeringa de 10cm adaptada al tutor del neumotaponador del tubo.
- •
Fijador comercial del tubo o, en su defecto, microporo, fixumull o esparadrapo.
- •
Fármacos para facilitar la intubación.
- •
Carro de paro y carro de vía aérea difícil.
- •
Fonendoscopio.
- •
Analizador de gases respiratorios.
El objetivo de una buena preoxigenación es desplazar el nitrógeno que se encuentra en los alvéolos y reemplazarlo por oxígeno con el fin de aumentar su aporte a los tejidos y aumentar el tiempo de tolerancia de la apnea durante las maniobras de intubación orotraqueal. Se han descrito numerosas técnicas para ello12,14,15 como ventilar y administrar oxígeno suplementario lo más cercano al 100% de fracción inspirada, por al menos 30 s o más tiempo. Otra técnica es pedirle al paciente que realice 3respiraciones profundas. Todos los pacientes son diferentes y las técnicas anteriores pueden aplicarse para jóvenes con peso normal, pero no son suficientes para pacientes con volúmenes de cierre bajos como los obesos y las embarazadas. La técnica que recomendamos es realizar inspiraciones profundas sin límite de tiempo con sistemas de alto flujo de 5-10 L de oxígeno por minuto, hasta obtener una concentración exhalada de oxígeno cercana al 80%, medida con analizador de gases respiratorios, que permita determinar el oxígeno al final de la espiración y que refleje su concentración alveolar16.
La administración de oxígeno debe realizarse con un sistema semiabierto (ej: ayre-rees) o máscara de no reinhalación en pacientes que conservan la ventilación espontánea y en los cuales el uso de BVM no garantiza la administración de oxígeno al 100%, debido a que su válvula permanece cerrada y solo se abre como consecuencia de la administración de ventilaciones con presión positiva.
En algunos casos con obstrucción de la vía aérea por estructuras anatómicas (por ej.: la lengua) y con compromiso del estado de conciencia, será necesario insertar una cánula orotraqueal. Esta se introduce por uno de los lados de la boca con la punta dirigida a la nuca del paciente. Una vez dentro de la boca se gira 180°, evitando la caída hacia atrás de la lengua. Su tamaño corresponde a la longitud entre el lóbulo de la oreja y la comisura labial ipsolateral17.
El sistema de BVM de adultos posee un balón con una capacidad de 500, 1.000, 2.000 o 3.000ml, el cual debe ser presionado para administrarle al paciente una cantidad de oxígeno que corresponda a su volumen corriente (6ml/kg) y permita la expansión torácica. El número de ventilaciones administradas con el BVM debe corresponderse con una frecuencia de 10 a 12 por minuto y tener una duración aproximada de 1,5 s. Lo anterior garantiza unos niveles normales de CO2 en sangre sin alterar el flujo sanguíneo cerebral. Se debe asegurar que la presión del balón permita la expansión torácica, siempre teniendo en cuenta que la presión sobre la vía aérea no debe sobrepasar los 20cm de agua: este es un indicador subjetivo para el personal de salud, puesto que cifras elevadas podrían causar barotrauma o sobrepasar la presión del esfínter esofágico inferior, insuflando de esta manera la cavidad gástrica. Los sistemas BVM cuentan con una válvula de liberación que se abre al superar los 30 o 40cm de agua, para disminuir el barotrauma18. Si el paciente presenta esfuerzos inspiratorios, se le debe asistir con compresiones del balón con frecuencia de 10 a 12 ventilaciones por minuto, teniendo en cuenta que estas deben administrarse en forma de apoyo durante el inicio del respectivo esfuerzo inspiratorio, pero no durante la espiración, porque podría causar barotrauma. El resto de los esfuerzos inspiratorios no se apoyan19.
Maniobras de preintubación- 1.
Repasar la lista de chequeo A-B-C-D.
- 2.
Colocar la cabeza del enfermo a la altura de la apófisis xifoides del clínico, lo cual se puede facilitar mediante la elevación de la cabeza 10cm con una almohada debajo del occipucio.
- 3.
Levantar la mandíbula tomándola de los ángulos con una mano a cada lado y empujándola hacia arriba y hacia adelante. En caso de trauma facial o de cabeza y cuello, la columna cervical debe mantenerse en posición neutra alineada.
- 4.
Elevar el mentón, colocando los dedos de una mano debajo de la mandíbula, la cual se tracciona suavemente hacia arriba con el objetivo de desplazar el mentón hacia adelante.
- 5.
La extensión del cuello es una maniobra esencial, que está contraindicada en trauma cervical o en los casos en que no se ha evaluado la columna cervical.
- 6.
Extraer las prótesis dentales, cualquier cuerpo extraño y la cánula orofaríngea.
- 7.
Aspirar las secreciones, sangre o vómito.
- 8.
Siempre usar una guía metálica maleable que acentúe la curvatura del tubo y facilite la inserción de este dentro de la tráquea. Esta guía se debe dejar a 1,5cm del extremo distal del tubo y retirarla una vez el extremo distal alcanza la apertura glótica.
- 1.
Sujetar el laringoscopio con la mano izquierda e introducir la valva por la comisura bucal del lado contralateral, desplazando la lengua hacia el mismo lado de la mano y traccionando del laringoscopio hacia adelante y arriba, teniendo especial atención en no apoyarse sobre los dientes.
- 2.
Visualizar la epiglotis. Situar la punta del laringoscopio en la vallécula (valva curva) o directamente en la epiglotis (valva recta).
- 3.
Para disminuir el riesgo de broncoaspiración o regurgitación secundarias a la noxa o a la utilización de ventilación con presión positiva, un compañero debe realizar la maniobra de Sellick, la cual se lleva a cabo presionando hacia el fondo el cartílago cricoides, lo que permite una ligera oclusión del esófago. La maniobra debe ser sostenida por todo el tiempo que dure el proceso de intubación; hay que recalcar que la evidencia acerca de su uso no es concluyente20.
- 4.
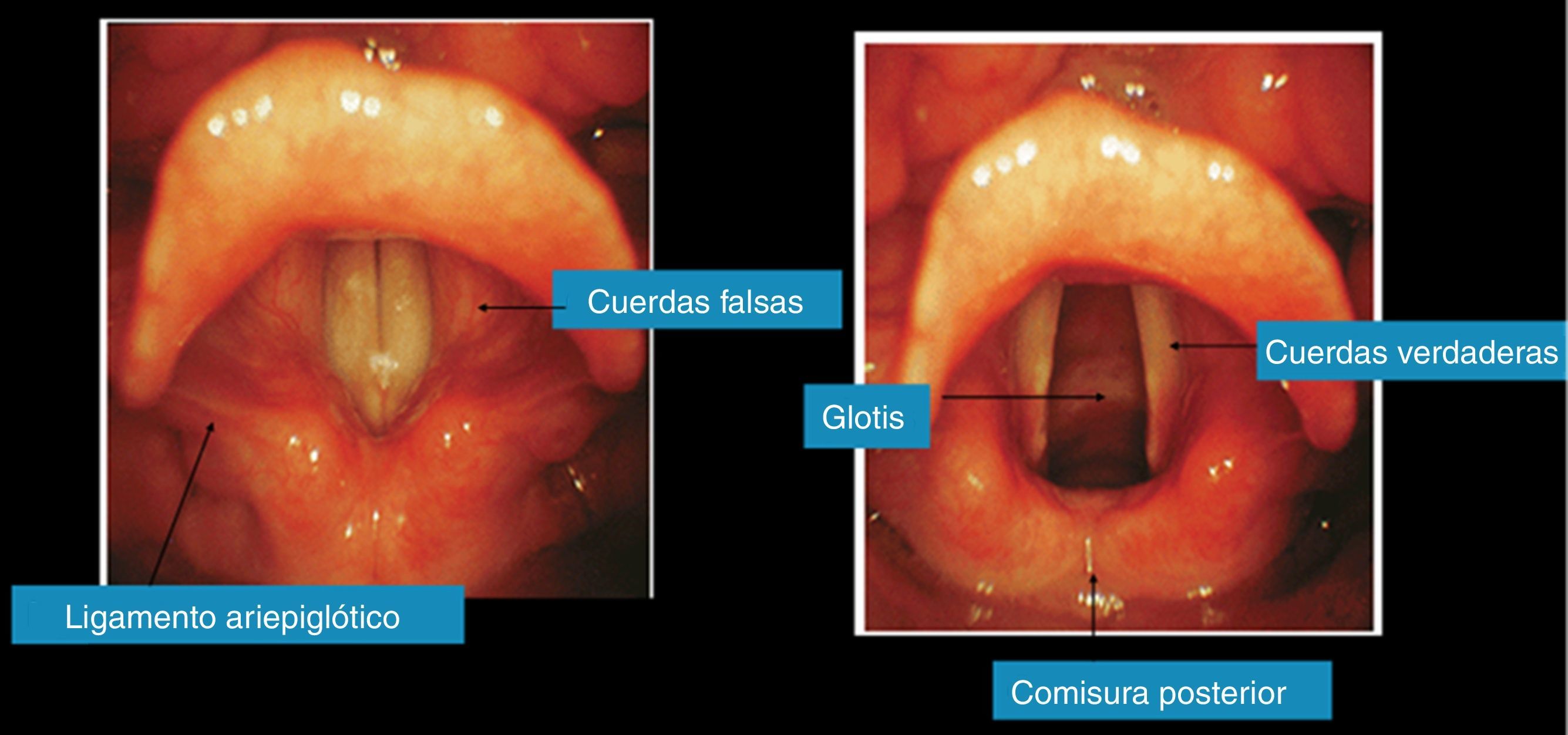
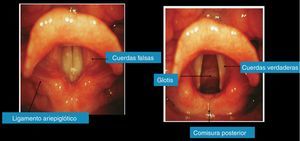
Si la visualización de la glotis o cuerdas vocales no es posible y además se desea disminuir el riesgo de broncoaspiración, un compañero debe realizar la maniobra de BURP, la cual se efectúa produciendo una movilización del cartílago cricoides hacia el fondo, arriba y a la derecha, de esta forma se expondrá mejor (fig. 1).
Figura 1.Visualización de la glotis. Foto de archivo personal de los autores5.
- 5.
Con la mano derecha se introduce el tubo (con guía), manteniendo la visión de las cuerdas vocales, se desliza e introduce a través de las cuerdas vocales hasta que veamos desaparecer el manguito de taponamiento.
- 6.
La colocación correcta del tubo corresponde generalmente con la marca de 20-21cm en el hombre y de 19-20cm en la mujer. Conviene ser precavido en notar que el manguito neumotaponador atraviese en su totalidad las cuerdas vocales, y tener en cuenta que esta longitud es correlativa con la estatura y la composición corporal del paciente.
- 7.
Retirar el laringoscopio sin mover el tubo y la guía en caso de haberla utilizado. Inflar el manguito de taponamiento con 5 cc de aire.
- 8.
Comprobar la colocación correcta del tubo en la tráquea: auscultar primero en epigastrio y luego simétricamente en el tórax.
- 9.
Se procede a la fijación del tubo, recordando evaluar su adecuada ubicación cada vez que el paciente sea movilizado.
- 10.
Se puede introducir, según crea conveniente, una cánula orofaríngea para impedir que el paciente muerda el tubo orotraqueal y obstruya el flujo aéreo.
- 11.
Luego se conecta el tubo a la fuente de oxígeno y se inicia la ventilación artificial.
- 12.
Si la intubación no se lleva a cabo en pocos segundos (20 s aproximadamente), se debe suspender el intento, preoxigenar de nuevo al paciente hasta lograr las condiciones adecuadas para realizar un nuevo intento. La interrupción máxima de la ventilación no debe pasar de 30 s. Un médico no entrenado en el manejo de vía aérea no debe realizar más intentos: debe esperar a un médico especialista; mientras este llega, debe permanecer ventilando el paciente con BVM. Una alternativa es introducir una máscara laríngea en espera del aseguramiento definitivo de la vía aérea21.
- •
Trauma de la vía aérea superior: unión cricotraqueal.
- •
Enfermedad de la columna cervical.
- •
Trauma.
- •
Artritis severa.
- •
Cuerpo extraño en la tráquea o en el esófago.
- •
Absceso retrofaríngeo.
- •
Divertículo esofágico superior.
El principal signo de una adecuada posición del tubo es haber visto pasar su punta a través de las cuerdas; luego, se verifica a través de la auscultación de abdomen y tórax y el uso de capnografía. Antes se hablaba de técnicas de verificación primaria y secundaria. Hoy todas son primarias, pues son igual de importantes13,19.
Son signos de intubación esofágica: la auscultación de gorgoteo a nivel epigástrico, la emisión de sonidos articulados (gruñidos, palabras incoherentes), la ausencia de ruidos ventilatorios en ambos hemitórax y la presencia progresiva de distensión abdominal. Ante la presencia del tubo en esófago, se debe retirar y desechar22. El personal de salud que no tenga experiencia en el manejo de la vía aérea no debe realizar más intentos de intubación. Como alternativa pude utilizar dispositivos supraglóticos para la permeabilización de dicha vía aérea en espera de un experto en su manejo23. La ventilación asimétrica de los hemitórax a la auscultación es un signo de intubación endobronquial.
Oxigenoterapia postintubación- 1.
Al estar intubado, el BVM se conecta al tubo orotraqueal y a la conexión de oxígeno.
- 2.
Se debe disponer de un flujo de oxígeno aproximado de 10 L/min, el cual suple las necesidades ventilatorias de oxígeno y suministra una fracción inspirada del 100%.
- 3.
Administrar, presionando la bolsa del BVM, un volumen corriente aproximado de 6ml/kg, con una frecuencia de 10 a 12 por minuto y duración aproximada de cada presión sobre la bolsa de 1,5 s. No hiperventilar. Se debe proveer una presión del balón que permita la expansión torácica, sin sobrepasar la presión de 20cm de agua sobre la vía aérea24.
- 4.
Si está con esfuerzos inspiratorios, se le apoya con solo 10 a 12 frecuencias ventilatorias, teniendo en cuenta que estas deben administrarse en forma de apoyo durante el inicio del respectivo esfuerzo inspiratorio. El resto de los esfuerzos inspiratorios no se apoyan.
- 5.
En reanimación cardiopulmonar las ventilaciones se administran con una frecuencia de 8 a 10 respiraciones por minuto, independientemente de las compresiones torácicas25 (tabla 1).
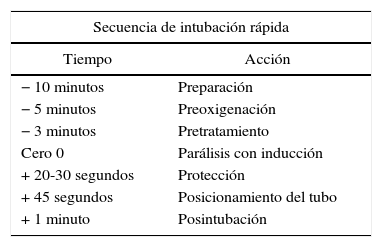
Tabla 1.Secuencia de intubación rápida
Secuencia de intubación rápida Tiempo Acción − 10 minutos Preparación − 5 minutos Preoxigenación − 3 minutos Pretratamiento Cero 0 Parálisis con inducción + 20-30 segundos Protección + 45 segundos Posicionamiento del tubo + 1 minuto Posintubación Tomada: Walls y Murphy47.
La intubación orotraqueal requiere que el paciente sea llevado hacia un estado en el cual tolere procedimientos no placenteros, mientras mantiene una adecuada función cardiopulmonar. Estos objetivos se alcanzan al administrar al paciente un medicamento sedante y un analgésico; sin embargo, en ciertas ocasiones es indispensable el uso de un miorrelajante26.
Medicamentos sedantesLa sedación está indicada en todos los casos, excepto en estado de coma con puntuaciones en la escala de Glasgow de 3o ante un paro cardiorrespiratorio27,28. Los medicamentos más frecuentemente empleados son las benzodiacepinas, pero se dispone de un grupo variado de fármacos con perfiles muy seguros: tiopental, etomidato, propofol y quetamina21,24,29.
BenzodiacepinasSon medicamentos que ejercen su efecto a través del principal neurotransmisor inhibitorio, GABA. Sus principales efectos son la inducción de amnesia y sedación. Son los más utilizados por sus efectos ansiolíticos, hipnóticos y anticonvulsivantes. Además producen amnesia anterógrada, leve relajación muscular y disminución de la presión intracraneana. Sin embargo, su inicio de acción puede tardar algunos minutos, lo que no los convierte en la primera elección. Entre los medicamentos de fácil consecución y elevada biodisponibilidad por vía intravenosa se encuentran el midazolam y el diacepam30. El midazolam es el que tiene un efecto más rápido en el sistema nervioso central debido a su liposolubilidad.
MidazolamDosis de inducción: de 0,2 a 0,3mg/kg.
Tiempo de inicio del efecto: de 60 a 90 s.
Duración del efecto: de 15 a 30 min.
DiazepamDosis de inducción: de 0,3 a 0,6mg/kg.
Tiempo de inicio del efecto: de 1 a 5 min.
Duración del efecto: de 15 a 30 min.
Estos medicamentos pueden provocar depresión respiratoria, disminuyendo esencialmente la frecuencia y el volumen respiratorio. Además, deprime el sistema cardiovascular con la consecuente disminución de la presión arterial, el gasto cardiaco y la resistencia vascular periférica, situaciones que son más intensas y frecuentes en individuos hipoalbulminémicos, hipovolémicos y en ancianos, por lo cual se debe administrar en estos individuos en dosis bajas y con fluidoterapia31.
AnalgesiaOpioidesSon los medicamentos más utilizados en situaciones de urgencia. Son sedantes y analgésicos, debido a que actúan sobre los receptores de opioides en el sistema nervioso central, que pueden ser muy útiles como adyuvantes en la intubación de pacientes con dolor intenso. Proveen gran estabilidad hemodinámica. A grandes dosis causan inconsciencia y no producen amnesia31.
1.1.1.1FentaniloDosis de inducción: de 1 a 3 mcg/kg.
Tiempo de inicio del efecto: de 2 a 3 min.
Duración del efecto: de 30 a 60 min.
Puede causar rigidez de la pared torácica (tórax leñoso), que se produce después de la administración de grandes bolos y se trata de forma eficaz con relajantes musculares. No altera de forma importante la función cardiovascular, aunque pueden producir bradicardia y un leve descenso de la presión arterial. Adicionalmente, a nivel cerebral reduce el consumo de oxígeno, el flujo sanguíneo cerebral y la presión intracraneal. Además bloquea la liberación de las hormonas del estrés (catecolaminas, hormona antidiurética y cortisol), situación que pude beneficiar a los pacientes con enfermedades críticas32. También atenúa la respuesta simpática inducida por el procedimiento de la laringoscopia.
InductoresPropofolDosis de inducción: 1,5mg/kg.
Tiempo de inicio del efecto: de 15 a 45 s.
Duración del efecto: de 5 a 10 min.
Es un alcohol con propiedades hipnóticas, es extremadamente liposoluble y refuerza la unión GABA-receptor.
Posee propiedades antieméticas, antipruríticas, anticonvulsivantes, neuroprotectoras (disminuye el metabolismo cerebral en un 50%, al igual que la presión intracerebral y el flujo sanguíneo cerebral)33. Es el inductor que más disminuye la presión arterial sistémica, inotrópico negativo, porduce bradicardia (en ocasiones asistolia y riesgo de muerte en 1,4×100.000), depresión respiratoria (apnea en el 25 a 35%), no afecta la función renal ni hepática, disminuye la presión intraocular y no afecta la coagulación33. Ante la presencia de pacientes hemodinámicamente inestables no se considera medicamento de primera elección. En caso de ser empleado en este grupo, su dosis debe disminuirse a la mitad33.
EtomidatoDosis de inducción: de 0,3 a 0,6mg/kg.
Tiempo de inicio del efecto: de 15 a 45 s.
Duración del efecto: de 3 a 12 min.
Es un derivado del imidazol, con efecto en el sistema nervioso central, refuerza el complejo GABA-receptor, inhibiendo así los estímulos excitatorios. Produce rápido despertar por efecto de la redistribución33.
Su principal beneficio es la estabilidad hemodinámica debido a los mínimos cambios en el gasto cardiaco y resistencias vasculares. Reduce el flujo sanguíneo cerebral como consecuencia de 2mecanismos: disminución del metabolismo cerebral en un 25-35% y vasoconstricción cerebral directa. Produce menos depresión respiratoria que otros inductores33,34.
TiopentalDosis de inducción: 3mg/kg.
Tiempo de inicio del efecto: hasta 30 s.
Duración del efecto: de 5 a 10 min.
Derivado del ácido barbitúrico, actúa en el sistema nervioso central activando el receptor GABA.
Su efecto sistémico más relevante es en el cerebro: disminuye el metabolismo cerebral hasta en un 50%, el flujo sanguíneo cerebral y la presión intracraneana.
Otros mecanismos de neuroprotección son la reducción del influjo de calcio, el bloqueo de los canales de sodio, la inhibición de radicales libres y la inhibición del paso de glucosa a través de la barrera hematoencefálica. Efectos adversos: disminuye la presión arterial, causa depresión respiratoria, liberación de histamina y precipita crisis de porfiria33–35.
KetaminaDosis de inducción: 1,5mg/kg.
Tiempo de inicio del efecto: de 45 a 60 s.
Duración del efecto: de 10 a 20 min.
Derivado de la fenciclidina, produce anestesia disociativa por acción antagónica en el receptor NMDA, posee efectos analgésicos, favorece la estabilidad hemodinámica y tiene pocos efectos respiratorios. También actúa sobre los receptores de opioides en el sistema nervioso central, lo que explica su efecto analgésico. También causa relajación directa del músculo liso bronquial. Al igual que el etomidato, es ideal para emplear en pacientes con choque y trauma mayor33,36.
Relajantes musculares y la intubación de inducción rápidaDurante la intubación, la principal indicación para el uso de agentes miorrelajantes es en el paciente consciente que no se relaja adecuadamente y no permite las maniobras de introducción del tubo orotraqueal. En el servicio de urgencias todo paciente debe ser considerado como portador de estómago lleno, ya que en la mayoría de los casos se desconoce la hora de la última ingesta alimentaria. Tal concepto establece el uso rutinario de medicamentos que permitan un rápido inicio de la relajación muscular, tal como succinilcolina y rocuronio, lo que reduce la incidencia de broncoaspiración33,37.
Consideraremos pacientes con riesgo de broncoaspiración en caso de falta de seguridad sobre la hora de la última ingesta, estómago lleno (menos de 8h de ayuno), traumatismos, enfermedad intraabdominal, obstrucción intestinal, paresia gástrica, enfermedades esofágicas, reflujo sintomático, embarazo, obesidad, falla renal, diabetes mellitus y quemaduras extensas38. Para administrar relajantes musculares debe contarse con personal idóneo en el manejo de la vía aérea, con conocimiento de las indicaciones y contraindicaciones de los medicamentos y destreza en el manejo de todos los dispositivos mencionados antes. Los relajantes musculares causan parálisis total de la musculatura y supresión del movimiento de la caja torácica, lo que obliga a realizar una intubación orotraqueal antes de 30 s, pero idealmente antes de 10 s39.
Relajantes muscularesSuccinilcolinaDosis de inducción: 1,5mg/kg.
Tiempo de inicio del efecto: 45 s.
Duración del efecto: de 6 a 10 min.
Su mecanismo de acción se basa en la unión a los receptores de acetilcolina de la placa neuromuscular, que producen su despolarización y ocasionan parálisis muscular. Tiene diferentes efectos adversos como fasciculaciones, hipercalemia, bradicardia, bloqueo neuromuscular prolongado, hipertermia maligna y espasmo maseterino. Su uso se contraindica en pacientes que cursen con enfermedades o antecedentes que predispongan a las situaciones anteriormente mencionadas (quemaduras, desnervación, sepsis, miopatías, antecedentes personales o familiares de hipertermia maligna, etc.).
RocuronioDosis de inducción: 1,2mg/kg.
Tiempo de inicio del efecto: de 60 a 75 s.
Duración del efecto: de 40 a 60 min.
El rocuronio en un bloqueante neuromuscular no depolarizante y su acción farmacológica consiste en competir con la acetilcolina en los receptores nicotínicos postsinápticos de la unión neuromuscular y bloquear la acción de esta.
El rocuronio tiene metabolismo hepático, lo cual establece su contraindicación en casos de insuficiencia de este órgano. En general es un medicamento muy seguro y de larga duración. En pacientes con contraindicación para el uso de la succinilcolina, el rocuronio es el medicamento de elección; sin embargo, una vez que el paciente está con relajación muscular y es difícil de intubar y de ventilar, se pone en riesgo su vida. Con la dosis aplicada de rocuronio puede tardarse más de 30 min (comparado con 8 a 10 min de sucinilcolina), tiempo en el cual el paciente habría fallecido por hipoxemia40.
Ahora se cuenta con sugamadex, una ciclodextrina que encapsula los relajantes musculares no despolarizantes aminoesteroideos como el rocuronio. Su inicio de acción es inmediato y la recuperación del 90% del tren de cuatroes alrededor de los 3min con una dosis de 16mg/kg, lo que lo convirte en una gran alternativa para el uso en intubación de secuencia rápida41–46.
Mantenimiento farmacológico posintubaciónLuego de la intubación se pueden administrar al paciente medicamentos sedantes y analgésicos, tal como la combinación de una benzodiacepina y de un opioide en forma de infusión continua, procedimiento que se realiza bajo constante vigilancia médica. El objetivo y grado de la sedación-analgesia está basado en el criterio médico, el cual se fundamenta en mantener a los pacientes sin dolor, orientados, tranquilos, cooperadores o dormidos que respondan órdenes, mas no conservarlos ansiosos, agitados, inquietos o dormidos sin respuesta a estímulos47.
ConclusiónSe escogieron 52 referencias bibliográficas entre artículos de revistas publicadas en las diferentes bases de datos mencionadas previamente, considerando que son los más actualizados y los que mejor enfocan el manejo de la vía aérea en el servicio de urgencias. El concepto que se pretende incorporar es el tratamiento oportuno de la vía aérea en los pacientes críticos en el servicio de urgencias, donde se pueda reconocer precozmente el paciente candidato a intubación orotraqueal temprana, aplicando la mnemotecnia A-B-C-D propuesta para la intervención, el manejo farmacológico y los cuidados posintubación. Dicha mnemotecnia nos ayudará a tener presente de manera ágil los requerimientos básicos para realizar una adecuada intubación bajo la presión del tiempo y la condición crítica del paciente. Puede ser muy útil la estrategia que proponemos, ya que es de reconocimiento universal el A-B-C-D, solo que en nuestro caso está enfocado a la vía aérea.
Debemos tener presente que anticiparse al evento es fundamental para disminuir el margen de error en la práctica clínica en el servicio de urgencias, e incluye entrenamiento del personal médico y auxiliar en el conocimiento y manejo de los equipos de vía aérea, la presentación y las dosis de los medicamentos. A la hora de la elección de fármacos existen alternativas diferentes y mejores que la combinación de lidocaína, fentanilo y midazolam usadas en muchas instituciones, que permiten controlar más de cerca las variables fisiológicas que se ven alteradas luego de la manipulación de la vía aérea. La disposición de todos los elementos necesarios para la correcta atención de los pacientes permite disminuir la respuesta ante las urgencias y entonces podremos hablar de un «rápido» actuar y, en el caso específico de la vía aérea, hablar de intubación con inducción rápida.
También podemos concluir que, luego de hacer una revisión ampliada de la literatura de 1990 a 2015, los cambios más relevantes en el proceso de secuencia de intubación aplican a su cambio de nombre, ya que la parte operativa se conserva, al igual que la estructura funcional del procedimiento. Vemos cambios en la agregación de dispositivos para enfrentar una vía aérea difícil, pero estos serían parte de otra revisión. Por lo tanto, consideramos que lo más importante y pertinente queda plasmado en nuestra revisión48–52.
Conflicto de interesesLos autores del presente artículo declaran no tener conflicto de interés.