INTRODUCCION
La osteoporosis es una enfermedad esquelética sistémica caracterizada por una resistencia ósea disminuida, con el subsiguiente aumento de la susceptibilidad a las fracturas, que aparece típicamente en personas por encima de los 50 años y que es provocada esencialmente por un exceso en la destrucción ósea mediada por osteoclastos.
El número de fracturas osteoporóticas se ha duplicado en la última década y se espera que un 40% de las mujeres que actualmente rondan los 50 años de edad sufrirán una fractura osteoporótica.
Hay un gran número de estudios epidemiológicos y observacionales que muestran con claridad un panorama alarmante debido a la osteoporosis, en una población progresivamente más envejecida. Las fracturas, complicación habitual de la osteoporosis y razón última para iniciar su tratamiento, son responsables de un aumento muy importante en la mortalidad en personas mayores de 50 años con respecto a la esperable por edad y sexo. Este incremento en la mortalidad llega a ser un 15% para la fractura vertebral1 y hasta un 40% para la fractura de cadera2. La morbilidad es también muy significativa, teniendo en cuenta, por ejemplo, que tras una fractura de cadera la probabilidad de ingreso en un centro para enfermos crónicos es mayor de un 25%; y que solamente un 25% de las mujeres recuperan su movilidad y capacidad para realizar las actividades de la vida diaria previas3.
El papel del cirujano ortopédico y traumatólogo en la identificación, valoración y tratamiento de las pacientes con osteoporosis es esencial en el abordaje global de esta enfermedad, puesto que es el médico especialista que recibe a prácticamente todos los pacientes con fractura osteoporótica a los que tiene que identificar y tratar. Estas pacientes tienen un riesgo especialmente elevado de sufrir nuevas fracturas como parte de la historia natural de la enfermedad, y la osteoporosis implica para ellas una espiral de deterioro, sufrimiento personal y, en la mayoría, una elevada morbimortalidad.
La Organización Mundial de la Salud (OMS) ha decretado la década 2000-2010 como la "Década del hueso y la articulación". Esta iniciativa es un esfuerzo especial para intentar mejorar el manejo clínico de las enfermedades musculoesqueléticas en todo el mundo. La EFORT y la SECOT se han adherido al compromiso de la OMS para mejorar el manejo clínico de las enfermedades musculoesqueléticas, con un enfoque propio del cirujano ortopédico y traumatólogo.
El objetivo fundamental de la EFORT y el Grupo de Estudio e Investigación en Osteoporosis de la SECOT para los próximos años es la generalización de la prevención secundaria de la osteoporosis (entre otros el tratamiento médico de la misma) como una práctica habitual del cirujano ortopédico y traumatólogo, con el objetivo de disminuir la incidencia de nuevas fracturas osteoporóticas. La puesta en marcha de programas de identificación, diagnóstico y tratamiento adecuados de las pacientes con fractura osteoporótica, mediante la aplicación de unas recomendaciones clínicas consensuadas ayudará de forma importante a la consecución de este objetivo.
Estas recomendaciones han sido realizadas por miembros del Grupo de Estudio e Investigación de Osteoporosis de la SECOT, que se ha encargado de su redacción y supervisión.
OBJETIVO DE LAS RECOMENDACIONES
El grupo de pacientes osteoporóticos de mayor riesgo y en los que el tratamiento contra la osteoporosis es imperativo está constituido por los pacientes con fractura osteoporótica en los que se realiza una prevención secundaria de la enfermedad. Este tipo de pacientes es habitualmente adscrito a los servicios de Traumatología/ Cirugía Ortopédica. De acuerdo con varios autores4 y el grupo de osteoporosis de la SECOT, se definen las fracturas de perfil osteoporótico como aquellas fracturas de baja energía (caída a pie llano o similar) que suceden en personas mayores de 50 años, excluidas otras afecciones del esqueleto que provoquen fragilidad ósea (fracturas patológicas). El hecho central que determina la fractura es una pérdida de resistencia del esqueleto, que es el factor que define actualmente la osteoporosis5.
El objetivo del tratamiento médico de la osteoporosis en los pacientes fracturados es evitar nuevas fracturas6. La presencia de fractura de perfil osteoporótico es el factor de riesgo más importante y reconocido que predice la ocurrencia de nuevas fracturas7. Este riesgo es mayor a corto plazo (en el año después de la fractura) que a largo plazo8, de modo que la intervención terapéutica debe ser inmediata.
La Academia Americana de Cirujanos Ortopédicos realizó una exhaustiva revisión sobre el diagnóstico y tratamiento de la osteoporosis6 en la que se incide en dos puntos fundamentales: a) el principio más importante del tratamiento de la osteoporosis es la prevención de la ocurrencia de nuevas fracturas por fragilidad; b) el cirujano ortopédico y traumatólogo, puesto que es el primer médico que tiene contacto con las fracturas osteoporóticas, debiera instaurar un tratamiento adecuado de la osteoporosis.
Por tanto, el cirujano ortopédico y traumatólogo puede desempeñar una importante labor si diagnostica y comienza el tratamiento de la enfermedad de base (osteoporosis) cuando ve una fractura osteoporótica, al igual que actualmente se reconoce el enorme impacto positivo sobre la salud que ha supuesto la protocolización de las heparinas en el cuidado del paciente postoperado para evitar enfermedades tromboembólicas9.
A modo de ejemplo de la situación actual que se desea modificar, Kamel et al10 mostraron en un reciente estudio en el que se analizaron los tratamientos y medidas prescritas a mujeres mayores de 65 años que ingresaron en un hospital de tercer nivel por fractura de cadera, que sólo un 5% de las enfermas recibieron posteriormente a la fractura un tratamiento médico para prevenir nuevas fracturas osteoporóticas. Datos similares fueron observados por Kiebzak et al11, tanto en varones como en mujeres. Adicionalmente, este último autor destaca el hecho de que los pocos tratamientos para la osteoporosis indicados al alta de los pacientes eran fundamentalmente combinaciones de calcio y vitamina D, que deberían considerarse más como un suplemento que como un tratamiento efectivo.
Estos autores se plantean por qué no se diagnostica y trata a los pacientes con fractura de cadera osteoporótica y concluyen que la priorización durante el ingreso de otros problemas médicos, como la prevención del tromboembolismo, profilaxis antibiótica etc. tradicionalmente no ha dejado espacio para considerar el tratamiento de base de la fragilidad esquelética que ha provocado la fractura, porque esto no amenaza la vida de forma inminente.
Sin embargo, indican que esta tendencia debiera cambiar tal y como sucedió en el pasado con la introducción en la práctica clínica habitual de las heparinas de bajo peso molecular9.
Estas recomendaciones de manejo clínico del paciente con fractura de perfil osteoporótico mayor de 50 años aportan una orientación para el manejo, identificación, diagnóstico y tratamiento de las pacientes con fracturas osteoporóticas cuyo objetivo es identificar y tratar adecuadamente la osteoporosis de todos estos pacientes para evitar nuevas fracturas.
RECOMENDACIONES
PACIENTES
Criterios de inclusión
1. Pacientes mayores de 50 años, mujeres y varones.
2. Motivo de consulta o ingreso: fractura. Las fracturas más típicas son las vertebrales, de muñeca, húmero proximal y fémur proximal.
3. La fractura se ha producido por un traumatismo de baja energía, es decir, no en proporción con la consecuencia. Ejemplo: caída en pie llano.
Criterios de exclusión
1. Pacientes con traumatismos de alta energía (accidentes de tráfico etc.) en cuyo contexto se justifican las fracturas a pesar de tener un esqueleto normal.
2. Pacientes con enfermedades concomitantes muy graves o estados funcionales muy deteriorados que acortan sustancialmente la esperanza de vida y en los que el beneficio esperado del tratamiento sea bajo (por ejemplo, presencia de cáncer avanzado).
DEFINICIÓN DE FRACTURA DE PERFIL OSTEOPORÓTICO
1. Fractura típica de baja energía (traumatismo mínimo) en paciente mayor de 50 años.
2. Localización: cualquiera excepto fracturas de cráneo y cara (localizaciones más típicas: vértebra/s, muñeca, cadera, húmero proximal).
3. No hay indicios de otras patologías del esqueleto distintas de la osteoporosis que hayan provocado/facilitado la fractura.
METODOLOGÍA DE ACTUACIÓN
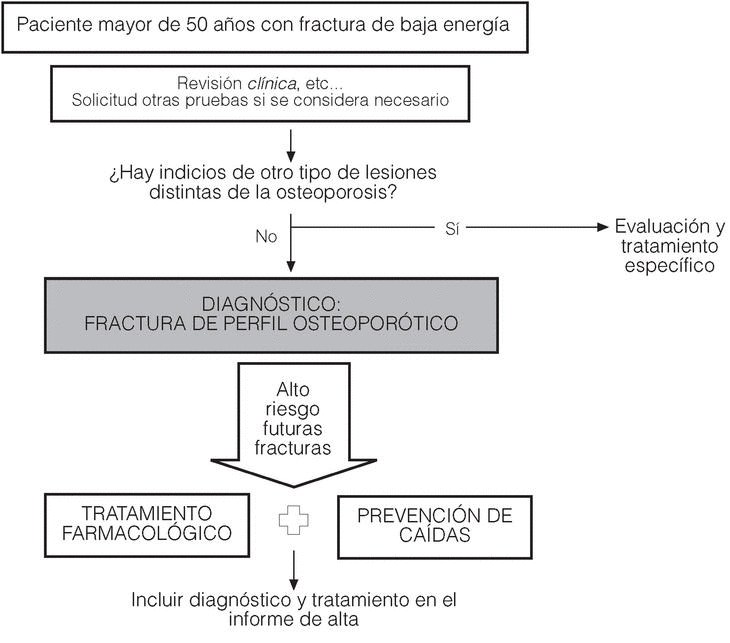
El cirujano ortopédico y traumatólogo que recibe a un paciente con fractura de baja energía revisará las circunstancias en las que se ha producido la fractura, evaluará la/s radiografía/s realizada/s con los objetivos siguientes:
1. Analizar la circunstancia de la fractura en profundidad (excluir fracturas justificables por el impacto).
2. Realizar un despistaje inicial de otras enfermedades distintas de la osteoporosis que también provocan fracturas por fragilidad (fracturas patológicas): tumores óseos primarios o metástasis, Paget etc. o cualquier otra enfermedad esquelética que provoque fragilidad ósea distinta de la osteoporosis. Si se da esta circunstancia, realizar el manejo clínico que proceda y el paciente queda excluido de estas recomendaciones de manejo de la fractura de perfil osteoporótico.
3. Comprobar si la fractura es de perfil osteoporótico y si es así, realizar el diagnóstico de fractura osteoporótica (etiquetarla como tal).
4. Para los pacientes diagnosticados de fractura osteoporótica se recomendará un tratamiento para la osteoporosis; y se recogerá dicho diagnóstico y el tratamiento recomendado en el informe de alta del Hospital.
La recomendación de tratamiento se hará tomando como base las recomendaciones de manejo de la osteoporosis más importantes (SEIOMM, NOF).
RECOMENDACIONES GENERALES PARA EL PACIENTE: PREVENCIÓN DE CAÍDAS
Los programas de intervención combinada sobre varios factores de riesgo de caída en ancianos han demostrado eficacia para prevenir fracturas. En este sentido son esenciales los siguientes consejos:
1. Eliminar obstáculos físicos que puedan favorecer caídas en el hogar del paciente, y aconsejarle que tome precauciones en situaciones de especial riesgo (suelos mojados, eliminar alfombras, buena iluminación etc.).
2. Disminuir las dosis o eliminar medicación con efectos negativos sobre el tono muscular o la alerta (por ejemplo, diazepam, haloperidol y similares).
3. Programas de ejercicio adecuados al estado físico del paciente, para mejorar el tono muscular y la coordinación.
4. Corregir déficits sensoriales (sentido de la vista, audición etc.)
RECOMENDACIONES SOBRE SUPLEMENTOS DIETÉTICOS: CALCIO Y VITAMINA D
El calcio es un requerimiento nutricional básico del hueso. En mujeres postmenopáusicas se recomienda la ingesta de al menos 1.500 mg/día para conseguir un balance metabólico equilibrado. Administrado como suplementos al de la dieta ordinaria de la paciente, hasta alcanzar esta cifra, es una medida recomendable y la mayoría de los ensayos clínicos realizados con los diferentes fármacos administran conjuntamente al menos 500 mg de calcio al día.
PROTECTORES DE CADERA
Los protectores de cadera son una de las medidas existentes para evitar este tipo de fracturas. Se ha demostrado que estos sistemas previenen las fracturas de cadera hasta en un 50%, al disminuir la energía del impacto recibida por el fémur. Se deben considerar como complementarias al resto de medidas (recomendaciones generales de caídas, calcio y vitamina D, fármacos), y no excluyentes.
TRATAMIENTO MÉDICO DEL PACIENTE CON FRACTURA DE PERFIL OSTEOPORÓTICO
De acuerdo con las principales recomendacioness de manejo clínico de la osteoporosis National Osteoporosis Foundation/NOF - USA (199812 y 200313), National Institutes of Health (2001)5, Sociedad Española de Reumatología (2001)14, Sociedad Española para el estudio del Metabolismo Óseo y Mineral9 y Academia Americana de Cirujanos Ortopédicos (1999)13, los fármacos más adecuados para los pacientes con fractura osteoporótica por su efectividad son los aminobifosfonatos.
A continuación se detallan los resultados de los distintos fármacos en reducción de fracturas.
Alendronato
Los ensayos clínicos controlados indican que en un período de tres a cuatro años, alendronato incrementa la masa ósea y reduce la incidencia de fracturas vertebrales, de cadera y todas las fracturas no-vertebrales en un 50%.
Risedronato
Los ensayos clínicos controlados indican que risedronato incrementa la masa ósea y reduce el riesgo de fractura vertebral en un 40% y de todas las fracturas no-vertebrales en un 30% en un período de tres años.
Calcitonina
Los ensayos clínicos controlados indican que la calcitonina reduce la incidencia de fracturas vertebrales en un 40%. Sin embargo, en el ensayo clínico más grande la reducción de fractura vertebral fue del 21%. No modificó la incidencia de fractura no-vertebral en ninguno de los estudios.
Raloxifeno
Raloxifeno incrementa la masa ósea de forma modesta y reduce el riesgo de fractura vertebral en un 40%. Actualmente no existe evidencia de que reduzca significativamente el riesgo de fractura no-vertebral.
No se comentan los resultados de los estrógenos (tratamiento hormonal sustitutivo THS-) por la actual controversia sobre su uso en el tratamiento de la osteoporosis surgida a raíz de los estudios WHI y HERS.
APÉNDICE 1
COMITÉ EDITORIAL: GRUPO DE EXPERTOS EN OSTEOPOROSIS SECOT
Coordinador: Prof. Antonio Herrera Rodríguez
Grupo de Estudio e Investigación de la Osteoporosis de la SECOT.
Profesor Titular de COT de la Universidad de Zaragoza.
Jefe de Servicio de COT.
Hospital Universitario Miguel Servet. Zaragoza
Prof. Enric Cáceres Palou
Profesor Titular de la Universidad Autónoma de Barcelona.
Jefe de Servicio de COT.
Hospital del Mar. Barcelona
Dr. J. Ramón Caeiro Rey
Médico Especialista en COT
Complejo Hospitalario de Orense
Dr. Vicente Canales Cortés
Jefe de Sección de COT
Hospital Miguel Servet. Zaragoza
Dr. J. Manuel Curto Gamallo
Médico Especialista en COT
Hospital Clínico Universitario. Salamanca
Dr. Nicomedes Fernández Baillo
Médico Especialista en COT
Hospital La Paz. Madrid
Prof. Luis Ferrández Portal
Catedrático de COT de la Universidad Complutense de Madrid
Prof. Enrique Gil Garay
Profesor Titular de la Universidad Autónoma de Madrid
Jefe de Sección de COT
Hospital La Paz. Madrid
Prof. Francisco Gomar Sancho
Catedrático de la Universidad de Valencia
Jefe de Servicio de COT
Hospital Clínico Universitario.Valencia
Dr. Manuel Mesa Ramos
Jefe de Servicio
Hospital Valle de los Pedroches. Córdoba
Dr. Alonso Moreno García
Médico Especialista en COT y Reumatología
Hospital de Getafe. Madrid
Dr. José Paz Jiménez
Catedrático de la Universidad de Oviedo
Jefe de Servicio de COT
Hospital Central de Asturias
Dr. Luis Roca Ruiz
Médico Especialista en COT
Hospital San Lázaro. Sevilla
Dr. Javier Rodríguez Álvarez
Jefe de Departamento de COT
Hospital Gregorio Marañón. Madrid