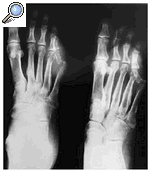
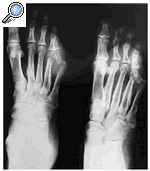
Presentamos el caso de una mujer de 70 años, que acude al servicio de Cirugía Vascular para el diagnóstico y tratamiento de una úlcera plantar. La paciente es diabética mal controlada e hipertensa. Carece de exploraciones anteriores. Se realiza una radiografía anteroposterior y oblicua del pie afectado (fig. 1) donde se observa osteoporosis difusa, reacción perióstica laminar en todos los metatarsianos, luxación completa de la quinta articulación metatarsofalángica con dislocación de la misma y rarefacción de la estructura ósea de la cabeza del quinto metatarsiano.
Fig. 1. Radiografía que muestra osteoporosis difusa, reacción perióstica laminar en metatarsianos, luxación completa de la quinta articulación metatarsofalángica con dislocación de la misma y rarefacción de la estructura ósea de la cabeza del quinto metatarsiano
La diabetes es la causa más frecuente en artropatía neuropática en el mundo occidental. Afecta a 1/700 pacientes con diabetes mellitus (DM). Típicamente son casos de larga evolución, de 60-70 años de edad y con neuropatía periférica ya presente. En el 20% de las ocasiones es bilateral.
La patogenia de la osteoartropatía diabética sigue siendo incierta. Los distintos autores implican como responsables, en mayor o menor medida, a la neuropatía sensorial y motora, a la denervación simpática y a los cambios vasomotores. De forma esquemática, puede decirse que la neuropatía motora origina pérdida de inervación de la musculatura del pie y distensión de los ligamentos principales; todo ello produce cambios en la integridad de los arcos del pie y, por tanto, carga anormal por aumento de presión en ciertos puntos. La neuropatía sensorial acompañante hace que estos cambios pasen inadvertidos para el paciente, apareciendo microfracturas, deformidades óseas y dislocaciones espontáneas. Además, la denervación simpática origina aumento del flujo sanguíneo en el hueso, produciéndose osteopenia por aumento de reabsorción ósea. Paradójicamente, el aumento del flujo se asocia a enfermedad macrovascular (calcificación de los vasos del pie en el 90% de los casos). También se implica en la patogenia a un reflejo vasomotor anormal, similar al que ocurre en la distrofia simpaticorrefleja.
Clínicamente, la enfermedad comienza con enrojecimiento, edema y dolor unilaterales, a veces con trauma menor previo. Por orden de frecuencia, las articulaciones afectadas son tarso, tarsometatarsianas, metatarsofalángicas y tibioastragalina. Después de la fase aguda, se inicia una artropatía lentamente progresiva, persistiendo en ocasiones la inflamación durante meses o años. La carga mantenida en las articulaciones afectadas desencadena, con el tiempo, colapso del arco longitudinal del pie, crepitación y cuerpos libres palpables. La osteopenia acompañante al cuadro deriva con frecuencia en fracturas y dislocaciones. La aparición de una úlcera neuropática es una complicación que puede acabar en la amputación del pie.
Los hallazgos radiológicos varían según la localización y el estadio de la enfermedad. En la fase aguda de la misma son inespecíficos: aumento de partes blandas, disminución del espacio interarticular y osteopenia. En fases más avanzadas, dependen de la articulación dañada. Así, la zona inferior del pie presenta osteólisis de falanges con desaparición completa o parcial de las cabezas de metatarsianos y afilamiento de los mismos. En zona media y posterior es más frecuente la fragmentación ósea (fractura-dislocación de articulación de Lisfranc, fractura de calcáneo, de astrágalo y de peroné distal), osteoclerosis y neoformación ósea, luxaciones y subluxaciones. Generalmente, los cambios óseos en la neuroartropatía diabética suelen ser de tipo reabsortivo más que productivo, aunque a veces pueden ser mixtos. Otros hallazgos son las calcificaciones vasculares periféricas y las fracturas de estrés. Estas últimas son de difícil diagnóstico radiológico, pueden detectarse semanas después con una segunda radiografía, lo cual supone un retraso en el tratamiento de una enfermedad en la que la precocidad del mismo es fundamental.
Procedimientos diagnósticos complementarios son: la ecografía (para evaluación de tejidos blandos y estructurales articulares), la resonancia magnética nuclear (RMN) y la tomografía axial computarizada (TAC).
El diagnóstico diferencial debe realizarse con patologías como: osteomielitis, amiloidosis, lepra, tabes dorsalis (que afecta a rodillas, caderas y tobillos), siringomielia (hombros y codos) y con inyección intraarticular de corticosteroides.
En cuanto al tratamiento, es primordial un diagnóstico precoz, difícil en la mayoría de los casos. La respuesta terapéutica depende de la agudeza de la presentación y del momento de detección de la enfermedad. Como norma general es preferible evitar la cirugía, aunque en casos seleccionados se acepta si preservamos así los tejidos blandos y evitamos la amputación. En fracturas no consolidadas, puede también efectuarse un tratamiento quirúrgico, teniendo en cuenta que la tasa de fracasos es elevada (hasta un 27%), especialmente en pacientes con úlcera plantar activa.
NOTICIAS
VI CONGRESO INTERNACIONAL DE LA SOCIEDAD IBEROAMERICANA
DE OSTEOLOGÍA Y METABOLISMO MINERAL (SIBOMM)
Marzo 23-26, 2003 Quito (Ecuador)
Presidente Comité Organizador Local. Dr. Raúl Jervis.
e-mail: simbomm@hmetro.med.ec. Web: www.sibomm.com
Secretaría Técnica Centro Médico Meditrópoli. Avda. Mariana de Jesús y Occidental, of. 619. Quito (Ecuador)
BIBLIOGRAFIA RECOMENDADA
Di Gregorio F, Bray A, Pedicelli A, Settecasi C, Priolo F. Diagnostic imaging of the diabetic foot. Rays 1997;22(4):550-61.
Hordon LD. Diabetic neuropathic arthropathy. Up to date 2001.
Jeffcoate W, Limat J, Nobregat L. The Charcot foot. Diabetic Medicin 200; 17:253-8.
Pedrosa CS. Diagnóstico por la imagen. Tomo 2. Madrid: Ed. Interamericana; 1986.
Tomas MB, Patel M, Marwin SE, Palestro CJ. The diabetic foot. British Journal Rad 2000;73: 443-50.