Essure es un dispositivo anticonceptivo permanente de inserción transcervical con histeroscopia. Se sitúa en las trompas a las que ocluye estimulando la fibrosis. Las técnicas para seguir a las pacientes son la radiografía simple, histerosalpingografía y ecografía, aunque los dispositivos se pueden identificar también incidentalmente con TC y RM. El seguimiento de Essure se basa en comprobar los criterios de posición adecuada y funcionamiento correcto (oclusión tubárica), y diagnosticar complicaciones. Las complicaciones más frecuentes son la perforación, migración (hacia la cavidad uterina o peritoneal), y fallo de la oclusión. La intravasación vascular es la causa más frecuente de error diagnóstico con la histerosalpingografía. Es importante que el radiólogo reconozca el dispositivo en las diferentes técnicas de imagen, los signos que indican que su situación y función son correctas y diagnosticar las complicaciones.
Essure is a permanent birth control device that is inserted through the cervix by hysteroscopy. The device is placed in the fallopian tubes, where it causes occlusion by stimulating fibrosis. Patients can be followed up with plain-film X-rays, hysterosalpingography, and ultrasonography, although the devices can also be identified incidentally on CT and MRI. The follow-up of Essure is based on checking the criteria for appropriate positioning and correct functioning (tubal occlusion) and on diagnosing complications. The most common complications are perforation, migration (toward the uterine or peritoneal cavity), and occlusion failure. In hysterosalpingography, vascular intravasation is the most common cause of diagnostic error. Radiologists need to know how to recognize the device on different imaging techniques, how to check that it is correctly placed and functioning, and how to diagnose complications.
El sistema Essure (Conceptus) es un método de anticoncepción femenina irreversible cuya inserción histeroscópica no requiere anestesia, y se puede realizar de manera ambulatoria. Después de dos ensayos clínicos multicéntricos1,2 fue aprobado por las autoridades sanitarias europeas en 2001 y por la Food and Drug Administration en noviembre de 20023. La técnica es más coste-efectiva que la esterilización tubárica laparoscópica4. Las complicaciones descritas durante la inserción y en los días posteriores son dolor, generalmente leve o moderado y a veces sangrado vaginal. Es infrecuente la aparición de dolor crónico y rara la infección5,6. Se calcula que hasta 2010 se habían colocado en todo el mundo aproximadamente 450.000 Essure7 y la tasa de embarazos publicados es prácticamente nula8.
Tras la inserción de Essure, los métodos de imagen empleados para valorarlo son la radiografía simple, ecografía e histerosalpingografía, con diferentes protocolos. El objetivo en todos los casos es determinar la posición o la función correctas del dispositivo. Hemos revisado las pruebas radiológicas de 550 pacientes esterilizadas con Essure en nuestro hospital entre septiembre de 2008 y diciembre de 2013. El protocolo de control en nuestro centro consiste en una radiografía simple en todas las pacientes e histerosalpingografía en casos con inserción difícil o imágenes dudosas en la radiografía simple. La ecografía se utiliza en casos en los que se sospecha una complicación. El objetivo es mostrar las características radiológicas del anticonceptivo permanente Essure, las dificultades diagnósticas y los signos que deben hacer sospechar una complicación.
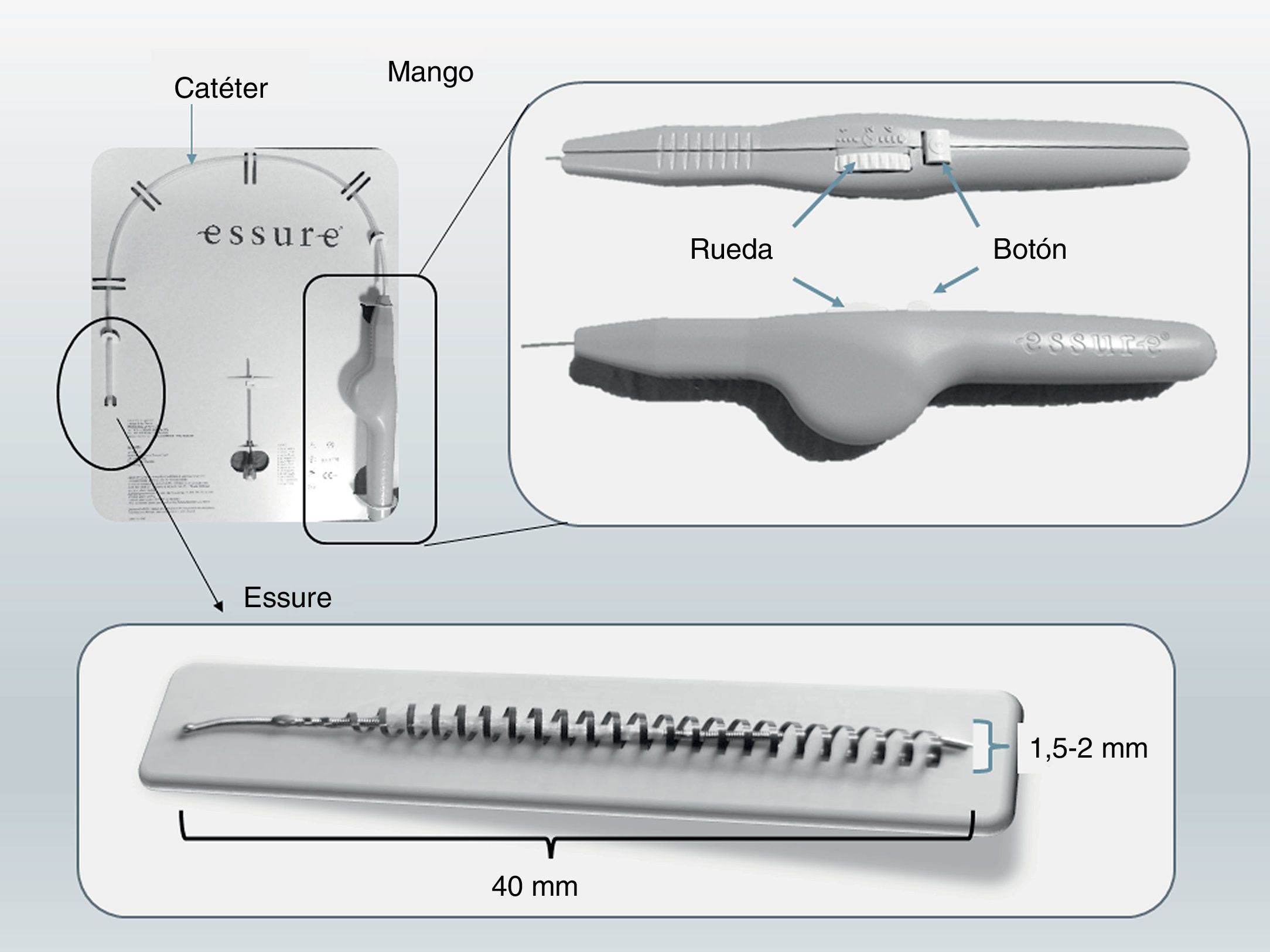
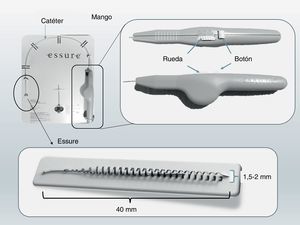
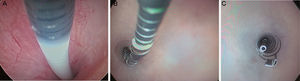
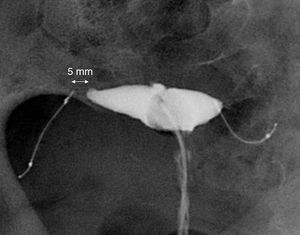
Dispositivo EssureEl dispositivo Essure (fig. 1) es un sistema flexible de 26 espiras que mide 40mm de longitud y 0,8mm de diámetro, y se expande hasta 1,5-2mm de diámetro una vez liberado del sistema de inserción. Cada microinserto consta de dos partes. La espiral exterior autoexpandible está formada por una aleación de níquel-titanio (nitinol) que al expandirse ancla el dispositivo en la trompa de Falopio. El componente interior es de acero inoxidable y contiene, y está rodeado, por fibras de polietileno tereftalato-dacrón (PET). Cada dispositivo tiene cuatro marcadores radiopacos, en las regiones proximal y distal de los componentes interior y exterior.
Sistema de inserción de Essure. Consta de un catéter en el que está incluido el microinserto y un mango. El mango tiene una rueda, con la que una vez situado el catéter en la trompa, al girar la rueda se desplaza el Essure y presionando el botón se libera el dispositivo que inmediatamente se expande. Se muestra el Essure expandido.
Las fibras de dacrón estimulan el crecimiento tisular y la cicatrización. El mecanismo de oclusión no es solo la ocupación de la luz de la trompa, sino la barrera tisular que se establece aproximadamente a los tres meses de la colocación debido a la estimulación de cicatrización tisular por el dispositivo6,9. Por lo tanto, es importante recordar a la paciente la necesidad de mantener otro método anticonceptivo durante los tres primeros meses.
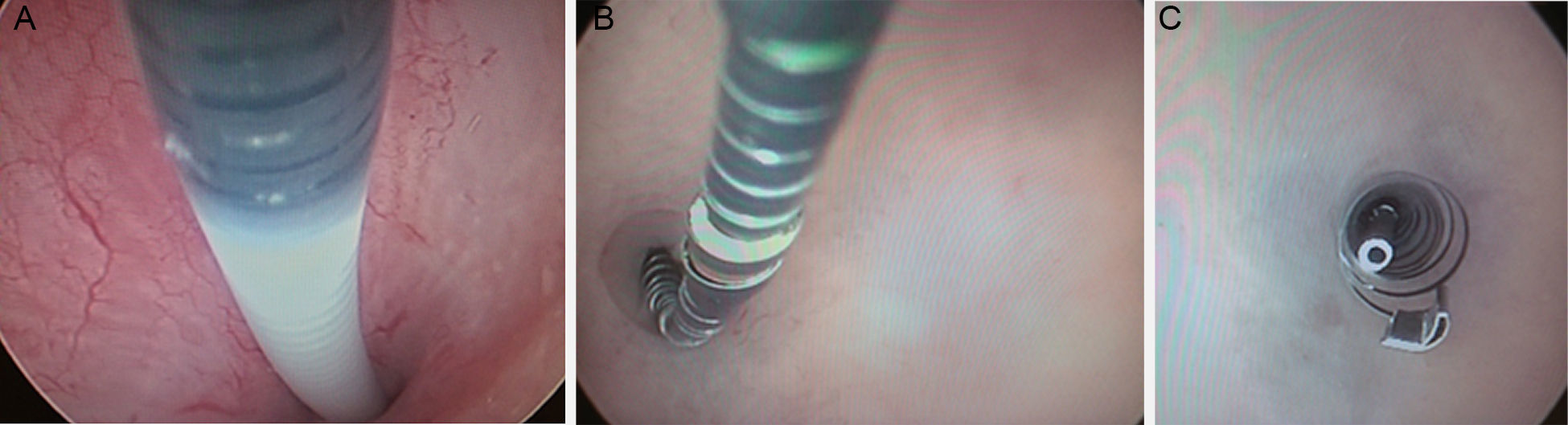
Inserción de EssureEl dispositivo Essure se inserta a través del cérvix con histeroscopia. No es necesaria una preparación previa ni anestesia local o general. La inserción se realiza en la primera fase del ciclo o bien bajo tratamiento anticonceptivo hormonal. Tras canular el orificio de la trompa con visión directa, se libera el dispositivo en su interior dejando preferiblemente entre 3 y 5 espiras en la cavidad uterina (fig. 2). De esta forma las regiones proximales de ambos componentes interno y externo del Essure quedan en el cuerno uterino.
Métodos de imagen para evaluar a la paciente portadora de EssureLas pruebas radiológicas se realizan para determinar la posición y función (oclusión tubárica) de los dispositivos. En la mayor parte de los países europeos, el seguimiento se realiza habitualmente con una radiografía simple o ecografía, y solo se emplea la histerosalpingografía en los casos de inserción difícil o imágenes dudosas con las otras dos técnicas. En Estados Unidos las guías de la Food and Drug Administration exigen hacer una histerosalpingografía como parte del protocolo antes de suprimir el anticonceptivo10.
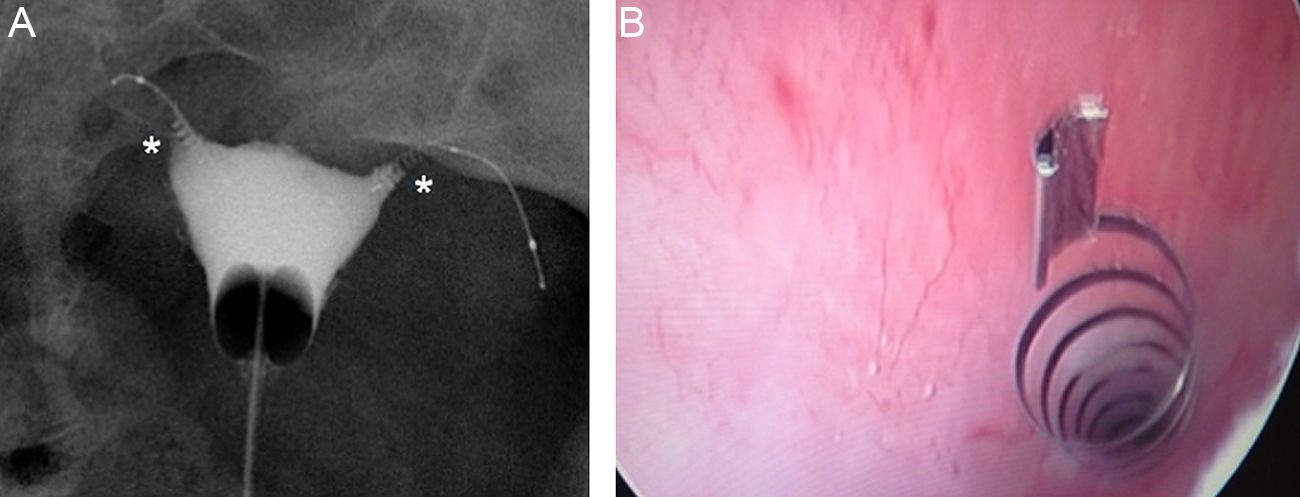
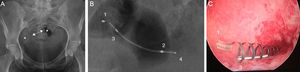
Radiografía simpleLa radiografía simple solo permite determinar la posición del dispositivo, no hay ningún dato para evaluar la oclusión tubárica. Los dispositivos aparecen en la radiografía como dos estructuras lineales metálicas situadas en la región pélvica, generalmente con una disposición simétrica (fig. 3). Los cuatro marcadores radiopacos situados en los extremos proximal y distal de los componentes interior y exterior del microinserto facilitan el reconocimiento de su posición en la radiografía simple. La distancia entre los extremos mediales suele ser menor de 2,5cm, y el valor que se considera límite normal es 4cm, sin embargo puede ser mayor o menor debido a la variabilidad de la posición de las trompas respecto a la cavidad uterina. La radiografía simple es una técnica poco fiable para determinar la posición correcta de Essure11.
Radiografía anteroposterior de pelvis. A) Se identifican dos Essure (*) cuyos extremos mediales distan 2cm (flecha). B) Marcadores radiopacos en el dispositivo Essure. Componente interior proximal (1) y distal (2), y componente exterior proximal (3) y distal (4). C) Con la histeroscopia se identifican en el cuerno uterino a nivel del orificio tubárico la región proximal de ambos componentes del dispositivo.
La histerosalpingografía permite evaluar tanto la posición en la radiografía simple previa al contraste, como su funcionamiento correcto si comprueba la oclusión tubárica. Por ello, el momento óptimo para realizar el estudio es a partir de los tres meses desde la inserción, cuando ya se ha producido la fibrosis que ocluye la luz de la trompa.
Las desventajas de la técnica son el uso del medio de contraste y la dosis de radiación, además de la incomodidad propia del procedimiento, que incluye la introducción de contraste a través del cérvix uterino.
En pacientes portadoras de Essure, la histerosalpingografía debe hacerse con técnica de «bajo flujo-baja presión» porque la oclusión tubárica condiciona un aumento de la presión intrauterina. Además, la inyección de contraste debe ser lenta para evitar el espasmo tubárico. Sin embargo, también es importante que el radiólogo esté seguro de que ha rellenado completamente la cavidad uterina. Este dato se confirma asegurando el relleno del cuerno uterino.
Aunque la técnica habitual en los estudios de histerosalpingografía suele incluir 4 proyecciones12, en pacientes portadoras de Essure se recomiendan seis proyecciones6: radiografía simple antes de introducir contraste, para confirmar la presencia y posición de los dispositivos; radiografía anteroposterior con relleno uterino escaso para evaluar lesiones en la cavidad; proyección anteroposterior con relleno uterino completo que confirma que hemos alcanzado la distensión adecuada de la cavidad uterina; proyecciones oblicua derecha e izquierda en las que se verán las trompas en caso de ser permeables; radiografía anteroposterior tras retirar el sistema de infusión de contraste, para ver si hay contraste en el peritoneo. En estas radiografías será importante (fig. 4) prestar atención a los microinsertos como imágenes lineales radiopacas, a su posición respecto a la unión uterotubárica, es decir, al cuerno uterino relleno de contraste, y, finalmente, al contraste en el interior de la trompa y/o paso de contraste a peritoneo, que indican que la trompa es permeable. En algunos casos tres meses no es suficiente para la oclusión. En estas pacientes debemos repetir la histerosalpingografía pasados otros tres meses.
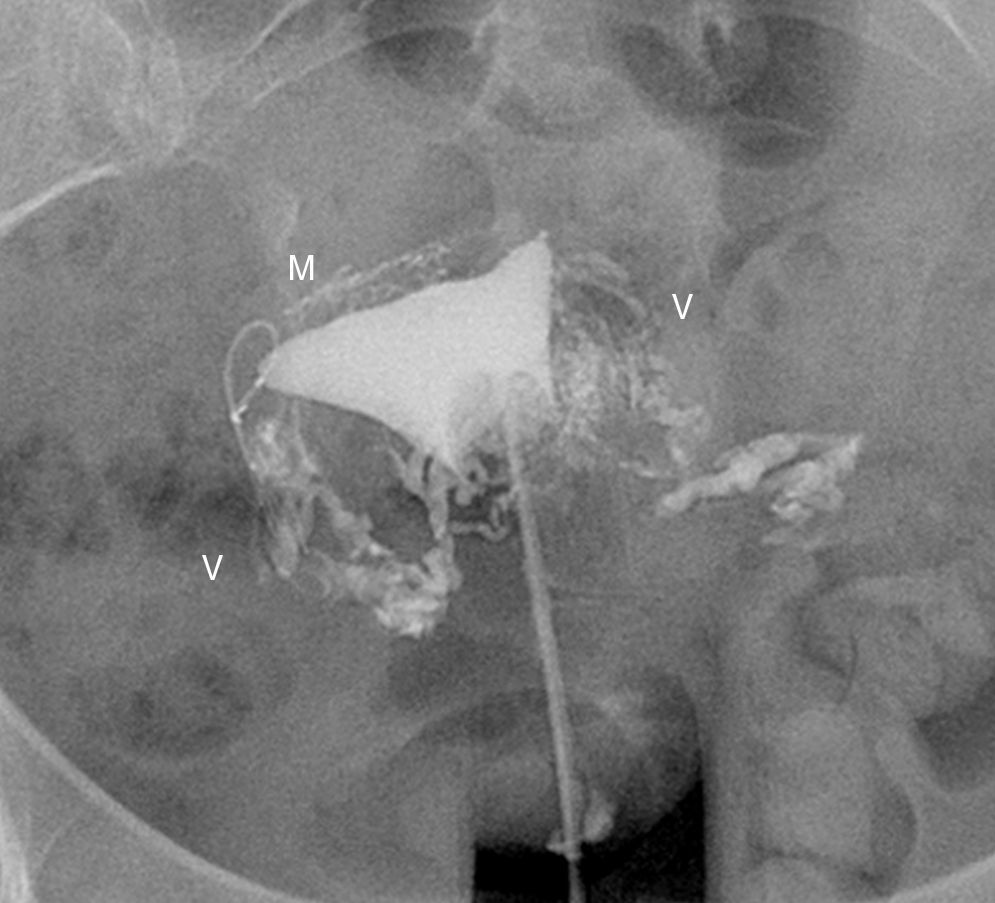
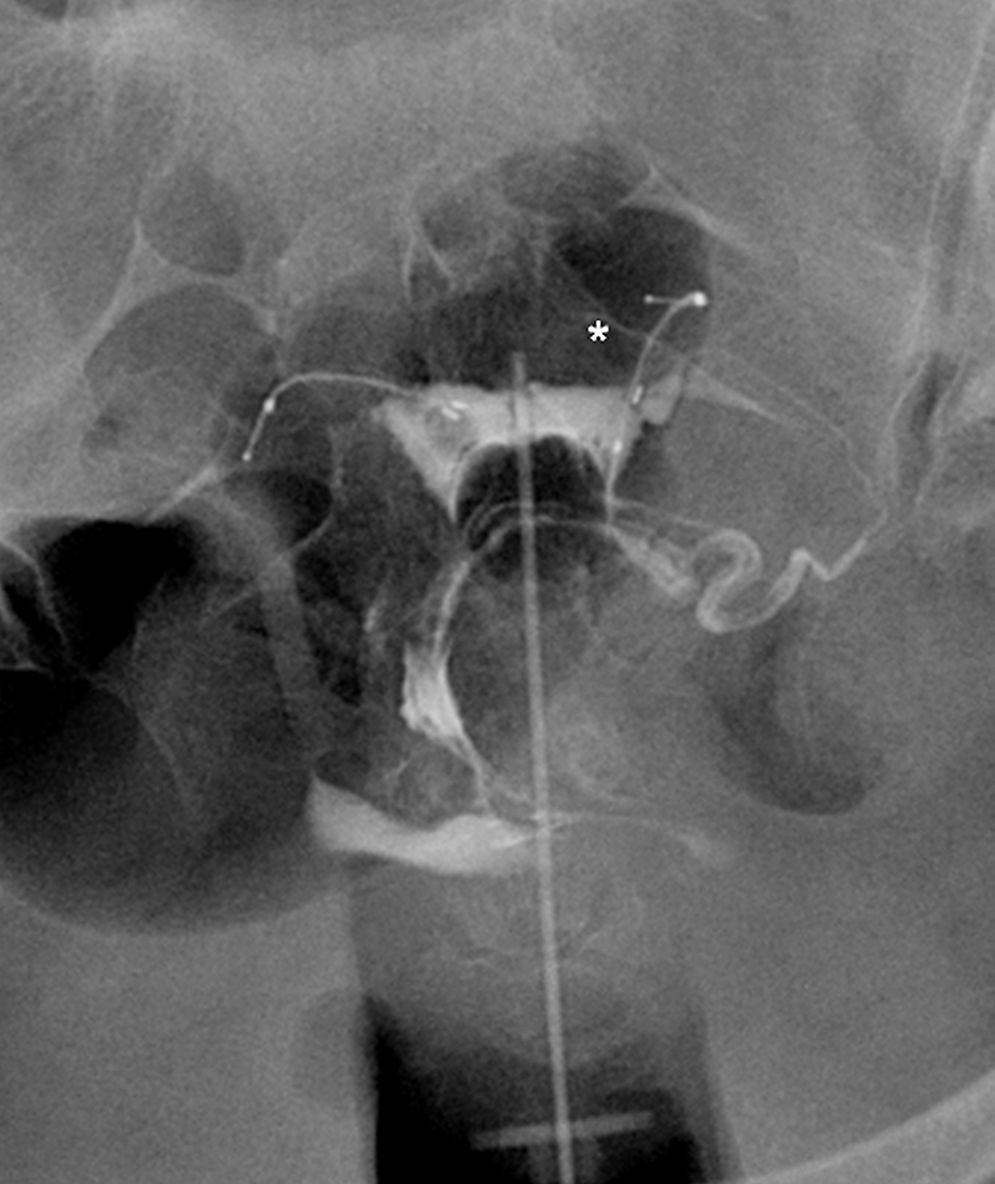
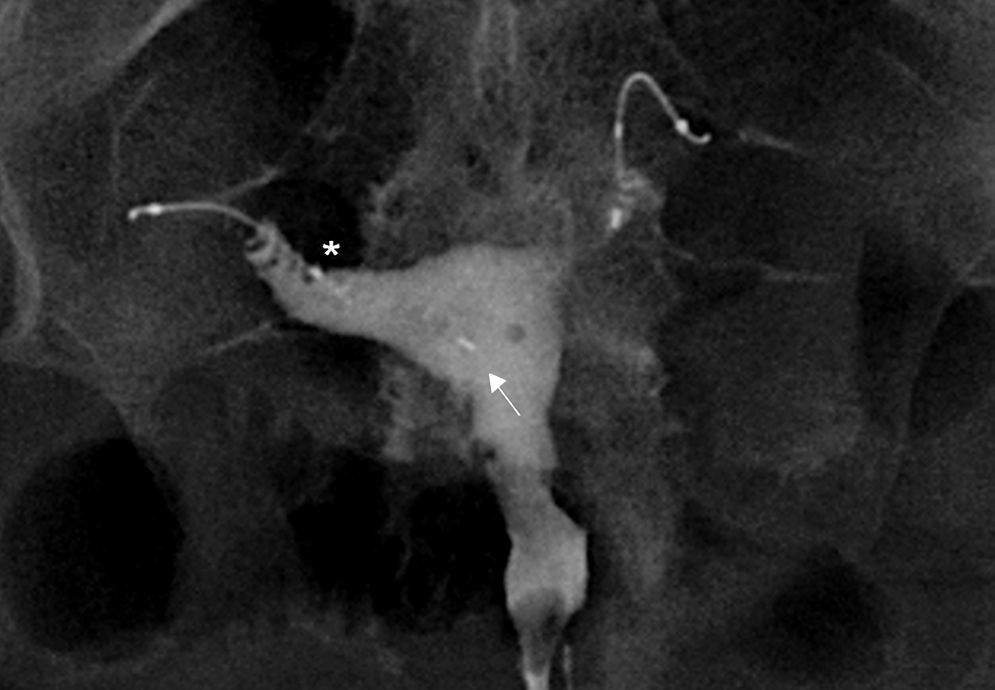
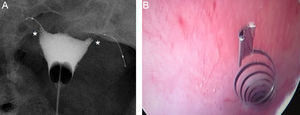
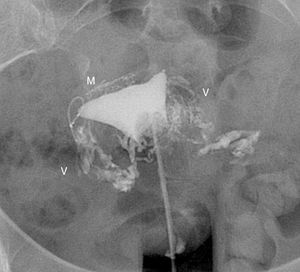
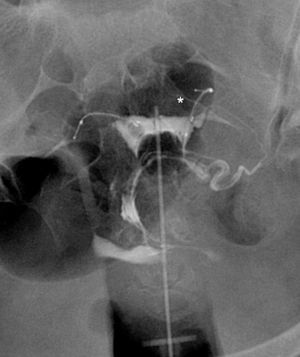
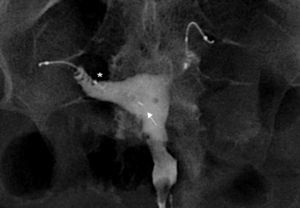
La causa más frecuente de error al interpretar la histerosalpingografía es la intravasación venosa o linfática (fig. 5)13. Este hallazgo, generalmente infrecuente en los estudios de histerosalpingografía, es significativamente más frecuente en pacientes con Essure, probablemente debido al aumento de presión intrauterina por la oclusión tubárica14. Lo que permite el diagnóstico diferencial con la permeabilidad tubárica es no ver las trompas a la vez que se ven los vasos miometriales que forman una red que rodea la cavidad uterina, y las venas pélvicas, que son estructuras tubulares parauterinas y pélvicas con lavado rápido de contraste. Por el contrario el contraste en la cavidad peritoneal, que aparece cuando las trompas son permeables, persiste más tiempo.
Histerosalpingografía. Intravasación. Salpinguectomía izquierda y Essure derecho en posición incorrecta (perforación tubárica) pero sin paso de contraste a la trompa. El contraste rellena la cavidad uterina. Imágenes lineales al nivel del fundus que indican paso de contraste a vasos del miometrio (M) e imágenes serpiginosas parauterinas, venas pélvicas (V).
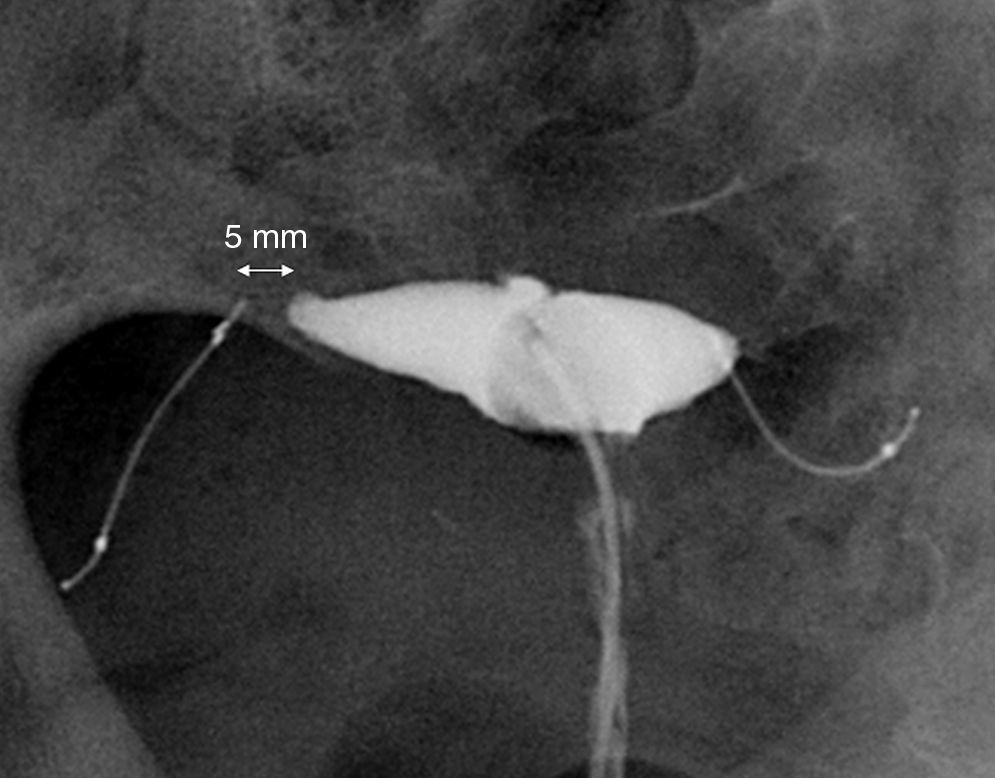
Para valorar el Essure debemos evaluar si la posición y la oclusión tubárica son satisfactorias (tabla 1). Aunque algunos autores clasifican el resultado en grados diferentes para cada parámetro, puede causar confusión por lo que las clasificaciones no se emplean sistemáticamente. La posición es satisfactoria (grado 2) (fig. 6) cuando el microinserto cruza la unión uterotubárica con menos del 50% de la longitud del componente interior en la cavidad uterina, o un Essure situado en la trompa, con el extremo proximal del componente interior dentro de los primeros 30mm de trompa medidos desde el cuerno uterino. Se considera que la posición no es satisfactoria si el microinserto está muy proximal, con más del 50% de la longitud del componente interior en la cavidad uterina (grado 1), y cuando el Essure está situado distalmente en el interior de la trompa, con el extremo proximal del componente interior a más de 30mm del cuerno uterino (grado 3). A pesar de que la posición sea «no satisfactoria» el Essure puede cumplir su función produciendo oclusión tubárica.
Criterios de posición y oclusión de Essure
| Grado 1 | Grado 2 | Grado 3 | |
|---|---|---|---|
| Posición | Más del 50% del Essure dentro de cavidad uterina | - Essure en unión útero-tubárica- Extremo proximal del Essure en trompa a menos de 30mm del cuerno uterino | Extremo proximal del Essure en trompa a más de 30mm del cuerno uterino |
| Oclusión tubárica | No se rellena trompa | Se rellena trompa hasta Essure | Se rellena trompa distal a Essure |
Resultado satisfactorio: celdas grises.
Algunos autores distinguen tres grados de oclusión diferentes15. Se considera oclusión satisfactoria si no hay relleno de la trompa (grado 1), o se rellena la trompa pero no más allá del Essure (grado 2). La oclusión no es satisfactoria (grado 3) si se rellena la trompa distal al Essure o pasa el contraste al peritoneo, lo que indica que el Essure funciona incorrectamente.
En definitiva, lo importante es reseñar en el informe la presencia del dispositivo, su posición respecto a la unión útero-tubárica y, lo más importante, si la trompa es o no permeable.
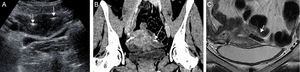
EcografíaPermite determinar la posición del Essure, pero no la oclusión tubárica. Se puede realizar en cualquier momento desde la inserción del dispositivo. Algunos autores han defendido que la ecografía 3-D a los tres meses de la inserción es útil para establecer la posición correcta o incorrecta del dispositivo reservando la histerosalpingografía para casos con ecografía no concluyente16. En Europa se acepta en general que la posición correcta demostrada con ecografía transvaginal en vez de la histerosalpingografía es equiparable en términos de seguridad, ya que no hay diferencia en la tasa de embarazos publicada5.
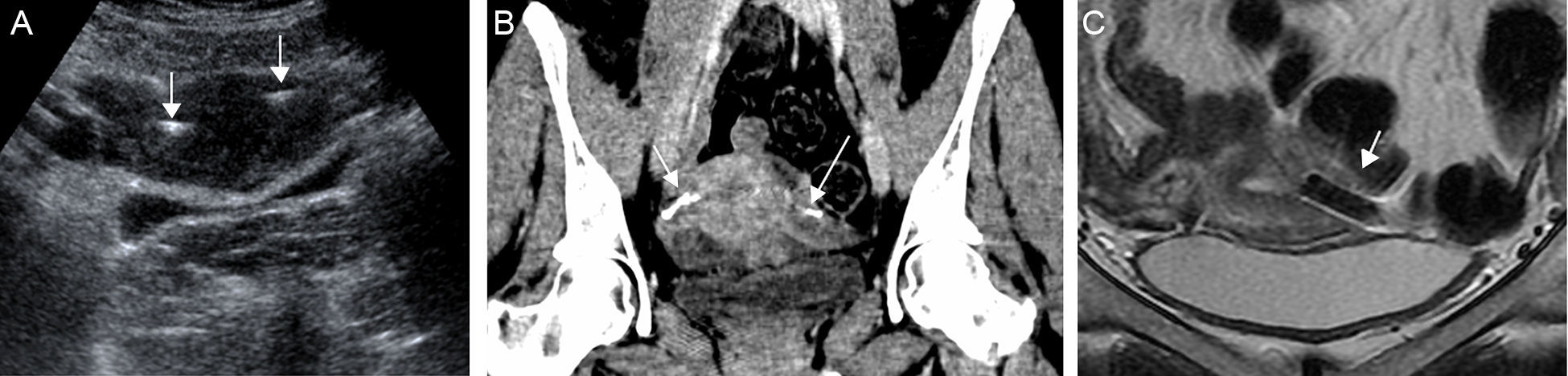
El estudio se realiza preferiblemente en fase luteínica, ya que el endometrio es visible y la unión uterobubárica se identifica fácilmente17. Los dispositivos se ven como líneas hiperecogénicas a ambos lados de la cavidad uterina (fig. 7A). Si no se identifican en la unión uterotubárica se asume que la posición es incorrecta, bien por migración distal en la trompa o a la cavidad uterina, sin embargo, dado que la trompa no se ve habitualmente, la localización del Essure no se puede determinar con absoluta seguridad con la ecografía.
A) Ecografía uterina transabdominal. Imágenes lineales hiperecogénicas (flechas) a ambos lados de la cavidad uterina que corresponden a ambos Essure en la unión útero-tubárica. B) TC reconstrucción coronal. Los Essure (flechas) son estructuras con densidad metal a ambos lados de la cavidad uterina. C) RM T2 FSE coronal. El vacío de señal (flecha) caracteriza al Essure en todas las secuencias.
La tomografía computarizada (TC) y la resonancia magnética no se emplean para determinar la posición de los Essure y no permiten determinar la oclusion tubárica18. Sin embargo, puesto que en ocasiones los dispositivos aparecen en estudios de TC o resonancia magnética, es útil aprender a reconocerlos. En TC (fig. 7B) los Essure son estructuras lineales metálicas situadas en las trompas. En RM la imagen es un vacío de señal en todas las secuencias (fig. 7C)19.
ComplicacionesLas complicaciones que pueden aparecer durante la inserción son la perforación tubárica o uterina. Es infrecuente la reacción alérgica al níquel del dispositivo. Las complicaciones a largo plazo son raras, sobre todo sangrado y dolor7.
El principal signo que hace sospechar una complicación es la posición anómala del Essure en la radiografía simple. Las manifestaciones clínicas como el dolor o sangrado vaginal entre reglas, o la dificultad en la inserción, son también datos que obligan a descartar complicaciones.
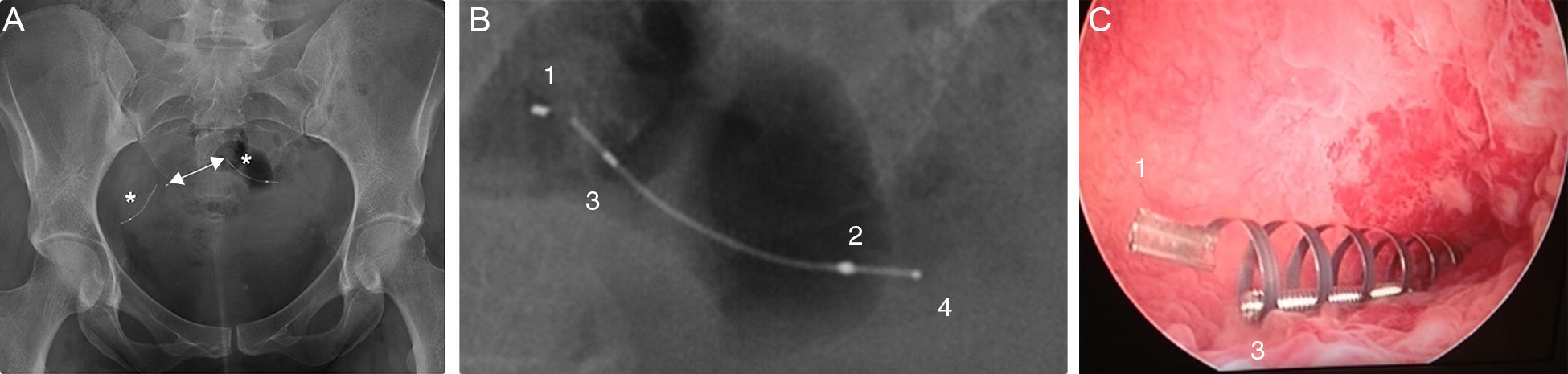
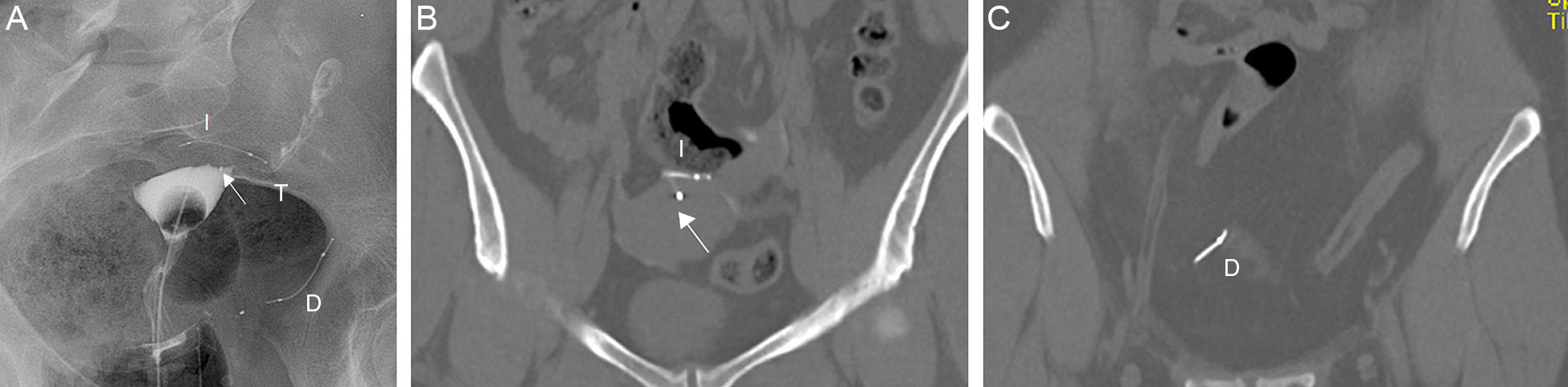
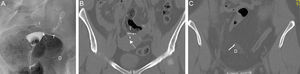
Las complicaciones pueden relacionarse con la posición, estructura o función del Essure20. La posición anómala puede producirse por migración del dispositivo, bien a la cavidad uterina (0,6-3%), o por el extremo distal de la trompa, a la cavidad peritoneal (0,1%)21 (fig. 8). A veces la paciente está asintomática, aunque puede presentar dolor o sangrado vaginal. También la posición es incorrecta en los casos de perforación tubárica o del cuerno uterino (1-2%)22 (fig. 9). En estas pacientes la ecografía es con frecuencia normal porque la región proximal del Essure está en posición correcta pero la región distal se sitúa fuera de la trompa o del cuerno uterino.
Migración a la cavidad peritoneal. A) Histerosalpingografía. Se identifican dos Essure en posición anómala. El derecho en posición inferior, ha migrado a la cavidad peritoneal (D). El marcador medial del Essure izquierdo (flecha) está en la cavidad uterina, y el Essure izquierdo (I) perfora la pared uterina. Trompa izquierda permeable (T), derecha no permeable. B) TC reconstrucción coronal. Posición del Essure izquierdo (I) y del marcador medial (flecha) en la cavidad uterina. C) TC reconstrucción coronal. Los mismos datos del Essure derecho (D).
En algunas ocasiones se detectan anomalías estructurales en los Essure, generalmente espirales desenrolladas y, en raras ocasiones, rotas. En las radiografías la distancia entre los marcadores proximal y distal del componente interno y externo es mayor de la habitual (fig. 10).
El funcionamiento incorrecto del Essure se produce cuando la oclusión tubárica no es correcta y hay riesgo de embarazo. La mayor parte de los embarazos con Essure se produjeron en pacientes que no cumplieron los protocolos de seguimiento aunque también puede haber fallos de interpretación de la histerosalpingografía7. La histerosalpingografía permite detectar la permeablilidad de la trompa, y cuando persista permeable a los tres meses de la inserción, la actitud correcta es mantener la anticoncepción por otro método y repetir la prueba después de otros tres meses porque ocasionalmente el tiempo requerido para la oclusión es mayor.
ConclusiónEssure es un sistema de anticoncepción femenina permanente que se utiliza con frecuencia porque es fiable y fácil de insertar. Las técnicas empleadas en el seguimiento de estas pacientes varían, pero es importante conocer las ventajas de cada una, así como los hallazgos para poder reconocer la posición correcta de los dispositivos, y sus complicaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Autorías- 1.
Responsable de la integridad del estudio: RMLR.
- 2.
Concepcio¿n del estudio: RMLR, JAA.
- 3.
Disen¿o del estudio: RMLR, JAA.
- 4.
Obtencio¿n de los datos: RMLR, JAA, PARM, FJSA, JCAM.
- 5.
Análisis e interpretacio¿n de los datos: RMLR, JAA, PARM, FJSA, JCAM.
- 6.
Tratamiento estadi¿stico: no procede.
- 7.
Bu¿squeda bibliográfica: RMLR, PARM.
- 8.
Redaccio¿n del trabajo: RMLR.
- 9.
Revisio¿n cri¿tica del manuscrito con aportaciones intelectualmente relevantes: RMLR, JAA, PARM, FJSA, JCAM.
- 10.
Aprobacio¿n de la versio¿n final: RMLR, JAA, PARM, FJSA, JCAM.
Los autores declaran no tener ningún conflicto de intereses.