INTRODUCCIÓN
El tumor inflamatorio miofibroblástico (TIM) es una lesión pulmonar benigna rara (0,7% de todos los tumores pulmonares)1, siendo la causa más frecuente de masa pulmonar en niños (50% de los tumores pulmonares pediátricos)2. La presentación clínica y los hallazgos radiológicos son variables y, por lo general, no es posible llegar al diagnóstico antes de la cirugía.
Presentamos un caso de TIM de presentación en el adulto, y una revisión de las características radiológicas más habituales de esta lesión3,4.
PRESENTACIÓN DEL CASO
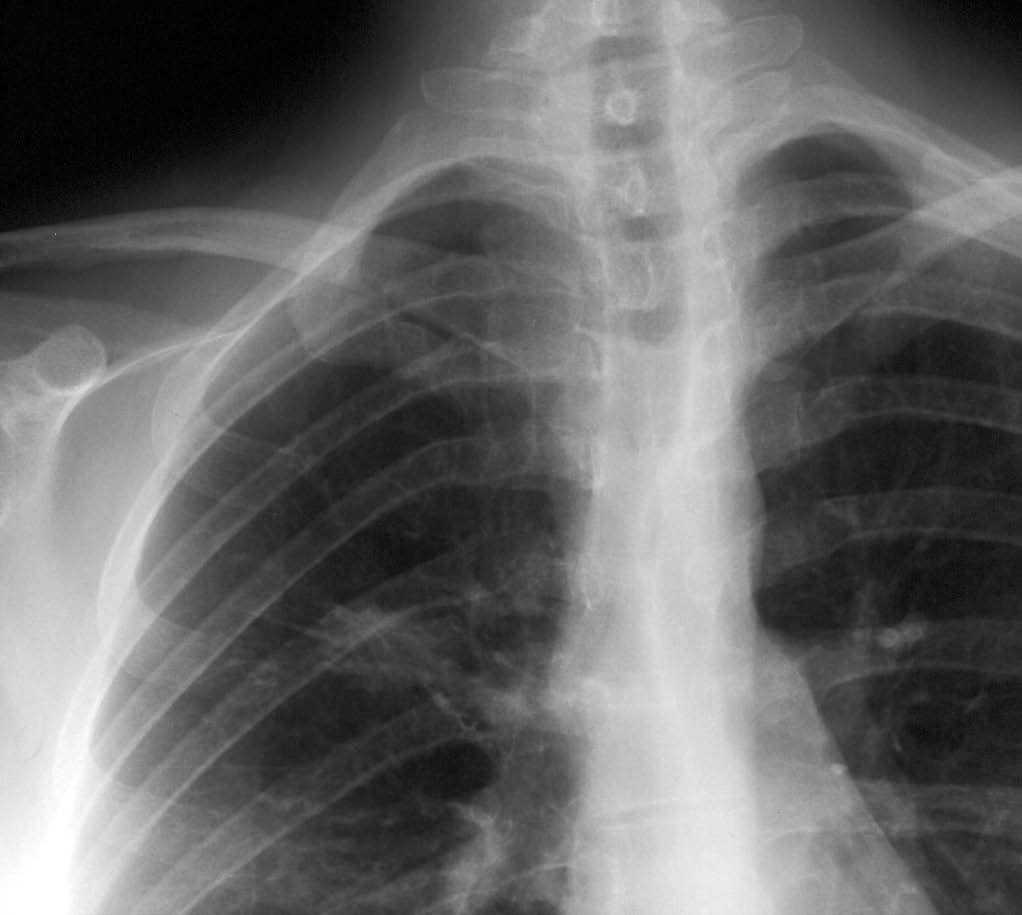
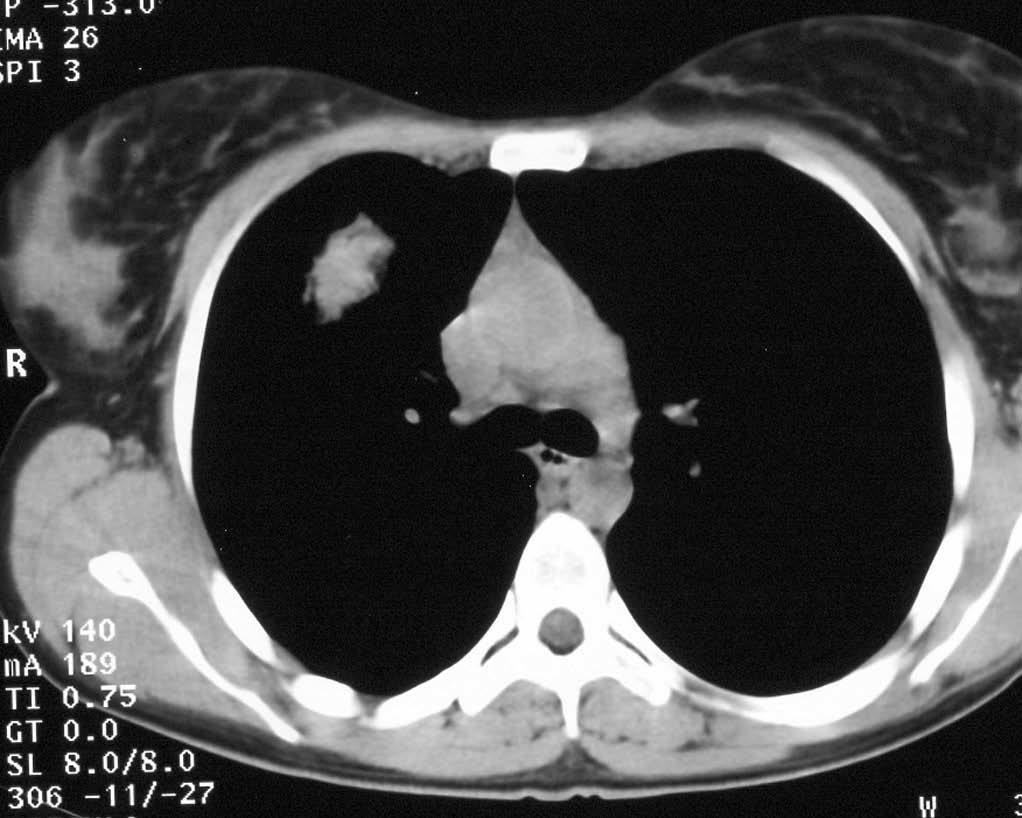
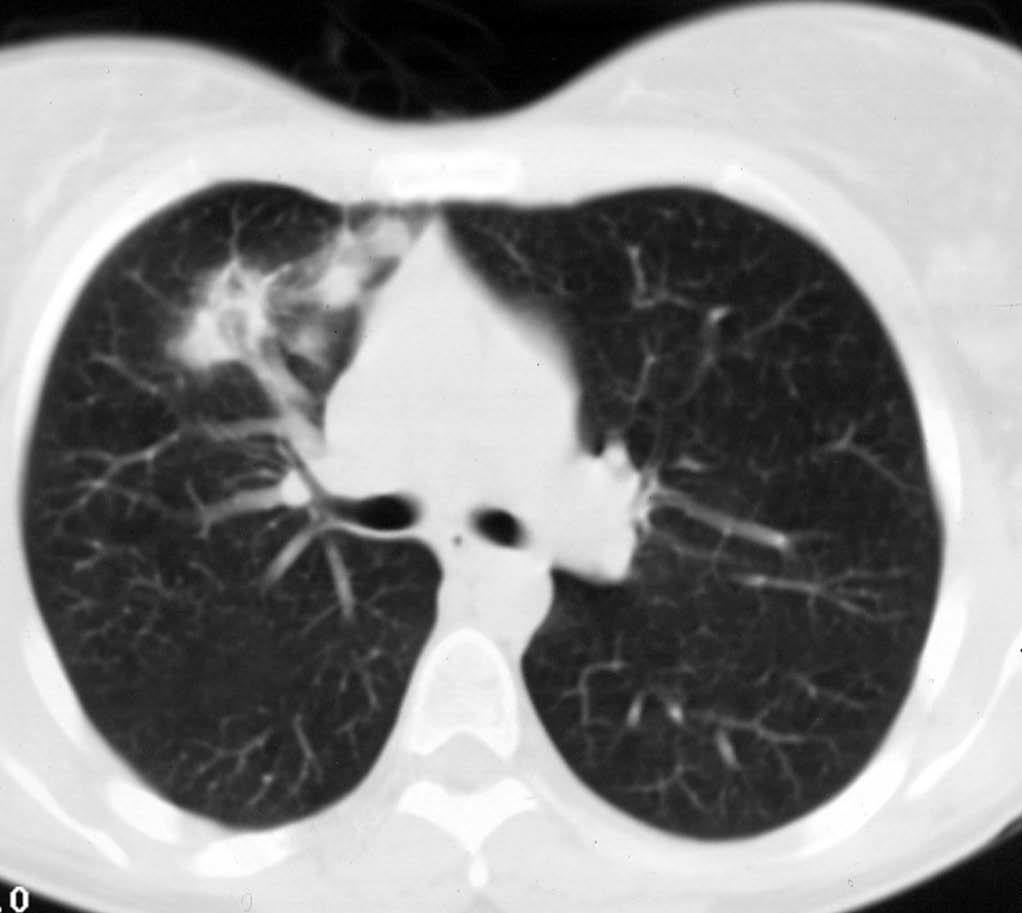
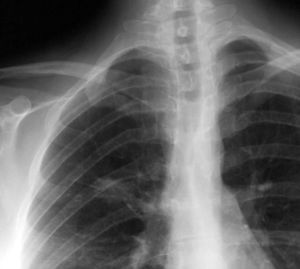
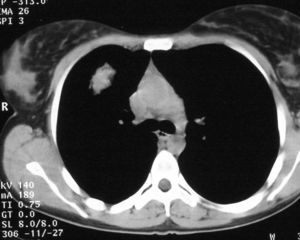
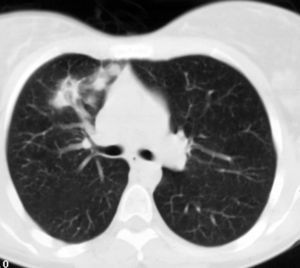
Mujer de 26 años de edad, fumadora de 10 cigarrillos al día, sin otros antecedentes de interés, que consulta por dolor torácico pleurítico sin fiebre, ni otra sintomatología acompañante. Las pruebas de laboratorio fueron normales. En la radiografía de tórax se observó una lesión redondeada de unos 3 cm en el lóbulo superior derecho, parahiliar (fig. 1). Ante la posibilidad de que se tratara de una neumonía redonda, recibió tratamiento antibiótico empírico con amoxicilina-clavulánico, sin cambios radiológicos. Se realizó una tomografía computarizada (TC) torácica sin contraste intravenoso, que mostró un nódulo pulmonar de bordes mal delimitados de 2 x 3 cm en el segmento anterior del lóbulo superior derecho, con tres nódulos satélites adyacentes (figs. 2 y 3). La fibrobroncoscopia fue normal. La citología del broncoaspirado y cepillado bronquial fue negativa para malignidad. Los cultivos para bacterias, hongos y micobacterias resultaron estériles. Se practicó una punción aspiración con aguja fina (PAAF) transtorácica bajo control con TC, obteniéndose material sin evidencia de malignidad. Ante la ausencia de diagnóstico y la imposibilidad para descartar malignidad se realizó una lobectomía superior derecha.
Fig. 1.--Detalle ampliado de radiografía de tórax póstero-anterior en la que se visualiza un nódulo de contornos mal definidos en el lóbulo superior derecho.
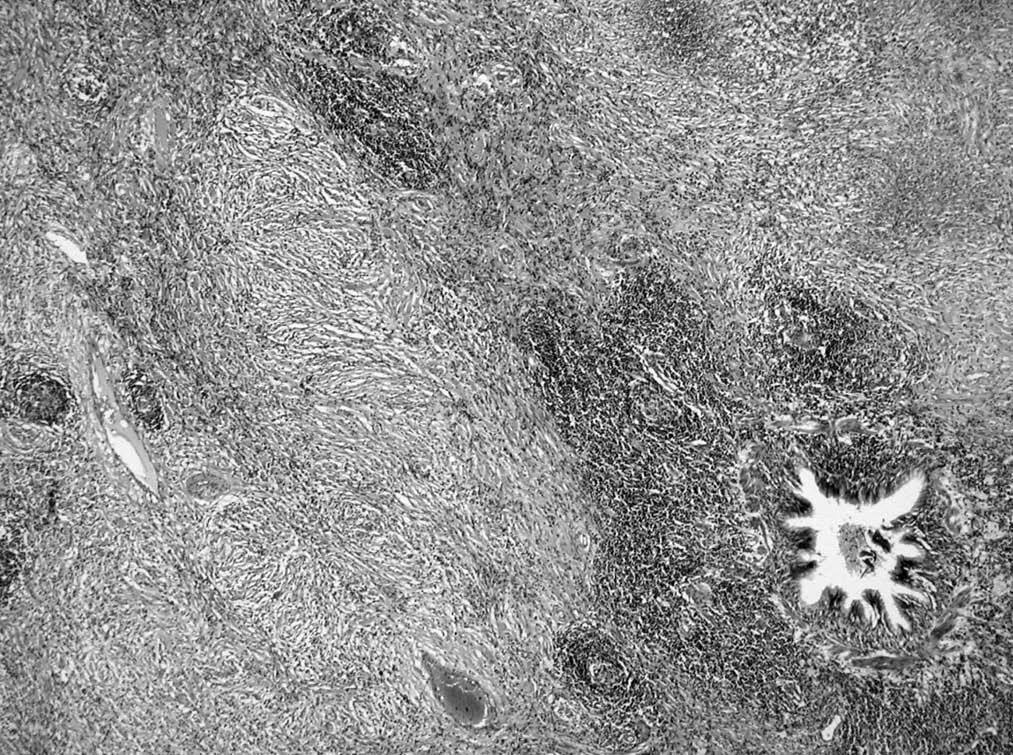
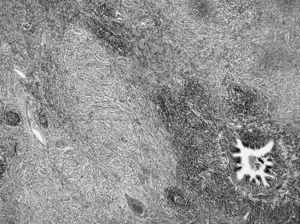
El lóbulo superior derecho medía 15 x 10 x 10 cm, conteniendo una tumoración de 4 cm de diámetro, amarillenta, que infiltraba focalmente el parénquima adyacente, sin alcanzar el borde pleural. Los ganglios linfáticos, tanto del hilio como traqueobronquiales y subcarinales eran normales. El tumor estaba compuesto por un tejido fibroso infiltrado por linfocitos y células plasmáticas. Focalmente había numerosos histiocitos xantomizados. Las áreas fibrosas adoptaban un patrón estoriforme. No se observó necrosis y el número de mitosis fue muy bajo. Periféricamente el parénquima pulmonar quedaba atrapado por la tumoración, no observándose cápsula. En estas zonas predominaba un infiltrado rico en linfocitos formando folículos linfoides. La inmunohistoquímica descartó la presencia de vimentina y actina (fig. 4).
Fig. 2.--Tomografía computarizada helicoidal sin contraste, con cortes de 8 mm a la altura de ventana aortopulmonar, muestra un nódulo sólido de márgenes mal definidos, en segmento anterior de lóbulo superior derecho.
Fig. 3.--Tomografía computarizada helicoidal con cortes de 8 mm y ventana de parénquima pulmonar a nivel de la salida del bronquio del lóbulo superior derecho, muestra tres pequeños nódulos de contornos mal definidos adyacentes al nódulo pulmonar descrito en la figura 2.
Fig. 4.--Pieza histológica. Proliferación fibroblástica con marcada colagenización rodeando a un infiltrado situado alrededor de un bronquiolo. Hematoxilinaeosina 10 x.
Un año después de la intervención, la paciente se encuentra asintomática, sin evidencia clínica ni radiológica de recidiva.
DISCUSIÓN
El TIM es una lesión pulmonar benigna infrecuente, previamente conocida como pseudotumor inflamatorio, granuloma de células plasmáticas, fibroxantoma o histiocitoma, que constituye un 0,7% de todos los tumores pulmonares1. Aunque menos frecuentemente, también se ha descrito en numerosas localizaciones extrapulmonares que incluyen: hígado, bazo, ganglios linfáticos, laringe, esófago, estómago, glándulas salivales, tejido mamario, epidídimo, sistema nervioso central, tejidos blandos y piel5.
La etiología es desconocida, aunque se cree que puede originarse como una respuesta inflamatoria local exagerada frente a un daño tisular. Se ha asociado a diversos agentes infecciosos como: Mycobacterium avium intracellulare, Corynebacterium equi, Bacillus sphaericus, Coxiella burnetti, virus de Epstein-Barr y hongos. A pesar de su origen inflamatorio benigno, puede presentar características de agresividad como: invasión local, recidiva posquirúrgica e, incluso, metástasis, y algunos autores lo consideran una neoplasia de bajo grado6,7.
El TIM no muestra predilección de sexos, y afecta generalmente a menores de 40 años, muchos de ellos niños, aunque se ha descrito desde el primer año de vida a la octava década. Aunque puede descubrirse casualmente en un individuo asintomático, entre el 40 y 70% de los pacientes presenta algún síntoma no específico como: tos, fiebre, disnea, dolor torácico o hemoptisis4. Así mismo se han descrito síntomas y alteraciones de laboratorio que se creen secundarias a la producción de interleucinas por el tumor como: fiebre, pérdida de peso, anemia hipocroma microcítica, aumento de la velocidad de sedimentación globular e hipergammaglobulinemia policlonal. Hasta un tercio de los pacientes tienen antecedentes de neumonía o infección de las vías respiratorias, pero no existe una correlación clara en el tiempo, ni tampoco en la localización entre la infección y la aparición del TIM4,8. Las pruebas de laboratorio son normales, o bien presentan alteraciones inespecíficas.
Los hallazgos radiológicos son variables9,10. La mayoría de los pacientes (87%) presenta una masa o nódulo pulmonar solitario de 1-10 cm de diámetro y localización periférica, con predilección por los lóbulos inferiores. Característicamente presentan bordes bien definidos, lisos o lobulados. En la TC la forma más frecuente de presentación es como un nódulo o masa heterogénea, con captación variable tras la administración de contraste intravenoso. La calcificación se detecta en menos del 15% de los casos, la mayoría en niños, y la cavitación es muy poco frecuente (5%). Rara vez el TIM se manifiesta como una consolidación, lesión central (6%) o como nódulos pulmonares múltiples (5%). Las adenopatías hiliares o mediastínicas aparecen en un 7%, el derrame pleural en menos del 10% y las atelectasias en un 8% de los casos. En ocasiones muestran un comportamiento localmente invasivo con extensión a hilios, mediastino, pleura o diafragma6. Su diagnóstico diferencial es muy amplio, incluyendo: neoplasias malignas primarias pulmonares, metástasis, adenoma, secuestro pulmonar, malformación adenomatoide quística y contusión.
Histológicamente, se cree que se origina de un área de neumonía organizativa y se caracteriza por una proliferación de fibroblastos fusiformes con un infiltrado inflamatorio polimorfo de células plasmáticas, linfocitos, histiocitos y neutrófilos. No se visualizan granulomas epitelioides ni de células gigantes. Se han descrito 3 subtipos histológicos (neumonía organizativa, histiocitoma fibroso y linfoplasmocítico), según predomine uno u otro de estos componentes, si bien hay un solapamiento considerable entre ellos. No hay diferenciación clínica ni radiológica entre estos subtipos histológicos5,10. El diagnóstico diferencial histológico incluye: neumonía organizada, linfoma, granuloma hialinizante, tumor amiloide, tumor fibroso localizado intrapulmonarmente, fibrohistiocitoma maligno y tumor de células dendríticas. El patrón de crecimiento, el bajo índice mitótico, la policlonalidad de las células linfoides, la negatividad para la citoqueratina y CD 34, permiten excluir con relativa seguridad la mayoría de estos procesos.
Tanto la presentación clínica como las características radiológicas del TIM son inespecíficas, y el diagnóstico por PAAF transtorácica o biopsia transbronquial es difícil, debido a su variable composición celular y a la imposibilidad de descartar malignidad, por lo que el diagnóstico suele realizarse tras la resección quirúrgica de la lesión. De hecho, en la mayoría de los casos comunicados se realizó la toracotomía sin un diagnóstico específico prequirúrgico, como en nuestro caso, o bien con sospecha de malignidad, por la edad y antecedentes de los pacientes4.
La historia natural del TIM es impredecible: algunos casos evolucionan a la resolución espontánea, otros permanecen estables y otros progresan con invasión local, e incluso se ha descrito, excepcionalmente, la transformación en sarcoma11,12. En este sentido, se ha sugerido que la hiperdiploidía confiere un curso más agresivo a la enfermedad. En nuestro caso, si bien la enfermedad estaba confinada al lóbulo superior derecho, la pieza quirúrgica presentaba infiltración focal del parénquima pulmonar adyacente, que radiológicamente se puede corresponder con el hallazgo de pequeños nódulos satélites en la TC.
El tratamiento de elección es la resección quirúrgica completa, porque las resecciones parciales predisponen al paciente a la recurrencia, debido a los islotes satélites tumorales que se han descrito. Los corticoides, en general, no son útiles en pacientes adultos, si bien se han comunicado buenos resultados en niños con enfermedad invasiva hiliar y mediastínica irresecable6,13. La quimioterapia sería útil en el caso de lesiones multifocales, invasión local o recurrencia.
El TIM es una entidad rara de difícil diagnóstico prequirúrgico, debido a que su presentación clínica incluye un amplio espectro de síntomas y signos, y a sus variables e inespecíficos hallazgos radiológicos. En consecuencia, frecuentemente ni clínicos ni radiólogos sospechan la verdadera etiología de la lesión cuando se presenta en adultos. Dado el escaso rendimiento de la PAAF transtorácica, la lesión debe ser extirpada, tanto para su diagnóstico definitivo, que permita excluir malignidad, como para su tratamiento efectivo, dado su impredecible comportamiento. Un retraso en el diagnóstico y tratamiento puede tener consecuencias graves, por permitir una progresión de la enfermedad, con invasión hiliar, mediastínica y diafragmática que la hagan irresecable. El TIM debe ser incluido en el diagnóstico diferencial del nódulo pulmonar solitario o nódulos múltiples en adultos jóvenes. Además de sugerir el diagnóstico de TIM, la TC proporciona información valiosa en cuanto al manejo de la lesión, valorando su resecabilidad. Los pacientes con tumores invasivos no quirúrgicos son candidatos al tratamiento con esteroides y quimioterapia para reducir la lesión.