RESONANCIA MAGNÉTICA DE LOS VASOS MEDIASTÍNICOS
La resonancia magnética (RM) complementa a la ecocardiografía y cineangiografía en la evaluación de los grandes vasos. La ecocardiografía tiene las ventajas de su bajo coste, disponibilidad y facilidad de realización, incluso a pie de cama. Al igual que la ecografía, la RM es inocua y no conlleva radiación ionizante; además, no tiene las limitaciones de ventana acústica ni de tamaño de campo de visión que presenta la ecografía para la realización de imágenes multiplanares. Las ventajas de la RM sobre la tomografía computarizada (TC) multicorte incluye la ausencia de radiación y la capacidad tanto de evaluación funcional como de realizar estudios multifase --de gran utilidad para evaluar vasos con diferente opacificación temporal y para asegurar que una de las fases es obtenida durante óptima opacificación vascular--. La TC tiene la ventaja de la rapidez de estudio, y quizás de una reducción de la necesidad de sedación1. Revisamos las indicaciones de la RM en el estudio de los grandes vasos torácicos y la semiología de algunas de las anomalías más comunes de la aorta, arterias pulmonares, venas sistémicas y pulmonares.
TÉCNICA
Los vasos torácicos pueden visualizarse habitualmente por completo con una secuencia eco del espín T1, seguida de angio-RM 3D pos-Gd. A estas secuencias se puede añadir una en modo cine, con eco de gradiente y adquisición segmentada del espacio K. Estas secuencias, así como las consideraciones sobre seguridad y sedación, han sido descritas previamente2, por lo que no se desarrollarán en detalle; únicamente realizaremos una breve descripción de las particularidades de la angio-RM pos-Gd en la edad pediátrica.
La angio-RM 3D pos-Gd aprovecha las propiedades de los agentes paramagnéticos, que acortan el T1, como los quelatos de gadolinio, así como las que se derivan de la técnica 3D. Las ventajas de la angio-RM 3D pos-Gd sobre otras técnicas de evaluación vascular por RM son: a) adquisición rápida; b) capacidad multiplanar en cualquier plano, y c) ausencia de artefactos de desfase.
La angio-RM 3D pos-Gd de los vasos torácicos en neonatos, lactantes y niños pequeños se realiza habitualmente con respiración libre; en niños mayores y adolescentes se puede realizar el estudio en apnea. La dosis de gadolinio de 0,2 mmol/kg de peso (doble dosis) es suficiente para una óptima visualización de los vasos mediastínicos3,4.
Para mostrar de forma adecuada el vaso a estudio deben obtenerse reconstrucciones volumétricas multiplanares (en planos ortogonales y oblicuos) y proyecciones y subvolúmenes de máxima intensidad de señal.
ARTERIAS PULMONARES
Las anomalías de las arterias pulmonares incluyen alteraciones asociadas a menudo con lesiones obstructivas del tracto de salida de ventrículo derecho (atresia, estenosis e hipoplasia de arteria pulmonar), truncus arterioso y sus variantes, y el lazo (sling) de la arteria pulmonar izquierda.
Lesiones obstructivas de la arteria pulmonar
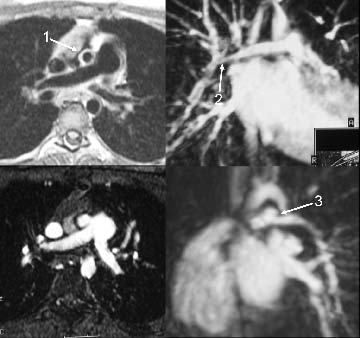
El estudio del aporte arterial a los pulmones es crucial para la evaluación de los niños con cardiopatías congénitas, especialmente en caso de lesiones obstructivas del tracto de salida del ventrículo derecho o de las arterias pulmonares. El aporte arterial a los pulmones puede tener un doble origen: de las arterias pulmonares y de vasos colaterales aortopulmonares. Las secuencias 2D de eco del espín o de gradiente suelen ser suficientes para visualizar las arterias pulmonares centrales5. Sin embargo, se necesita la angio-RM 3D pos-Gd para evaluar adecuadamente los vasos colaterales aortopulmonares y los segmentos hiliares e intrapulmonares de las arterias pulmonares centrales (fig. 1)6.
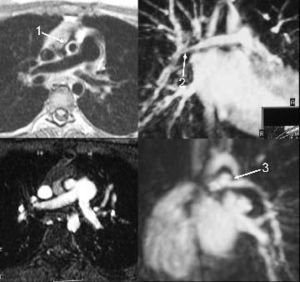
Fig. 1.--Paciente con estenosis aórtica supravalvular y estenosis pulmonar periférica. (A) Imagen axial eco del espín que muestra leve disminución del calibre de la arteria pulmonar derecha. El calibre de la aorta ascendente (flecha 1) está muy disminuido: estenosis aórtica supravalvular. Obsérvese el engrosamiento de la pared de la aorta ascendente. (B) Imagen de reconstrucción de angio-RM donde se observan múltiples áreas de estenosis en diferentes segmentos de la arteria pulmonar derecha: segmento hiliar (flecha 2), ramas descendente y del lóbulo superior. (C) Imagen axial de sangre blanca que muestra el calibre disminuido de la aorta ascendente. (D) Imagen de reconstrucción oblicua que muestra disminución del calibre de la arteria pulmonar izquierda con estenosis bien definida en su origen (flecha 3).
En pacientes con lesiones obstructivas de la arteria pulmonar es fundamental establecer la presencia, el calibre y la confluencia de las arterias pulmonares. Aunque los segmentos hiliares de las arterias pulmonares siempre están presentes, las arterias pulmonares centrales pueden faltar. La cineangiografía se considera la regla de oro para el estudio de las arterias pulmonares; sin embargo, la obstrucción del tracto de salida del ventrículo derecho y la dilución del contraste con sangre no opacificada (a través de colaterales o derivaciones/shunts) pueden dificultar la visualización de las arterias pulmonares (fig. 2). Se ha demostrado, en series quirúrgicas y necrópsicas7, la presencia de arterias pulmonares que no fueron visualizadas por angiografía, a pesar de realizarse inyecciones en la aorta, colaterales aortopulmonares y venas pulmonares.
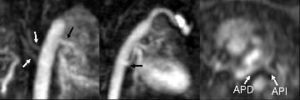
Fig. 2.--Neonato de 3 días de vida con atresia pulmonar. (A) Reconstrucción oblicua coronal que muestra un gran vaso colateral para el pulmón izquierdo (flecha negra) y dos colaterales más pequeños para el pulmón derecho (flechas blancas). (B) Reconstrucción oblicua sagital que muestra el origen del gran vaso colateral (flecha negra) para el pulmón izquierdo. (C) Reconstrucción axial que muestra dos pequeñas arterias pulmonares centrales (de aproximadamente 2 mm de diámetro). APD: arteria pulmonar derecha; API: arteria pulmonar izquierda.
La RM puede identificar arterias pulmonares centrales no visualizadas por angiografía8,9. La capacidad de esta técnica de imagen para evaluar el tamaño y confluencia de las arterias pulmonares centrales, en pacientes con lesiones obstructivas del tracto de salida del ventrículo derecho, es prácticamente equivalente a la de la cineangiografía9. Sin embargo, las medidas obtenidas por RM son algo más pequeñas que las de la cineangiografía. La variabilidad (inter e intraobservador) de las medidas de las arterias pulmonares centrales es similar para la RM y la cineangiografía9.
En pacientes con atresia pulmonar es importante evaluar la presencia, el origen, el tamaño y la distribución de los vasos colaterales aortopulmonares (fig. 2). También debe evaluarse si existe estenosis en los vasos colaterales y las posibles anastomosis con la circulación pulmonar. Los vasos colaterales aortopulmonares se pueden originar de las arterias braquiocefálicas, de la aorta torácica descendente o de la aorta infradiafragmática. Estas arterias colaterales tienen a menudo una distribución asimétrica dentro de los diferentes lóbulos pulmonares, y se pueden anastomosar con los vasos intrapulmonares. Por tanto, el aporte arterial de algunos segmentos broncopulmonares puede ser doble o multifocal, de las arterias pulmonares y de los vasos colaterales aortopulmonares. Otros segmentos broncopulmonares pueden tener un aporte arterial único, bien de verdaderas arterias pulmonares, bien de la circulación colateral aortopulmonar. La mejor secuencia de RM para evaluar los vasos colaterales aortopulmonares es la angio-RM 3D pos-Gd, porque permite reconstrucciones en cualquier plano, lo que es esencial para delinear el curso, a menudo tortuoso, de estos vasos.
Origen de las arterias pulmonares
Las arterias pulmonares se pueden originar de la aorta en algunos tipos de cardiopatías congénitas, como el truncus arterioso y el hemitruncus. En el truncus arterioso, sólo sale un vaso de la base del corazón y de él se originan las coronarias y las circulaciones pulmonar y sistémica. Entre el 5-10% de los pacientes con truncus arterioso presentan ausencia de una de las arterias pulmonares, generalmente la arteria pulmonar izquierda.
No hay que confundir el truncus arterioso con otra entidad: la ventana aortopulmonar, en la que también existe una comunicación anómala entre la aorta y la arteria pulmonar principal, pero hay dos válvulas semilunares (en el truncus arterioso sólo hay una).
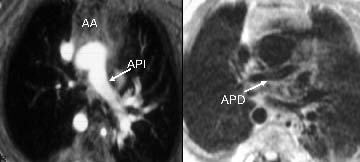
En el hemitruncus una de las arterias pulmonares se origina de la aorta ascendente. La arteria pulmonar anómala se genera de la mitad proximal de la aorta ascendente; lo más frecuente es que el vaso anómalo sea la arteria pulmonar derecha (fig. 3).
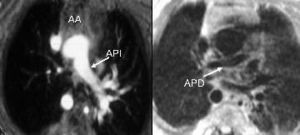
Fig. 3.--Neonato de 12 días de vida con hemitruncus. (A) Imagen axial de sangre blanca. La arteria pulmonar izquierda (API) se origina de la aorta ascendente (AA). (B) Imagen axial de sangre blanca. La pequeña arteria pulmonar derecha (APD) se origina del ventrículo derecho por medio de un segmento estenótico.
Lazo (sling) de la arteria pulmonar izquierda
En estos pacientes la arteria pulmonar izquierda nace de la arteria pulmonar derecha, y cruza el mediastino de derecha a izquierda describiendo un lazo o cabestrillo (sling) entre la tráquea y el esófago. Los niños con lazo de la arteria pulmonar presentan típicamente síntomas respiratorios por la compresión de la arteria pulmonar izquierda sobre la vía aérea o por estenosis asociada de la tráquea o bronquios principales. La anatomía anormal se ve fácilmente en estudios axiales, ya sea con RM o TC. Sin embargo, la cineangiografía puede tener problemas para definir la relación del vaso anómalo con la tráquea y el esófago.
AORTA
La RM es útil para la evaluación de anillos vasculares, estenosis aórtica no valvular (coartación, interrupción del arco y estenosis supravalvular) y aneurismas.
Anillos vasculares
Los anillos vasculares están causados por un desarrollo anormal del arco aórtico, que da lugar a que haya segmentos derivados del arco aórtico que rodean la tráquea y el esófago. Los efectos de un anillo vascular sobre las estructuras vecinas se suelen detectar en la radiografía de tórax y esofagograma con contraste. Si hay síntomas de compresión de vía aérea, compresión traqueal en la radiografía de tórax e impronta característica sobre el esófago en el esofagograma, no se necesitan más estudios de imagen. Únicamente se requieren otras técnicas de imagen (TC o RM) cuando los hallazgos clínicos o radiológicos no son concluyentes10 o si se requiere una mejor definición de la anatomía, con vistas a cirugía. La RM en planos axial y coronal es muy útil para demostrar con precisión la anatomía de los anillos vasculares, sospechados o ya conocidos.
Los anillos vasculares sintomáticos más comunes son el doble arco aórtico y el arco aórtico derecho con arteria subclavia izquierda aberrante. El doble arco aórtico puede tener luz vascular patente en ambos arcos o sólo en uno de ellos (generalmente el derecho), con el izquierdo atrésico. El arco derecho suele ser más grande y situarse más alto que el izquierdo, aunque ocasionalmente el izquierdo puede ser el dominante; de aquí la recomendación de evaluar a estos pacientes con TC o RM. Cuando el anillo vascular es secundario a un arco aórtico derecho con subclavia izquierda aberrante, ésta se origina de un divertículo aórtico (divertículo de Kommerell), y el anillo vascular se completa con el ligamento arterioso, cuya longitud determina la presencia o ausencia de síntomas (fig. 4).
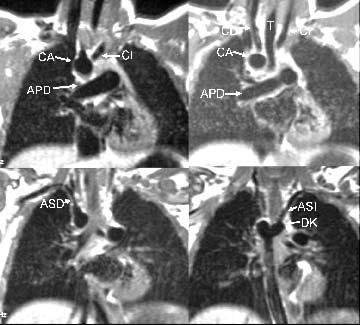
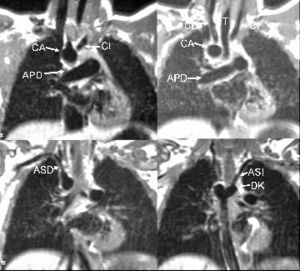
Fig. 4.--(A) Imagen coronal eco del espín que muestra un arco aórtico derecho (CA), cuya primera rama es la carótida izquierda (CI). También se visualiza la arteria pulmonar derecha (APD). (B) Imagen coronal eco del espín que muestra un arco aórtico derecho (CA). Se visualizan también la tráquea (T), las carótidas derecha e izquierda (CD y CI) y la arteria pulmonar derecha (APD). (C) Imagen eco del espín coronal que muestra el origen de la arteria subclavia derecha (ASD). (D) Imagen eco del espín coronal que muestra el origen de la arteria sub-clavia izquierda (ASI), del divertículo de Kommerell (DK).
Estenosis no valvular de la aorta
Coartación de la aorta
La coartación de aorta es una anomalía congénita caracterizada por una estenosis u obliteración de la sección de la aorta. Aunque la estenosis de la luz aórtica puede ocurrir en cualquier segmento aórtico, el sitio más frecuente es en la inserción del ductus arterioso o ligamento arterioso, inmediatamente distal al origen de la arteria subclavia izquierda. La lesión patológica básica más frecuente es una indentación yuxtaductal en la pared posterior de la aorta. Con menor frecuencia, el estrechamiento puede afectar a un segmento largo de la parte transversa del arco (arco hipoplásico), que se asocia generalmente con estenosis puntual en el istmo. El diagnóstico de coartación se establece habitualmente por el examen físico, radiografía de tórax y ecocardiografía. La RM o TC pueden ser necesarias en pacientes con sospecha de coartación, en los que no se haya conseguido demostrar el sitio y la extensión de la misma con la ecocardiografía. La RM no sólo demuestra la morfología de la aorta con precisión11, sino que también puede valorar la repercusión hemodinámica de las alteraciones morfológicas de la aorta12,13.
En RM la forma más frecuente de coartación se visualiza como un área bien definida, puntual, de estrechamiento distal a la salida de la arteria subclavia izquierda, con o sin hipoplasia acompañante del arco aórtico o del istmo14 (fig. 5). No obstante, pueden existir coartaciones de segmento largo o en otras regiones aparte de la yuxtaductal. Conocer el sitio y la longitud de la coartación es útil para el enfoque terapéutico de estos pacientes: no se recomienda dilatación con balón en casos de segmentos largos. La RM puede seleccionar a aquellos pacientes en los que está indicada la dilatación con balón.
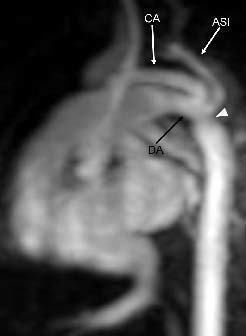
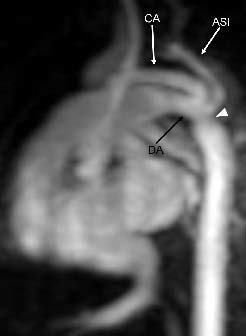
Fig. 5.--Reconstrucción sagital que muestra estenosis bien definida en la región yuxtaductal (cabeza de flecha) de la aorta. Se observa ductus (DA) con luz patente. La arteria subclavia izquierda (ASI) se origina en el sitio de la coartación. Obsérvese también la marcada hipoplasia del arco transverso (CA).
No debe confundirse coartación con pseudocoartación: la pseudocoartación se caracteriza por un arco aórtico largo con un pliegue o doblez (kink) en el istmo aórtico, distal a la salida de la arteria subclavia izquierda, sin estrechamiento significativo de su luz. Las presiones arteriales de las extremidades superiores e inferiores son casi siempre normales, aunque se han publicado pequeñas diferencias de presión no significativas. No existe circulación colateral.
La RM es de gran valor para demostrar aneurismas y reestenosis posquirúrgicas o posangioplastia con balón15,16. Los pacientes con coartación reparada por medio de parches protésicos tienen un alto riesgo (aproximadamente del 25%) de desarrollar aneurismas en el lecho quirúrgico17 (fig. 6).
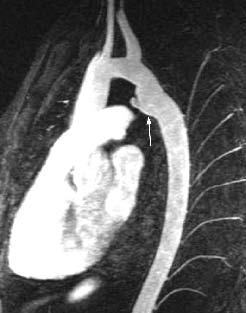
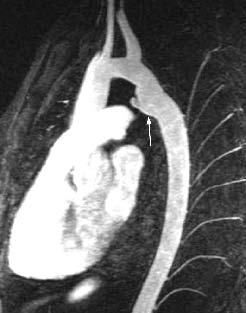
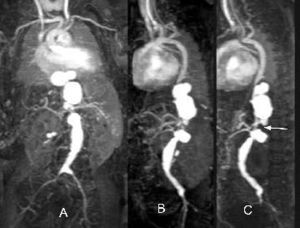
Fig. 6.--Niño de 13 años con coartación de aorta tratada 8 años antes por angioplastia con balón. La angio-resonancia magnética revela ahora un aneurisma (flecha) en el sitio de la coartación.
En pacientes con coartación de aorta la identificación de vasos colaterales es importante por dos razones: en primer lugar, puede ayudar a planear la cirugía, ya que, si hay un número insuficiente de vasos colaterales, puede estar contraindicado el clampado transverso de la aorta, porque puede dar lugar a isquemia de la médula espinal; en segundo lugar, puede dar una idea de la severidad de la estenosis.
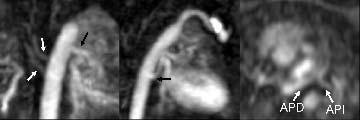
La RM es útil en la evaluación posquirúrgica: además del estudio morfológico del segmento intervenido, puede aportar información hemodinámica significativa mediante la evaluación de la presencia de flujo colateral y flujo turbulento en la localización del cambio de calibre (fig. 7). El grado en la formación de colaterales puede indicar la severidad de la estenosis o reestenosis: cuanto mayor es el número de colaterales, más elevada es la probabilidad de que la coartación sea clínicamente significativa. El diagnóstico de flujo colateral se basa en: a) visualización de vasos anómalos que puentean el área de estenosis aórtica y desembocan en la aorta descendente, y b) presencia de flujo en sentido caudal en estos vasos colaterales en secuencias de contraste de fase12. La evaluación cuantitativa del flujo colateral se realiza con cine-RM con codificación de la velocidad. Los pacientes con coartación hemodinámicamente significativa muestran un patrón de flujo anormal: normalmente, el flujo va disminuyendo de la aorta descendente proximal a la distal; sin embargo, cuando hay circulación colateral por las arterias intercostales, el flujo en la aorta descendente distal está aumentado respecto a la proximal. Este aumento de flujo, debido a la circulación colateral, puede cuantificarse y permite estimar la severidad de la estenosis13,18. La deceleración del flujo en la aorta descendente puede ser también un indicador de la severidad de la estenosis13. Otro indicador de estenosis hemodinámicamente significativa es la presencia de flujo turbulento en la localización de la estenosis morfológica.
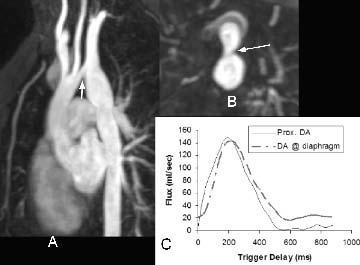
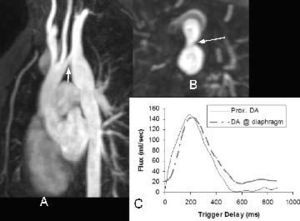
Fig. 7.--(A) Reconstrucción oblicua sagital de un paciente de 14 años con coartación de aorta tratada previamente con un parche de Dacron. A pesar de la reparación, el paciente siguió con hipertensión. La angio-resonancia magnética muestra importante disminución del calibre del segmento del arco aórtico entre la subclavia y la carótida izquierdas (flecha). (B) Reconstrucción axial que muestra el estrechamiento del arco (flecha). (C) Mediciones de flujo (Flux) en la aorta descendente proximal (Prox. DA), cerca del sitio de la coartación intervenida y a nivel diafragmático (DA@diaphragm). El flujo a este nivel es similar al de la aorta descendente proximal, compatible con flujo colateral significativo.
Interrupción del arco aórtico
La interrupción del arco aórtico es una lesión relacionada con la coartación. Esta rara anomalía se caracteriza anatómicamente por la discontinuidad entre la aorta ascendente y la descendente. Se puede clasificar en tres tipos:
1. Tipo A: interrupción del arco, distal a la subclavia izquierda (42% de los casos).
2. Tipo B: interrupción entre la carótida y la subclavia izquierdas (53% de los casos).
3. Tipo C: interrupción del arco, proximal a la carótida izquierda (5% de los casos). La RM puede demostrar la ausencia de arco transverso, asociada a un gran ductus arterioso persistente, única conexión con la aorta descendente (fig. 8). Este gran ductus persistente no se debe confundir con un arco transverso aórtico normal.
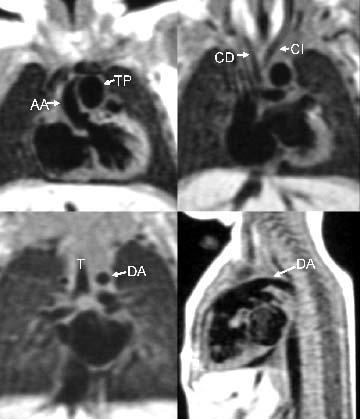
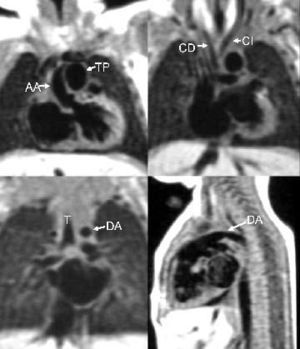
Fig. 8.--Imágenes de eco del espín de un niño con interrupción del arco aórtico. (A) Imagen eco del espín coronal que muestra la aorta ascendente (AA) y la arteria pulmonar principal (TP). (B) Imagen eco del espín coronal que muestra las carótidas derecha e izquierda (CD y CI), ambas con origen en la aorta ascendente. (C) Imagen eco del espín coronal que muestra la tráquea (T) y el ductus arterioso (DA), que no debe confundirse con el arco aórtico transverso. (D) Imagen eco del espín sagital que muestra el ductus arterioso (DA), que conecta la arteria pulmonar principal con la aorta descendente.
Estenosis aórtica supravalvular
En pacientes con arteritis, como la de Takayasu o el síndrome de Williams, pueden verse segmentos largos de estrechamiento aórtico. La arteritis de Takayasu es una arteritis primaria de causa desconocida que afecta habitualmente a la aorta y a sus ramas principales, así como a la arteria pulmonar. La enfermedad tiene una distribución mundial, aunque es más frecuente en la población de origen asiático. Suele afectar a mujeres jóvenes y su frecuencia es 10 veces mayor en el sexo femenino que en el masculino.
El síndrome de Williams se caracteriza por un conjunto de anomalías: estenosis aórtica supravalvular, estenosis arterial pulmonar periférica, retraso mental y una peculiar «cara de duende». La estenosis aórtica supravalvular suele presentarse en asociación con las otras anomalías características del síndrome, pero al igual que la estenosis arterial pulmonar periférica, también puede verse como hallazgo aislado, especialmente en las formas familiares y esporádicas del síndrome. Algunos miembros de la familia pueden tener también estenosis supravalvular pulmonar, bien como lesión aislada, bien en combinación con la estenosis supravalvular aórtica. La RM puede definir la localización y longitud del estrechamiento aórtico, y cuando existe arteritis puede mostrar el engrosamiento de la pared arterial, que sólo será visible en secuencias de eco del espín (fig. 1).
Aneurismas y disecciones de la aorta
Los aneurismas de aorta y disecciones asociadas son raras en los niños. Si se presentan en edad pediátrica casi siempre existen condiciones predisponentes, como síndromes de Turner, Marfan y Ehlers-Danlos, coartación de aorta, enfermedad de Kawasaki, cirugía previa y trauma.
El tamaño y extensión de los aneurismas aórticos se visualizan clara y precisamente con una combinación de secuencias de RM: eco del espín T1, secuencias de sangre blanca y angio-RM 3D pos-Gd. Aunque el diagnóstico de aneurisma se hace habitualmente por la mera inspección visual de la aorta en estas secuencias, a veces es difícil determinar si un área de dilatación aórtica representa una simple dilatación o un aneurisma. Como norma general se denomina «aneurisma» cuando el diámetro del área dilatada es superior en un 50% al de la aorta normal. Sin embargo esta norma puede ser de difícil aplicación, porque no se dispone de datos sobre el tamaño normal de la aorta por edades. Otra norma de uso frecuente es que existe aneurisma si el diámetro de la aorta descendente proximal (sitio frecuente de aneurismas poscoartación) es 1,5 veces mayor que el de la aorta descendente a nivel del diafragma17.
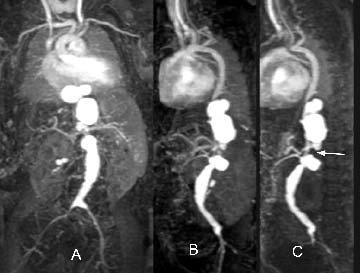
La RM es un buen método para el seguimiento del tamaño aórtico en pacientes de alto riesgo de formación de aneurismas (síndromes de Marfan y Ehlers-Danlos y enfermedad de Kawasaki), porque puede valorar grandes áreas. Tradicionalmente se había utilizado la angiografía para estos pacientes, pero la RM la ha sustituido en la mayor parte de los casos por su naturaleza incruenta y por estar exenta de radiación ionizante (fig. 9).
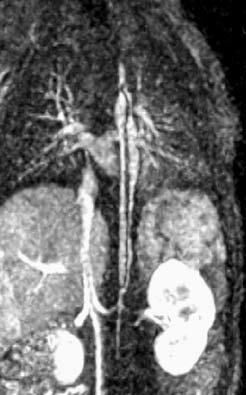
Fig. 9.--Reconstrucciones de angio-resonancia magnética en planos coronal (A), oblicuo coronal (B) y sagital (C) de un niño de 10 meses. Se observan múltiples aneurismas en la aorta torácica y abdominal. En la unión de la aorta torácica y abdominal se aprecia un área de severa estenosis (flecha).
La disección aórtica se produce cuando la íntima y la adventicia se separan de la media. Suele ocurrir en la unión entre los tercios medio y externo de la media. La disección puede afectar a un área localizada de la circunferencia aórtica o a toda ella. La clasificación de Stanford clasifica las disecciones aórticas en dos tipos: las que afectan a la aorta ascendente (tipo A), que requieren cirugía urgente, y las que afectan únicamente a la aorta descendente (tipo B), que se pueden tratar médicamente. Las disecciones limitadas a la aorta ascendente se pueden asociar con necrosis quística de la media (con o sin síndrome de Marfan).
Debido a la escasez de casos de aneurismas en la edad pediátrica no hay suficiente casuística para valorar la efectividad de la RM en la disección aórtica en niños. No obstante, extrapolando los buenos resultados en la población adulta, puede afirmarse que la angio-RM 3D pos-Gd es particularmente útil para la evaluación de la aorta más allá de la válvula aórtica (fig. 10). Con secuencias de eco del espín y de sangre blanca se pueden evaluar los senos de Valsalva. Además de diagnosticar la disección se debe determinar su extensión y la relación de la disección con las ramas aórticas, así como diferenciar la luz verdadera de la falsa. Generalmente, la luz verdadera es más pequeña que la falsa, tiene forma ovalada, abraza la curva interna de la aorta y su flujo sanguíneo es más rápido. La luz falsa, por el contrario, suele ser mayor que la verdadera, tiene forma de luna creciente, sigue la curva externa de la aorta y contiene sangre de flujo más lento. A veces, en la falsa luz se pueden ver fragmentos de la media, como telarañas. La presión en la falsa luz puede ser muy alta y causar compresión significativa de la luz verdadera.
Fig. 10.--Neonato de dos semanas de vida al que se realizó previamente una valvuloplastia con balón por estenosis aórtica. Reconstrucción coronal de la angio-resonancia magnética, que muestra una disección que se extiende desde el arco aórtico hasta la mitad de la aorta abdominal.
Las reconstrucciones multiplanares de las imágenes fuente de la angio-RM 3D pos-Gd muestran en detalle la relación de las ramas aórticas con las luces verdadera y falsa. Además, estas reconstrucciones pueden mostrar claramente la extensión de la disección en las ramas aórticas y también localizar las áreas de comunicación entre la luz verdadera y la falsa (desgarros de entrada y reentrada).
VENAS SISTÉMICAS Y PULMONARES
Venas sistémicas
La RM puede mostrar sin dificultad la anatomía venosa del tórax y abdomen superior. Las anomalías venosas pueden presentarse de forma aislada o asociadas con cardiopatías congénitas, como la asplenia y polisplenia. La RM es un buen complemento de la ecocardiografía para la evaluación anatómica y hemodinámica de la heterotaxia cardíaca en Pediatría19,20, ya que proporciona buena visualización de las estructuras intra y extracardíacas, siendo superior a la ecocardiografía para delinear las estructuras venosas sistémicas y pulmonares. Además, la RM puede aportar información de utilidad sobre el situs abdominal (especialmente las características del bazo), anatomía bronquial, relación de las arterias pulmonares con los bronquios y la morfología de las orejuelas auriculares.
En el síndrome de poliesplenia existe interrupción de la vena cava inferior, que se continúa con la ázigos o hemiázigos: el segmento de la cava inferior entre el hígado y la vena renal está interrumpido; la ázigos o hemiázigos actúa como vaso colateral, de trayecto ascendente hacia el tórax, de localización retrocrural. Las venas suprahepáticas desembocan en la aurícula derecha a través de una vena suprahepática común. Los dos bronquios principales son largos (de morfología izquierda, sin salida separada del bronquio del lóbulo superior derecho) y se encuentran por debajo de sus arterias pulmonares correspondientes. En la asplenia la vena cava inferior y la aorta están en el mismo lado de la columna y van como si la cava fuese «a la espalda» de la aorta, hasta que la cava entra en la aurícula derecha. La RM muestra sin dificultad la ausencia de bazo y la presencia de ambos bronquios principales cortos (de morfología derecha, con salida separada de bronquio superior) y ambas arterias pulmonares por delante de su bronquio correspondiente.
Otras anomalías venosas sistémicas que se pueden diagnosticar por RM son: persistencia de la vena cava superior izquierda, prominencia de la vena intercostal superior izquierda, vena innominada izquierda anómala, vena cava inferior izquierda, duplicación de la vena cava inferior y trombosis de vena cava. Es especialmente importante conocer la presencia de una vena cava superior izquierda persistente en pacientes candidatos a intervención de Fontan21.
Venas pulmonares
La RM puede demostrar con precisión la presencia de retorno venoso anómalo, total o parcial (fig. 11). Dicha técnica es más precisa que la ecocardiografía y la angiografía para estas anomalías22,23. Aunque con secuencias 2D axiales y coronales de sangre blanca se pueden visualizar buena parte de estas conexiones anómalas, la angio-RM 3D pos-Gd es la secuencia de elección para una óptima visualización de las venas pulmonares. También se puede identificar si existe obstrucción de las venas pulmonares24.
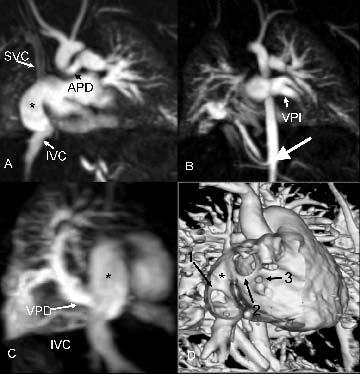
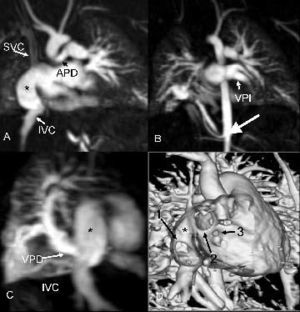
Fig. 11.--Niño de 3 meses de vida con comunicación interauricular. La ecocardiografía preoperatoria mostró drenaje venoso anómalo pulmonar y morfología auricular inusual. (A) Reconstrucción coronal que muestra una cámara lateral separada de la propia aurícula derecha (*). Esta cámara recibe por arriba la vena cava superior (SVC) y por abajo la cava inferior (IVC) y, además, comunica por encima con la aurícula derecha. La arteria pulmonar derecha (APD) es más pequeña que la izquierda. (B) Reconstrucción coronal que muestra el retorno venoso normal de las venas pulmonares izquierdas (VPI) a la aurícula izquierda. Se observa aporte arterial, con origen en aorta abdominal, al pulmón basal derecho, indicando la presencia de secuestro pulmonar (flecha). (C) Reconstrucción oblicua sagital que muestra el retorno de las venas pulmonares derechas (VPD) a la cara posterior de la cámara lateral de la aurícula derecha (*). (D) Representación de volumen (volume rendering) que muestra el sitio de drenaje de las venas pulmonares derechas en la cámara lateral (*) a la aurícula derecha (flecha 1). También se observa una comunicación interauricular tipo seno venoso (flecha 2) y otra comunicación interauricular más pequeña tipo septum secundum (flecha 3).
CONCLUSIÓN
Los avances en la tecnología han hecho de la RM una técnica fundamental para la evaluación de los vasos torácicos en Pediatría. La RM, especialmente la angio-RM 3D pos-Gd, muestra con claridad la morfología de los vasos aórticos y pulmonares. En pacientes con lesiones obstructivas no valvulares de la aorta, como coartación, interrupción del arco aórtico y estenosis supravalvular, la RM puede valorar con precisión el sitio y extensión de la obstrucción. De igual forma, también puede mostrar la morfología de las arterias pulmonares centrales y vasos colaterales aortopulmonares en pacientes con lesiones obstructivas de la arteria pulmonar. También es útil para evaluar el trayecto de la aorta y arterias pulmonares en pacientes con sospecha de anillos vasculares.
El resultado es que la RM puede aportar información suplementaria a la obtenida por la ecocardiografía y la angiografía, y permite reducir la necesidad de angiografía.