Valorar mediante tomografía computarizada multidetector (TCMD) los cambios estructurales del corazón derecho y de las arterias pulmonares que se producen en los pacientes con hipertensión pulmonar (HP) grave tratados mediante trasplante bipulmonar (TxBP).
Material y métodosEstudio retrospectivo de 21 pacientes consecutivos diagnosticados de HP grave, a los que se realizó TxBP en nuestro centro hospitalario durante los años 2010-2014. Se analizó la TCMD realizada previa al trasplante pulmonar, y la primera disponible después. Se obtuvieron las siguientes variables: diámetro del tronco de la arteria pulmonar, relación diámetro tronco de la arteria pulmonar/diámetro de la aorta ascendente, diámetro del ventrículo derecho, relación diámetro ventrículo izquierdo/derecho e índice de excentricidad. Se realizó un análisis estadístico con comparación de medias de las diferentes variables recogidas.
ResultadosEn todos los casos analizados se observó, en la TCMD realizada, una media de 24±14 días post-TxBP, una reducción significativa del tamaño de las cavidades derechas, con mejoría de los índices de interdependencia ventricular y del tamaño del tronco de la arteria pulmonar (p<0,001 para todas las variables analizadas).
ConclusiónLos pacientes con HP tratados mediante TxBP presentan un remodelado inverso precoz de los cambios estructurales cardíacos derechos y del árbol arterial pulmonar. La TCMD es útil para detectar dichos cambios.
To use multidetector computed tomography (MDCT) to evaluate the structural changes in the right heart and pulmonary arteries that occur in patients with severe pulmonary hypertension treated by double lung transplantation.
Material and methodsThis was a retrospective study of 21 consecutive patients diagnosed with severe pulmonary hypertension who underwent double lung transplantation at our center between 2010 and 2014. We analyzed the last MDCT study done before lung transplantation and the first MDCT study done after lung transplantation. We recorded the following variables: diameter of the pulmonary artery trunk, ratio of the diameter of the pulmonary artery trunk to the diameter of the ascending aorta, diameter of the right ventricle, ratio of the diameter of the left ventricle to the diameter of the right ventricle, and eccentricity index. Statistical analysis consisted of the comparison of the means of the variables recorded.
ResultsIn all cases analyzed, the MDCT study done a mean of 24±14 days after double lung transplantation showed a significant reduction in the size of the right heart chambers, with improved indices of ventricular interdependency index, and reduction in the size of the pulmonary artery trunk (p<0.001 for all the variables analyzed).
ConclusionPatients with pulmonary hypertension treated by double lung transplantation present early reverse remodeling of the changes in the structures of the right heart and pulmonary arterial tree. MDCT is useful for detecting these changes.
La hipertensión pulmonar (HP) es una condición hemodinámica que se define por la existencia de una presión arterial pulmonar media (PAPm) ≥ 25mmHg medida en reposo mediante cateterismo cardíaco derecho1–3.
Se trata de un concepto hemodinámico que representa la vía final común de varias enfermedades de distinto origen. Independientemente del grupo etiológico de HP, el aumento progresivo de la poscarga que se produce en los pacientes con HP ocasiona cambios morfológicos y funcionales en las cavidades cardíacas derechas y en el árbol vascular pulmonar2–4. La capacidad del ventrículo derecho (VD) para hacer frente al aumento progresivo de las resistencias vasculares pulmonares (RVP) es el principal determinante de la capacidad funcional y la supervivencia de estos pacientes5,6.
El trasplante bipulmonar (TxBP), considerado como una de las opciones de tratamiento en pacientes con HP avanzada, logra una normalización brusca de las RVP con la consiguiente reducción aguda de la poscarga7,8.
Existen pocos estudios que evalúen el remodelado inverso de un VD indefectiblemente dilatado y con disfunción sistólica grave que se produce en los pacientes con HP tratados mediante TxBP. Por otro lado, los escasos estudios publicados han utilizado la ecocardiografía o la resonancia magnética para valorar tales cambios.
El objetivo de nuestro trabajo es valorar mediante tomografía computarizada multidetector (TCMD) los cambios estructurales del corazón derecho y de las arterias pulmonares que se producen en los pacientes con HP grave sometidos a TxBP.
Material y métodosSe realizó un estudio retrospectivo de 21 pacientes consecutivos diagnosticados de HP grave a los que se realizó TxBP en nuestro centro hospitalario durante los años 2010-2014.
Se consideró HP grave la presencia de una PAPm en el cateterismo cardíaco realizado antes del trasplante superior a 35mmHg. De los 21 pacientes, 17 pertenecían al grupo 1 de la clasificación de Niza2. Los 4 pacientes restantes pertenecían al grupo 3 de Niza (HP debida a enfermedad pulmonar). Todos contaban con una TCMD de tórax previa y posterior al TxBP.
El estudio fue aprobado por el Comité de Ética e Investigación Clínica de nuestro centro.
Los estudios fueron realizados en un equipo de TCMD de 64 detectores (Brilliance 64, Philips Medical Systems, Cleveland, Ohio, Estados Unidos), sin sincronización cardíaca, con los siguientes parámetros: colimación de 64×0,625 con espesor de corte/reconstrucción de 1/0,5mm; tiempo de rotación 0,5 s; 120 kVp, y modulación de dosis. Se administraron 90 cm3 de contraste yodado no iónico intravenoso (Iohexol, Omnipaque 350, GE Healthcare, Ireland) a un flujo de 4 cm3/s, con la técnica bolus tracking, localizando el área de interés (ROI) en el tronco de la arteria pulmonar, abarcando todo el tórax.
Se analizaron las siguientes variables: diámetro del tronco de la arteria pulmonar, relación diámetro tronco de la arteria pulmonar/diámetro de la aorta ascendente, diámetro del VD, relación diámetro ventrículo izquierdo/derecho e índice de excentricidad.
Se midió el diámetro del tronco de la arteria pulmonar en el plano de su bifurcación y el calibre de la aorta ascendente a ese mismo nivel. Se calculó la relación entre ambos diámetros9.
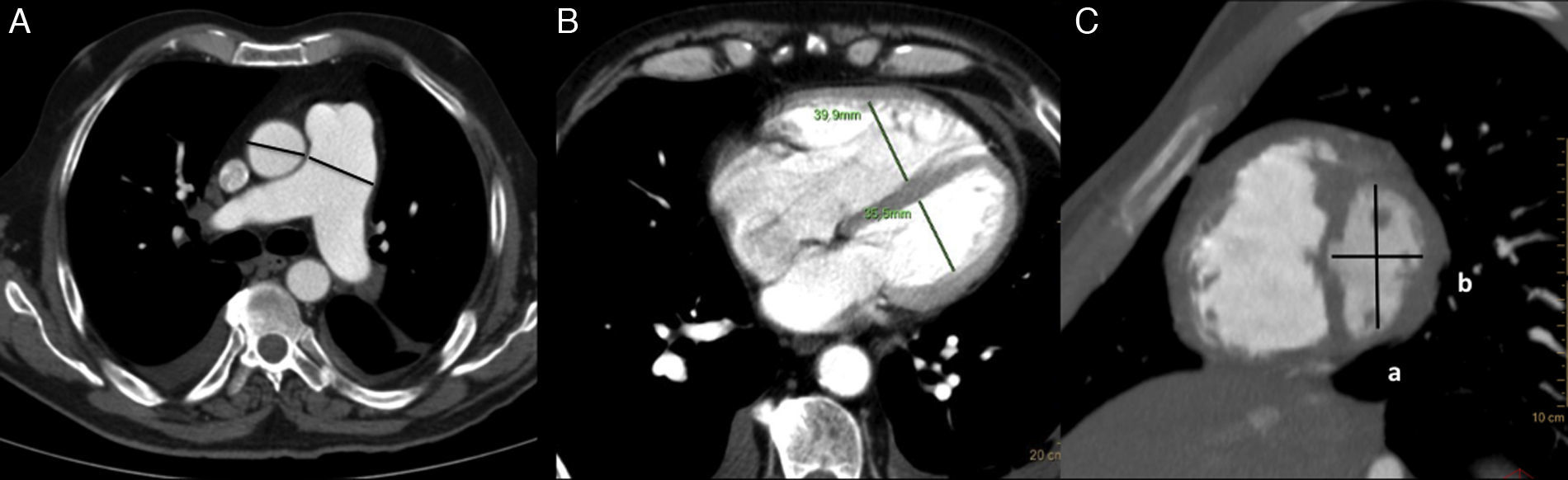
Los diámetros de los ventrículos derecho e izquierdo se obtuvieron en los cortes axiales en un plano paralelo a la válvula auriculoventricular a nivel medioventricular, midiendo desde la cara interna de la pared libre hasta el septo interventricular. Se calculó la relación entre ambos diámetros10 y el índice de excentricidad del ventrículo izquierdo (fig. 1). Para ello se obtuvo un plano en el eje corto medioventricular y se calculó la relación entre el diámetro anteroinferior y el diámetro transversal (distancia del septo a la pared libre) del ventrículo izquierdo10.
Cambios cardíacos y en la vasculatura pulmonar en paciente con hipertensión arterial pulmonar grave. A) Dilatación del tronco de la arteria pulmonar, medido en el plano de su bifurcación. Relación diámetro del tronco de la arteria pulmonar/diámetro de la aorta ascendente>1. B) Aumento de diámetro del ventrículo derecho, con aumento de la relación ventrículo derecho/ventrículo izquierdo (mayor de 0,9). Rectificación del septo interventricular. C) Índice de excentricidad aumentado. Se obtiene a partir de un plano en el eje corto medioventricular. Se calcula la relación a/b del VI (valor normal 1).
El análisis estadístico se llevó a cabo mediante el software de análisis SPSS (v.21.0, IBM®, Estados Unidos). En todas las variables se determinó el promedio±desviación estándar. La distribución normal de las variables continuas se determinó mediante la prueba de Kolmogorov-Smirnov. Todas las variables analizadas fueron continuas y se compararon mediante una prueba T pareada. Se consideraron estadísticamente significativos valores de p inferiores a 0,05.
ResultadosSe estudió a 21 pacientes (52% mujeres) con una media de edad en el momento de la cirugía de 46 años±12 años (rango 15-68). Los tiempos medios desde la primera TCMD hasta el trasplante fueron de 9,0±9,5 meses, y desde el trasplante hasta la TCMD control postrasplante de 24±14 días.
Con respecto a la etiología, 13 estaban diagnosticados de hipertensión arterial pulmonar (HAP) idiopática/familiar, 3 de enfermedad venooclusiva pulmonar y un paciente presentaba HAP asociada a esclerodermia sistémica. De los 4 pacientes con enfermedad pulmonar, 3 presentaban patología intersticial pulmonar y 1 discinesia ciliar y bronquiectasias.
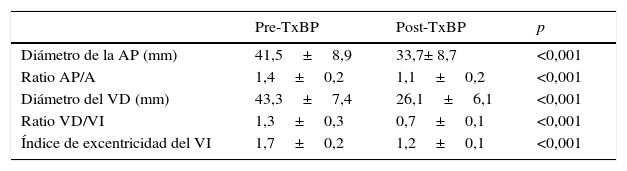
Tanto los parámetros relacionados con el tamaño del VD y tronco de arteria pulmonar como los derivados de la interrelación entre ambos ventrículos (interdependencia ventricular) mostraron una reducción significativa (p<0,001) (figs. 2 y 3). Así, el diámetro del VD se redujo en un 40%, el tronco de la AP en un 19%, y los parámetros de interdependencia ventricular se normalizaron (tabla 1).
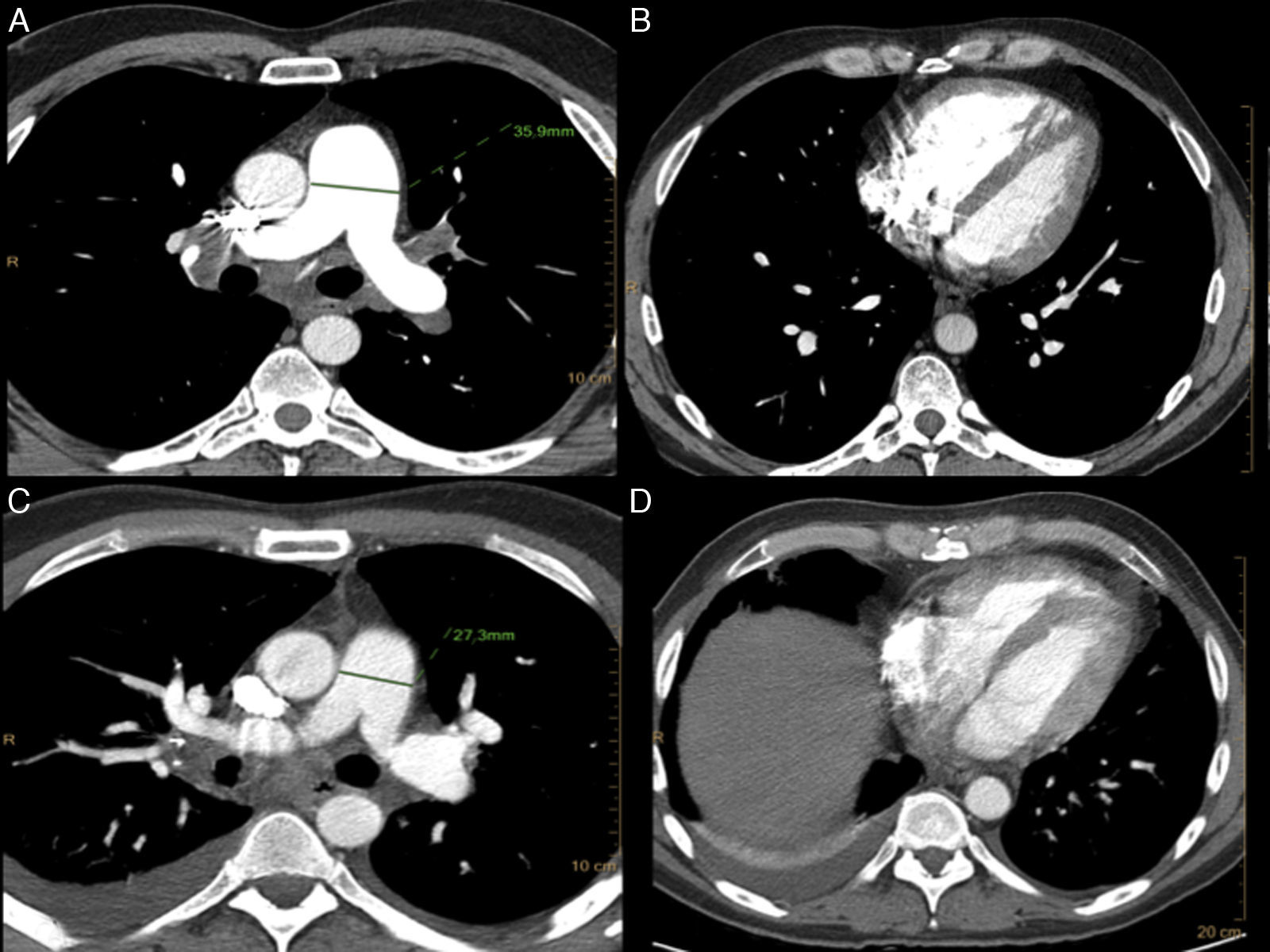
Paciente de 45 años con hipertensión arterial pulmonar grave tratado mediante trasplante bipulmonar. A y B) Estudio prequirúrgico que muestra aumento de calibre del tronco de la arteria pulmonar (36mm) con relación diámetro tronco de la arteria pulmonar/diámetro de la aorta ascendente>1. Dilatación del VD, con relación VD/VI mayor de 0,9. Rectificación del septo interventricular. C y D) TCMD posquirúrgico realizado a los 21 días postrasplante. Disminución del calibre del tronco de la arteria pulmonar (27mm) y de la relación tronco de la arteria pulmonar/aorta ascendente (0,9). Se evidencia una disminución de tamaño de la cavidad del VD y normalización del septo interventricular, previamente rectificado. Leve derrame pleural bilateral, de predominio en lado derecho, y elevación de hemidiafragma derecho.
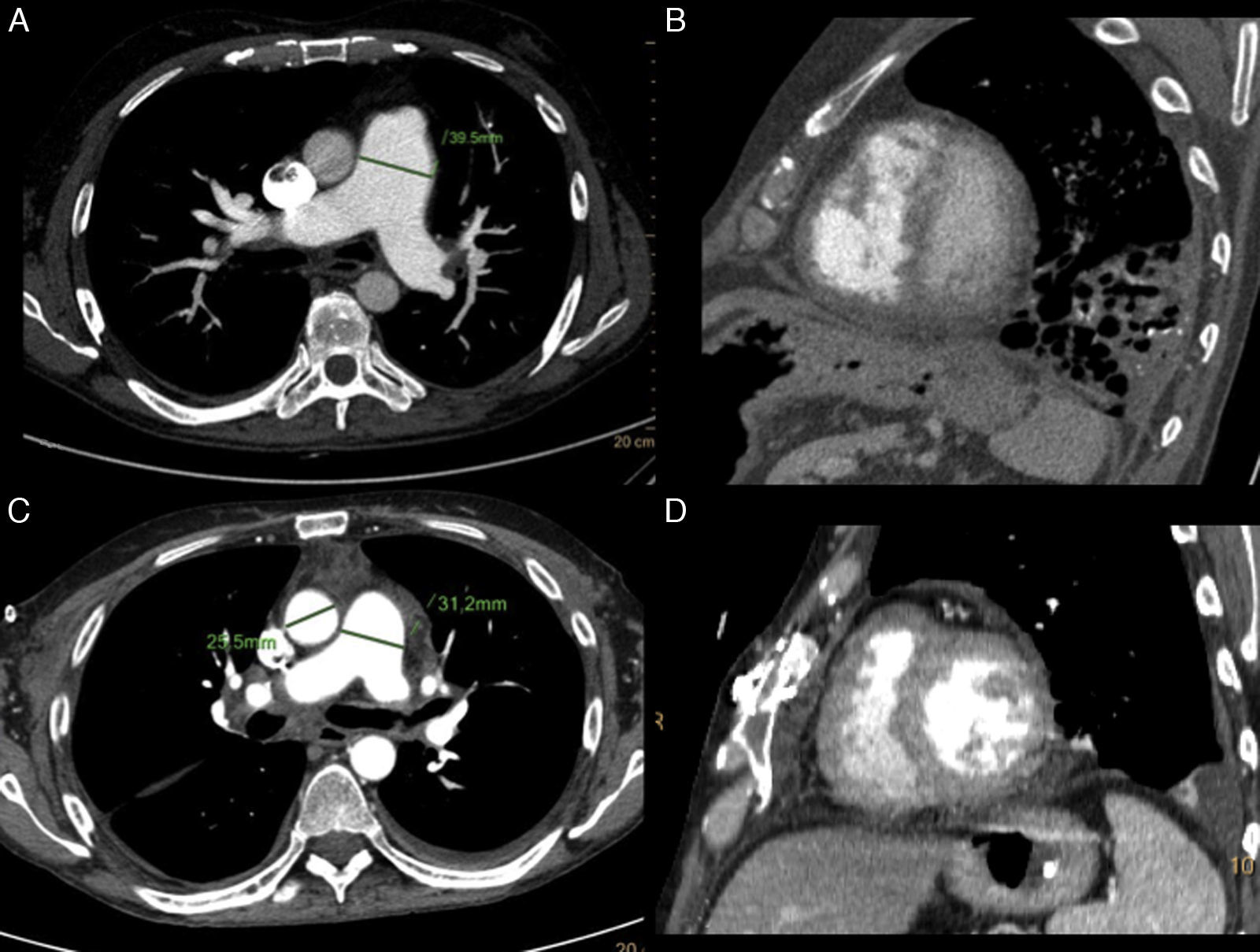
Paciente de 49 años con hipertensión arterial pulmonar grave tratado mediante trasplante bipulmonar. A y B) Estudio pretrasplante: tronco de la arteria pulmonar aumentado de calibre (39mm). Relación AP/Ao 1,5. Dilatación del diámetro del ventrículo derecho, con índice de excentricidad de 1,6. Consolidación en lóbulo inferior izquierdo. C y D) TCMD postrasplante realizado a los 32 días postrasplante. Disminución del calibre del tronco de la arteria pulmonar (31mm) y de la relación tronco arteria pulmonar/aorta ascendente1,2. Disminución del índice de excentricidad con valor actual de 1,1. Pequeño derrame pleural bilateral, de predominio en lado izquierdo.
Variables analizadas en TCMD pre- y postrasplante bipulmonar
| Pre-TxBP | Post-TxBP | p | |
|---|---|---|---|
| Diámetro de la AP (mm) | 41,5±8,9 | 33,7± 8,7 | <0,001 |
| Ratio AP/A | 1,4±0,2 | 1,1±0,2 | <0,001 |
| Diámetro del VD (mm) | 43,3±7,4 | 26,1±6,1 | <0,001 |
| Ratio VD/VI | 1,3±0,3 | 0,7±0,1 | <0,001 |
| Índice de excentricidad del VI | 1,7±0,2 | 1,2±0,1 | <0,001 |
A: aorta; AP: arteria pulmonar; TCMD: tomografía computarizada multidetector; TxBP: trasplante bipulmonar; VD: ventrículo derecho; VI: ventrículo izquierdo
Nuestro estudio demuestra que la TCMD es útil para detectar la reversión de los cambios estructurales del VD y de la arteria pulmonar que se producen en los pacientes con HP sometidos a TxBP.
El TxBP ha demostrado ser una opción terapéutica útil en aquellos pacientes en los que la HP progresa a pesar de un tratamiento médico adecuado, en los que es previsible una supervivencia inferior a los 3 años. Aunque puede plantearse realizar un TxBP o cardiopulmonar, el bipulmonar ha mostrado mejores resultados y permite un mejor aprovechamiento de órganos para varios receptores, por lo que es la tendencia actual en la mayor parte de los centros de trasplante, salvo en determinadas situaciones, en las que se opta por el trasplante cardiopulmonar11,12. En los pacientes con HP, el principal cambio objetivable mediante TCMD en el árbol vascular pulmonar es el aumento de calibre del tronco de la arteria pulmonar. Un diámetro del tronco de la arteria pulmonar de 29mm o más tiene una sensibilidad del 69-87% y una especificidad del 79-89%, según diferentes estudios, para diagnosticar HP13,14. En nuestro estudio, este hallazgo estaba presente en el 95% de los pacientes.
Otro parámetro útil para detectar HP es una relación entre el diámetro del tronco de la arteria pulmonar y el diámetro de la aorta ascendente mayor de 1, de especial utilidad en pacientes menores de 50 años. En los pacientes más añosos esta relación tiene menos valor, dada la propensión de la aorta ascendente a dilatarse con la edad13,15,16. Este parámetro se cumplió en todos los pacientes analizados en el estudio previo al trasplante, salvo dos casos cuyo valor fue igual a 1. Uno de estos casos fue un paciente joven, con una enfermedad venooclusiva pulmonar de rapidísimo desarrollo, que en pocos meses fue sometido a trasplante, lo que podría justificar el hallazgo.
La elevación crónica de la poscarga sobre el VD que se produce en los pacientes con HP conduce a una serie de cambios estructurales en el corazón derecho, que son mecanismos compensatorios necesarios para mantener un gasto cardíaco suficiente tanto en reposo como durante el esfuerzo físico17. Dichos cambios consisten en hipertrofia y posterior dilatación del VD, y afectan tanto a la función sistólica como a la diastólica del VD, siendo la disfunción sistólica el principal determinante pronóstico de la enfermedad18,19. En nuestro estudio, todos los pacientes mostraron, en la TCMD pretrasplante, una dilatación de la cavidad ventricular derecha y una rectificación o inversión del septo interventricular con un índice de excentricidad mayor de 1.
Cuando la HP progresa a pesar de un tratamiento médico óptimo y la enfermedad es rápidamente progresiva, debe considerarse la opción del TxBP, ya que ha demostrado mejorar la supervivencia de estos pacientes11. El trasplante pulmonar provoca una brusca normalización de las RVP con la consiguiente reducción de la poscarga del VD y una reversión de los cambios funcionales y estructurales del VD y del árbol vascular pulmonar causados por el aumento crónico de la poscarga.
En nuestro estudio, la inversión de los cambios estructurales se objetivó en todos los pacientes, y en la TCMD posterior al trasplante se observó una disminución de calibre del tronco de la arteria pulmonar, del ratio diámetro del tronco de la arteria pulmonar/diámetro de la aorta ascendente, una disminución del diámetro del VD, de la relación VD/VI y del índice de excentricidad. Esta recuperación de los parámetros morfológicos cardíacos está en concordancia con los resultados obtenidos por otros autores en pacientes con HP sometidos a trasplante uni o bipulmonar, y demuestran que los cambios estructurales y funcionales consecuencia del incremento crónico de la poscarga sobre el VD son potencialmente reversibles.
Hasta la fecha, existe escasa información referente a la evaluación mediante técnicas de imagen de estos cambios morfológicos que ocurren tras el trasplante, y no se han publicado estudios que evalúen el papel de la TCMD. El ecocardiograma transtorácico es la técnica habitualmente empleada para la valoración estructural y funcional cardíaca en el postrasplante inmediato, y aunque la información que aporta es esencial, la interpretación puede estar limitada por la deficiente ventana acústica transtorácica que tienen estos pacientes con toracotomía anterior bilateral.
Kramer et al. demostraron mediante electrocardiograma, ecocardiograma y medicina nuclear una mejoría en los parámetros funcionales cardíacos tras el trasplante pulmonar unilateral en 2 pacientes con HAP20. Posteriormente, Moulton et al. analizaron mediante resonancia magnética cardíaca a 7 pacientes con HP antes y después del trasplante pulmonar unilateral, y concluyeron que existe un remodelado significativo entre 3 y 6 meses posterior a la intervención7. Kasimir et al. realizaron una revisión de 17 pacientes intervenidos de TxBP por HP idiopática entre los años 2000 y 2002, la mayor serie publicada hasta ahora, y constataron mediante ecocardiograma realizado antes y después del trasplante un remodelado inverso casi completo de la geometría cardíaca a los 3 meses8.
Nuestro estudio también ha demostrado la precocidad de los cambios que se producen en el VD tras el trasplante, ya presentes en el primer control posquirúrgico realizado durante el primer mes tras el trasplante, ya que el tiempo transcurrido desde la cirugía es de solo 24 días de media. Por ello creemos que la TCMD realizada al paciente trasplantado antes del alta hospitalaria es una herramienta adicional para valorar la reversión de las alteraciones morfológicas cardíacas secundarias a la HP, las cuales parecen estar relacionadas con la mejoría de los parámetros funcionales y, por tanto, con la respuesta favorable al trasplante pulmonar.
Nuestro estudio presenta algunas limitaciones. Se trata de un estudio retrospectivo realizado en una selección de pacientes de un único centro hospitalario. Aunque es una serie de 21 pacientes, la mayor encontrada en la bibliografía que evalúe el remodelado inverso cardíaco en pacientes con HP grave tratados mediante TxBP, continúa siendo un número reducido, por lo que sería interesante realizar un estudio multicéntrico con un mayor número de pacientes. Por otro lado, se trata de un análisis exclusivamente morfológico, ya que los estudios se han realizado sin sincronización cardíaca, lo que impide realizar un análisis de la función ventricular.
En conclusión, los pacientes con HP grave tratados mediante TxBP presentan un remodelado inverso de los cambios estructurales cardíacos y del árbol arterial pulmonar que se producen como consecuencia del aumento crónico de la poscarga. Nuestro estudio es el primero que demuestra la reversión de dichos cambios estructurales mediante TCMD, y se pone además en evidencia la precocidad de dichos cambios, ya visibles en el primer control posquirúrgico realizado durante el primer mes postrasplante.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Autoría- 1.
Responsable de la integridad del estudio: DMC, SACH, CJLG.
- 2.
Concepción del estudio: DMC, SACH, CJLG.
- 3.
Diseño del estudio: DMC, SACH, CJLG.
- 4.
Obtención de los datos: DMC, MPV, MPN.
- 5.
Análisis e interpretación de los datos: DMC, SACH, CJLG, MPV, ADPG, PES.
- 6.
Tratamiento estadístico: DMC, CJLG.
- 7.
Búsqueda bibliográfica: DMC, SACH, CJLG, MPV, MPN, ADPG, PES.
- 8.
Redacción del trabajo: DMC, SACH, CJLG.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes DMC, SACH, CJLG, MPV, MPN, ADPG, PES.
- 10.
Aprobación de la versión final: DMC, SACH, CJLG, MPV, MPN, ADPG, PES.
Los autores declaran no tener ningún conflicto de intereses.