La escasa rentabilidad diagnóstica de la radiografía de abdomen en patología urgente contrasta con el elevado número de exploraciones que se realizan. La mayoría arroja hallazgos normales o inespecíficos, lo que cuestiona la idoneidad de su indicación. Suele considerarse un procedimiento rutinario o incluso una herramienta “defensiva”de cribado, cuya utilidad real se desconoce. Desde hace más de 30 años, se recomienda en la literatura científica reducir tanto el número de exploraciones como el de proyecciones realizadas, en aras a disminuir dosis de radiación, molestias innecesarias para los pacientes y costes.
Radiólogos y clínicos deben conocer las importantes limitaciones de la radiografía de abdomen en el manejo diagnóstico de la patología abdominal aguda y restringir su empleo. Para ello, es imprescindible una adecuada selección clínica de los pacientes candidatos a estudio de imagen, que permite un empleo ágil de técnicas alternativas más rentables como la ecografía o la tomografía computarizada.
The large number of abdominal X-ray examinations done in the emergency department is striking considering the scant diagnostic yield of this imaging test in urgent disease. Most of these examinations have normal or nonspecific findings, bringing into question the appropriateness of these examinations. Abdominal X-ray examinations are usually considered a routine procedure or even a “defensive” screening tool, whose real usefulness is unknown. For more than 30 years, the scientific literature has been recommending a reduction in both the number of examinations and the number of projections obtained in each examination to reduce the dose of radiation, unnecessary inconvenience for patients, and costs.
Radiologists and clinicians need to know the important limitations of abdominal X-rays in the diagnostic management of acute abdomen and restrict the use of this technique accordingly. This requires the correct clinical selection of patients that can benefit from this examination, which would allow better use of alternative techniques with better diagnostic yield, such as ultrasonography or computed tomography.
La evaluación de una tecnología sanitaria es una tarea compleja cuyo objetivo es realizar un balance entre el beneficio real para el paciente y los posibles riesgos, molestias y costes derivados de su aplicación. En el ámbito radiológico incluye cinco niveles, referidos progresivamente a calidad técnica, rendimiento diagnóstico, impacto diagnóstico y terapéutico y rendimiento en salud1. Parámetros como la resolución de imagen son útiles para evaluar el primer nivel, y la sensibilidad, especificidad o valor predictivo para evaluar el segundo, siendo hasta aquí relativamente sencillo constatar el avance en relación con el estándar previo. Progresar en el proceso evaluador entraña una creciente dificultad, especialmente en aquellas técnicas consolidadas por el uso, para las que no existen pautas de evaluación definidas y donde la evidencia científica puede ser de baja calidad o inexistente. En la práctica, se asume que una exploración es útil cuando su resultado modifica el manejo clínico, para confirmar o excluir una opción diagnóstica o bien para estratificar el riesgo de una situación potencialmente grave2. Cuando la radiología se utiliza rutinariamente, a modo de un “sello de caucho” que poner a cada paciente1, es difícil probar su efectividad, al no existir una pregunta clínica previa que contestar. Es más, una exploración que no aporta información solo puede aportar confusión (p. ej., hallazgos incidentales o inespecíficos)3. Las páginas siguientes pretenden mostrar cómo la radiografía de abdomen (RA) en el contexto urgente constituye un ejemplo en negativo de todo lo anterior: técnica de imagen consolidada por el uso, de cuya utilidad clínica existe poca evidencia científica–o la hay en negativo–, a pesar de lo cual mantiene una larga lista de posibles aplicaciones clínicas que la realidad diaria desborda ampliamente, convirtiéndola en una rutina para todo paciente que acude al servicio de urgencias (SU) con sintomatología abdominal, independientemente de sus características y nivel de gravedad. Radiólogos y clínicos deben conocer las importantes limitaciones de la RA para detectar patología aguda con la precocidad y precisión de otras técnicas de imagen, básicamente ecografía y tomografía computarizada (TC). A ellas deben recurrir, independientemente del resultado de la RA, cuando el contexto clínico sugiere patología grave. En los casos leves, la probabilidad remota de hallazgos positivos desaconseja igualmente el empleo de la RA.
Enfoque diagnóstico del paciente con sintomatología abdominal agudaEl dolor es la manifestación clínica más constante de la patología abdominal aguda y motivo frecuente de consulta a los SU en adultos4–6. La historia clínica, la exploración física y los test de laboratorio son el punto de partida de su estudio clínico y suelen ser suficientes en los casos leves. En el resto, si bien pueden orientar sobre la naturaleza y localización del proceso causal, con frecuencia arrojan resultados inespecíficos y han de completarse con técnicas de imagen5. Dichas técnicas deben proporcionar idealmente–en positivo o en negativo–información relevante para la decisión terapéutica. Un resultado positivo establece un diagnóstico (p. ej., obstrucción intestinal [OI]), su etiología (p. ej., adherencia peritoneal) y localización (p. ej., íleon distal), y permite incluso estratificar su gravedad (p. ej., obstrucción en asa cerrada con signos de isquemia intestinal). Un resultado negativo fiable propicia el alta precoz del SU y evita ingresos y gastos innecesarios. Correctamente indicada y realizada en el momento oportuno, una exploración de imagen resolutiva mejora la precisión del diagnóstico, facilita la indicación, planificación y abordaje quirúrgicos, agiliza la decisión de alta o ingreso, acorta el tiempo de tránsito hospitalario, mejora la calidad asistencial y disminuye la morbimortalidad7,8. Por el contrario, las pruebas de imagen aportan poco valor, o incluso lo restan, en pacientes con sintomatología leve, candidatos a manejo clínico2,5 o cuando la técnica seleccionada no es la idónea, situaciones donde solo aumenta la dosis de radiación, el tiempo de estancia en urgencias, las molestias al paciente y los costes sanitarios5.
El dolor abdominal agudo puede asociar un nivel de gravedad variable y responde a múltiples causas5. Apendicitis, OI, diverticulitis, colecistitis, cólico renal, patología intestinal aguda–incluyendo isquemia y perforación–, pancreatitis o trastornos ginecológicos son diagnósticos que hay que considerar, cuya frecuencia varía en las diferentes publicaciones y perfiles epidemiológicos. Aunque uno de cada 3 pacientes que acuden a Urgencias por dolor abdominal es dado de alta sin llegar a identificar causa alguna3,4,7,9, agilizar estas altas requiere técnicas de imagen resolutivas (fig. 1). El manejo diagnóstico de la patología abdominal aguda difiere entre los diferentes países, con dos tendencias principales, empleo precoz de TC o bien exploración clínica complementada con radiografía simple, y ecografía y TC a demanda7–10. Aunque la primera opción parece mejorar la precisión diagnóstica, estudios prospectivos no han demostrado diferencias significativas en otros indicadores10. La mayor parte de las guías clínicas pautan el estudio de imagen dependiendo de la localización del dolor, con la ecografía como primera opción para el cuadrante superior derecho y la pelvis, y TC para el resto. Laméris et al.7 consiguen sensibilidad máxima con mínima dosis de radiación comenzando por RA seguida de ecografía y TC en los casos dudosos.
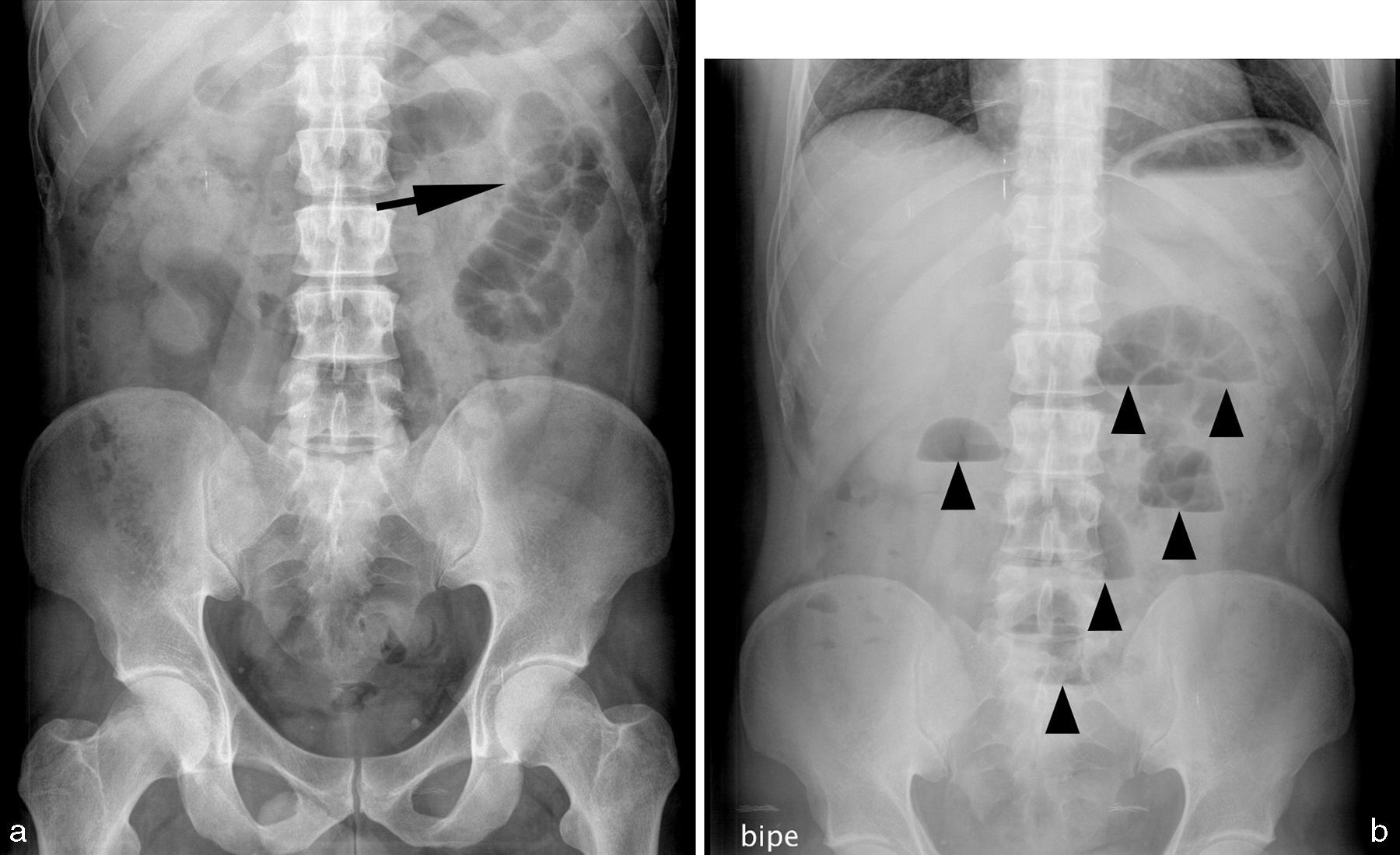
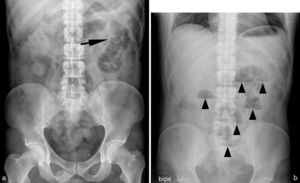
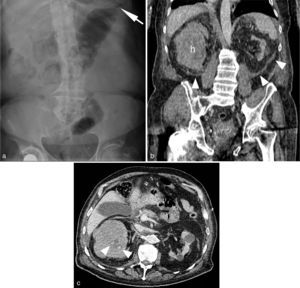
Varón de 37 años que consulta por dolor abdominal y alteración del ritmo intestinal con reducción en la emisión de gas y heces. a) Radiografía abdominal (RA) en decúbito supino que muestra un patrón de gas anodino, con un asa de intestino delgado discretamente dilatada, situada en el cuadrante superior izquierdo/flanco (flecha). b) La RA en bipedestación muestra múltiples niveles hidroaéreos (cabezas de flecha) con escaso gas en el colon, sugestivo de cuadro oclusivo de intestino delgado. Se realizó TC (no mostrada) que fue normal. Pasadas 24 horas el cuadro se resolvió espontáneamente.
Desde la década de 1960 se reconoce el bajo rendimiento diagnóstico de la RA2, a pesar de lo cual se recomienda su empleo sistemático en los pacientes con dolor abdominal agudo11. En 1982, Eisenberg et al.12 sugieren restringir la RA a pacientes con dolor abdominal moderado o grave y ante sospecha clínica de OI, cálculo ureteral, isquemia o patología vesicular. Con este planteamiento, eliminan el 53,7% de las exploraciones, sin repercusión clínica. Son muchos los estudios posteriores que han demostrado la ausencia de base científica para realizar RA a todos los pacientes con sintomatología abdominal2,5,9,13–20, práctica habitual en los SU, incluso hoy, cuando la disponibilidad de otras técnicas más resolutivas, como la ecografía y la TC es prácticamente universal. No se dispone de información directa sobre la utilización de la RA en pacientes que acuden a urgencias por dolor abdominal. En la mayor parte de las series publicadas se realiza RA a más de la mitad de estos pacientes, independientemente de las características o intensidad del dolor14,21, superando el 90% en alguna15. Son factores que propician el empleo injustificado de la RA: la consideración de “exploración rutinaria” en los SU, la falta de control de la radiología simple por el radiólogo y los sistemas de petición electrónica, junto con déficits formativos de los médicos noveles y resistencia de los “sénior” a cambiar sus prácticas tradicionales15,18,20.
En los últimos años, las principales sociedades radiológicas vienen realizando continuos recortes en las listas de indicaciones para la RA incluidas en sus recomendaciones22–24. El American College of Radiology (ACR)23, en su revisión de 2011, elimina el dolor abdominal como indicación de RA. Con un planteamiento más práctico, el Royal Australian and New Zealand College of Radiologists, en sus Diagnostic Imaging Pathways24, recomienda realizar RA únicamente ante la sospecha de perforación u OI, ingestión de cuerpo extraño, dolor abdominal moderado o grave inespecífico y seguimiento de cálculos en la vía urinaria. No obstante, incluso esas indicaciones se encuentran hoy en proceso de revisión.
Diferentes publicaciones sitúan la tasa ideal de empleo de RA por dolor abdominal agudo por debajo del 10%2,21. Aplicando las recomendaciones anteriores, poco restrictivas, la mayoría de autores concuerda en que podría reducirse el número de RA realizadas entre el 50% y el 70%, o incluso cifras superiores5,9,15,17,21,25. Lógicamente, el rendimiento diagnóstico de la RA es anecdótico en el grupo de pacientes donde no existe indicación2,9,15.
La “serie abdominal”. Proyecciones necesariasLa RA en decúbito supino debe incluir desde las cúpulas diafragmáticas hasta los agujeros obturadores, precisándose ocasionalmente dos exposiciones. Es la proyección básica, punto de partida de la llamada “serie abdominal”, que incluye además otra proyección “con rayo horizontal”, en bipedestación o decúbito lateral, y radiografía del tórax en bipedestación23,26. Esta última, realizada como parte de una serie abdominal, aporta información útil en el 10-15% de los casos, referente a patología torácica (neumonía, pericarditis) que ocasiona sintomatología abdominal o a manifestaciones torácicas de un proceso abdominal (derrame pleural en pancreatitis o infección abdominal). Puede detectar mejor pequeñas cantidades de gas intraperitoneal que la RA en bipedestación. Se recomienda mantener la bipedestación o el decúbito lateral, al menos 10 minutos, antes de obtener la exposición radiográfica, para permitir al gas ascender sobre la cúpula hepática26.
Mirvis et al.,27 desaconsejaron ya en 1986 la realización de RA en bipedestación, por añadir costes y poca información de utilidad. La RA en decúbito prono tiene por objeto favorecer el desplazamiento del gas contenido en el colon transverso hacia sus segmentos ascendente y descendente. Su realización es difícil en los pacientes graves, donde la única alternativa es, con frecuencia, la proyección laterolateral del abdomen en decúbito supino con haz horizontal, tangencial a la pared anterior, para detectar gas debajo de esta. Hoy, la opinión generalizada es considerar superflua la “serie abdominal”, cuya dosis de radiación y costes se aproximan o superan a los de la TC de baja dosis, con información muy inferior2.
Argumentos contra el empleo de la radiografía de abdomen en UrgenciasLa validez y la fiabilidad de la RA son muy bajas en la valoración de la patología abdominal, por lo que son frecuentes los errores, especialmente en el ámbito urgente9. Ello obliga a interpretar sus hallazgos con cautela, siempre en el contexto clínico del paciente y, por tanto, supeditado a la precisión de este. En los estudios publicados, la validez de la RA en pacientes con dolor abdominal agudo no suele expresarse mediante los parámetros habituales de sensibilidad, especificidad y valor predictivo, debido a la ausencia de estándares de referencia adecuados en muchos estudios2 y a la multiplicidad de signos y opciones etiológicas, que imposibilitan la configuración de las habituales tablas de contingencia 2×2. Con mayor frecuencia, su utilidad diagnóstica suele expresarse en términos de hallazgos positivos, cambio en el diagnóstico o manejo clínico de los pacientes o grado en que la técnica de imagen resulta de utilidad diagnóstica para el médico de urgencias. En relación con la fiabilidad, Markus et al.28, estudiaron la variabilidad interobservador en la interpretación de RA por diferentes radiólogos y hallaron una concordancia adecuada en la identificación de neumobilia, litiasis renal o neumoperitoneo, y peores resultados en la detección de obstrucción de intestino delgado, colelitiasis, colitis, “impresiones digitales” (thumbprinting), asas intestinales dilatadas, niveles hidroaéreos patológicos, patrón de gas normal o masas. Los peores resultados fueron para la valoración de obstrucción del colon, patrones de gas inespecíficos, obstrucción del intestino delgado completa, localización del punto de obstrucción en intestino delgado, íleo difuso/localizado, ascitis y litiasis ureteral. La correlación fue baja para determinar obstrucción parcial o completa de intestino delgado y su localización, proximal, media o distal.
Con importantes variaciones, dependiendo del signo o patología considerados, el rendimiento diagnóstico de la RA se viene situando alrededor del 10%2,5,17–19,21,29,30, y aunque algunos autores elevan el porcentaje de hallazgos relevantes hasta el 15,8%14, otros no encuentran impacto significativo de la RA en el proceso de decisión clínica16. Dicho rendimiento debería mejorar con el nivel de adherencia a las recomendaciones clínicas, en general bajo. Morris-Stiff et al.,15 encuentran en su serie un 32% de peticiones acordes con las normas del Royal College of Radiologists (RCR), con resultados positivos para este grupo del 76,7%, frente a un 3,3% para los pacientes con petición inadecuada. Feyler et al.,18 comunican un 12% de peticiones acordes con la guía RCR, con impacto de sus hallazgos sobre el manejo clínico en el 7% de los casos. La utilidad de la RA es nula en casos de dolor abdominal inespecífico, hemorragia digestiva aguda, úlcera péptica, apendicitis, infección del tracto urinario, dolor pelviano, patología biliar, pancreatitis aguda o estreñimiento no complicado, entre otras2,13,16,19,21.
La RA detecta alteraciones con sensibilidad baja (figs. 2 y 3) pero, incluso cuando lo hace, rara vez agota el proceso diagnóstico por sí misma. En la mayor parte de las publicaciones, el cambio en el manejo clínico de los pacientes inducido por la RA se sitúa por debajo del 10%21. Kellow et al.,16 encuentran que, con excepción de la localización de catéteres abdominales, la RA tiene escasa utilidad en patología abdominal aguda y solo el 3% de sus pacientes fueron tratados sobre la base de sus hallazgos. Concluyen que, en general, la RA no evita otras técnicas de imagen, como ocurrió en el 59% de sus pacientes, para delimitar la extensión de la alteración, identificar su etiología, planificar el tratamiento o disponer de una imagen basal para evaluar la respuesta terapéutica. Es decir, una RA patológica no proporciona un diagnóstico concluyente en la mayoría de los pacientes pero, incluso cuando lo sugiere, necesita de otras técnicas de imagen adicionales (figs. 4 y 5).
Varón de 34 años con dolor en hemiabdomen inferior, fiebre y leucocitosis. a) La radiografía de abdomen en decúbito supino no muestra alteraciones relevantes. b y c) Imágenes parasagitales de tomografía computarizada. Engrosamiento mural del colon sigmoide con divertículos y perforación de uno de ellos (flecha en b) con presencia de gas extraluminal y signos de inflamación de la grasa adyacente. Múltiples burbujas de gas intraperitoneal de localización anterior (puntas de flecha en c). Diverticulitis perforada.
Mujer de 72 años con dolor abdominal de comienzo súbito. A la exploración clínica muestra signos de shock y arritmia y en la analítica acidosis e hiperamilasemia. a) Radiografía de abdomen sin hallazgos significativos. b) Imagen coronal de tomografía computarizada en proyección de máxima intensidad de 6mm, donde se aprecia un defecto de repleción en la luz de la arteria mesentérica superior, que corresponde con un émbolo (flecha). Cardiomegalia (*).
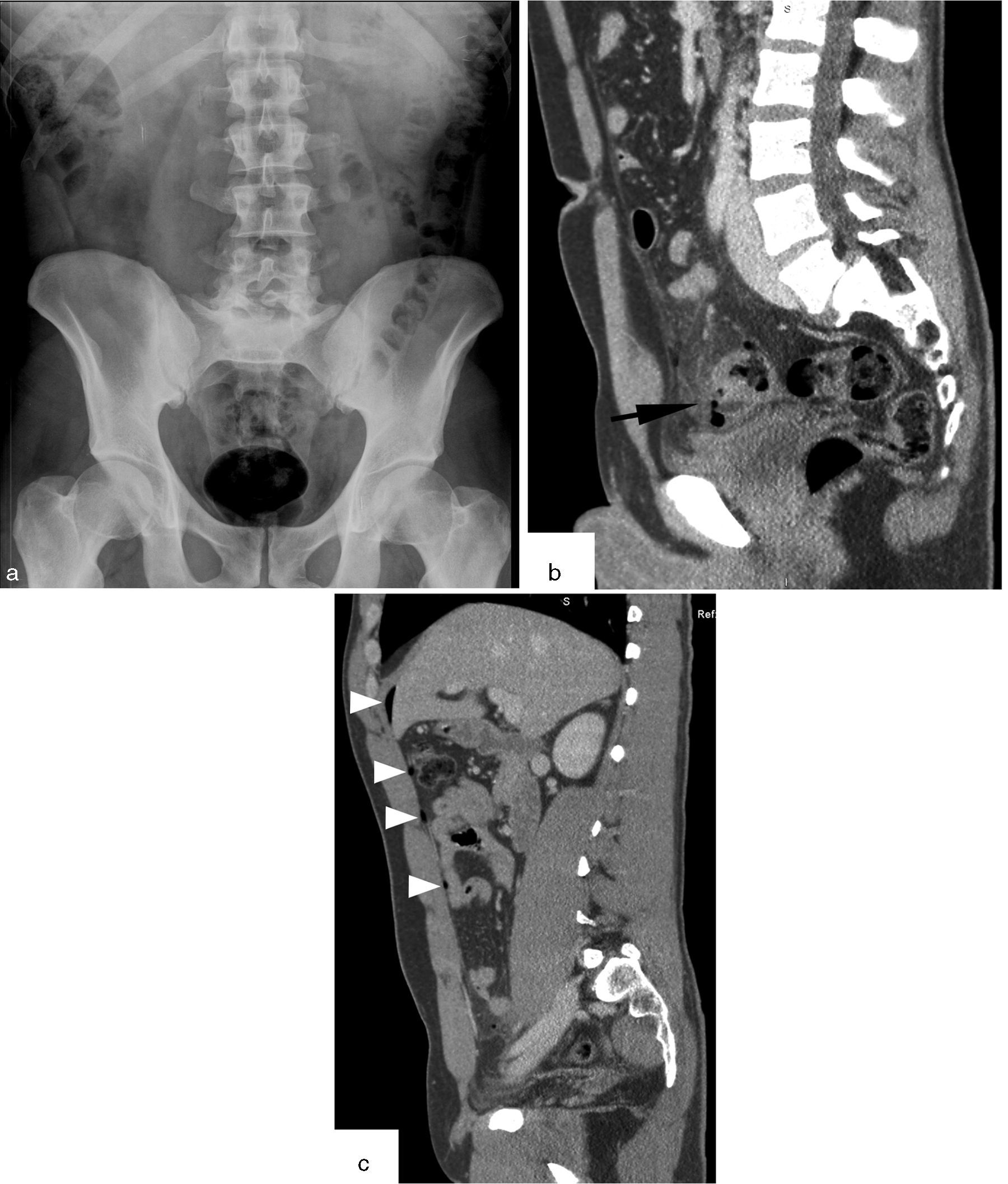
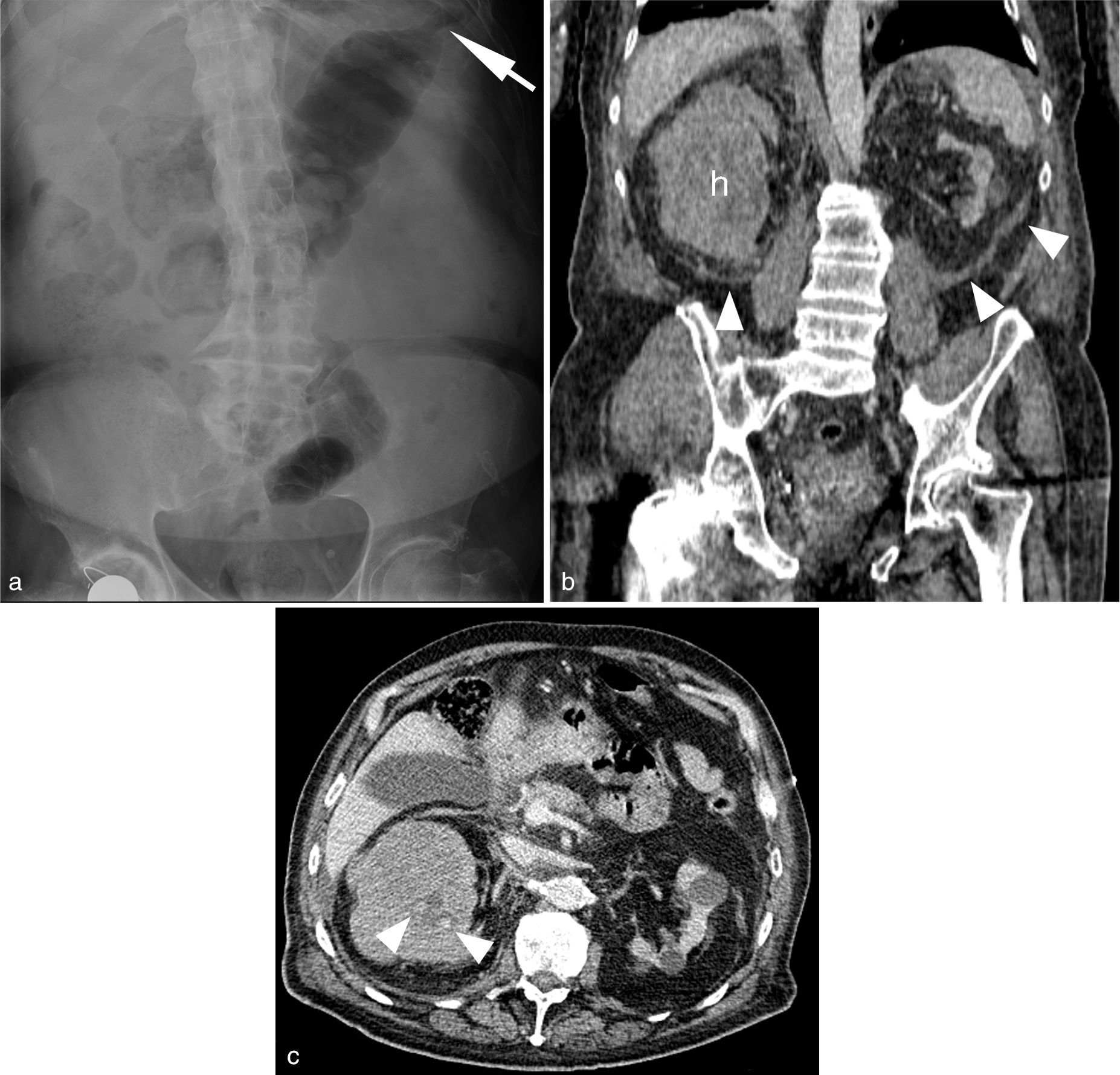
Varón de 82 años, con antecedentes de insuficiencia renal crónica (creatinina sérica: 6mg/dl) y prótesis de cadera derecha. Anticoagulación oral con INR (International Normalized Ratio)>5. Acude por dolor abdominal agudo irradiado a la espalda con distensión. Anemia y trombocitopenia. a) Radiografía de abdomen en decúbito supino que muestra signos de espondilitis crónica y escoliosis, con abundante contenido fecal que impide una adecuada valoración de las estructuras viscerales. Disminución de calibre del colon a nivel del ángulo esplénico simulando un“signo del colon cortado” (flecha). Se realiza inicialmente estudio con tomografía computarizada (TC) sin contraste (b). La reconstrucción multiplanar (MPR) coronal muestra atrofia renal izquierda no obstructiva y un riñón derecho aumentado de tamaño, desestructurado y con atenuación heterogénea en relación con hematoma renal no traumático (h), Síndrome de Wunderlich. No se identifica la lesión causal. Corte axial de la TC-angiografía (c) realizada a continuación, que identifica dos pequeños focos de sangrado activo (puntas de flecha), visibles únicamente en fase venosa. El paciente se mantuvo estable con tratamiento conservador y corrección de la coagulopatía.
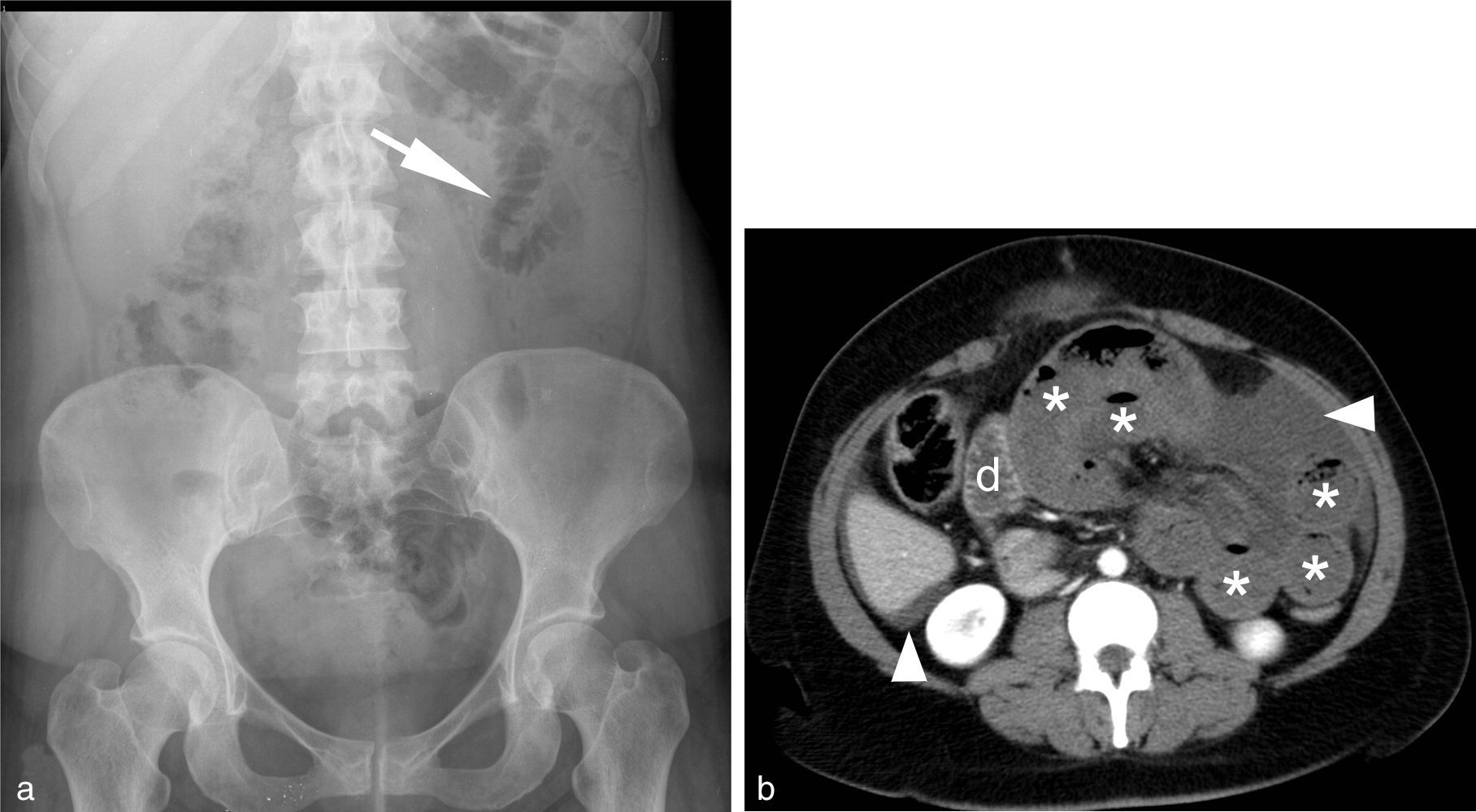
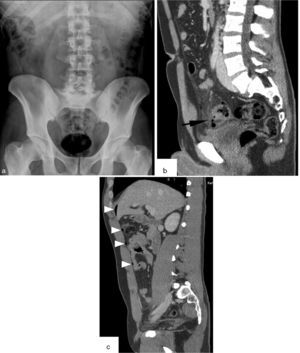
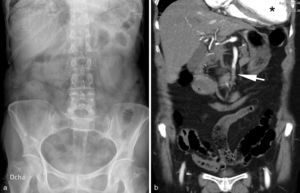
Mujer de 56 años que acude a Urgencias por dolor abdominal difuso y ausencia de expulsión de gases y heces. A la exploración muestra mal estado general con taquicardia e hipotensión, silencio abdominal y palpación de “masa de asas”. La radiografía abdominal (a) no muestra hallazgos llamativos, con excepción de engrosamiento de pliegues en un asa yeyunal situada en el cuadrante superior izquierdo (flecha). b) Tomografía computarizada (plano axial) en fase portal (70 sg) del abdomen medio, que muestra distensión de asas de yeyuno con ausencia de realce mural por hipoperfusión (*) [compárese con el duodeno adyacente (d)]. Líquido intraperitoneal perihepático y entre las asas (puntas de flecha). La cirugía confirmó el diagnóstico de obstrucción intestinal por brida complicada con estrangulación; se resecaron 55cm de intestino delgado necrótico.
Los hallazgos incidentales son especialmente frecuentes cuando se parte de una indicación incorrecta. Su valoración puede proporcionar una respuesta clínica errónea o inadecuada, desviando el manejo del paciente hacia líneas de investigación o pautas de manejo clínico alejadas de su problema real, con retrasos diagnósticos o tratamientos inadecuados y mayor morbimortalidad. El porcentaje de hallazgos erróneos para la RA se ha situado en algunos trabajos en torno al 19%21, y en otros ha llegado a superar a la información útil en una proporción de 3:230.
La exclusión de una patología prevalente o especialmente grave agiliza el funcionamiento de los SU y propicia el alta precoz, siendo una de las aplicaciones actuales de las técnicas de imagen diagnóstica más resolutivas. No es tampoco el caso de la RA, técnica muy poco útil para identificar diagnósticos no sospechados26. A pesar de ello, es frecuente su empleo como herramienta de cribado de normalidad. Stower et al.,31 encontraron que el 60,8% de RA solicitadas en su serie lo fueron para excluir patología grave. Esta práctica somete al paciente a molestias innecesarias, es potencialmente peligrosa y debe desaconsejarse. Es bien conocido que una radiografía normal no permite asegurar normalidad ni excluir patología grave21 (figs. 2 y 3). El 72% de los pacientes con RA normal de Kellow et al.,16 mostraron alguna alteración tras realizar otras técnicas de imagen, por lo que desaconsejan su empleo para excluir patología abdominal. Casi la mitad (46%) de los casos mostraron hallazgos inespecíficos en la RA y, de ellos, se identificaron alteraciones posteriormente en un 78%. Simeone et al.,32 descubren información útil por ecografía, predominantemente de origen biliar, en el 20% de pacientes con dolor abdominal y RA negativa.
La dosis de radiación administrada es otro aspecto que hay que considerar en la evaluación de una técnica de imagen médica. Toda exposición a radiación ionizante debe justificarse por un beneficio potencial, y aunque la dosis de una RA no es muy elevada para una exploración individual (0,7-1,3 mSv), 40 veces la de una radiografía de tórax o 4 meses de radiación de fondo33, cobra relevancia desde un planteamiento poblacional, máxime considerando la probabilidad de proyecciones adicionales25,34,35. La radiación debida a radiografía convencional ha descendido en los últimos años35, pero la RA continúa siendo una de las cuatro indicaciones más frecuentes en este grupo36. Supone el 2,93% de procedimientos radiológicos realizados en el Reino Unido, responsable del 4,42% de la dosis total37. La progresiva accesibilidad desde Urgencias a las técnicas de TC de baja y ultrabaja dosis, por debajo de 4 y 2 mSv, desplazará previsiblemente el empleo de la RA hacia estas técnicas34.
El coste económico es otro argumento de evaluación, y aunque la RA es una exploración relativamente barata, en torno a 30-40 €, la reducción de exploraciones innecesarias junto con otros costes, directos, como tiempos de técnico y radiólogo o indirectos, como test de embarazo previo a pacientes jóvenes, suponen un ahorro anual que para el Reino Unido se ha estimado en 50-60 millones de libras15,25.
RA en las causas habituales de dolor abdominal. ¿Cambia algo?Obstrucción intestinalAlrededor de 7% de pacientes con dolor abdominal agudo tendrán OI5. La evaluación clínica tiene limitaciones en su valoración, pero proporciona información (distensión abdominal, aumento de ruidos intestinales, vómitos, edad>50 años) que mejora la sensibilidad y el valor predictivo de la RA en el diagnóstico de OI5,14,19. Su etiología más frecuente son las adherencias peritoneales y las hernias, y un diagnóstico y tratamiento precoces evitan la isquemia intestinal, mejorando la morbimortalidad. La OI ha sido una de las indicaciones clásicas para la RA, que es diagnóstica en un 50-60% de los casos, dudosa en un 20-30% y confusa en 10-20%38. La sensibilidad de la RA para diagnosticar OI oscila entre el 46% y el 90.8% en las diferentes series, con especificidad próxima al 50%. Tiene limitaciones importantes en la determinación del nivel, causa de la obstrucción y presencia de estrangulación5,39. Hoy, la TCMC contesta todas estas preguntas con sensibilidad y especificidad próximas al 100%7, y es la técnica inicial de elección ante la sospecha de OI, como reconocen las guías de la ACR. Esta afirmación también sirve para los casos de obstrucción del colon, donde la RA puede ser confusa o no concluyente, retrasando el tratamiento. La TC no solo realiza un diagnóstico más preciso, sino que la información adicional que aporta puede modificar el tratamiento en uno de cada cinco casos40 (fig. 5).
Perforación de víscera huecaNo existe evidencia científica que soporte el empleo de la RA ante la sospecha de perforación visceral2. Aunque en condiciones ideales puede detectarse por radiografía desde 1 cc de gas intraperitoneal libre41, la realidad puede ser diferente, como refleja la gran variabilidad en las cifras de detección de neumoperitoneo entre los diferentes trabajos y proyecciones radiográficas empleadas. Van Randen et al.13 estiman en un 15% la sensibilidad de la RA para detectar neumoperitoneo; en la serie de Baker et al.,42 la radiografía lo detectó en un 51% de pacientes con perforación visceral demostrada, y Levine et al.43 lo identifican en el 59% de RA en decúbito supino, mientras que Keefe et al.44 lo hacen en el 83%, cifra que aumenta al 85% empleando radiografía de tórax y al 96% con RA en decúbito lateral izquierdo, pero que desciende al 60% y 56% con RA en bipedestación y decúbito supino, respectivamente45. Otros trabajos no encuentran diferencias en el valor predictivo positivo de la exploración clínica para neumoperitoneo tras realizar RA13. Este bajo rendimiento diagnóstico, inherente a las limitaciones propias de la radiografía, empeora cuando su calidad técnica es deficiente, por exposición o cobertura anatómica incompletas42. Existen opiniones contrarias46, pero la TCMD es hoy de elección para identificar la presencia, localización y etiología de perforación intestinal, información relevante para un adecuado planteamiento quirúrgico47–50 (fig. 2).
Cólico renalCuando el contexto clínico es típico y existe hematuria, las técnicas de imagen no modifican el manejo terapéutico en ausencia de fiebre, dolor resistente o incertidumbre diagnóstica. No obstante, la gran mayoría de guías y recomendaciones clínicas existentes indican la realización inmediata de una exploración de imagen51. Dicha exploración debería confirmar la presencia de cálculo ureteral e informar sobre su localización, tamaño y composición, así como de la presencia de obstrucción ureteral. En ausencia de litiasis, debería identificar diagnósticos alternativos, como aneurisma de aorta complicado9. La sensibilidad de la RA fluctúa en los diferentes trabajos publicados entre el 44% y el 77%, con especificidad entre el 71% y el 87%, siendo la TCMD su estándar de referencia habitual5,51,52. Cuando existe indicación de imagen suele comenzarse por ecografía en pacientes jóvenes, pero la TC identifica la práctica totalidad de litiasis53 y proporciona la información adicional requerida5. La indicación de RA quedaría reducida al seguimiento de litiasis ureteral diagnosticada por TC o ecografía2.
Apendicitis agudaSe realiza RA al 50-75% de pacientes con sospecha clínica de apendicitis aguda54, a pesar de la evidencia científica existente en contra de su empleo2. Un diagnóstico clínico concluyente no precisa de confirmación por imagen2,19, y en los casos dudosos, el rendimiento diagnóstico de la ecografía y la TC es muy superior55. La ecografía es el método inicial de elección, especialmente en niños y mujeres en edad fértil; la RM es una alternativa en embarazadas con ecografía no concluyente.
Diverticulitis, pancreatitis y colecistitis agudaLa diverticulitis aguda no asocia semiología útil en la RA, por lo que no tiene ninguna indicación. Cuando se precisa confirmar el diagnóstico y detectar posibles complicaciones se emplea la TC. Más allá de la presencia de un “asa centinela” o del signo del “colon cortado”, que pueden sugerir el diagnóstico de pancreatitis aguda, la RA no presenta hallazgos específicos de esta entidad clínica, por lo que su empleo no está indicado. La última revisión de la guía de Atlanta56 desaconseja el empleo de técnicas de imagen, incluida la TC, durante la primera semana, excepto en casos de diagnóstico clínico-bioquímico dudoso o para excluir alternativas como perforación intestinal o trombosis mesentérica. Tampoco en los casos de patología biliar aguda tiene la RA indicación como método diagnóstico inicial, siendo la ecografía de elección ante sospecha de colecistitis aguda no complicada4.
Isquemia intestinalLa identificación de gas en la pared intestinal o en las ramas portales por RA, clásicamente considerada patognomónica de isquemia mesentérica, es un hallazgo infrecuente que, cuando menos, denota enfermedad avanzada26. El empleo creciente de TC abdominal ha propiciado la visualización de gas portal en situaciones más “benignas”, pero su detección por radiografía asocia un elevado riesgo de isquemia y una mortalidad del 75%, por lo que se recomienda laparotomía inmediata, incluso en ausencia de clínica sugestiva57. No obstante, una RA puede ser normal incluso en presencia de isquemia intestinal extensa26 (fig. 3).
Cuerpos extraños. Catéteres intraabdominalesSon causa de dolor abdominal especialmente en la edad pediátrica. La sensibilidad de la RA es del 90%, con especificidad del 100%5,17, lógicamente en dependencia de su naturaleza. Tales cifras aconsejan mantener su empleo en este contexto clínico, si bien la RA debe reservarse para aquellos casos donde la demostración del cuerpo extraño tenga relevancia clínica, como pilas o tóxicos, o forense, o bien cuando el paciente sea sintomático5,9. Idéntico planteamiento cabe hacer con la monitorización de catéteres abdominales16.
Alternativas y pautas de actuaciónSi la RA fuese hoy una tecnología nueva, sería difícil justificar su introducción clínica. Puede afirmarse con Gans et al. que su papel en adultos con dolor abdominal agudo es hoy nulo5. Greene propuso en 1986 reducir su empleo urgente, evitándola en situaciones clínicas donde la probabilidad de hallazgos radiológicos sea mínima, en mujeres en edad fértil, salvo indicación clara y siempre habiendo excluido gestación, y cuando no vaya a modificar el manejo clínico. Propone no realizar sistemáticamente la serie abdominal, sino analizar primero la proyección en decúbito supino, complementada eventualmente con tórax en bipedestación, y decidir la necesidad de proyecciones adicionales58. Una adecuada orientación clínica y analítica, seguida de ecografía y TC cuando esta sea negativa, constituye hoy la mejor pauta de manejo de la patología abdominal urgente. Mientras esta idea se generaliza, son factibles algunas líneas de actuación por parte de los radiólogos, entre otras:
- •
Reconocer y publicitar la demanda excesiva, frecuentemente injustificada, de la RA en Urgencias.
- •
Analizar las causas de su popularidad entre los clínicos y sus posibles riesgos (tabla 1).
Tabla 1.Problemas derivados del empleo injustificado de radiografía de abdomen en Urgencias
• Aumento no justificado de dosis de radiación • Molestias para el paciente • Incremento innecesario de costes sanitarios: –Directos: obtención (tubo, instalaciones, PACS), tiempo de TER y radiólogo –Indirectos: test de embarazo en mujer joven previo a radiografía de abdomen –De oportunidad: desvío de recursos hacia técnicas poco rentables, privando a otras que sí lo son o al perfil de paciente adecuado • Errores diagnósticos por resultado positivo irrelevante o falso negativo. Hallazgos incidentales que propician el manejo erróneo o retrasan el diagnóstico. PACS: Picture Archiving and Communication System; TER: técnico especialista en radiodiagnóstico.
- •
Desarrollar e implantar planes de formación para médicos noveles y fomentar el diálogo constructivo en sesiones multidisciplinares con los médicos “sénior”, fomentando el papel del radiólogo como consultor.
- •
Desarrollar líneas de investigación de ámbito local, nacional e internacional que aclaren las pautas de empleo de la RA (tabla 2). Plasmarlas en guías y recomendaciones clínicas.
- •
Controlar la demanda de este tipo de exploraciones, así como la calidad de los informes, que no deben quedar a merced de los clínicos bajo la consideración de una “técnica menor”.
Estas propuestas persiguen racionalizar el empleo de la RA, limitando su uso y ofreciendo a los pacientes técnicas alternativas de mayor rendimiento diagnóstico, con el fin de agilizar el proceso asistencial y, a la postre, reducir dosis de radiación, costes y molestias innecesarias.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Autoría- 1.
Responsable de la integridad del estudio: JMAM, MMDG, PPH.
- 2.
Concepción del estudio: JMAM, PPH.
- 3.
Diseño del estudio: JMAM.
- 4.
Obtención de los datos: CRT, DMM.
- 5.
Análisis e interpretación de los datos: CRT, JMAM.
- 6.
Tratamiento estadístico. NA.
- 7.
Búsqueda bibliográfica: CRT, DMM, JMAM, PPH.
- 8.
Redacción del trabajo: JMAM, MMDG.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: JMAM, MMDG, CRT, DMM, PPH.
- 10.
Aprobación de la versión final: JMAM, MMDG, CRT, DMM, PPH.
Los autores declaran no tener ningún conflicto de intereses económicos relacionados con este artículo.
Se trata de un trabajo de actualización realizado exclusivamente para la revista Radiología, en el que no se utiliza ningún material proveniente de alguna publicación previa, si bien algunos conceptos recogidos figuran también en el libro de resúmenes del IV Congreso SERAU 2013 “Radiología de urgencias. La oportunidad en la crisis”.






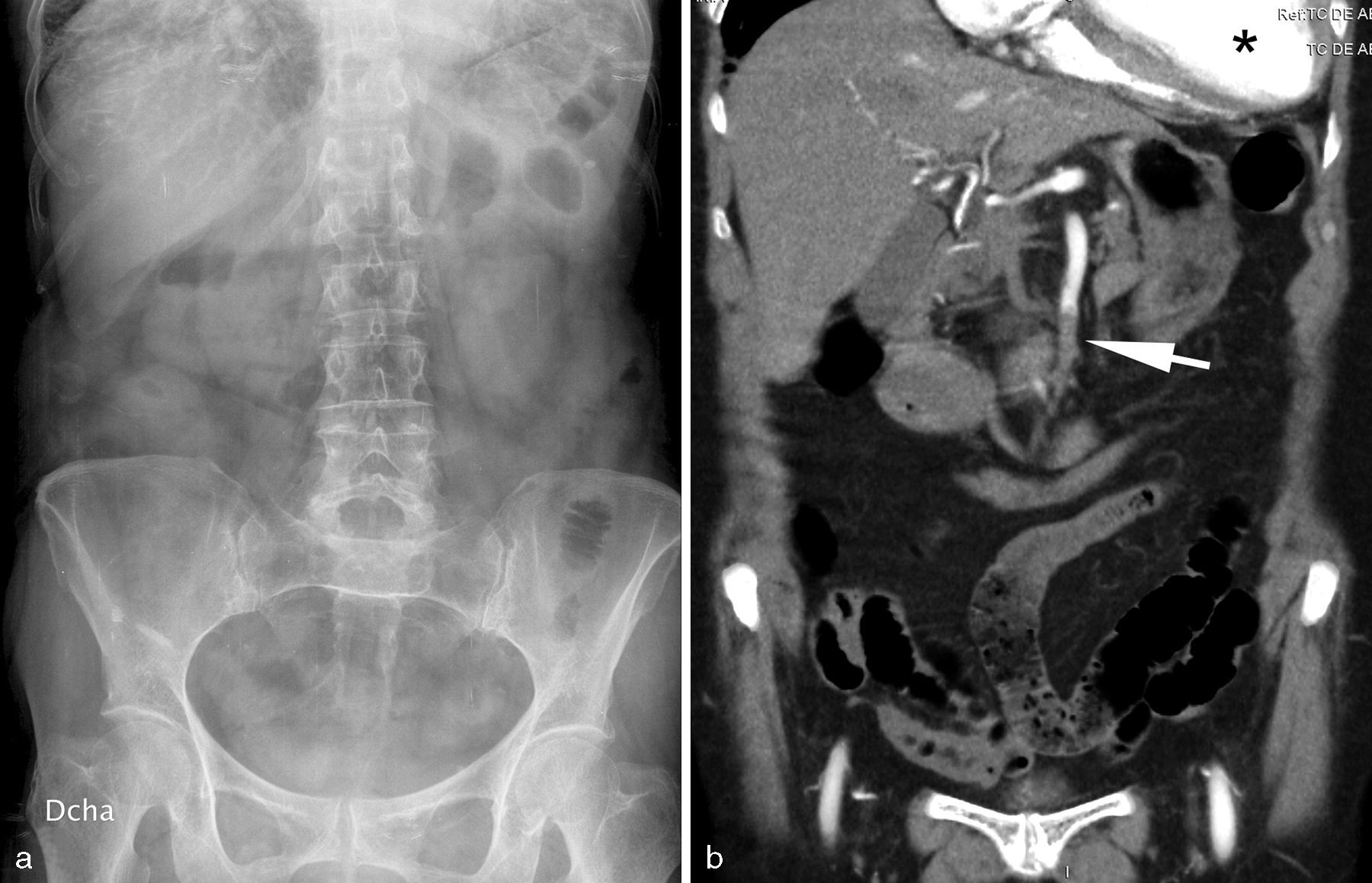


![Mujer de 56 años que acude a Urgencias por dolor abdominal difuso y ausencia de expulsión de gases y heces. A la exploración muestra mal estado general con taquicardia e hipotensión, silencio abdominal y palpación de “masa de asas”. La radiografía abdominal (a) no muestra hallazgos llamativos, con excepción de engrosamiento de pliegues en un asa yeyunal situada en el cuadrante superior izquierdo (flecha). b) Tomografía computarizada (plano axial) en fase portal (70 sg) del abdomen medio, que muestra distensión de asas de yeyuno con ausencia de realce mural por hipoperfusión (*) [compárese con el duodeno adyacente (d)]. Líquido intraperitoneal perihepático y entre las asas (puntas de flecha). La cirugía confirmó el diagnóstico de obstrucción intestinal por brida complicada con estrangulación; se resecaron 55cm de intestino delgado necrótico. Mujer de 56 años que acude a Urgencias por dolor abdominal difuso y ausencia de expulsión de gases y heces. A la exploración muestra mal estado general con taquicardia e hipotensión, silencio abdominal y palpación de “masa de asas”. La radiografía abdominal (a) no muestra hallazgos llamativos, con excepción de engrosamiento de pliegues en un asa yeyunal situada en el cuadrante superior izquierdo (flecha). b) Tomografía computarizada (plano axial) en fase portal (70 sg) del abdomen medio, que muestra distensión de asas de yeyuno con ausencia de realce mural por hipoperfusión (*) [compárese con el duodeno adyacente (d)]. Líquido intraperitoneal perihepático y entre las asas (puntas de flecha). La cirugía confirmó el diagnóstico de obstrucción intestinal por brida complicada con estrangulación; se resecaron 55cm de intestino delgado necrótico.](https://static.elsevier.es/multimedia/00338338/0000005700000005/v1_201509080019/S0033833815001186/v1_201509080019/es/main.assets/thumbnail/gr5.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)

