El nuevo sistema Coronary Artery Disease Reporting and Data System (CAD-RADS 2.0) aporta aspectos actualizados dirigidos a pacientes sometidos a coronariografía por tomografía computarizada (CTC). Incluye los siguientes ítems: severidad de la estenosis (según las categorías 0, 1, 2, 3, 4A, 4B y 5), carga total de placa coronaria (de P1 a P4), modificadores clásicos (estudio no evaluable, presencia de stents o de injertos), modificadores nuevos (incluyendo pruebas de detección de isquemia por TC, I+ o I−), excepciones y placas de alto riesgo. Se añaden recomendaciones para guiar el manejo del paciente, considerando una prueba funcional para los casos CAD-RADS 3, 4A o 5, y la coronariografía convencional para los casos CAD-RADS 3/I+, 4A, 4B o 5. Los objetivos de este trabajo son estudiar las nuevas modificaciones del nuevo sistema, entender las implicaciones de este en el manejo del paciente y revisar ejemplos de casos didácticos.
The updated Coronary Artery Disease Reporting and Data System (CAD-RADS 2.0) adds new features for patients undergoing coronary CT angiography (CCTA). The following features are included in the new system: stenosis severity (categories 0, 1, 2, 3, 4A, 4B and 5), the overall amount of coronary plaque (from P1 to P4), classic modifiers (the study is not fully evaluable, presence of stents or grafts), new modifiers (if a myocardial ischemia test with CT is performed, I+ or I−), exceptions, and presence of high-risk plaques (HRP). This updated classification adds new features to guide patient management, including functional assessment in cases of CAD-RADS 3, CAD-RADS 4A, 4B and 5, and invasive coronary angiography in cases of CAD-RADS 3/I+, 4A, 4B and 5. This work aims to analyse the new modifications introduced in the updated system, understand the implications in patient management, and review teaching cases.
El valor pronóstico del sistema CAD-RADS (por sus siglas en inglés, Coronary Artery Disease Reporting and Data System) se ha confirmado a través de diversos estudios y se ha demostrado que una puntuación más alta de CAD-RADS se asocia con mayor riesgo de eventos cardiovasculares mayores (major adverse adverse cardiac events [MACE]), incluyendo infarto de miocardio, mortal y no mortal1-5.
La coronariografía por tomografía computarizada (CTC) se considera una prueba de primera línea (claseI) para el estudio de los síndromes coronarios agudos y crónicos por la European Society of Cardiology (ESC), por las NICE guidelines y por la American Heart Association (AHA) Chest Pain Guideline6-8. Se ha establecido la CTC como prueba de elección en pacientes sintomáticos, sobre todo en aquellos con probabilidad pretest baja o intermedia para padecer enfermedad arterial coronaria (EAC)9-11. Esta técnica ha demostrado tener una alta sensibilidad, una alta especificidad y un alto valor predictivo negativo, sobre todo en poblaciones con EAC obstructiva (>50% de estenosis)11-15.
El valor pronóstico de la CTC se ha evaluado con diversos ensayos, demostrando la superioridad de la esta técnica con respecto a las pruebas funcionales (estudio PROMISE [Prospective Multicenter Imaging Study for Evaluation of Chest Pain]16) o la mejoría de la combinación de CTC junto al manejo clínico habitual (estudio SCOT-HEART [Scottish COmputed Tomography of the HEART]17). En el estudio DISCHARGE (Diagnostic Imaging Strategies for Patients with Stable Chest Pain and Intermediate Risk of Coronary Artery Disease) se demostró la superioridad de la CTC respecto a la coronariografía invasiva como estrategia diagnóstica inicial18.
El nuevo sistema CAD-RADS 2.0 se creó en 2022 para estandarizar la redacción de los informes radiológicos de los pacientes sometidos a CTC, y para guiar el manejo de estos pacientes, considerando también nuevas técnicas diagnósticas que se han ido desarrollando19.
Los objetivos de esta revisión son estudiar las modificaciones introducidas en el nuevo sistema CAD-RADS 2.0 con respecto al anterior20,21, entender las implicaciones de esta nueva actualización en el manejo del paciente, y revisar ejemplos de casos didácticos para describir la nueva nomenclatura.
Nomenclatura de CAD-RADS 2.0Incluye las siguientes características:
- •
Severidad de la estenosis.
- •
Carga total de placa coronaria.
- •
Modificadores clásicos.
- •
Modificadores nuevos.
La clasificación CAD-RADS considera la estenosis luminal más severa entre todas las arterias coronarias evaluadas dentro de un mismo individuo. Se utiliza una clasificación desarrollada originalmente por la SCCT (tabla 1)21:
- •
0: no hay estenosis.
- •
1: <25% de estenosis de la luz del vaso.
- •
2: 25-49% de estenosis.
- •
3: 50-69% de estenosis.
- •
4A: 70-99% de estenosis.
- •
4B: estenosis del tronco común izquierdo ≥50% o enfermedad obstructiva de 3vasos con ≥70% de estenosis.
- •
5: 100% de obstrucción (oclusión total).
- •
N: estudio no diagnóstico.
Severidad de la estenosis coronaria
| CAD-RADS | Grado de estenosis coronaria máxima | Interpretación |
|---|---|---|
| 0 | 0% (no hay placa ni estenosis) | Ausencia de EAC |
| 1 | 1-24% (estenosis mínima o placa sin estenosis) | EAC mínima no obstructiva |
| 2 | 25-49% (estenosis leve) | EAC leve no obstructiva |
| 3 | 50-69% (estenosis moderada) | Estenosis moderada |
| 4 | A - estenosis 70-99%B - estenosis del tronco común izquierdo ≥50% o enfermedad obstructiva de 3 vasos (≥70% de estenosis) | Estenosis severa |
| 5 | 100% (oclusión total) | Oclusión coronaria total (o subtotal) arterial |
| N | Estudio no diagnóstico | No se puede excluir EAC obstructiva |
EAC: enfermedad arterial coronaria.
La clasificación de la estenosis tiene en cuenta aquellos vasos de más de 1,5mm de diámetro. La categoría CAD-RADS1 también incluye la presencia de placa con remodelado positivo y sin evidencia de estenosis.
Algunos estudios que han valorado el papel de la inteligencia artificial (IA) en el estudio de la EAC, como CLARIFY (CT EvaLuation by ARtificial Intelligence ForAtherosclerosis, Stenosis and Vascular MorphologY), han demostrado buena concordancia de softwares de IA en la categorización CAD-RADS con lectores expertos, con la ecografía intravascular coronaria (intravascular ultrasound [IVUS]) y con la coronariografía convencional, sobre todo en aquellas categorías CAD-RADS3 y superiores22,23.
Carga total de placa coronariaLa carga total de placa coronaria (P) varía desde P1 a P4, y entre las posibilidades de estimarla, considera la puntuación de calcio de la arteria coronaria (coronary artery calcium [CAC]), la puntuación según los segmentos coronarios afectados (SIS) o la puntuación visual según la carga global de placa. Se trata de una de las nuevas actualizaciones del sistema (tabla 2)19:
- •
Puntuación de calcio de la arteria coronaria (CAC): se cuantifica según el método de Agatston, comparando la puntuación con sujetos de la misma edad, sexo y etnia. Se basa en la identificación de depósitos cálcicos en las paredes coronarias, con una densidad ≥130unidades Hounsfield (UH)24 y con un área ≥1mm2 en el estudio TC precontraste, compatible con placa calcificada. Según la puntuación, se otorgará un valor de P diferente:
- ∘
P1: puntuación de 1-100.
- ∘
P2: puntuación de 101-300.
- ∘
P3: puntuación de 301-999.
- ∘
P4: Puntuación de ≥ 1000.
- ∘
Carga total de placa coronaria
| Carga total de placa coronaria | CAC (coronary artery calcium) | SIS (segment involvement score) | Score visual | |
|---|---|---|---|---|
| P1 | Leve | 1-100 | ≤ 2 | 1-2 vasos con leve cantidad de placa |
| P2 | Moderado | 101-300 | 3-4 | 1-2 vasos con moderada cantidad de placa; 3 vasos con leve cantidad de placa |
| P3 | Severo | 301-999 | 5-7 | 3 vasos con moderada cantidad de placa; 1 vaso con severa cantidad de placa |
| P4 | Extenso | ≥ 1000 | ≥ 8 | 2-3 vasos con severa cantidad de paca |
Puesto que no tiene en cuenta las placas no calcificadas, no debe usarse de forma aislada y debe combinarse con otros ítems. En otras palabras, la categoría «P», basada en la puntuación de calcio, permanecerá igual si no se observa placa no calcificada, o puede aumentar después de añadir información sobre la carga total de placa no calcificada si la hubiera, como se expone a continuación.
- •
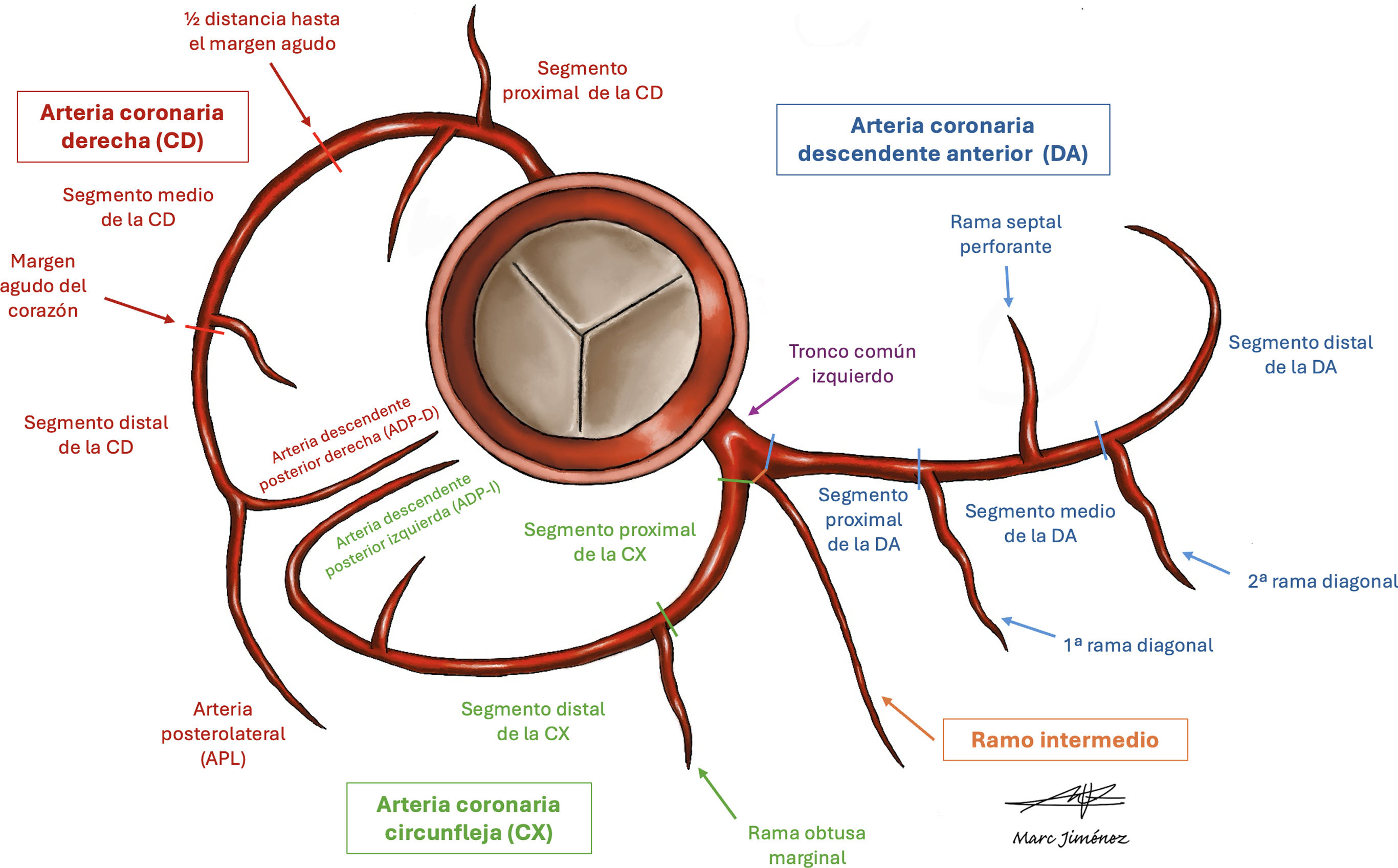
Puntuación según los segmentos coronarios afectados (segment involvement score [SIS]): se puede calcular asignando una puntuación de 1 a cada uno de los 16 segmentos coronarios que tengan al menos alguna placa, ya se calcificada o no calcificada25. Esta división segmentaria está basada en el modelo propuesto originariamente por la Society of Cardiovascular Tomography (SCCT)25,26 (fig. 1). Se establecen diferentes puntos de corte para cada grado de P.
- ∘
P1: ≤ 2 segmentos afectados.
- ∘
P2: 3-4 segmentos afectados.
- ∘
P3: 5-7 segmentos afectados.
- ∘
P4: ≥ 8 segmentos afectados.
- ∘
Una mayor puntuación de SIS se ha asociado con un incremento del riesgo de eventos cardiovasculares y de MACE27,28. En EAC no obstructiva (estenosis <50%), presentar mayor número de segmentos afectados (>4) se ha asociado con un riesgo aumentado de muerte cardiovascular o de infarto de miocardio29.
- •
Estimación visual de la carga global de placa: se basa en una estimación cualitativa de la cantidad de placa calcificada y no calcificada en cada vaso coronario. Tiene en cuenta el número de vasos afectados y la cantidad de placa:
- ∘
P1: 1-2 vasos con leve cantidad de placa.
- ∘
P2: 1-2 vasos con moderada cantidad de placa; 3 vasos con leve cantidad de placa.
- ∘
P3: 3 vasos con moderada cantidad de placa; 1 vaso con severa cantidad de placa.
- ∘
P4: 2-3 vasos con severa cantidad de placa.
- ∘
Una mayor puntuación en la estimación visual se ha mostrado como un predictor de mortalidad global, independiente de la edad del paciente27.
Se muestran ejemplos de cómo utilizar las categorías P en las figuras 2 y 3. No existe, en el momento actual, un consenso sobre la mejor técnica, entre las tres, para determinar la carga total de placa coronaria19,30. Las recomendaciones de las categorías P según CAC o SIS han sido validadas por evidencia previa según la SCCT31. El registro multicéntrico CONFIRM demostró que la presencia de EAC tanto obstructiva como no obstructiva se asocia con mayor riesgo de mortalidad, otorgando valor pronóstico a otros factores más allá de la estenosis coronaria32. Estudios posteriores muestran que una mayor carga de placa coronaria, en global, predice mejor el riesgo de MACE, por encima del porcentaje de estenosis de la placa aislada, recomendándose su evaluación especialmente en individuos sin EAC obstructiva16,31,33-35.
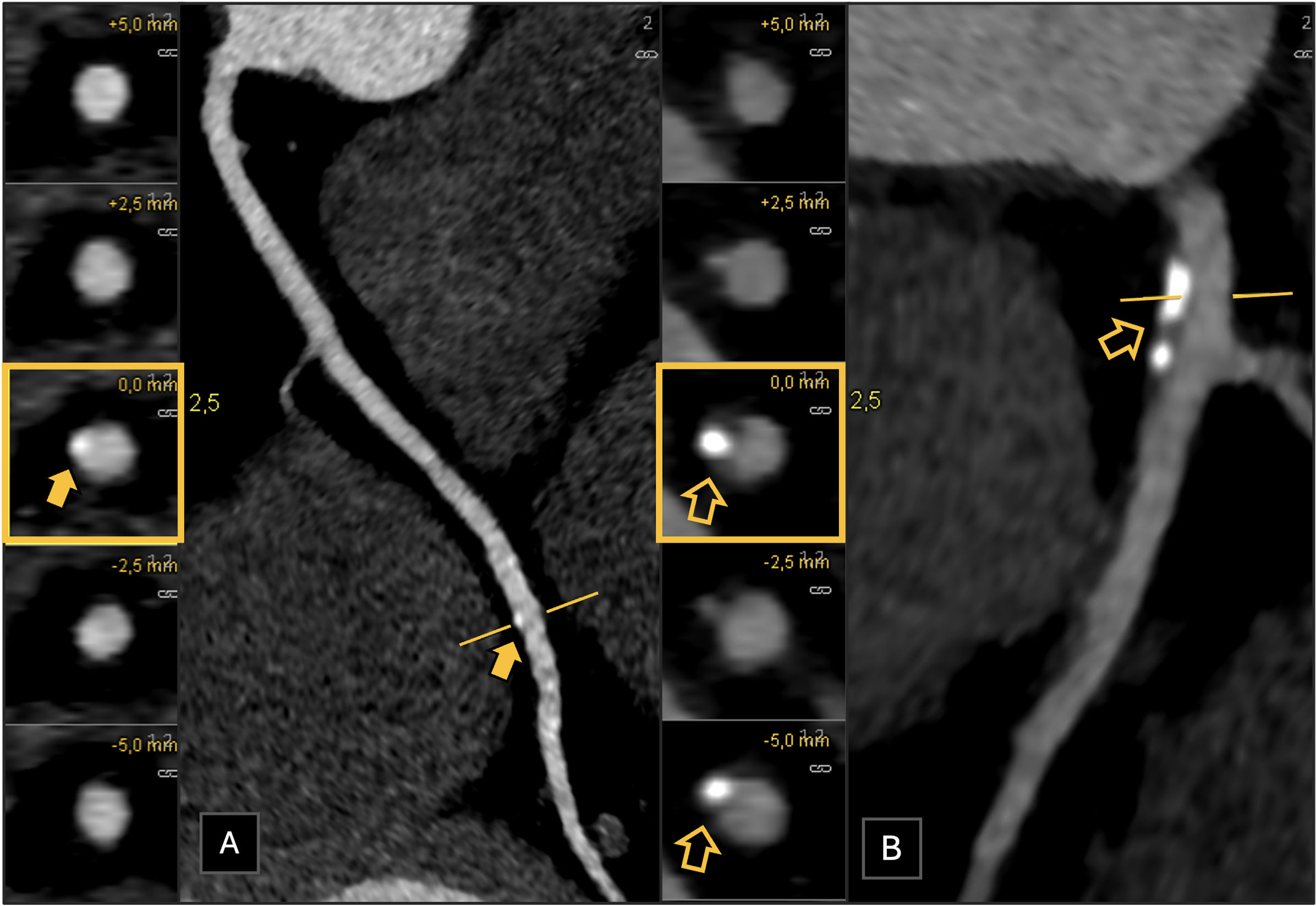
Paciente que acude al servicio de urgencias con dolor torácico atípico. A)Reconstrucción planar curva de la arteria coronaria derecha (CD). B)Reconstrucción planar curva del tronco principal izquierdo y de la arteria coronaria descendente anterior (DA). La CTC muestra estenosis menor del 25% en el segmento distal de la arteria CD (A, placa calcificada, flecha), tronco principal izquierdo y segmento proximal de la arteria DA (B, placa calcificada y no calcificada, flechas huecas). El paciente fue clasificado como CAD-RADS 1/P2.
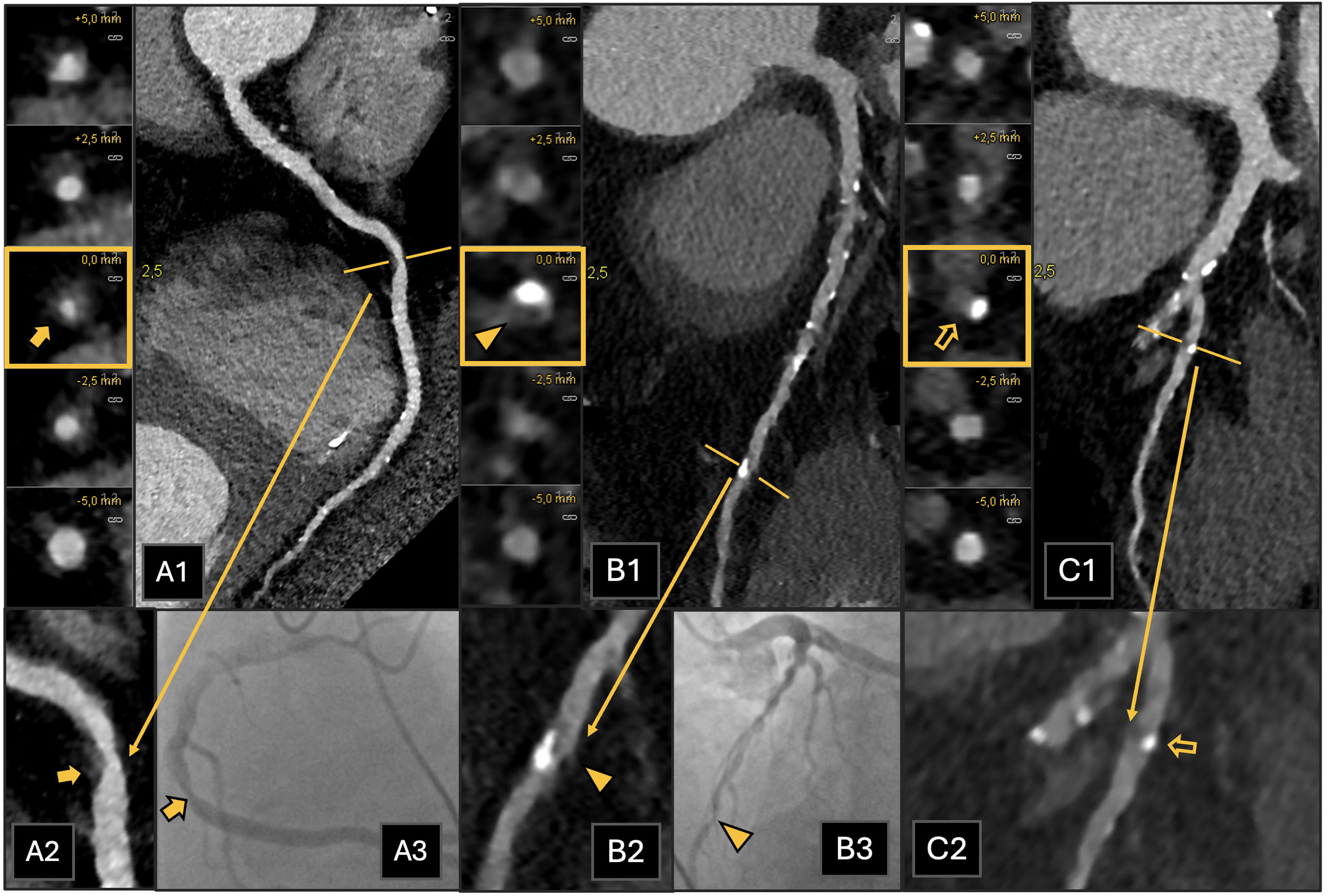
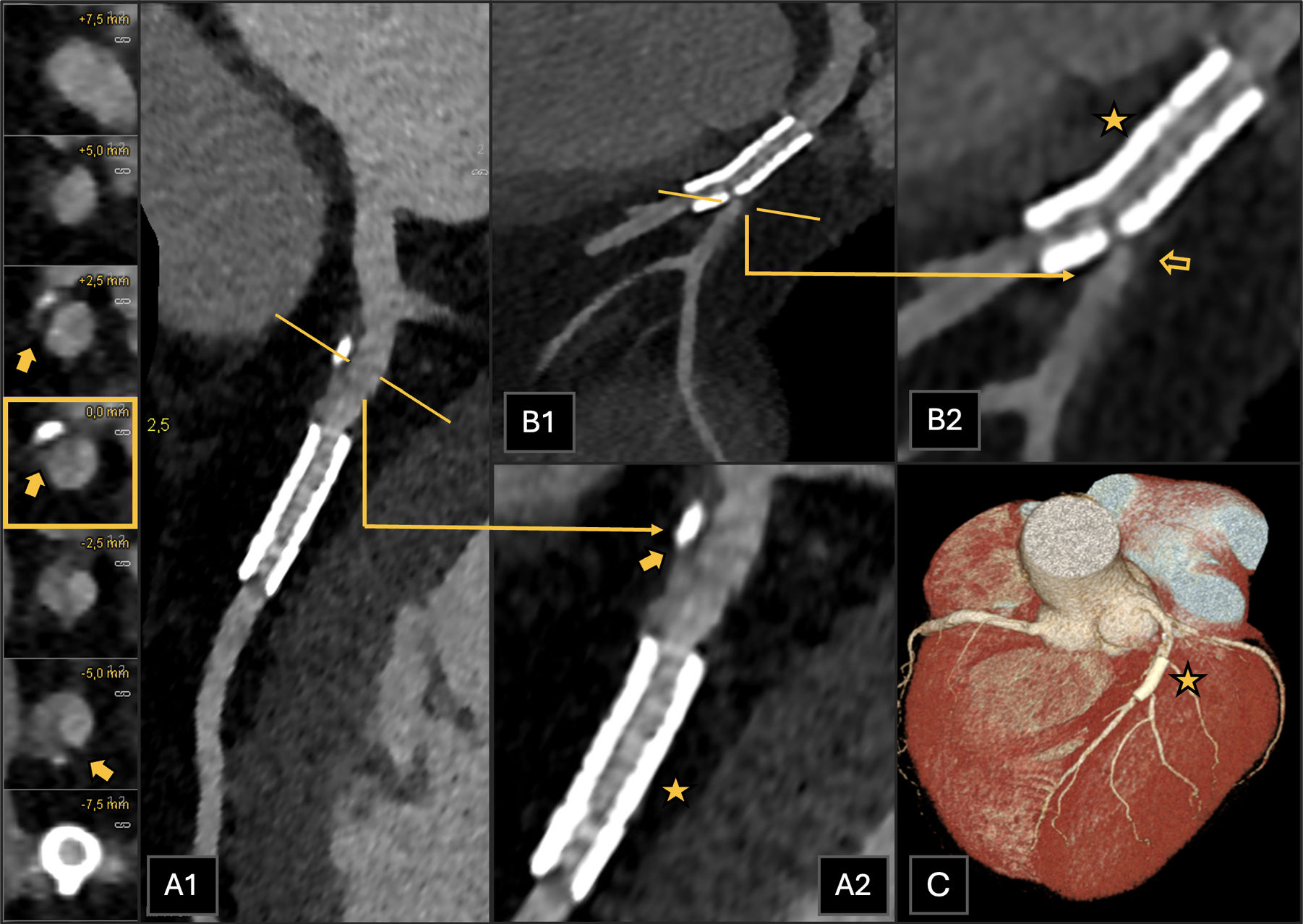
Paciente con dolor torácico agudo. A)Reconstrucción planar curva de la arteria CD. B)Reconstrucción planar curva de la arteria coronaria DA. C)Reconstrucción planar curva de la segunda rama diagonal. La CTC muestra una estenosis del 70-99% (CAD-RADS 4B) en el segmento medio de la ACD (A1 y A2, placa no calcificada, flecha coloreada) y en el segmento distal de la ADA (B1 y B2, placa no calcificada, punta de flecha). Estos hallazgos se corroboraron con la coronariografía que se realizó posteriormente (A3 y B3, respectivamente). También se observa estenosis del 70-99% en la segunda rama diagonal (C1 y C2, placa mixta calcificada y no calcificada, flecha vacía). Por lo tanto, tres vasos se encuentran afectados, con cantidad severa de placa coronaria (P4). El paciente fue clasificado como CAD-RADS 4B/P4.
Recientemente se ha objetivado una mayor concordancia del SIS con un sistema cuantitativo de IA, en comparación con el CAC o el Score visual36. Diversos trabajos han demostrado buena concordancia, en general, entre sistemas de IA con lectores expertos y con IVUS en la valoración de volumen total de placa coronaria, calcificada y no calcificada22,23,37.
Modificadores clásicosLas siguientes características ya estaban incluidas en el sistema CAD-RADS anterior20,21:
- •
El estudio no es completamente evaluable o no diagnóstico (N): suele ser debido a artefactos de movimiento, artefactos por blooming del calcio o por metales, etc. A un paciente con al menos un segmento no evaluable y sin estenosis, o con estenosis mínima o leve en otros segmentos, se le debe adjudicar una puntuación CAD-RADSN. Cuando un segmento no evaluable está presente en una arteria coronaria y se observa una estenosis significativa (>50%) en otro segmento interpretable, dado que la puntuación CAD-RADS depende del grado más alto de estenosis, debe calificarse como CAD-RADS3 y no como CAD-RADSN)19.
- •
Presencia de stents (S): se utiliza en presencia de al menos un stent coronario, independientemente del número y de la ubicación de estos. En la figura 4 se muestra un ejemplo de un paciente con un stent.
Figura 4.Paciente que acude para revisión tras colocación de stent. A)Reconstrucción planar curva de la arteria DA. B)Reconstrucción planar de la arteria DA, de la segunda rama diagonal. Se observa el stent (S) permeable en el segmento medio de la ADA (asterisco). También se objetiva estenosis de <25% en el segmento proximal de la DA (A1 y A2, placa mixta calcificada y no calcificada, flecha coloreada) y del 25-49% (CAD-RADS 2) en el origen de la segunda rama diagonal (B1 y B2, placa no calcificada, flecha vacía). Por lo tanto, al menos un segmento presentaba leve cantidad de placa coronaria (P1). Se muestra la reconstrucción volumétrica del corazón y de las arterias coronarias (C). El paciente fue clasificado como CAD-RADS 2/P1/S.
- •
Presencia de injertos, grafts (G): este modificador indica la presencia de injertos de derivación aortocoronaria.
El grado de reestenosis de los stents o de los injertos aortocoronarios debe evaluarse de manera similar a cualquier arteria coronaria y debe considerarse para la determinación de la categoría CAD-RADS.
Modificadores nuevosLa nueva versión CAD-RADS ha incluido dos nuevos modificadores: isquemia (I) y excepciones (E)19,30.
- •
Modificador I (isquemia): se utiliza después de realizar una prueba de isquemia, ya sea TC de estrés de perfusión miocárdica (TCP) o TC con reserva fraccional de flujo (TC-RFF).
- ∘
TC de estrés con perfusión miocárdica (TCP). Su uso se encuentra estandarizado por la SCCT y se realiza siguiendo sus recomendaciones38,39. Esta técnica requiere el empleo de un agonista selectivo del receptor de la adenosina para realizar el estrés cardiaco40-42. La TCP ha demostrado una alta precisión en comparación con la tomografía computarizada por emisión de fotón único (SPECT), la resonancia magnética cardíaca (RMC), el cateterismo cardíaco, la tomografía por emisión de positrones (PET) y la reserva fraccional de flujo invasiva (RFF)43-45. También se ha establecido la precisión diagnóstica y pronóstica de la combinación de TCP y CTC, por encima de la CTC aislada39,46.En la interpretación de la TCP, se considera que un segmento miocárdico está hipoperfundido cuando presenta una atenuación ≤90unidades Hounsfield (UH) o cuando existe una diferencia de 20-25UH respecto a los segmentos bien perfundidos, aunque no existen puntos de corte claramente definidos47,48. También se considera isquemia positiva cuando el flujo sanguíneo miocárdico relativo en el segmento afecto es <0,75 respecto al flujo del miocardio sano49.La TCP puede excluir isquemia miocárdica cuando existe estenosis coronaria moderada (50-69%) o ante la sospecha de estenosis coronaria grave (>70%) con placas densas calcificadas o mixtas19. Sin embargo, la SCCT recomienda el uso de TCP en aquellas estenosis del 30-90%, sobre todo en individuos con enfermedad multivaso50. Cuando se realiza TCP, la isquemia objetivada se define siguiendo el territorio irrigado por cada arteria coronaria (fig. 5), según la división anatómica de los 17 segmentos miocárdicos propuesta por la AHA51.
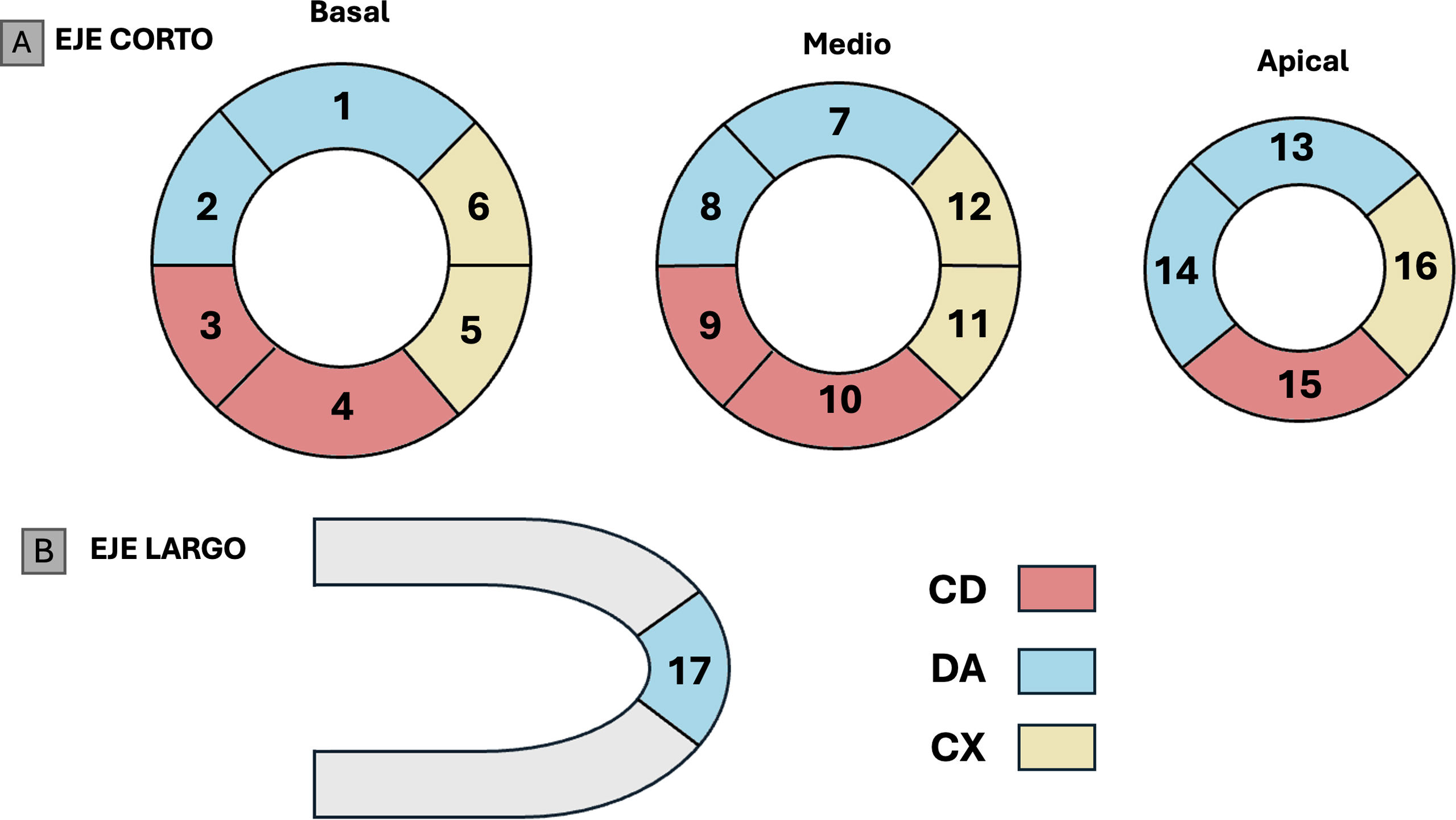
Figura 5.A)En el eje corto del ventrículo izquierdo de la CTC se muestra la división en 16 segmentos (basal, medio y apical). B)El eje largo muestra el ápex (segmento 17). La arteria coronaria descendente anterior (DA) irriga el tabique anterior, la pared anterior del VI y, en la mayoría de los casos, el ápex. La arteria coronaria circunfleja (CX) irriga la pared lateral del VI y la arteria coronaria derecha (CD) irriga los segmentos de la pared inferior y el tabique posterior.
- ∘
TC-RFF: utiliza datos rutinarios de la CTC para crear modelos matemáticos que definan el flujo, la presión y la resistencia coronaria. Una TC-RFF anormal se define como un valor específico de ≤0,75. Se define un resultado normal si el valor es >0,8 y un resultado borderline si el valor está entre 0,76 y 0,852, aunque existe evidencia de que aquellos individuos con obstrucción al flujo coronario por TC-RFF, definida como <0,8, son los que se beneficiarían de la coronariografía53,54. Un valor medio más bajo de TC-RFF se ha correlacionado con mayor carga de placa coronaria, con mayor grado de calcificación de la misma55, y con un riesgo incrementado de MACE28. La AHA recomienda el uso de TC-RFF en aquellas estenosis coronarias del 40-90%8.
- ∘
Si se observa isquemia miocárdica (defecto de perfusión reversible) o isquemia peri-infarto (defecto de perfusión durante el estrés más extenso que el defecto de perfusión debido al infarto), se debe añadir el modificador «I+» a la puntuación CAD-RADS. En caso contrario, se añadirá el modificador «I−» (fig. 6A). Si el estudio es dudoso o no concluyente respecto de la presencia de isquemia, se debe añadir el modificador «I±»19,30. En aquellos casos de TC-RFF en los que se obtengan valores entre 0,76 y 0,8, también se añadirá el modificador «I±»30. En las figuras 7, 8, 9 y 10 se muestran ejemplos de pacientes sometidos a TCP debido a estenosis coronaria significativa (>50%).
- •
Excepciones (E): este modificador se ha incluido para tener en cuenta estenosis no ateroscleróticas de las arterias coronarias que, si bien no son frecuentes, no se suelen reconocer. Incluye disección coronaria, origen anómalo de las arterias coronarias, aneurisma o pseudoaneurisma de la arteria coronaria, vasculitis, fístula de la arteria coronaria, compresión extrínseca de la arteria coronaria, malformación arteriovenosa, etc.19,30.
- •
Placas de alto riesgo (high-risk plaques [HRP]): este concepto ha reemplazado al concepto de «placa vulnerable» acuñado en el anterior sistema19,21. Se definen como placas de alto riesgo (fig. 6B) las siguientes:
- ∘
Placas con remodelado positivo del vaso: placa que sobresale los límites del vaso y se expande exofíticamente.
- ∘
Placas de baja densidad: de contenido graso (<30UH).
- ∘
Placas con calificaciones spotty internas: pequeñas, irregulares y puntiformes.
- ∘
Placas con signo del anillo de servilletero (napkin-ring sign): con un centro de baja densidad rodeado por un anillo de alta densidad.
- ∘
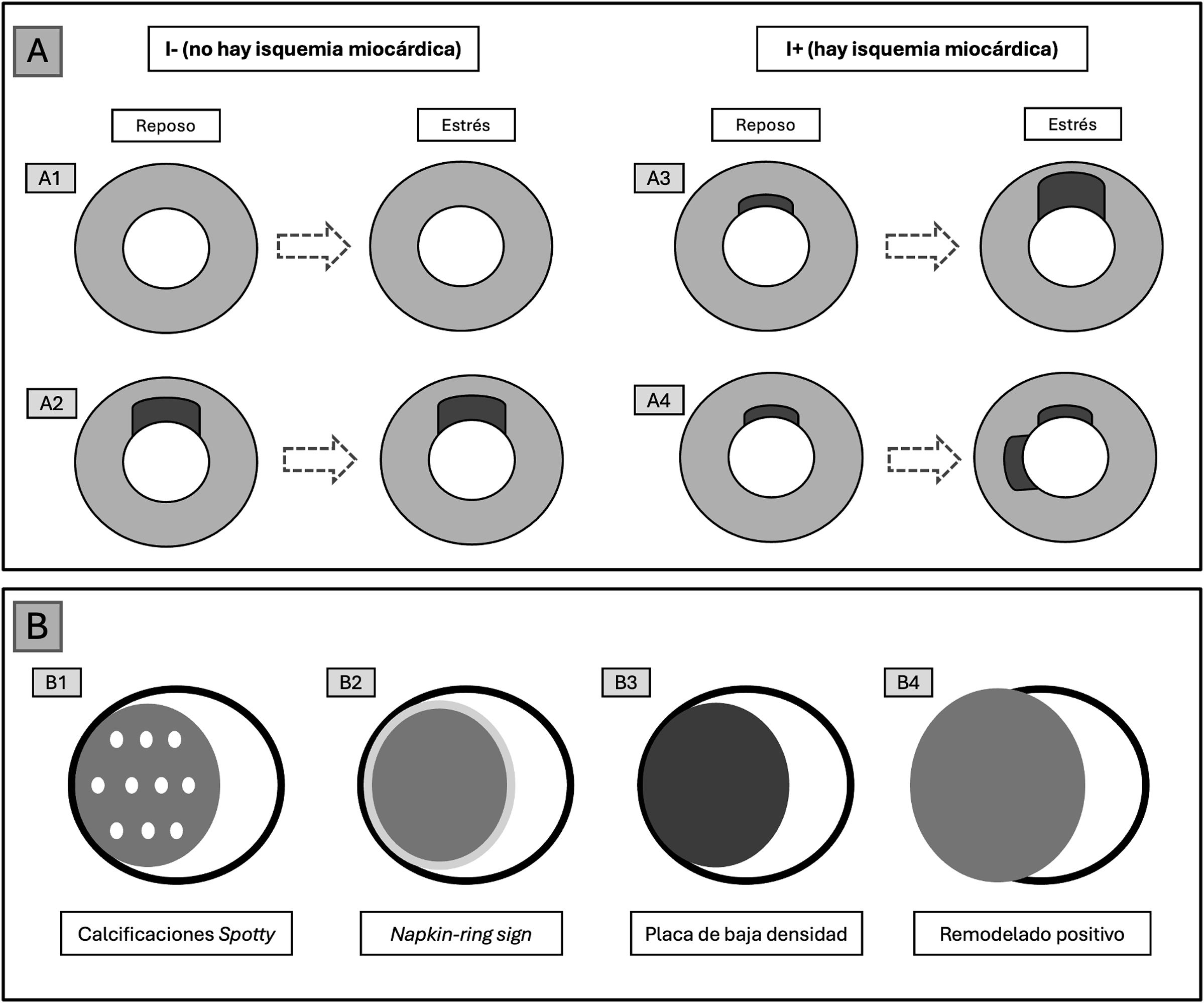
A)Diagrama que muestra la interpretación de los resultados tras la TCP. Se añadirá el modificador «I−» si no se observa ningún segmento con isquemia tras la prueba de estrés (A1) o también si existe un área infartada previamente, que no muestra área de isquemia periinfarto durante la prueba de esfuerzo (A2). En cambio, si durante la prueba de estrés aparece una mayor área de isquemia peri-infarto (A3) o una nueva zona de isquemia en otro segmento independiente del área infartada (A4), se añadirá el modificador «I+». B)Tipos de placas consideradas de alto riesgo (HRP) en la nomenclatura CAD-RADS.
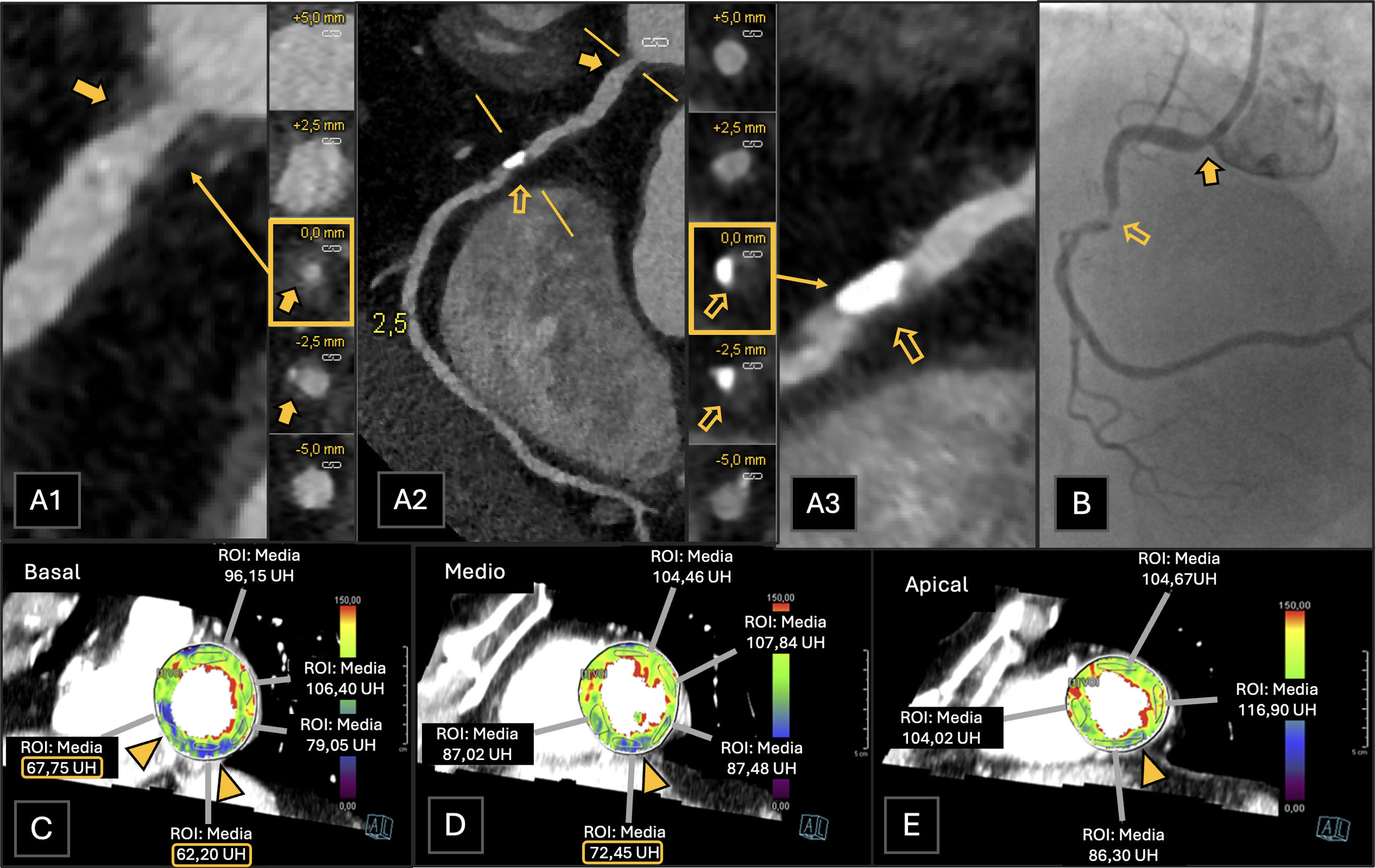
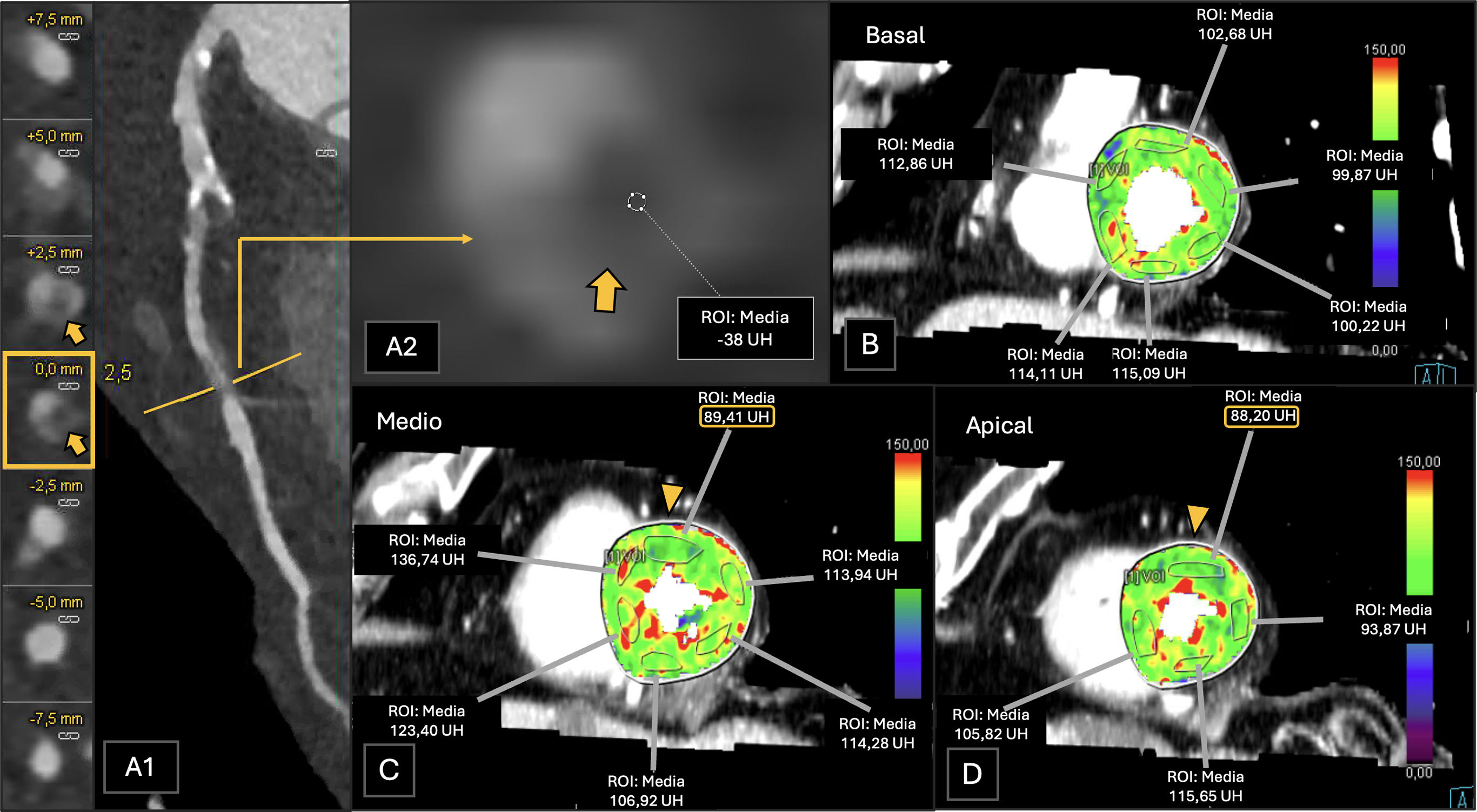
Paciente con angina de esfuerzo al que se le realiza una CTC. A) Reconstrucción planar curva de la arteria CD. B)Coronariografía de la arteria CD. C, D y E)Estudio de TCP. Se observa una estenosis del 50-69% del ostium en la arteria CD (A1, placa mixta calcificada y no calcificada, flecha coloreada) y del 70-99% (CAD-RADS 4A) en el segmento medio de la CD (A3, placa mixta, flecha vacía), hallazgos que también se corroboraron en la coronariografía posteriormente realizada (B, flechas correspondientes). Más de 8 segmentos coronarios se encontraban afectados por placas (P4). La TCP fue positiva para isquemia (I+, puntas de flecha) en los segmentos inferior e inferoseptal basales (C), segmento inferior medio (D) y segmento inferior apical (E), siendo todos ellos territorios irrigados por la ACD. Las medidas de ROI (region of interest, región de interés), medidas en unidades de Hounsfield (UH) de los segmentos isquémicos (círculos), eran significativamente más bajas que las de los segmentos bien perfundidos. El paciente fue clasificado como CAD-RADS 4A/P4/I+.
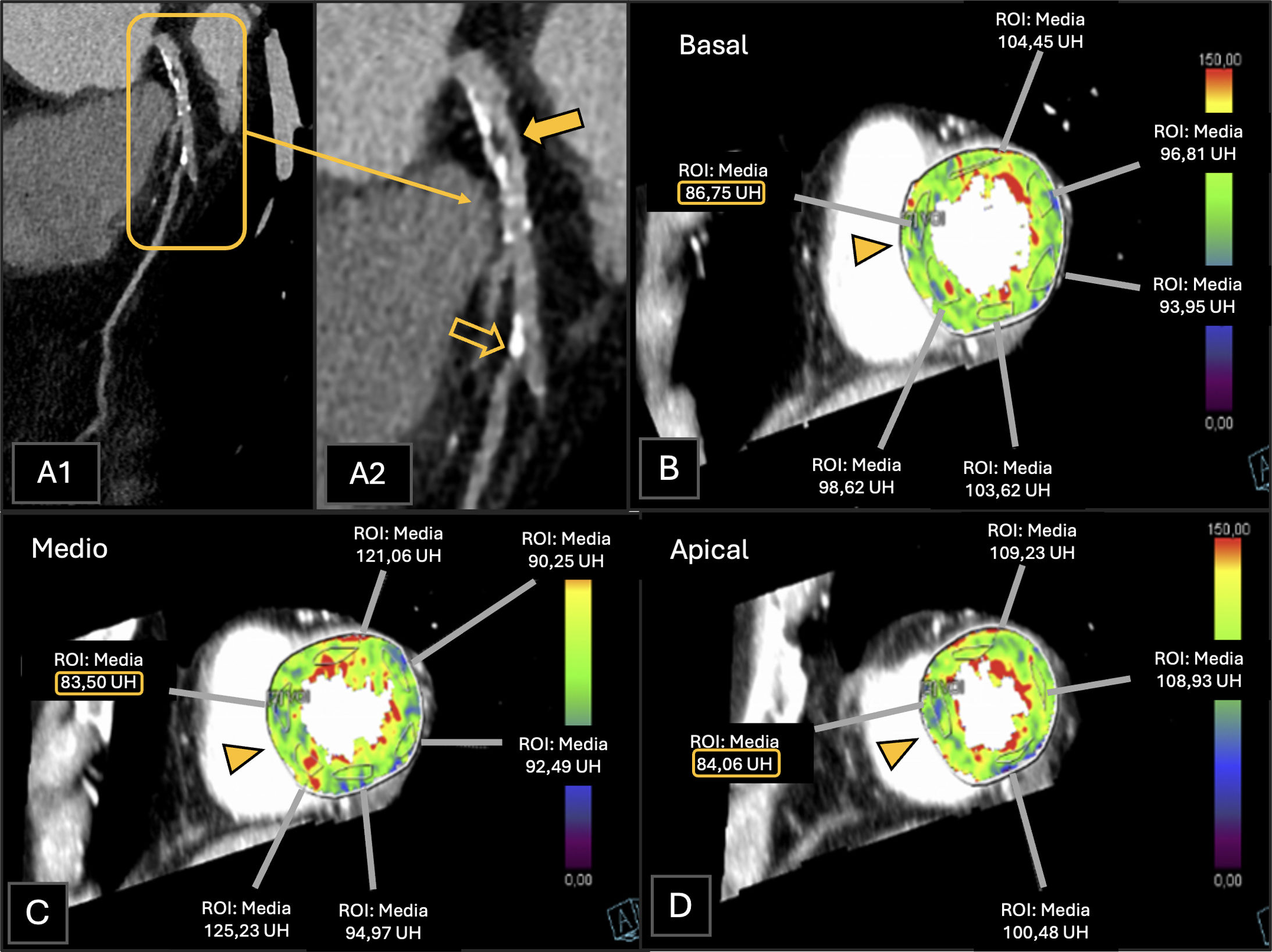
Paciente con diversos factores de riesgo cardiovascular y con múltiples calcificaciones visualizadas en TC torácica previa. A)Reconstrucción planar curva de la arteria DA, de la segunda rama diagonal. B, C y D)Estudio de TCP. La CTC muestra una placa de contenido graso (menos de −30UH, placa de alto riesgo, HRP, A1 y A2), que provoca una estenosis del 70-99% de la segunda rama diagonal de la ADA. La TCP fue positiva para isquemia (I+) en los segmentos anterior medio y anterior apical (C y D), territorios irrigados por la ADA. El paciente fue clasificado como CAD-RADS 4A/HRP/P4/I+. Los hallazgos fueron corroborados en la coronariografía convencional posteriormente realizada (no se muestra).
Paciente con una prueba de esfuerzo positiva por ECG. A)Reconstrucción planar curva de la arteria DA. B, C y D)Estudio de TCP. Se observa una estenosis del 50-69% en el segmento proximal (A1 y A2, placa mixta calcificada y no calcificada, flecha coloreada) y una estenosis del 70-99% en el segmento distal (A1 y A2, placa mixta, flecha vacía) de la arteria DA (CAD-RADS 4A). Más de 8 segmentos coronarios presentaban placas ateroscleróticas (P4). La TCP fue positiva para isquemia (I+) en el territorio de la ADA, específicamente en los segmentos anteroseptales basal (B) y medio (C), y en el segmento septal apical (D) (puntas de flecha y recuadros). El paciente fue clasificado como CAD-RADS 4A/P4/I+. Los hallazgos fueron corroborados en la coronariografía convencional posteriormente realizada (no se muestra).
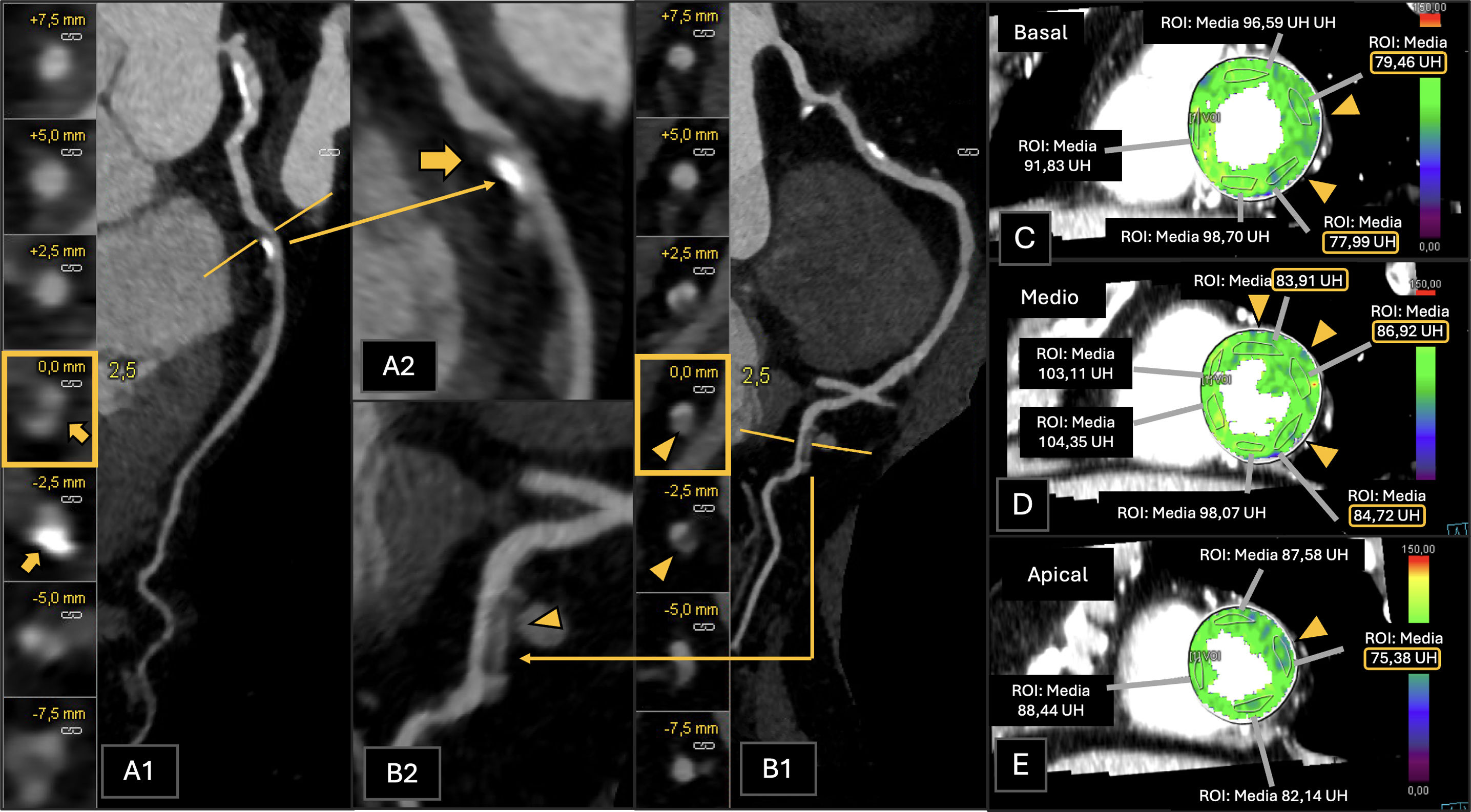
Paciente con factores de riesgo cardiovascular y riesgo intermedio de padecer cardiopatía isquémica. A)Reconstrucción planar curva de la arteria circunfleja (CX). B)Reconstrucción planar curva de la arteria CD, de la arteria posterolateral. La CTC muestra estenosis del 70-99% en el segmento proximal de la arteria CX (A1 y A2, placa mixta calcificada y no calcificada, flecha coloreada) y una estenosis del 50-69% en la arteria posterolateral (B1 y B2, placa mixta calcificada y no calcificada, flecha vacía). Un vaso mostraba cantidad severa de placa (P3). La TCP fue positiva para isquemia (I+), mostrando valores bajos de medidas de ROI en los segmentos anterolateral medio (C), los segmentos anterior, anterolateral e inferoseptal medios (D) y el segmento lateral apical (E), indicando isquemia sobre todo en el territorio de la CX (puntas de flecha y recuadros). El paciente fue clasificado como CAD-RADS 4A/P3/I+. Los hallazgos fueron corroborados en la coronariografía convencional posteriormente realizada (no se muestra).
Un ejemplo de HRP se muestra en la figura 8. En diversos trabajos se ha observado una mayor incidencia de MACE en pacientes que presentaban placas de alto riesgo en el estudio de CTC18,56-59. Recientemente se ha demostrado que aquellos pacientes con CAD-RADS grados de 3 a 4B presentan una mayor proporción de componentes lípidos y fibrolipídicos en placas coronarias que aquellos casos de CAD-RADS grados 1-2 (especialmente si muestran baja carga de placa [P0-P1])55. El estudio CLARIFY mostró una detección similar (82% de concordancia) de placas de alto riesgo por parte de la IA en comparación con lectores expertos y con la IVUS22.
Manejo del paciente según CAD-RADS 2.0. comparación con las guías de la AHA, ESC y SCCTPacientes con dolor torácico estableEn pacientes con dolor torácico estable se sugieren las siguientes recomendaciones según CAD-RADS 2.019:
- •
CAD-RADS 0: medidas tranquilizadoras, a considerar causas no ateroscleróticas que expliquen los síntomas.
- •
CAD-RADS 1 y 2: se recomienda considerar causas no ateroscleróticas de los síntomas, modificación de los factores de riesgo y farmacología preventiva.
- •
CAD-RADS 3 y 4A: se recomienda la modificación de los factores de riesgo, farmacología preventiva y se considera la realización de pruebas funcionales (incluyendo TCP, TC-RFF o ecocardiograma de estrés, SPECT, PET o RMC), para poder identificar una posible lesión específica (no visualizada previamente con CTC), previa a la realización de coronariografía; y en pacientes con síntomas persistentes a pesar del tratamiento médico.
- •
CAD-RADS 4B y 5: se considera la realización directa de coronariografía convencional, terapia antianginosa u otras opciones de revascularización. No obstante, se puede indicar la previa realización de pruebas funcionales si se considera necesario.
Según estas recomendaciones, la coronariografía convencional está favorecida en casos de estenosis severa (>90%), presencia de HRP o test de isquemia positivo (TCP o TC-RFF) que muestre una lesión específica tributaria de revascularización.
Según la AHA, en pacientes con dolor crónico estable y EAC conocida no obstructiva (<50% de estenosis) se recomienda realizar CTC con el fin de detectar nuevas lesiones, para establecer si existe progresión de la existentes o para objetivar si existen placas de alto riesgo (HRP). Por otra parte, en pacientes con EAC conocida obstructiva (≥50% de estenosis) se recomienda intensificar el tratamiento médico. En caso de EAC de alto riesgo o angina frecuente, se recomienda realizar coronariografía convencional y, en casos seleccionados, CTC previa a la revascularización. En caso de no poseer EAC de alto riesgo o angina frecuente, se recomienda realizar una prueba de estrés8,60,61.
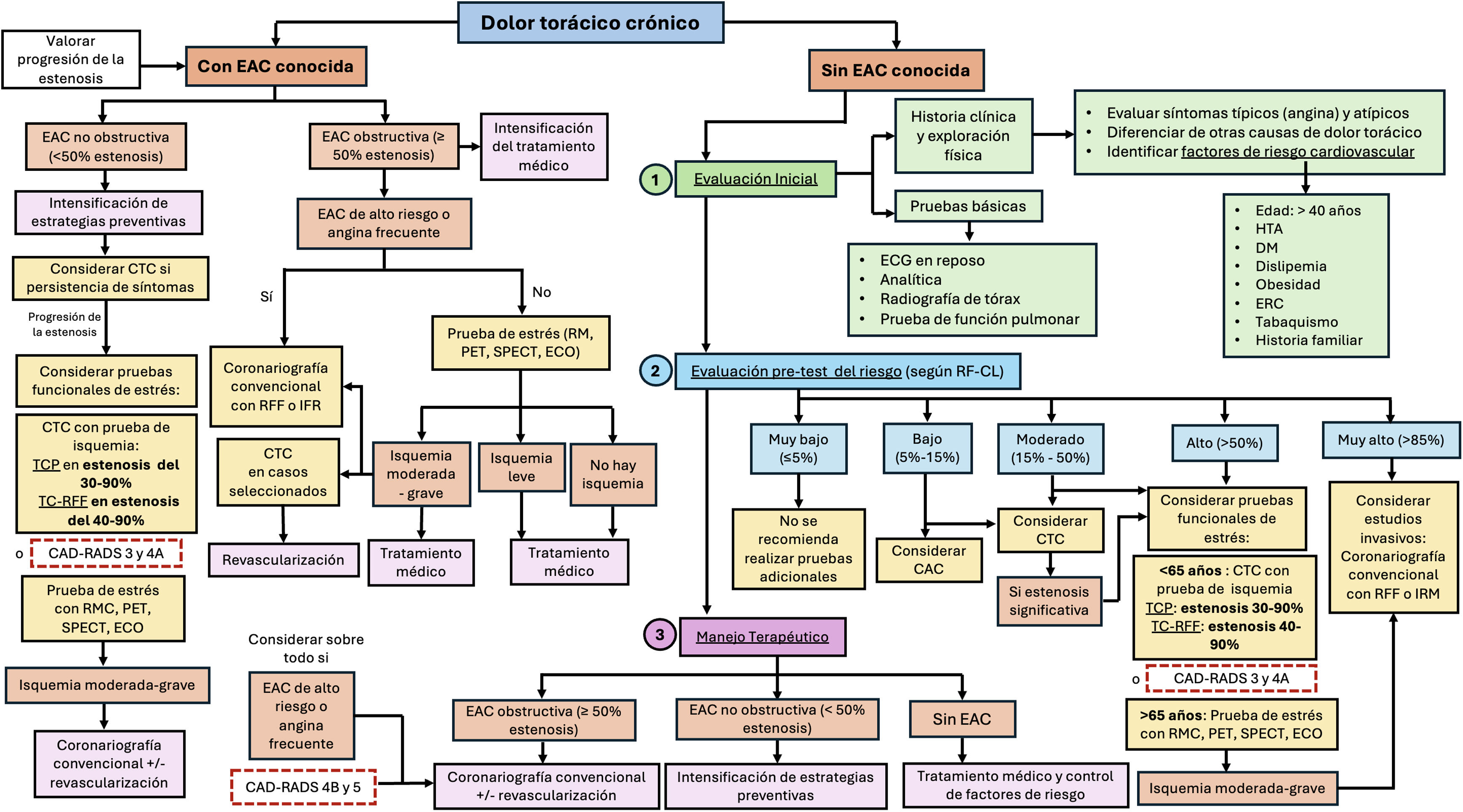
En individuos sin EAC conocida, la ESC recomienda realizar una evaluación inicial detallada y una evaluación del riesgo pretest6. En pacientes con riesgo muy bajo (<5%) se recomienda la cuantificación de calcio coronario (CAC)61. En individuos con bajo o moderado riesgo (5-50%) se recomienda realizar CTC en menores de 65años, mientras que las pruebas de estrés se recomiendan para los mayores de 65años. En casos con riesgo moderado o alto (15-85%) se recomienda realizar ecocardiograma de estrés, PET o SPECT, y en pacientes con riesgo muy alto (>85%), directamente coronariografía convencional (recomendaciones claseI)6,61 (fig. 11).
Algoritmo diagnóstico y terapéutico en pacientes con dolor torácico estable o crónico, basado en las recomendaciones de CAD-RADS 2.0, AHA y ESC.
CAC: puntuación de calcio de la arteria coronaria; CTC: coronariografía por tomografía computarizada; DM: diabetes mellitus; EAC: enfermedad arterial coronaria; ECG: electrocardiograma; ECO: ecocardiograma; ERC; enfermedad renal crónica; HTA: hipertensión arterial; IFR: relación de la presión instantánea en el periodo libre de ondas (instant wave-free ratio); PET: tomografía por emisión de positrones (positron emission tomography); RF-CL: factores de riesgo clínicos (risk-factor-weighted clinical likelihood); RFF: reserva fraccional de flujo; RMC: resonancia magnética cardíaca; SPECT: tomografía computarizada por emisión de fotón único (single-photon emission computed tomography); TCP: TC de estrés con perfusión miocárdica; TC-RFF: TC con reserva fraccional de flujo.
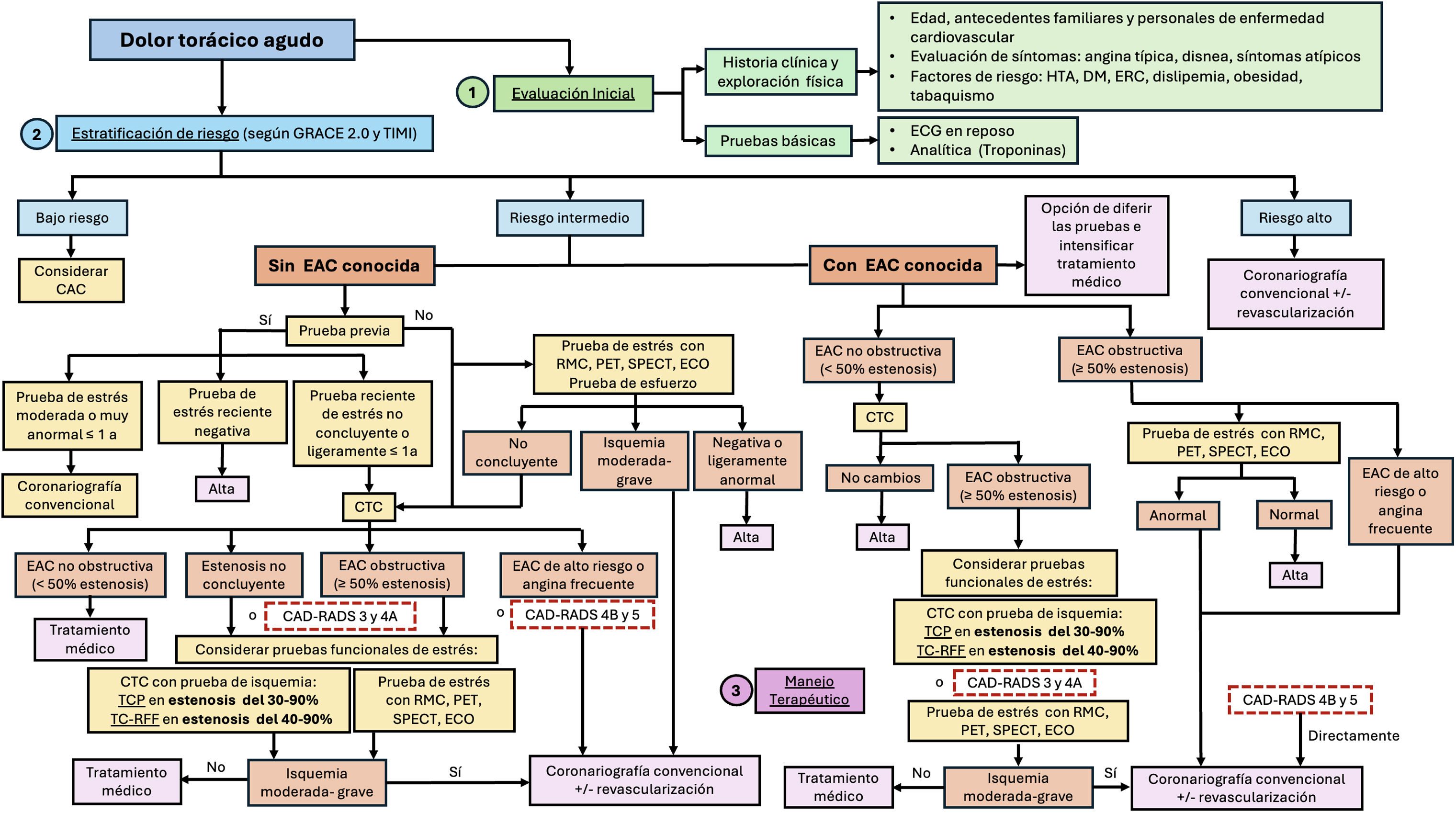
En pacientes con dolor torácico agudo se sugieren las siguientes recomendaciones según CAD-RADS 2.019:
- •
CAD-RADS 0 y 1: no se requiere evaluación adicional. Si se observan troponinas elevadas (Tn+), se deben considerar otras causas. Se recomienda la modificación de los factores de riesgo y farmacología preventiva.
- •
CAD-RADS 2: si la sospecha clínica de dolor torácico agudo es alta y se encuentran troponinas elevadas (Tn+) o placas de alto riesgo (HRP), se debe considerar el ingreso hospitalario con consulta de cardiología. Se recomienda la modificación de los factores de riesgo y farmacología preventiva.
- •
CAD-RADS 3: a considerar el ingreso hospitalario con consulta de cardiología y la realización de pruebas funcionales (incluyendo TCP, TC-RFF o ecocardiograma de estrés, SPECT, PET o RMC).
- •
CAD-RADS 4A: a considerar coronariografía convencional, aunque se considera también la previa realización de una prueba funcional.
- •
CAD-RADS 4B o 5: se considera realizar directamente coronariografía convencional urgente y revascularización si se sospecha una oclusión aguda.
Nuevamente, la coronariografía convencional está favorecida en casos de estenosis severa (>90%), presencia de HRP o test de isquemia positivo (TCP o TC-RFF) que muestre una lesión específica tributaria de revascularización19.
La ESC recomienda realizar una evaluación inicial y una estratificación del riesgo. En pacientes de bajo riesgo (<1% de probabilidad de MACE a los 30días) se sugiere realizar CAC61. Según las guías de la AHA, en pacientes con riesgo intermedio para MACE, sin EAC previa conocida y sin una prueba funcional previa, se recomienda realizar una CTC. En aquellos casos de EAC obstructiva (≥50% de estenosis) o en estenosis no concluyentes, se indicará la realización de una prueba de estrés con TCP o TC-RFF8. Si el paciente tiene una prueba de estrés no concluyente realizada hace menos de un año, también se indicará la realización de una CTC. En pacientes de alto riesgo se recomendará la realización directa de coronariografía convencional.
En pacientes con EAC previa, si esta no era obstructiva (<50%), se recomienda repetir la CTC en el momento del dolor agudo. Si se demuestra en estos casos una estenosis obstructiva de nueva aparición (≥50%), se puede indicar una prueba de estrés con TCP o TC-RFF para decidir si es candidato a una coronariografía. Si el paciente presenta una EAC obstructiva conocida previamente (≥50%), será candidato a una prueba de estrés directamente con RMC, SPECT, PET o ecocardiograma8,61 (fig. 12).
Algoritmo diagnóstico y terapéutico en pacientes con dolor torácico agudo, basado en las recomendaciones de CAD-RADS 2.0, AHA y ESC.
CAC: puntuación de calcio de la arteria coronaria; CTC: coronariografía por tomografía computarizada; DM: diabetes mellitus; EAC: enfermedad arterial coronaria; ECG: electrocardiograma; ECO: ecocardiograma; ERC: enfermedad renal crónica; GRACE Risk Score 2.0, registro global de eventos coronarios agudos (Global Registry of Acute Coronary Events); HTA: hipertensión arterial; IFR: relación de la presión instantánea en el periodo libre de ondas (instant wave-free ratio); PET: tomografía por emisión de positrones (positron emission tomography); RFF: reserva fraccional de flujo; RMC: resonancia magnética cardíaca; SPECT: tomografía computarizada por emisión de fotón único (single-photon emission computed comography); TCP: TC de estrés con perfusión miocárdica; TC-RFF: TC con reserva fraccional de flujo; TIMI Risk Score: trombólisis en infarto de miocardio (thrombolysis in myocardial infarction).
En todas las categorías CAD-RADS 1 o 2, específicamente en los casos P1 y P2, se recomienda modificar los factores de riesgo y farmacología preventiva, mientras que en los casos P3 o P4 se recomienda la modificación agresiva de los factores de riesgo y la farmacología preventiva. Este último punto es una de las nuevas modificaciones terapéuticas introducidas en CAD-RADS2.0, que viene de la mano de la valoración de la placa de arteriosclerosis19.
Cabe mencionar que el manejo según CAD-RADS 2.0 recomienda el uso de pruebas de detección de isquemia con CTC a partir de CAD-RADS3 (EAC obstructiva, ≥50% de estenosis), sobre todo si presentan síntomas persistentes a pesar del tratamiento convencional o para identificar una posible lesión que no se haya objetivado en la CTC convencional. No obstante, ya se mencionó previamente que la SCCT recomienda realizar TCP en aquellas estenosis del 30-90%50, mientras que la AHA recomienda el uso de TC-RFF en estenosis del 40-90%8,60,62.
Un manejo terapéutico adecuado según CAD-RADS 2.0 ha demostrado una menor incidencia de MACE posteriores en aquellos casos con categorías inferiores (CAD-RADS1, 2) y una disminución del uso inapropiado de coronariografía convencional en aquellos pacientes con categoría CAD-RADS363.
La clasificación combinada del sistema CAD-RADS 2.0, especialmente junto a la prueba de estrés o a la valoración de la carga total de placa de arteriosclerosis (SIS y estimación visual), ha demostrado tener un valor pronóstico mejor para predecir futuras MACE, en comparación con el sistema tradicional CAD-RADS1.028,35.
Orden resumido de la nomenclaturaSegún las recomendaciones, se debe utilizar la siguiente nomenclatura en este orden específico al realizar el informe: CAD-RADS X o N / HRP / P X / I X / S / G / E. Los modificadores son:
- •
Primer modificador: N (no diagnóstico).
- •
Segundo modificador: HRP (placa de alto riesgo).
- •
Tercer modificador: I (isquemia).
- •
Cuarto modificador: S (stent).
- •
Quinto modificador: G (injerto).
- •
Sexto modificador: E (excepciones).
La clasificación CAD-RADS 2.0 actualizada añade nuevas características basadas en evidencia científica reciente, con el objetivo de mejorar la gestión y la atención del paciente. Proporciona un diagnóstico más preciso que la primera versión y puede mejorar la comunicación con los clínicos. Los radiólogos desempeñan un papel esencial al proporcionar recomendaciones específicas que pueden influir en el pronóstico del paciente.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Contribución de los autores- •
Responsable de la integridad del estudio: Marcos Jiménez, Gorka Bastarrika.
- •
Concepción del estudio: Marcos Jiménez, Gorka Bastarrika.
- •
Diseño del estudio: Marcos Jiménez, Gorka Bastarrika.
- •
Adquisición de datos: Marcos Jiménez, Gorka Bastarrika.
- •
Análisis e interpretación de los datos: no procede.
- •
Tratamiento estadístico: no procede.
- •
Búsqueda bibliográfica: Marcos Jiménez, Gorka Bastarrika.
- •
Borrador del artículo y revisión crítica del contenido intelectual: Marcos Jiménez, Gorka Bastarrika.
- •
Aprobación definitiva del manuscrito enviado: Marcos Jiménez, Gorka Bastarrika.
Los autores no declaran no tener ningún conflicto de intereses.
Agradecer a la Clínica Universidad de Navarra y a la revista Radiología la posibilidad de realizar este trabajo.