CASOS CLÍNICOS
Papel de la ecografía en el acretismo placentario grave
Role of echography in severe placenta accreta
A. Moreno
P. Martínez
V. Furió
J. Montalvo
R. Rabanal
E. Barrón
J. M. Jimeno
M. Escudero
Departamento de Obstetricia y Ginecología
Hospital «San Carlos»
Madrid
Correspondencia:
Dr. A. Moreno-Elola
Azalea, 389. El Soto. 28109 Alcobendas. Madrid
Fecha de recepción: 6/10/98
Aceptado para publicación: 19/2/99
INTRODUCCIÓN
El acretismo placentario (AP) es una rara y en ocasiones fatal complicación del embarazo. Es una de las causas más importantes de urgencias obstétricas, ya que puede llevar a una hemorragia masiva que obligue a realizar una histerectomía obstétrica. Se presenta un caso de AP diagnosticado durante la gestación y tratado mediante histerectomía obstétrica, que no precisó transfusión, se defienden los criterios de diagnóstico precoz de esta patología y se define el tratamiento quirúrgico, que consigue una mínima morbi-mortalidad.
De los aspectos que posibilitaron este resultado se discuten: los métodos diagnósticos, las indicaciones y contraindicaciones de la manipulación placentaria, la posibilidad terapéutica conservadora y definitiva de la placenta acreta y los beneficios que un diagnóstico antenatal comportan en el caso del tratamiento quirúrgico, en base a la programación de la intervención.
DESCRIPCIÓN DEL CASO
La paciente, de 37 años de edad, presentaba factores de riesgo relacionados con la decidualización ausente o incorrecta: dos curetajes de cavidad, el segundo tras un parto inducido por trisomía 18, con el diagnóstico anatomopatológico de AP grado II. La gestación cursó con el diagnóstico de placenta previa oclusiva central. A las 26 semanas de edad gestacional, se realiza ecografía, observándose un acretismo placentario grado III; la placenta alcanzaba la serosa en la pared posterior uterina e invadía su espesor en los dos tercios de la pared anterior. Se programó una cesárea electiva a las 35 semanas de edad gestacional, habiéndose comprobado una biometría fetal correcta y la madurez pulmonar fetal inducida con tratamiento corticoideo. La posibilidad de lesión ureteral se previno mediante cateterización ureteral bilateral. Mediante histerectomía corporal longitudinal se obtuvo un recién nacido de 1,800 gr que no presentó complicaciones perinatales. Se optó por la histerorrafía sin pretender la manipulación placentaria, seguida de histerectomía total. La paciente no requirió transfusión sanguínea ni presentó complicaciones en el postoperatorio inmediato. El estudio anatomopatológico confirmó el diagnóstico ecográfico, emitiendo un informe de placenta percreta e increta con invasión cervical.
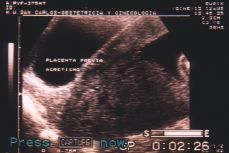
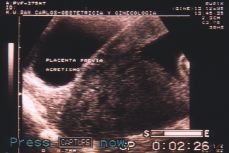
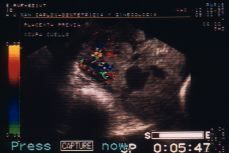
Figura 1. Corte sagital realizado con transductor abdominal. Se visualiza la placenta insertada en cara posterior del útero que llega al orificio cervical y se refleja en la cara anterior. El cérvix aparece acortado, o posiblemente invadido por el propio tejido placentario.
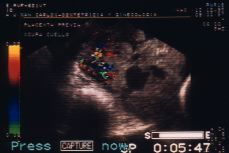
Figura 2. Ecografía realizada con sonda vaginal. La placenta presenta abundantes lagos venosos, invade el miometrio en la cara posterior uterina y gran parte del cérvix. La vascularización a este nivel es profusa y tortuosa.
DISCUSIÓN
La aparición de acretismo placentario se relaciona invariablemente con las manipulaciones uterinas previas, como legrados postparto, cesáreas, o legrados evacuadores(1,2). Si su presencia no es sospechada durante el embarazo, el resultado puede ser pronóstico infausto(3).
En el caso presentado, los datos ecográficos que demostraron la existencia de acretismo placentario fueron:
1. Pérdida del tejido miometrial hipoecogénico retroplacentario a nivel del itsmo; afectación del miometrio en la cara posterior, y del estroma endo y ectocervical, que aparecía invadido por tejido corial. Estas características han sido descritas por Tabosh, et al.(4) y por Pasto, et al.(5).
2. Interfase vesicouterina (en la cara interior del itsmo) fina y ondulada.
3. Tejido corial nodular haciendo impronta en vejiga, como también ha señalado Meehan(6).
El diagnóstico diferencial de esta patología es principalmente con fibromas quísticos, zonas de hemorragia retroplacentaria o incluso con placentas hipervascularizadas(7). La utilización de doppler color aportó información en el caso presentado detectándose abundantes lagos vasculares intraplacentarios y retroplacentarios con resistencias muy bajas. Otros autores han conferido mayor importancia diagnóstica a este hallazgo, como Bond, et al.(8) y Hoffman-Trentin, et al.(9), arguyendo el estudio con doppler color es especialmente útil en la identificación de vasos anómalos al revelar una continuidad del flujo lacunar desde la placenta hasta el miometrio con la desaparición de la línea hipoecogénica que se observa en las gestaciones normales. Sin embargo, nosotros no estimamos imprescindible la utilización del doppler; con los datos que aportan por sí mismos los ultrasonidos se puede llegar al diagnóstico de acretismo placentario, como lo hicimos en el caso expuestos. El mapeo color se podría utilizar posteriormente para confirmar el diagnóstico inicial.
La ecografía vaginal completó el diagnóstico en el caso presentado, en el que la invasión del tejido corial afectaba al miometrio en la cara posterior y al cérvix. Tampoco consideramos imprescindible esta vía y es importante señalar que el transductor vaginal debería utilizarse con posibilidades inmediatas de una cesárea urgente. Algunos autores, como Lerner, et al.(10), se han mostrado partidarios de la ecografía doppler color transvaginal, observando en un estudio retrospectivo, que de 21 pacientes estudiadas en cinco casos existía acretismo placentario. Todos los casos fueron corroborados por la anatomía patológica; es más, ninguno de los casos en que la placentación parecía normal en la ecografía fueron patológicos en el estudio anatomopatológico. Esto demuestra el elevado valor predictivo tanto positivo como negativo de este método diagnóstico.
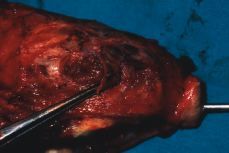
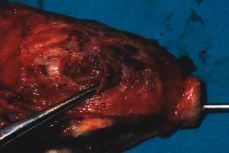
Figura 3. Confirmación histopatológica del diagnóstico ecográfico: placenta percreta a nivel de cara posterior miometrial, que invade el cérvix.
La resonancia magnética nuclear puede tener un valor equiparable a la ecografía transvaginal como método de diagnóstico, y en la localización de la inserción placentaria(11,12), pero presenta desventajas importantes en las gestantes:
a) La experiencia de que disponemos es muy limitada, por lo que es difícil calcular la sensibilidad y especificidad.
b) Las unidades no son móviles.
c) No existe seguridad sobre su inocuidad en el embarazo.
d) Es una técnica muy costosa.
e) No se ha demostrado su ventaja frente a la ecografía.
En cuanto al diagnóstico en el laboratorio, sólo existen datos orientativos, como la elevación del alfa-feto proteína en el segundo trimestre(13). El mecanismo puede deberse a una invasión miometrial por las vellosidades placentarias que provocaría el contacto con la sangre materna y la fetal. La existencia de factores de riesgo de acretismo placentario asociados a una alfa-feto proteína elevada en sangre materna, debería alertar al ecografista sobre esta patología(14,15).
La histerectomía obstétrica en el AP ha reducido la mortalidad materna a menos del 2%(16). Las complicaciones de este tipo de cirugía son varias, desde un 50% de infección postoperatoria(6), necesidad de transfusión sanguínea en un 87%(17) de los casos y coagulación intravascular diseminada en el 17%(3,18,19). El sangrado incoercible se ha tratado mediante la embolización de la arteria ilíaca interna(20,21) con éxito.
El tratamiento médico con metotrexate ha conseguido buenos resultados en casos aislados(22), aunque en el caso presentado ello no tenía objeto, pues se trataba de una paciente con hijos vivos de embarazos previos y de 37 años de edad, que no deseaba continuar la descendencia. Otros autores no han corroborado estos hallazgos(17), describiendo complicaciones de carácter grave como la sepsis materna(23) o la persistencia del acretismo placentario, si tras la histerectomía quedaron restos de tejido corial irresecable(26).
Uno de los objetivos conseguidos en el caso presentado es la mínima pérdida sanguínea, menos de 1.000 cc, cuando en la histerectomía obstétrica por acretismo placentario se han descrito pérdidas de hasta 20.000 cc(19). Evidentemente, al planear la cirugía de antemano, se evitan las complicaciones de una histerectomía urgente(3).
Además, la placenta no fue manipulada, ya que se conocía exactamente el grado de invasión en el miometrio. Así mismo, dada la elevada tasa de lesión ureteral intraoperatoria, se procedió a cateterización ureteral bilateral preoperatoria, practicándose al mismo tiempo una cistoscopia para asegurar indemnidad de la mucosa vesical.
Simultáneamente, se preparó al feto para la extracción, con pautas de maduración pulmonar, lo que posibilitó un óptimo resultado perinatal.
CONCLUSIONES
1. Tras la sospecha clínica, se debe confirmar el diagnóstico por ecografía.
2. El estudio ecográfico es de elevada sensibilidad y especificidad en el diagnóstico del acretismo placentario.
3. El tratamiento conservador hasta la viabilidad fetal, acompañado de una cirugía programada, minimizan el riesgo quirúrgico y las complicaciones a corto y medio plazo.
BIBLIOGRAFIA
01 Miller DA, Chollet JA, Goodwin TM. Clinical risk factors for placenta previaplacenta accreta. Am J Obstet Gynecol 1997; 177:10-4.
02 To WW, Leung WC. Placenta previa and previous cesarean section. Int J Gynaecol Obstet 1995;51:25-31.
03 Townsend R. Case of the day. Uterine rupture Placenta percreta (emercency hysterectomy) J Ultrasound Med 1997;16:302.
04 Tabsh KMA, Brinkman CR, King W. Ultrasound diagnosis of placente increta. JCU 1982;10:288-90.
05 Pasto ME, Kurtz AB, Rifkin MD. Ultrasonographic findings in placenta increta. J Ultrasound Med 1983;2:155-9.
06 Meehan FP, Casey C, Postello JN. Placenta previa with bladder involvement. Obstet Gynecol Sirv 1989;44:835-40.
07 Rosemond RL, Kepple DM. Transvaginal color doppler sonography in the prenetal diagnosis of placenta accreta. Obstet Gynecol 1992;80:508-10.
08 Bond Al, Grifo Ja, Chevernak FA. Term interstitial pregnancy with uterine torsion: sonographic, pathologic, and clinical findings. Obstet Gynecol 1989;73:857-9.
09 Hoffman-Trentin JC, Koeningsberg M, Rabin A. Placenta accreta additional sonographic observations. J Ultrasound Med 1992;11:29-34.
10 Lerner JP, Deane S, Timor-trisch IE. Characterizacion of placenta accreta using trasvaginal sonography and color doppler imaging. AADE J 1995;5:198-201.
11 Kay HH, Spritzer CE. Preliminary experience with magnetic resonance imaging in patients with third trimester bleeding. Obstet Gynecol 1991;78:424-9.
12 Amoh Y, Watanabe Y, Saga T, Dohke M, Sato N, Mitsudo K, Nakahori T, Ukita M. Retained placenta accreta: MRI and pathologic correlation J Comput Assist Tomogr 1995;19:827-9.
13 Kupfermic MJ, Tamura RK, Wington TR, et al. Placenta accreta is associated with elevated serum alpha-fetoprotein. Obstet Gynecol 1993;82:266-8.
14 Finberg HJ, Wiliams JW. Placenta accreta: prospective sonographic diagnosis in patients with placenta previa and prior cesarean section. J Ultrasound Med 1992;11:33-43.
15 Zelop C, Nadel A, Frigoletto FD, et al: Placenta accreta/percreta/increta: a cause of elevated maternal serum alpha-fetoprotein. Obstet Gynecol 1992;80:693-4.
16 Yeshaya Aboulafía, Ofer Lavie, Sorina Granovsky-Grisaru. Conservative treatment for term placenta percreta Am J Obstet Gynecol 1994;171:558-9.
17 Cousins LM, Teplick FB, Poeltler DM. Pre-cesarean blood bank orders: a safe and less expensive approach Obstet. Gynecol 1996;87:912-6.
18 Thorp JM, Councell RB, Sandridge DA, et al. Antepartum diagnosis of placenta previa percreta by magnetic resonance imaging Obstet Gynecol 1992;80:506-8.
19 Zelop CM, Harlow BL, Frigoletto FD, et al. Emergency peripartum histerctomy. Am J Obstet Gynecol 1993:168:1443-8.
20 Dubois J, Garel L, Grignon A, Lemay M, Leduc L. Placenta percreta: balloon occlusion and embolization of the internaliliac arteries to reduce intraoperative blood losses. Am J Obstet Gynecol 1997;176:723-6.
21 Walker WJ. Case report: successful internal iliac artery embolisation with glue in a case of massive obstetric haemorrhage Clin Radiol 1996;51:442-4.
22 Legro RS, Price FV, Hill LM, et al. Non surgical mamagement of placenta percreta: a case report. Obstet Gynecol 1994;83: 847-9.
23 Jaffe R, Dubeshter B, Sherer DM: Failure of methotrexate treatment for term placenta percreta. Am J Obstet Gynecol 1994;171:558-9.
24 Shapiro JL, Sherer DM, Hurley JT. Postpartum ultrasonographic findings associated with placenta accreta. Am J Obstet Gynecol 1992. p. 601-3.
25 Davis JD, Cruz A. Persistent Placenta Increta: A Complication of Conservative Management of Presumed Placenta Acreta. Obstet Gynecol 1996;88:653.
26 Bakri YN, Rifai A, Legarth J. Placenta previa-percreta: a case report. Obstet Gynecol 1994;83:847-9.