La coexistencia de mola completa y feto vivo a término es una entidad raramente reportada en la literatura científica. El diagnóstico de sospecha se establece con la ecografía y la confirmación se logra a través del estudio anatomopatológico de tejidos. Las pacientes con mola completa tienen un riesgo del 12-20% de desarrollar enfermedad trofoblástica persistente, de ahí la importancia del seguimiento estrecho. Presentamos un caso de diagnóstico precoz de mola completa coexistente con gestación normal y revisamos la literatura disponible del tema.
The coexistence of a complete mole and live term fetus is a rare entity seldom reported in the literature. Primary non-invasive diagnosis is usually achieved through ultrasound examination and definitive diagnosis can be achieved when molar tissue samples are available for histopathological examination. Patients with a complete mole have a 12-20% risk of developing persistent gestational trophoblastic disease, hence the importance of close follow-up. We report the early diagnosis of a complete mole coexisting with a normal fetus and also provide a review of the literature on the topic.
La coexistencia en la misma gestación de mola hidatiforme con feto vivo es un evento raro cuya incidencia varía entre 1-23 casos por 100.000 embarazos1,2. La mayor parte de estas gestaciones sufren complicaciones severas como preeclampsia, aborto espontáneo, malformaciones fetales o parto pretérmino3,4 con muy pocos casos de feto viable5 y ningún caso de parto espontáneo hasta la fecha.
Presentamos un caso de mola completa y feto vivo coexistente; las bases del diagnóstico prenatal y el seguimiento en este tipo de pacientes.
Caso clínicoMujer de 21 años y etnia rumana (grávida 6, secundípara) que consulta por sangrado vaginal escaso y maloliente. No presenta antecedentes médico-quirúrgicos relevantes a excepción de 3 interrupciones legales de embarazo; la última tres meses antes de la consulta, y la paciente refería no haber vuelto a menstruar tras el procedimiento. Una ecografía reveló un embrión vivo intrauterino con medidas concordantes con 11 semanas de gestación y placenta normal.
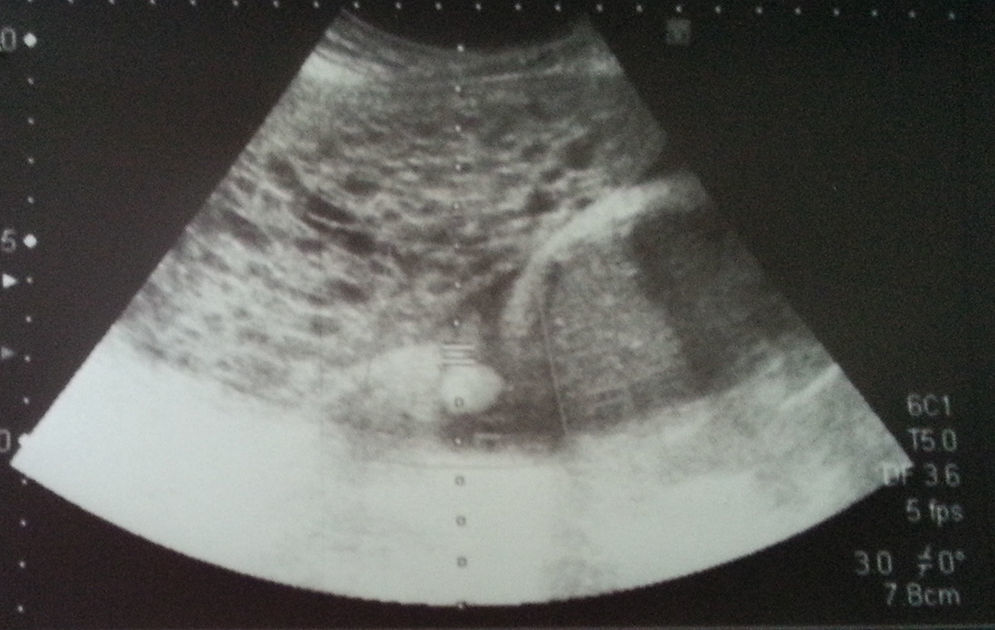
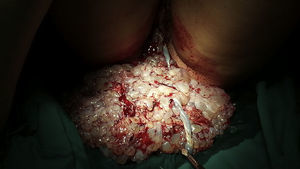
En una ecografía practicada a las 13 semanas de gestación se observa, coexistiendo con feto vivo y placenta anterior normal, una masa de 87mm localizada en la cara lateral derecha uterina sugestiva de placenta molar (fig. 1). Por este motivo se deriva a la paciente a Diagnóstico Prenatal.
Los hallazgos ecográficos son confirmados en evaluaciones posteriores. Se realiza una amniocentesis a las 16 semanas de gestación que revela un cariotipo normal (46 XX). La fracción libre de B-HGC resultó consistente con edad gestacional; sin embargo, la sospecha de mola hidatiforme persiste debido a los hallazgos ecográficos característicos.
Se le explican a la paciente los riesgos de malformación fetal, aborto espontáneo y transformación maligna antes de que decida continuar su embarazo. A partir de ese momento se practica un control exhaustivo de la gestación con una ecografía cada 3 semanas. La evolución del embarazo resulta normal y la paciente no experimenta complicaciones importantes salvo sangrado vaginal escaso ocasionalmente. Su tensión arterial y perfil tiroideo permanecieron normales durante toda la gestación.
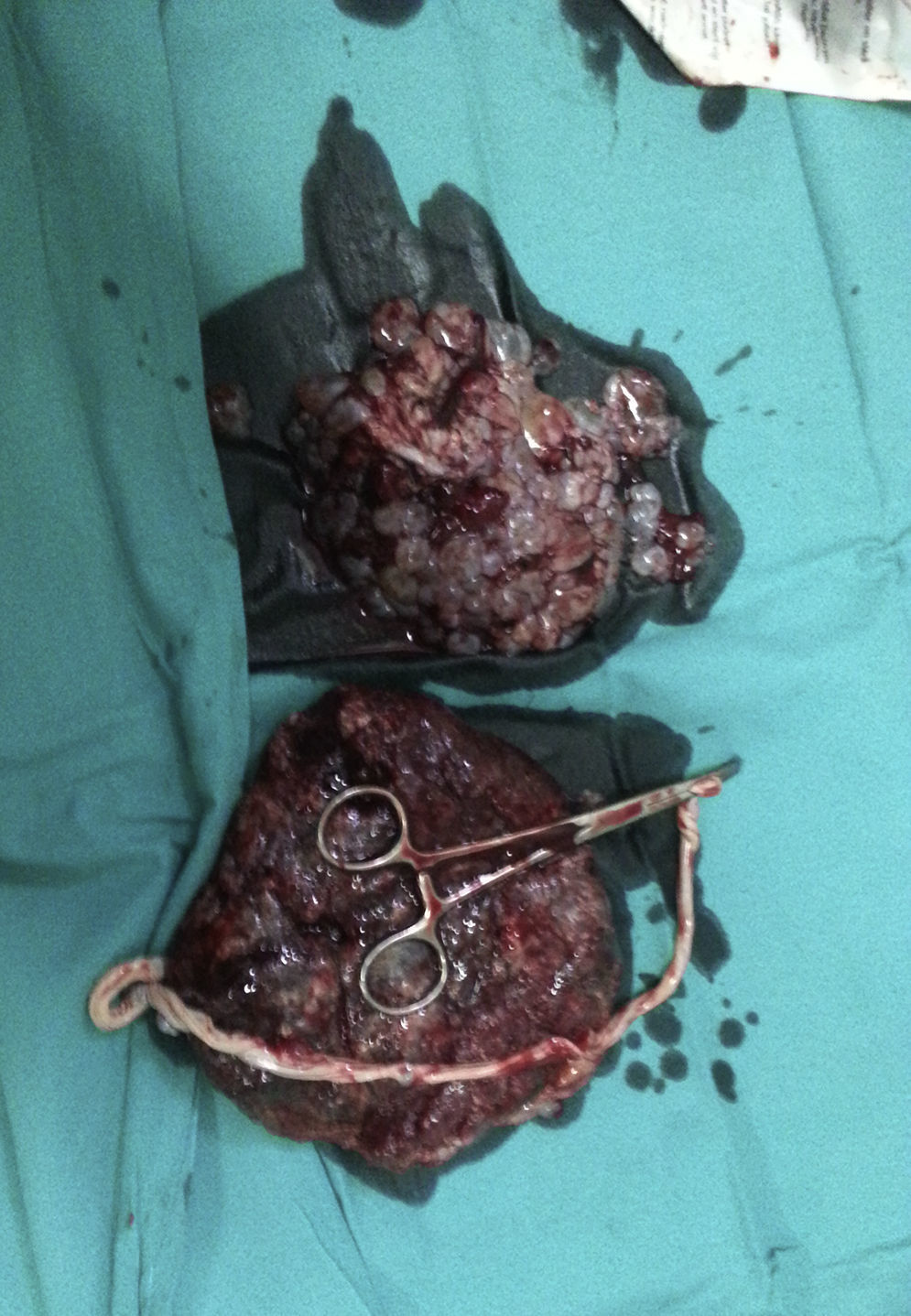
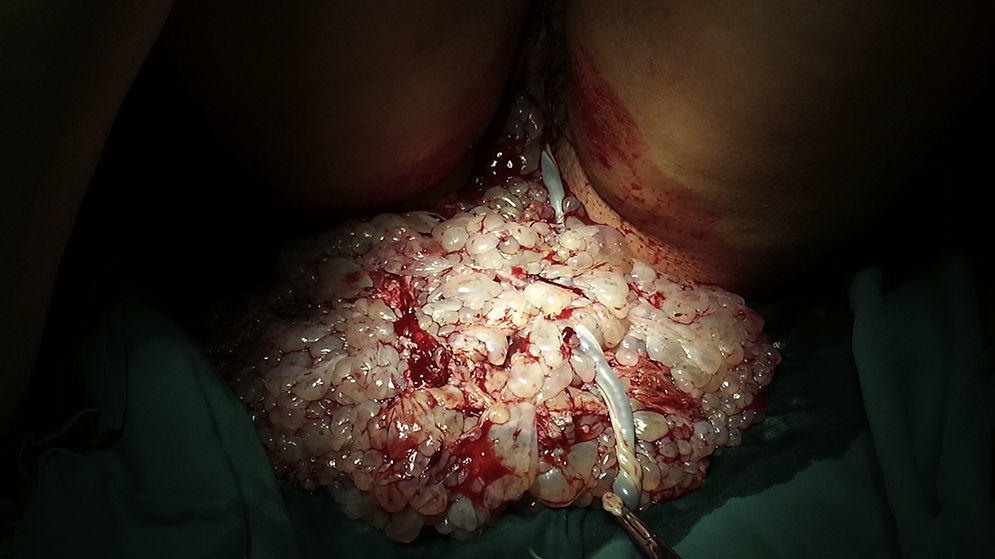
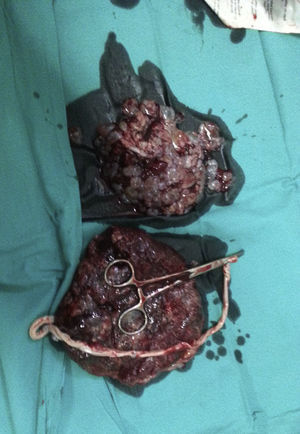
A las 35+3 semanas se objetiva un retardo leve del crecimiento fetal (biometría concordante con 33 semanas de amenorrea) con parámetros Doppler adecuados. A los pocos días la paciente inicia el trabajo de parto espontáneamente, el registro cardiotocográfico fetal se mantuvo normal en todo momento y el líquido amniótico permaneció claro. La paciente tuvo un parto espontáneo de una niña de 2.500 gramos sin malformaciones aparentes con Apgar 9, 10, 10. Tanto la placenta (fig. 2) como la masa molar (fig. 3) fueron alumbradas espontáneamente a los 15 minutos del nacimiento. Se practicó una ecografía abdominal en el paritorio, la cual reveló un resto de mola de 15×10mm cercano al fondo uterino, por lo que se realizó un legrado uterino evacuador por succión inmediatamente después de parto con control ecográfico.
Tanto el feto como la placenta molar resultaron ser 46 XX. El examen histopatológico de la placenta anormal mostró vellosidades grandes y edematosas con hiperplasia de la superficie y ausencia de vasos sanguíneos, siendo compatible con mola completa.
La paciente tuvo una evolución posparto adecuada y recibió el alta 3 días después indicándose controles de B-HGC según el protocolo hospitalario. Tanto el bebé como la curva de regresión de la B-HGC eran normales en el momento de la redacción del caso clínico.
DiscusiónEn los 70, Vassilakos et al. describieron por primera vez 2 entidades patológicas distintas: la mola hidatiforme parcial y completa5,6. Ambas fueron clasificadas como enfermedad trofoblástica gestacional, pero tienen distinta citogenética, histopatología y morfología1,2. La mola completa presenta un riesgo de enfermedad trofoblástica persistente que varía del 12-20%1,2, siendo del 4% en el caso de la mola parcial2.
La gestación molar coexistente con feto vivo normal ha sido categorizada en 3 grupos2. Lo más común es una gestación gemelar en la que un embrión degenera a mola mientras el otro permanece normal. Un segundo tipo es una gestación gemelar en la que un embrión degenera a mola parcial mientras el otro permanece normal. El tercer caso (y más infrecuente) es un feto normal único con placenta molar parcial1,2. Las molas parciales suelen asociarse con fetos triploides, siendo entonces evidente la indicación de terminar la gestación5. El feto puede ser normal en una gestación molar con mola completa, por lo que el embarazo se puede continuar siempre que la salud de la madre permanezca estable4. Hasta ahora ha habido 200 casos de gestación gemelar con mola hidatidiforme completa documentados en la literatura, de los cuales solo 56 terminaron en parto de feto vivo5 y ninguno de esos partos fue logrado espontáneamente como en nuestro caso.
El diagnóstico prenatal de mola coexistente con feto vivo se basa en la clínica, examen físico, hallazgos ecográficos y datos bioquímicos1. Los signos más frecuentes incluyen sangrado vaginal, dolor pélvico, útero agrandado para edad gestacional, hiperemesis, hipertiroidismo y preeclampsia precoz5. Sin embargo, estas condiciones no están siempre presentes, lo que dificulta el diagnóstico enormemente1.
El diagnóstico de sospecha se realiza a través de la ecografía2,3, los hallazgos típicos de la mola completa consisten en una colección sólida con patrón quístico complejo que produce una apariencia de «tormenta de nieve», como se describe en nuestra paciente1. En estadios precoces ha de realizarse diagnóstico diferencial con un aborto precoz o un leiomioma necrótico7. La diferenciación entre mola parcial o completa es difícil de lograr únicamente por ecografía1 salvo que existan malformaciones fetales o crecimiento retardado precoz, las cuales se vinculan al cariotipo triploide que acompaña a la mola parcial8. La amniocentesis permite evaluar el cariotipo fetal y resulta útil para evaluar si continuar el embarazo2,5.
La enfermedad trofoblástica gestacional suele asociarse con niveles extremadamente altos de hormona gonadotropina coriónica humana (B-hCG)9. La B-hCG se usa como marcador para enfermedad trofoblástica gestacional y niveles mayores de 100.000mUI/ml sugieren una mola completa10. Sin embargo, la presencia de falsos resultados bajos de B-hCG ha sido descrita en la literatura. Dichos niveles se explican por el «efecto gancho»; este fenómeno falsea los niveles de B-hCG por sobresaturación de los anticuerpos empleados para la detección de esta hormona11 y es más frecuente con niveles de B-HGC mayores de 500.000mUI/ml12. Por todo esto, la B-HGC tiene un valor limitado cuando se usa de forma aislada para el diagnóstico de las gestaciones molares y siempre ha de evaluarse conjuntamente con los demás datos disponibles11.
El manejo de embarazo molar coexistente con feto normal sigue siendo controvertido1,2. En ausencia de cariotipo fetal anormal, malformaciones o complicaciones maternas se puede continuar la gestación bajo control estricto, siempre que la madre acepte los riesgos existentes4. Steller et al.13 sugirieron que el riesgo de aparición de enfermedad trofoblástica persistente y de progresión a enfermedad metastática era más alto en casos de mola completa coexistente con feto vivo que en la mola completa aislada. Varios autores1,5 han informado posteriormente que el riesgo de ETP no se incrementa, por lo que un manejo expectante podría de ser considerado en estas pacientes5. Es importante recalcar que el diagnóstico definitivo ha de lograrse tras el examen anatomopatológico de los tejidos14 y que las pacientes han de monitorizar sus niveles de B-HGC tratando precozmente cualquier ascenso o persistencia de niveles con metotrexato.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.