Comparar la tasa de cesáreas tras aplicar la medicina basada en la evidencia en el parto.
Sujetos y métodosSe incluyen todos los partos asistidos en nuestro hospital entre 2002 y 2007. Se establecen dos períodos, 2002-2004 y 2005-2007, considerando que nuestra práctica obstétrica se modificó en 2005.
ResultadosSe asistieron 13.105 partos en el período 2002-2004 y 13.341 entre 2005 y 2007. En este período hubo una disminución significativa en las indicaciones por distocia (el 6,24 frente al 3,37%; p < 0,0001), riesgo de pérdida de bienestar fetal (el 4,35 frente al 3,14%; p < 0,0001), presentación de nalgas (el 4,48 frente al 3,7%; p = 0,04), cesárea anterior (el 1,2 frente al 0,4%; p < 0,0001) y tasa global de cesáreas (el 17,5 frente al 12,2%; p < 0,0001). No hubo diferencias en la mortalidad perinatal (el 6,62 frente al 7,1‰; p = 0,462), pH < 7 de arteria umbilical (el 3,1 frente al 4,0‰; p = 0,276), puntuación en la prueba de Apgar < 7 a los 5 min (el 1,8 frente al 1,8%; p = 0,743), ni ingresos en neonatología (el 2,95 frente al 3,0%; p = 0,87).
ConclusiónLa aplicación de la medicina basada en la evidencia reduce significativamente la tasa de cesáreas sin modificar los resultados perinatales.
To compare cesarean rate in two different periods after introducing evidence based medicine in delivery.
Subjects and methodsWe include all the deliveries attended in our hospital between 2002 and 2007. We establish two different periods: 2002-2004 and 2005-2007 considering that our obstetric practice changed in 2005.
Results13.105 births were attended in 2002-2004 and 13.341 in 2005-2007. In this period there was a significant reduction in indications for dystocia (6.24% vs 3.37%; P<.0001), nonreassuring fetal status (4.35% vs 3.14%; P<.0001), breech presentation (4,48 vs 3,7%; P=.04), previous cesarean (1,2% vs 0,4%; P<.0001), and overall cesarean rate (17.5 vs 12.2%; P<.0001). There were no differences in perinatal mortality (6,62‰ vs 7,1‰; P=.462), umbilical artery pH < 7 (3,1‰ vs 4,0‰; P=.276), 5 minutes Apgar test < 7 (1,8‰ vs 1,8‰; P=.743), or neonatal intensive care admission (2,95% vs 3,0%; P=.87).
ConclusionsApplying an evidence based medicine model significantly reduces cesarean rate and does not affect perinatal outcomes.
El incremento generalizado de la tasa de cesáreas en los países desarrollados y las grandes diferencias en la tasa entre distintos ámbitos sanitarios son temas de continuo debate en la comunidad obstétrica1–3. Estos datos sitúan al parto como un hecho clínico que se resuelve de manera muy diferente y crece el convencimiento de que el proceso del parto no se trata, en muchas ocasiones, conforme a los principios de la medicina basada en la evidencia. El Servicio de Obstetricia del Hospital Donostia no fue ajeno a este incremento en la tasa de cesáreas, que sin embargo, no se acompañaba de ninguna mejoría en los resultados perinatales. De esta manera, en el año 2004 nos propusimos la búsqueda y aplicación de los criterios de evidencia disponibles en relación al proceso del parto, así como la posterior recogida y análisis de sus resultados. En el siguiente trabajo se comparan dos períodos (2002 a 2004 frente a 2005 a 2007) con diferentes tasas de cesáreas, consecuencia de los cambios introducidos en nuestra práctica obstétrica.
MATERIAL Y MÉTODOSMaterialSe realiza un estudio observacional retrospectivo que incluye 26.446 partos asistidos en el Hospital Donostia entre 2002 y 2007. Se establecen dos períodos diferentes: 2002–2004, con 13.105 partos, y 2005–2007, con 13.341 partos, considerando que nuestra práctica obstétrica cambia en el año 2005.
Grupos de trabajoEn el año 2004 se crea el grupo de trabajo de parto, constituido por un obstetra de cada equipo de guardia y la participación de dos matronas. La función de esta comisión es la búsqueda de evidencia científica disponible, la creación y la actualización de protocolos adecuando las indicaciones de cesárea. Se establece un seguimiento quincenal de las cesáreas realizadas, que evalúa su adhesión al protocolo.
De forma concomitante, el Comité de Perinatología analiza los embarazos patológicos y decide el momento y la vía de finalización. Además, junto con el Servicio de Pediatría, se evalúan los resultados perinatales semanalmente.
Búsqueda de evidencia científicaPara la realización de protocolos se revisan las guías de American College of Obstetrics and Ginecologists, Royal College of Obstetricians and Gynecologists, Society of Obstetricians and Gynaecologists of Canada y Sociedad Española de Obstetricia y Ginecología. Se realizan preguntas de búsqueda PICO y se consultan, entre otras, las bases de datos Medline, Tripdatabase, Cochrane y Uptodate.
Protocolización de indicaciones de cesáreaLa protocolización de las indicaciones de cesáreas basadas en la evidencia incluye la distocia, el riesgo de pérdida de bienestar fetal (RPBF), cicatriz uterina previa, presentación de nalgas, embarazo múltiple, enfermedad materna y macrosomía.
DistociaEl ingreso en sala de partos se realiza en fase activa de parto, en la que la gestante debe reunir las siguientes condiciones: el cuello debe estar completamente borrado, con 3 cm de dilatación y contracciones rítmicas al menos cada 5 min.
El diagnóstico de fase activa detenida e indicación de cesárea por parto estacionado se realiza cuando la dilatación permanece invariable durante 4 h a partir de los 4 cm con al menos 3 contracciones cada 10 min, mayores de 25 mm medidos por catéter intrauterino4,5. El expulsivo se considera prolongado tras 2 h en dilatación completa en nulíparas y 1 h en multíparas, añadiendo 1 h más en partos con anestesia epidural. El diagnóstico se debe alcanzar tras incluir 1 h de fase activa de pujos4,6. Se considera fracaso de inducción a la incapacidad de llegar a la fase activa (4 cm) tras 15 h de oxitocina y amniorrexis en nulíparas, y 12 h en multíparas7. Se utilizan prostaglandinas para madurar el cuello si el índice de Bishop es<6. La anestesia epidural se aplicará en la fase activa del parto.
Riesgo de pérdida de bienestar fetalAnte un trazado cardiotocográfico poco tranquilizador, se establece el pH en el cuero cabelludo fetal como prueba de referencia y se aplican los criterios de Zallar y Quilligan8: a) normal, por encima 7,25; b) de alerta, 7,20-7,25, precisa posteriores determinaciones habitualmente dentro de los 30 minutos siguientes, y c) riesgo de pérdida de bienestar fetal (< 7,20), implica la extracción inmediata del feto. En caso de imposibilidad de realizar la microtoma fetal puede recurrirse a la estimulación del cuero cabelludo fetal que, si va seguida de aceleración de la frecuencia cardíaca, indica ausencia de acidosis9. Se indicará la amnioinfusión cuando existan deceleraciones variables de repetición.
Cesárea anteriorHemos adoptado los siguientes criterios de selección para intento de parto vaginal: una cesárea segmentaria transversa previa, 2 cesáreas previas si existe algún parto vaginal, pelvis clínicamente adecuada, ninguna otra cicatriz uterina con acceso a cavidad ni rotura uterina previa. No se considera contraindicación la macrosomía ni la gestación gemelar, siempre que el primer gemelo esté en presentación cefálica. Se acepta la inducción con oxitocina, aunque no se utilizan secuencialmente prostaglandinas y oxitocina10.
Presentación de nalgasEn nuestro hospital, se indicaba la cesárea en gestación única a término11 hasta el año 2006. La modificación de este protocolo es posterior al resto de las indicaciones y se desarrolló fundamentalmente en el año 2007. Se incluyen los siguientes criterios de selección para parto de nalgas: edad gestacional≥37 semanas, peso estimado ente 2.500 y 3.600 g, pelvimetría normal (exploración y tomografía computarizad [TC]), cabeza fetal no flexionada, nalgas puras y presencia de obstetra experimentado12. El manejo del parto difiere de la presentación cefálica y se aplican los siguientes criterios: a) evitar la inducción; b) primer período de parto: se permite el uso de oxitocina y la amniorrexis, y se considera parto lento si evoluciona a<1 cm/h; c) durante el segundo período se permite una fase pasiva de 1 h y una fase activa de 1 h en nulíparas y 30 min en multíparas13.
Se ofrece la versión cefálica externa entre las semanas 36 y 37, siguiendo las recomendaciones de la ACOG14.
Parto múltipleSe permite el parto vaginal salvo cuando el primer feto no se encuentra en presentación cefálica, cuando el número de fetos sea superior a dos y en gemelos monoamnióticos.
OtrosEn la macrosomía fetal se indica cesárea con peso fetal estimado>5.000 g en mujeres no diabéticas y con peso estimado>4.500 g en diabéticas15. Por otro lado, la comisión de perinatología evalúa la indicación de cesárea electiva por enfermedad materna, individualizando cada caso.
Estudio estadísticoPara la elaboración del estudio se ha utilizado la base de datos del Hospital Donostia AS400. El análisis estadístico se ha realizado con el programa SPSS 15.0 y se ha comparado el trienio 2002–2004 previo al estudio, con el trienio 2005–2007. Al analizar la presentación de nalgas se establece el 2007 (fecha de la aplicación de este protocolo) como punto de corte en el estudio comparativo. Se han utilizado tablas de contingencia con aplicación de las pruebas de la χ2 y de Fischer, así como la prueba de la t de Student para muestras independientes.
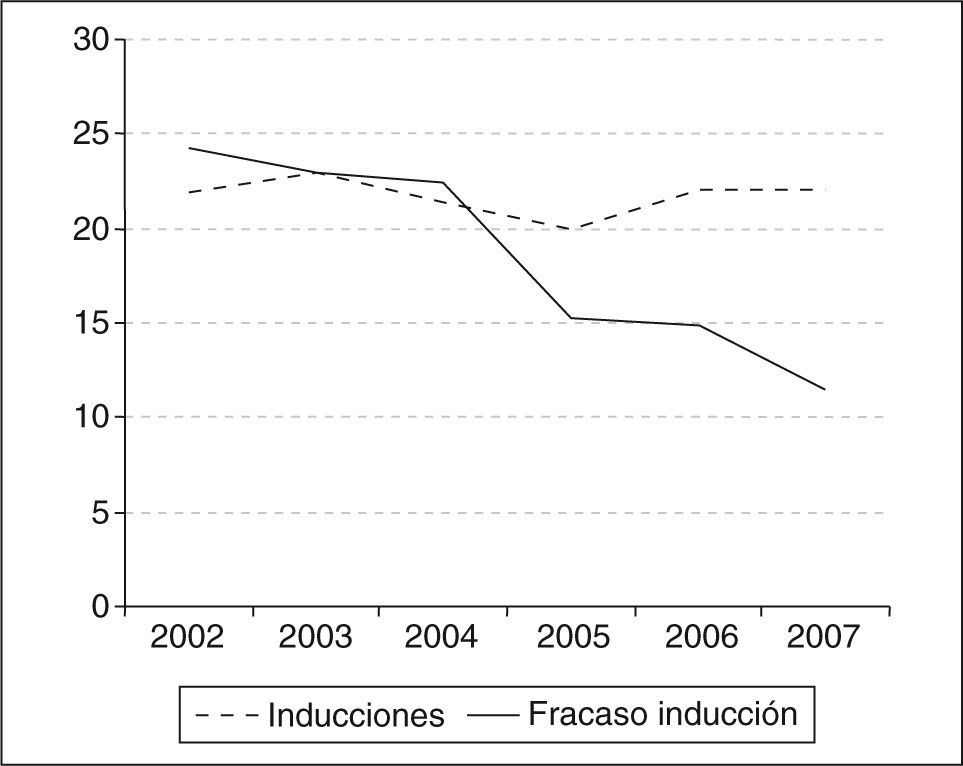
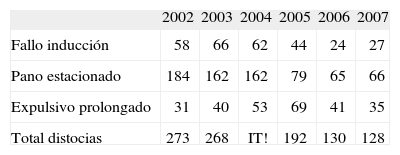
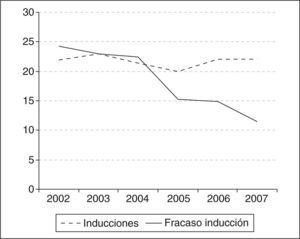
RESULTADOSEvolución de la tasa de cesáreasDistociaHemos observado una disminución significativa para el conjunto de las distocias (el 6,24 frente al 3,37%; p<0,0001) (tabla 1), pasando de ser la primera causa de CST en 2002–2004 a la segunda indicación en el segundo período. Las categorías diagnósticas incluidas en el concepto de distocia se distribuyen de esta manera: a) fracaso de inducción: el porcentaje de inducciones se ha mantenido constante durante estos años, observándose una disminución significativa en el número de cesáreas realizadas por esta causa (el 1,4 frente al 0,7; p<0,0001) (fig. 1); b) fase activa detenida: se observa una disminución en el porcentaje de cesáreas por esta indicación con diferencias significativas (el 3,8 frente al 1,57%; p<0,0001), y c) expulsivo prolongado: no se muestran diferencias significativas, con una mayor presencia de indicaciones en el segundo período (el 0,94 frente al 1,09%; p=0,297).
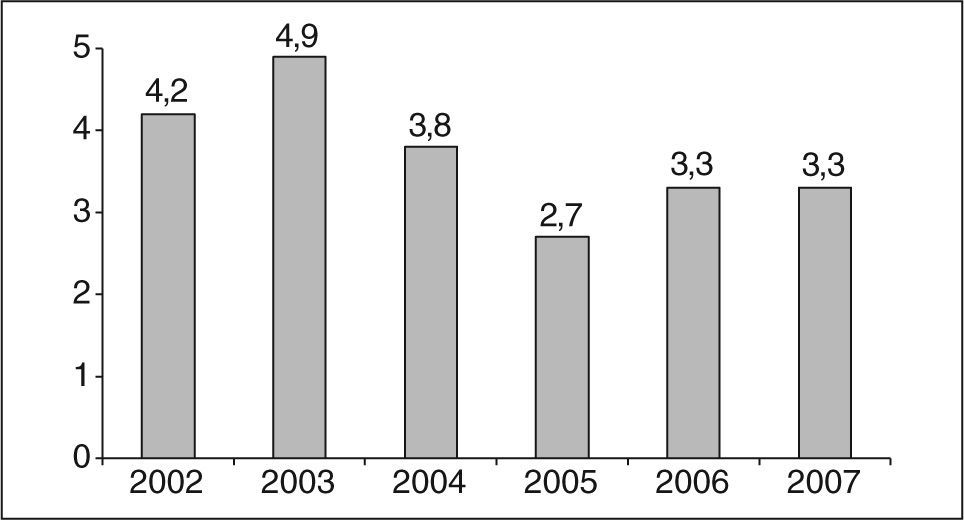
Esta indicación presenta una reducción en el número de cesáreas con diferencias estadísticamente significativas (el 4,35 frente al 3,14%; p<0,0001) (fig. 2).
Cesárea anteriorHemos observado una reducción en el número de indicaciones con traducción estadística significativa (el 1,2 frente al 0,4%; p<0,0001). El porcentaje de partos vaginales con cesárea previa fue del 57% en el período 2002–2004 y del 70 % en el trienio 2005–2007 (p<0,0001).
Presentación de nalgasSe observa una disminución en el número de cesáreas entre el primer período (n=592) y el segundo (n=562), y no se observan diferencias significativas (el 4,5 frente al 4,2%; p=0,4%). Esta indicación ha pasado de ser la segunda causa de cesárea en orden de frecuencia en 2004 en nuestro servicio a ser la primera en 2007. Al comparar únicamente el año 2007 (momento en que se aplica conjuntamente la VCE y la selección de parto vaginal de nalgas), sí observamos una disminución significativa de cesáreas por esta indicación (el 4,48 frente al 3,7%; p<0,05).
La versión cefálica externa se instaura a mediados de 2006. Desde entonces se han realizado 159 versiones, con un porcentaje de éxito del 54,08%. La tasa de cesáreas tras versión con éxito fue del 8,9%.
Embarazo múltipleAl analizar la vía de parto en las gestaciones múltiples, observamos una reducción significativa en el porcentaje de cesáreas en el período posterior a la aplicación del protocolo (123 cesáreas en 343 gestaciones múltiples; 35,8%) frente al trienio previo (133 cesáreas en 275 gestaciones múltiples; 48,3%; p=0,019).
OtrosEn el grupo de indicaciones por enfermedad materna se ha observado una disminución en los sucesivos períodos con significación estadística (el 0,6 frente al 0,38; p<0,0001).
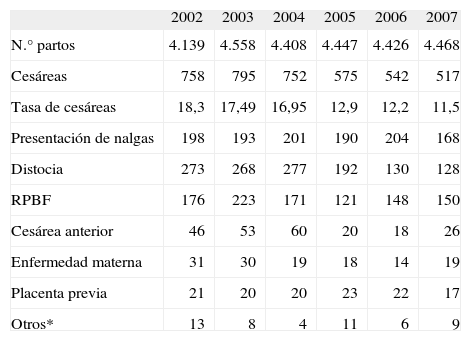
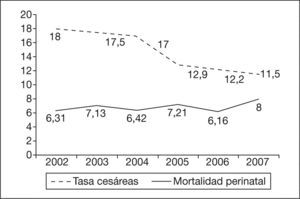
Tasa global de cesáreasTras la aplicación de la evidencia científica en nuestra práctica obstétrica en el año 2005, se observa una reducción progresiva en la tasa de cesáreas (tabla 2). Estas diferencias son estadísticamente significativas cuando se compara el período 2002–2004 con el 2005–2007 (el 17,6 frente al 12,2%; p<0,0001). Las cesáreas consideradas electivas, representadas fundamentalmente por las indicaciones presentación de nalgas, cesárea anterior, causa materna y placenta previa, también disminuyeron significativamente (el 6,99 frente al 5,5%; p<0,0001).
Distribución de frecuencias de cesáreas según sus indicaciones
| 2002 | 2003 | 2004 | 2005 | 2006 | 2007 | |
| N.° partos | 4.139 | 4.558 | 4.408 | 4.447 | 4.426 | 4.468 |
| Cesáreas | 758 | 795 | 752 | 575 | 542 | 517 |
| Tasa de cesáreas | 18,3 | 17,49 | 16,95 | 12,9 | 12,2 | 11,5 |
| Presentación de nalgas | 198 | 193 | 201 | 190 | 204 | 168 |
| Distocia | 273 | 268 | 277 | 192 | 130 | 128 |
| RPBF | 176 | 223 | 171 | 121 | 148 | 150 |
| Cesárea anterior | 46 | 53 | 60 | 20 | 18 | 26 |
| Enfermedad materna | 31 | 30 | 19 | 18 | 14 | 19 |
| Placenta previa | 21 | 20 | 20 | 23 | 22 | 17 |
| Otros* | 13 | 8 | 4 | 11 | 6 | 9 |
RPBF: riesgo de pérdida de bienestar fetal.
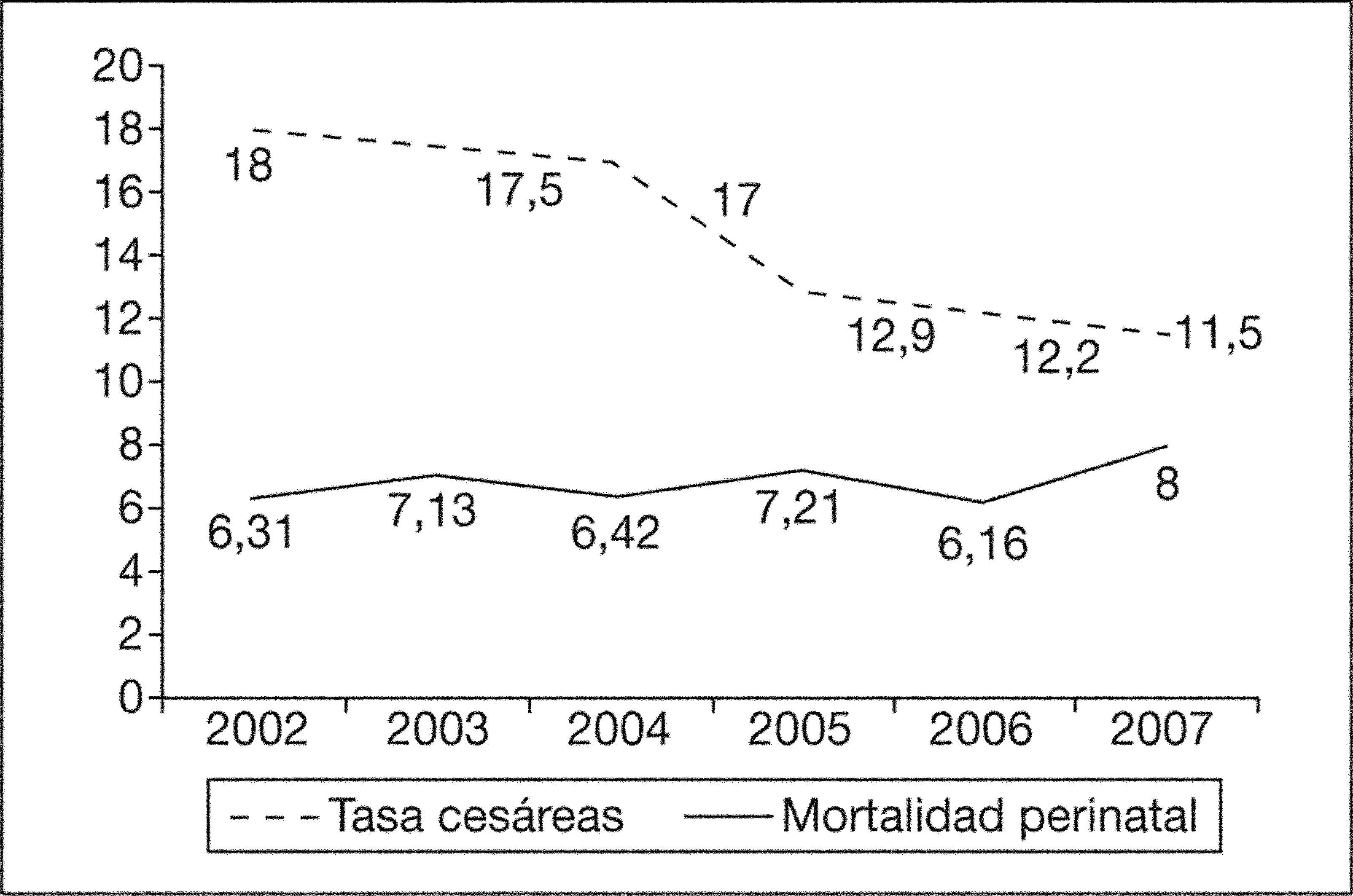
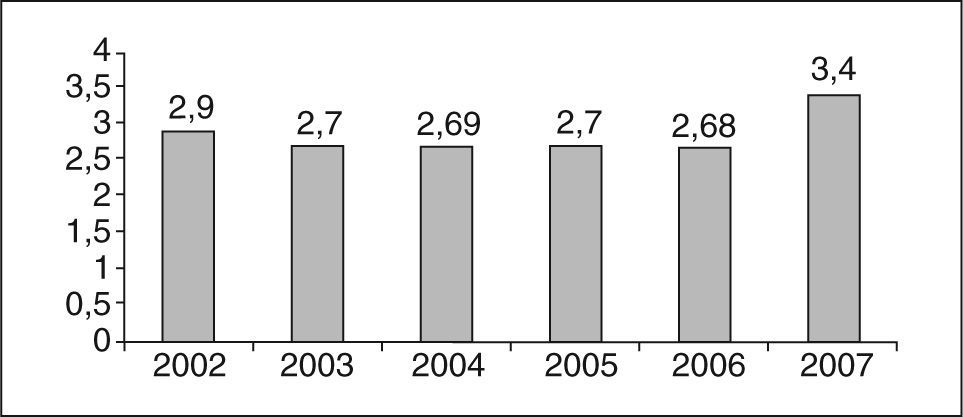
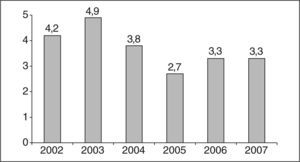
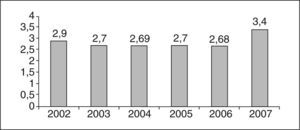
La distribución de la mortalidad perinatal y su relación con la tasa de cesáreas quedan reflejadas en la figura 3. Al comparar los dos períodos estudiados no observamos diferencias significativas (el 6,62 frente al 7,1‰; p=0,462). Tampoco existen diferencias en la puntuación de la prueba de Apgar<7 a los 5 min (236 casos frente a 248; p=0,743) ni en el pH de arteria de cordón umbilical<7, con 39 casos en 12.318 muestras recogidas en el período 2002–2004 (0,31%), y 50 en 12.245 en el período 2005–2007 (0,4%) (p=0,276). Hemos analizado finalmente el número de recién nacidos ingresados en cuidados intensivos de neonatología y no se hallaron cambios significativos (el 2,95 frente al 3,0%; p=0,87) (fig. 4).
DISCUSIÓNEs difícil establecer cuál es la«tasa ideal»de cesáreas, pues hay muchos factores que pueden condicionarla, tales como la formación del obstetra, los medios de que dispone el centro hospitalario o el tipo de población atendida. En cualquier caso, la tasa óptima será aquella que combine los mejores resultados maternos y perinatales con el menor intervencionismo posible. La Organización Mundial de la Salud (OMS) estableció en una conferencia de consenso que no hay justificación para una tasa de cesáreas superior al 10-15%3. En nuestro hospital, pudimos observar que esta cifra se superó y crecía paulatinamente hasta alcanzar un 18,3%. Con la convicción de que era posible una mejora en la práctica obstétrica y que el hecho clínico del parto no se trataba conforme a los principios de medicina basada en la evidencia, decidimos establecer un nuevo protocolo más ajustado a ésta. De este modo, se ha logrado reducir la tasa de cesáreas hasta un 11,5% en el año 2007.
Grupos de trabajoLa concienciación, por parte de ginecólogos y de matronas, de que la praxis obstétrica es mejorable ha sido esencial en la disminución de la tasa de cesáreas. Con este fin se creó el grupo de trabajo de parto, que establece un nuevo protocolo de actuación basado en la evidencia científica disponible. Su aplicación va asociada de forma inherente a un menor número de cesáreas. El estudio posterior de la adhesión de las indicaciones de cesárea al protocolo y su continua actualización han sido clave en la actuación de los profesionales que asisten partos en nuestro hospital. El análisis de los embarazos patológicos en el comité de perinatología ha contribuido a la disminución de las cesáreas electivas y sin afectar a los resultados perinatales.
DistociaEs una de las indicaciones que más ha contribuido a este descenso. En la mayoría de las publicaciones la distocia figura como la causa más frecuente de cesárea. Según datos de la Encuesta Nacional para la Base de Datos Perinatales del año 2004 (SEGO), el 44,4% de las cesáreas se realizó por distocia16. En nuestro hospital, la distocia suponía el 35,50% de las indicaciones de cesárea, mientras que en el período posterior a la aplicación del nuevo protocolo ha supuesto el 27,54% de las cesáreas. A la obtención de estos resultados ha contribuido el cumplimiento del nuevo protocolo de distocia. Las principales actuaciones fueron: a) el ingreso en sala de partos en período activo; b) la aplicación de la«regla de las 4 h»para el diagnóstico de fase activa detenida con dilatación invariable, y al menos 3 contracciones cada 10 min mayores de 25 mm, medidas por catéter intrauterino; con anterioridad al nuevo protocolo se consideraba fase activa detenida a la dilatación invariable durante 2 h; c) el incremento de 1 h más en caso de anestesia epidural, para el diagnóstico de expulsivo prolongado tras 2 h en dilatación completa en nulíparas y 1 h en multíparas, y d) aplicación estricta del criterio de fracaso de inducción: incapacidad de llegar a la fase activa tras 15 h de oxitocina y amniorrexis en nulíparas y 12 h en multíparas, previo uso de prostaglandinas en casos de índice de Bishop desfavorable. Anteriormente, el diagnóstico de inducción fallida quedaba a criterio del médico de guardia.
La tendencia general al aumento del número de inducciones se atribuye, entre otras causas, a la generalización del uso de la monitorización electrónica fetal, a la ecografía y al deseo de la paciente de finalizar la gestación. Se estima que el total de inducciones puede alcanzar entre un 10-15% de todos los partos17. En las maternidades españolas catalogadas como centros terciarios, la frecuencia se sitúa alrededor del 12% de todos los partos18 y en EE. UU. la frecuencia era del 20,6% en el año 200319. La inducción está indicada cuando los riesgos de continuar el embarazo se consideran mayores que los asociados a su terminación. Este debe ser el criterio para tratar de ajustar nuestra tasa de inducciones a las recomendaciones actuales. La evidencia disponible sobre el concepto de inducción fallida se basa en estudios prospectivos. Así, Xenakis (1997) considera fracaso de inducción la incapacidad de llegar a la fase activa (4 cm) tras 15 h de amniorrexis y oxitocina en nulíparas y tras 12 h en multíparas7. Rouse et al20 ponen el límite en 12 h y Simon et al21 exigen 18 h para considerar fracaso de inducción. Recientemente, Lin et al22 (2006) sugieren una definición práctica de inducción fallida que coincide con la adoptada por nosotros. Si bien ha permanecido estable la tasa de inducciones, la aplicación de este protocolo ha mostrado una reducción de 9 puntos en la tasa de cesáreas en los partos inducidos. Hay hospitales con cifras superiores al 20% de inducciones que tienen una incidencia de cesáreas por fracaso de inducción de un 70%23. El cumplimiento de los criterios establecidos para admisión en el área de partos y de las horas precisas para el diagnóstico de parto estacionado ha contribuido a reducir esta indicación en un tercio de las realizadas previamente.
Cesárea anteriorEn el trienio correspondiente a la aplicación del nuevo protocolo, el porcentaje de partos vaginales en cesárea anterior ha sido del 70%. La SEGO establece como valor adecuado o«indicador de calidad asistencial»una tasa superior al 40% de partos vaginales en mujeres con cesárea previa24. En España, los resultados se encuentran muy relacionados con el tipo de hospital que presta la asistencia; en los hospitales de nivel III que no pertenecen a los considerados TOP 20, el porcentaje es del 26,3%, mientras que en los hospitales de nivel III que pertenecen a los TOP 20 el porcentaje es del 46,8%25. La incidencia de rotura uterina en el intento de parto vaginal es inferior al 1%26. Una reciente publicación estima en el 0,22% la incidencia de rotura uterina en cesárea segmentaria transversa previa, con muy escasas complicaciones graves27.
Presentación de nalgasLa recuperación del parto vaginal de nalgas es un proceso lento que requiere la presencia de al menos un obstetra experto y, en nuestro caso, la aceptación por parte de la gestante. Aplicando estos criterios, hemos logrado parto vaginal en un 13% de las presentaciones de nalgas. Los resultados perinatales son los mismos que por cesárea y sin la patología respiratoria fetal y materna inherente a ésta. La versión cefálica externa es una técnica que, en nuestro hospital, al igual que en muchos otros hospitales, se había abandonado. Su recuperación supone vencer reticencias, tanto por parte de los profesionales como por parte de las gestantes. Lentamente, se va introduciendo en el profesional el«reflejo»de aconsejar la versión en la presentación de nalgas. El porcentaje de éxito del 54,08% es comparable a la media observada en la literatura científica14.
Riesgo de pérdida de bienestar fetalSegún la base de datos perinatales nacionales de 2004, el 32,8% de las cesáreas intraparto tuvo como indicación la sospecha de pérdida de bienestar fetal16. La disminución significativa de cesáreas realizadas en el segundo trienio por sospecha de pérdida de bienestar fetal se debe a varios acciones: a) interpretación de la monitorización electrónica fetal más acorde con los conocimientos actuales; b) determinación de pH en cuero cabelludo fetal en los casos de cardiotocograma no tranquilizador, siempre que técnicamente sea posible, y c) introducción de la amnioinfusión en los casos de sospecha de compresión del cordón umbilical. La cardiotocografía tiene un valor diagnóstico limitado con una alta sensibilidad para predecir la acidosis fetal, pero una baja especificidad, y por ello una alta tasa de falsos positivos. El pH en el cuero cabelludo fetal se considera el patrón de oro para evaluar el estado ácido-base fetal, pero no hay unanimidad a la hora de interpretar sus valores. La mayoría de los protocolos interpretan el pH del cuero cabelludo según los criterios de Zalar y Quilligan8,28,29. Estos valores gozan de un margen de seguridad considerable, permitiendo al clínico un manejo tranquilo de la situación. Basándose en los trabajos clásicos de Saling, Hon, y Kubli, un pH del cuero cabelludo<7,20 se ha considerado sinónimo de sufrimiento fetal y en esa situación el feto debía extraerse inmediatamente30–32. Estudios posteriores establecen entre 7,10-7,15 el límite normal del pH en la arteria umbilical33. Así, un pH de cuero cabelludo<7,15 está más cerca de los valores considerados como acidemia fetal patológica en la arteria umbilical34. La amnioinfusión disminuye la tasa de cesáreas realizadas por sospecha de pérdida de bienestar fetal cuando este diagnóstico se basa únicamente en la monitorización electrónica fetal35.
Resultados perinatalesLa disminución de la tasa de cesáreas no ha afectado negativamente a la morbimortalidad perinatal. En el trienio 2005–2007 han tenido un pH<7,0 en arteria umbilical el 0,4% de los recién nacidos. Según la base de datos perinatales nacionales de 2004, el 0,66% de los recién nacidos tuvo un pH en la arteria umbilical<7,016. Ya en 1983, O´Driscol et al36 alertaron sobre la falta de correlación entre tasa de cesáreas y mortalidad perinatal. Esta falta de correlación se observa claramente en los datos del Hospital Donostia, con un pequeño incremento no significativo en la tasa de mortalidad en el año 2007 asociado a un aumento en la prematuridad extrema. Por otra parte, está bien documentada la falta de asociación entre cesárea y reducción de los problemas neurológicos infantiles, entre los que se incluyen la parálisis cerebral y las convulsiones37.
Hay consenso sobre algunas acciones que contribuyen a reducir la tasa de cesáreas: acuerdo entre profesionales, definición del concepto de distocia, diagnóstico exacto de la pérdida de bienestar fetal mediante determinación del pH, promoción de la prueba de parto en cesárea anterior y versión externa en la presentación podálica. En nuestra experiencia, todas estas actuaciones fueron útiles para disminuir la tasa de cesáreas. La valoración en comité de perinatología de todas las cesáreas electivas, evitando que la decisión la tome un único profesional, también contribuye a la reducción de la tasa de cesáreas.
CONCLUSIONES- 1.
La aplicación de un protocolo para el parto basado en la evidencia científica, se ha mostrado capaz de reducir significativamente la tasa de cesáreas.
- 2.
El acuerdo entre los profesionales (médicos y matronas) para la mejora de la praxis obstétrica es clave para la implantación de un cambio de protocolo complejo como el del parto, que exige aunar criterios y sensibilidades muy dispares.
- 3.
El análisis de las indicaciones de cesárea reduce fundamentalmente las indicaciones de cesárea por distocia y RPBF.
- 4.
La valoración en comisión de perinatología disminuye la incidencia de cesárea electiva por cesárea anterior, aquellas debidas a enfermedad materna, y elimina las de origen no filiado.
- 5.
La versión cefálica externa y la selección de pacientes candidatas a parto vaginal se han mostrado capaces de reducir el número de cesáreas por presentación de nalgas.
- 6.
Los criterios de calidad neonatal en términos de mortalidad perinatal, pH en la arteria de cordón umbilical<7,0 y puntuación en la prueba de Apgar<7 a los 5 min no muestran diferencias con el cambio de protocolo.