Valorar la eficacia de la biopsia percutánea asistida por vacío y guiada por estereotaxia como alternativa a la biopsia quirúrgica diagnóstica.
Material y métodosEstudio retrospectivo de 250 biopsias asistidas por vacío guiadas por estereotaxia realizadas entre marzo del 2006 y agosto del 2010. Se ha analizado la tasa de falsos negativos y la subestimación diagnóstica en relación con la biopsia quirúrgica.
ResultadosLa tasa de falsos negativos fue del 2% (1/63) y el valor predictivo positivo fue del 100%. La biopsia quirúrgica evidenció hallazgos de carcinoma en el 30% (3/10) de los casos diagnosticados como hiperplasia ductal atípica y en el 33,3% (2/6) de los carcinomas lobulillares in situ. De las 40 lesiones diagnosticadas como carcinoma ductal in situ, la biopsia quirúrgica evidenció carcinomas infiltrantes en 4 de los casos (10%).
ConclusionesLa biopsia guiada por estereotaxia puede considerarse una alternativa válida a la biopsia quirúrgica diagnóstica, aunque persiste la posibilidad de subestimación diagnóstica.
To evaluate the efficiency of stereotactic vacuum-assisted core breast biopsy as an alternative to diagnostic surgical biopsy.
Material and methodsA retrospective study based on 250 stereotactic vacuum-assisted percutaneous biopsies was conducted from March 2006 to August 2010. The false-negative rate and underestimation of disease at percutaneous biopsy were determined in comparison with diagnostic surgical biopsy.
ResultsThe false-negative rate was 2% (1/63) and the positive predictive value was 100%. Surgical excision revealed carcinoma in 30% (3/10) of the patients with atypical ductal hyperplasia at core biopsy and in 33.3% (2/6) of those with lobular carcinoma in situ. Among 40 lesions diagnosed as ductal carcinoma in situ at vacuum-assisted biopsy, surgery revealed invasive carcinoma in four (10%).
ConclusionsStereotactic core breast biopsy can be considered a valid alternative to diagnostic surgical biopsy, although diagnostic underestimation still occurs.
La biopsia de las lesiones mamarias radiológicamente sospechosas y no palpables se ha venido realizando tradicionalmente mediante colocación de arpón y posterior biopsia diferida en quirófano. Sin embargo, la elevada proporción de lesiones benignas sometidas a biopsia, así como la mayor agresividad y coste de la técnica quirúrgica, han potenciado la utilización de diferentes técnicas de biopsia percutánea, con el fin de evitar la cirugía en las lesiones benignas y de poder programar adecuadamente la cirugía de las malignas.
Actualmente, la biopsia percutánea asistida por vacío (BAV) guiada por estereotaxia es aceptada como una alternativa válida a la biopsia quirúrgica diagnóstica en el manejo de las lesiones mamarias no palpables, mayoritariamente microcalcificaciones. El propósito de este estudio es comparar los resultados obtenidos en la BAV con los obtenidos en la biopsia quirúrgica, para lo cual se ha determinado la tasa de falsos negativos y la subestimación diagnóstica de la biopsia percutánea frente a la biopsia quirúrgica.
Material y métodosEstudio descriptivo retrospectivo que comprende 250 lesiones mamarias sometidas a BAV guiada por estereotaxia en el Hospital Universitario Río Hortega entre marzo del 2006 y agosto del 2010. Las biopsias fueron realizadas utilizando un dispositivo de sistema direccional asistido por vacío con aguja de calibre 10G (Vacora®; Bard Biopsy Systems) acoplado a mesa de estereotaxia digital con paciente en decúbito prono (Stereoguide DSM; Lorad, Danbury, CT). En el análisis de los resultados histológicos de las muestras obtenidas se consideraron las siguientes lesiones:
- •
Benignas: mastopatía fibroquística, hiperplasia epitelial, adenosis, adenosis esclerosante, fibrosis, fibroadenomas y papilomas sin atipia.
- •
De riesgo: hiperplasia ductal atípica (HDA), hiperplasia lobulillar atípica (HLA), carcinoma lobulillar in situ (CLIS), lesión papilar atípica y papilomatosis.
- •
Malignas: carcinoma ductal in situ (CDIS), carcinoma ductal infiltrante (CDI) y carcinoma lobulillar infiltrante (CLI).
Las variables estudiadas para determinar la eficacia de la biopsia percutánea frente a la biopsia quirúrgica fueron la tasa de falsos negativos y la subestimación de malignidad. Se considera falso negativo un carcinoma probado en el estudio histológico de la pieza quirúrgica en el que la biopsia percutánea únicamente evidencia hallazgos benignos. La subestimación diagnóstica en la biopsia percutánea incluye tanto las lesiones de riesgo en las que se evidencia malignidad en la pieza quirúrgica, como a los CDIS con confirmación histológica posterior de carcinoma infiltrante.
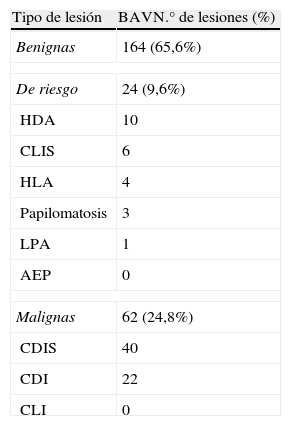
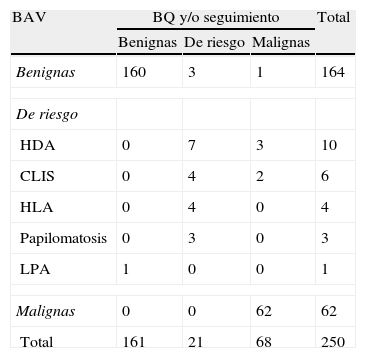
ResultadosEl número total de BAV realizadas en el período del estudio fue de 250. Los diagnósticos histológicos de las lesiones sometidas a BAV se exponen en la tabla 1. Su correlación con los resultados obtenidos en la biopsia quirúrgica y/o el seguimiento clínico-radiológico se exponen en la tabla 2.
Distribución de las lesiones sometidas a biopsia asistida por vacío (BAV)
| Tipo de lesión | BAVN.° de lesiones (%) |
| Benignas | 164 (65,6%) |
| De riesgo | 24 (9,6%) |
| HDA | 10 |
| CLIS | 6 |
| HLA | 4 |
| Papilomatosis | 3 |
| LPA | 1 |
| AEP | 0 |
| Malignas | 62 (24,8%) |
| CDIS | 40 |
| CDI | 22 |
| CLI | 0 |
HDA: hiperplasia ductal atípica; CLIS: carcinoma lobulillar in situ; HLA: hiperplasia lobulillar atípica; LPA: lesión papilar atípica; AEP: atipia de epitelio plano; CDIS: carcinoma ductal in situ; CDI: carcinoma ductal infiltrante; CLI: carcinoma lobulillar infiltrante.
Correlación de los resultados histológicos obtenidos en la biopsia asistida por vacío (BAV) con la biopsia quirúrgica y/o el seguimiento clínico-radiológico
| BAV | BQ y/o seguimiento | Total | ||
| Benignas | De riesgo | Malignas | ||
| Benignas | 160 | 3 | 1 | 164 |
| De riesgo | ||||
| HDA | 0 | 7 | 3 | 10 |
| CLIS | 0 | 4 | 2 | 6 |
| HLA | 0 | 4 | 0 | 4 |
| Papilomatosis | 0 | 3 | 0 | 3 |
| LPA | 1 | 0 | 0 | 1 |
| Malignas | 0 | 0 | 62 | 62 |
| Total | 161 | 21 | 68 | 250 |
BQ: biopsia quirúrgica; HDA: hiperplasia ductal atípica; CLIS: carcinoma lobulillar in situ; HLA: hiperplasia lobulillar atípica; LPA: lesión papilar atípica.
El 65,6% (164/250) de las lesiones sometidas a BAV correspondieron a lesiones benignas, y la mastopatía fibroquística fue el diagnóstico más frecuente. Se realizó biopsia quirúrgica en 6 de estas lesiones por recomendación anatomopatológica o por discordancia radiopatológica, encontrándose en la pieza quirúrgica 2 lesiones benignas, 3 lesiones de riesgo y una lesión maligna. Este último caso falso negativo se correspondía con una asimetría de densidad focal sin microcalcificaciones asociadas, categorizada como Birads 5 en la mamografía. La BAV únicamente demostró hiperplasia epitelial sin atipia, hallándose un CLI de 7mm en la biopsia quirúrgica posterior.
Lesiones de riesgoEl 41,6% (10/24) de las lesiones de riesgo diagnosticadas en la BAV correspondieron a HDA. En 3 de los casos no existieron hallazgos de HDA en la biopsia quirúrgica posterior pero la revisión histológica de las muestras obtenidas en la BAV confirmó la presencia de hallazgos de HDA. Esto sugiere que dichas lesiones fueron completamente extirpadas en la biopsia percutánea. El 30% (3/10) de los casos fueron subestimados, encontrándose hallazgos de CDIS de bajo grado en la biopsia quirúrgica, con focos de 2, 4 y 13mm. Se obtuvieron 3 cilindros de media en la BAV tanto en las HDA subestimadas como en las no subestimadas.
El 25% (6/24) de las lesiones de riesgo correspondieron a CLIS y el 16,7% (4/24) a HLA. En ninguno de los casos diagnosticados de HLA se halló lesión maligna en la biopsia quirúrgica, mientras que el 33,3% (2/6) de los diagnósticos de CLIS fueron subestimados, hallándose en la biopsia quirúrgica un CDIS de bajo grado y un CLI de 2mm. Se obtuvieron 3 cilindros de media en los casos de CLIS subestimados y 2,5 en los no subestimados. Una de las lesiones diagnosticadas de HLA fue aparentemente extirpada por completo en la BAV.
La lesión papilar con atipia diagnosticada en la BAV se correspondió con una lesión papilar sin atipia en la pieza quirúrgica, y en los casos diagnosticados de papilomatosis no se realizó biopsia quirúrgica posterior.
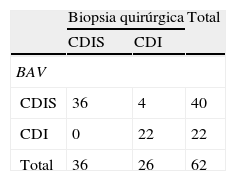
Lesiones malignasLa correlación histológica de las lesiones malignas diagnosticadas en la BAV con los resultados obtenidos en la biopsia quirúrgica se expone en la tabla 3.
El 64,5% (40/62) de las lesiones malignas diagnosticadas en la BAV correspondieron a CDIS. Uno de los casos fue completamente extirpado en la BAV y existió un 10% (4/40) de subestimación diagnóstica, con presencia de focos de carcinoma infiltrante en la biopsia quirúrgica que oscilaron entre los 7 y los 12mm (media de 9,25mm). Se obtuvieron 3,75 cilindros de media en los casos de CDIS subestimados y 3,2 en los CDIS no subestimados. El 50% (2/4) de los casos de CDIS subestimados en la BAV requirieron una segunda intervención, mientras que el 94,4% (34/36) de los CDIS no subestimados fueron tratados con éxito en un único procedimiento quirúrgico. En conjunto, el 50% (20/40) de las pacientes diagnosticadas de CDIS fueron finalmente sometidas a mastectomía y se realizó biopsia selectiva del ganglio centinela (BSGC) al 47,5% (19/40), encontrándose únicamente una micrometástasis. El protocolo aceptado en nuestra Unidad de Patología Mamaria para realizar BSGC en pacientes con diagnóstico de CDIS es el aprobado por la Sociedad Española de Senología y Patología Mamaria desde la reunión de consenso de Murcia 2006 e incluye CDIS extensos (>4cm de diámetro), de alto grado y aquellas pacientes que van a tratarse con mastectomía.
Las lesiones malignas restantes correspondieron en un 35,5% (22/62) a carcinomas infiltrantes en la BAV, todos ellos de estirpe ductal, con focos que en la cirugía oscilaron entre los 0,5 y los 22mm (media de 9,2mm). El 36% (8/22) de las pacientes fueron sometidas a mastectomía y la BSGC fue positiva en el 14% (3/22).
DiscusiónLa BAV guiada por estereotaxia con agujas de calibre 10-11G se ha convertido en una alternativa válida a la biopsia quirúrgica diagnóstica en el manejo de las lesiones mamarias no palpables, siendo especialmente útil en el caso de las microcalcificaciones. La introducción de dichos sistemas de biopsia ha permitido la obtención de cilindros de mayor calidad, mejorando claramente los resultados de sistemas anteriores como los de la core biopsia o tipo tru-cut realizado con pistolas automáticas que montan agujas con calibres de 14-16-18G1–3. La extracción de muestras más voluminosas ha permitido disminuir el número de resultados falsos negativos aunque no ha eliminado por completo la posibilidad de error en el muestreo, lo cual conlleva, a su vez, que persista la posibilidad de subestimación diagnóstica de las lesiones.
La tasa de falsos negativos de nuestro estudio fue del 2%, inferior a la referida en la literatura para la biopsia percutánea con calibre 14G (tasa media del 4%)4,5 y comparable a la obtenida en la biopsia quirúrgica guiada por arpón (tasa del 0-8%)6. No encontramos falsos negativos en los casos sometidos a BAV por microcalcificaciones, aunque los resultados falsos negativos en la biopsia percutánea referidos en la literatura científica son similares en frecuencia tanto para las microcalcificaciones como para las masas7. En general, los falsos negativos pueden ser reconocidos por la falta de correlación radiopatológica y, en los casos manifestados en forma de microcalcificaciones, por la ausencia de estas en los especímenes radiografiados o en el estudio histológico de las muestras obtenidas5.
Todas las pacientes con diagnóstico de lesión maligna en la BAV obtuvieron un diagnóstico de malignidad confirmado en la biopsia quirúrgica (valor predictivo positivo del 100%). Consideramos el caso diagnosticado de CDIS en la BAV y sin hallazgos de malignidad en la biopsia quirúrgica como extirpado por completo en la biopsia percutánea, pues así lo confirmó la revisión histológica de las muestras obtenidas. Adicionalmente, se extirparon otras 4 lesiones de riesgo en la BAV. Está referida en la literatura la posibilidad de realizar una extirpación completa de lesiones inferiores a 10mm de diámetro en la mamografía8, y dicha extirpación es más probable en los casos en que se confirma la total desaparición de la lesión visible en la mamografía, aunque la ausencia de lesión mamográfica no garantiza la escisión completa de la lesión histológica8,9.
Se ha valorado además si la tasa de subestimación de malignidad en las lesiones de riesgo diagnosticadas en la BAV es lo suficientemente elevada como para que requieran una biopsia quirúrgica posterior. En nuestro estudio, la subestimación diagnóstica para las HDA fue del 30% y en la bibliografía oscila entre el 10 y el 38% (promedio del 19%)10,11, por lo que, en general, se considera lo suficientemente elevada como para que requieran biopsia quirúrgica posterior. Sin embargo, el diagnóstico de HDA es más fidedigno en pacientes sin historia personal de carcinoma de mama, cuando el 100% de la lesión ha sido extirpada en la biopsia percutánea y con lesiones de diámetro inferior a 10mm, ya que cuanto menor es la lesión mayor es la probabilidad de extirpación completa10. Según Adrales et al.12, grados leves de HDA tras la BAV en pacientes sin historia familiar o personal de carcinoma de mama pudieran no requerir biopsia quirúrgica si todas las calcificaciones hubieran sido extirpadas.
La tasa de subestimación para los CLIS diagnosticados en la BAV fue del 33,3%, y del 0% para las HLA. En la bibliografía, la subestimación diagnóstica para estas lesiones en la BAV alcanza el 34% en el CLIS y el 21% en la HLA13,14. La conducta a seguir con estas pacientes continúa siendo controvertida, y en general no existe consenso sobre si la actitud más adecuada sería el seguimiento clínico-radiológico o la biopsia quirúrgica posterior. Se han sugerido algunos parámetros para recomendar biopsia quirúrgica, como la asociación a otras lesiones de mayor riesgo, la discordancia radiopatológica, la presencia de microcalcificaciones residuales o variantes de CLIS más agresivas histológicamente como el tipo pleomórfico con necrosis asociada15. Sin embargo, ninguno de ellos tiene suficiente valor predictivo como para evitar la subestimación de una lesión más severa16,17. Considerando nuestros resultados, existe un error potencial de muestreo en los casos diagnosticados de CLIS en la BAV, con tasas de subestimación lo suficientemente elevadas como para que dichas lesiones requieran biopsia quirúrgica. En el caso de las HLA cabría plantearse un manejo más conservador en pacientes con grados histológicos leves, siempre y cuando existiera una adecuada correlación radiopatológica18.
La biopsia percutánea continúa mostrando, además, subestimación en las lesiones diagnosticadas de CDIS. La subestimación diagnóstica fue del 10%, y en la bibliografía oscila entre el 5 y el 15%3,19,20. Es especialmente importante no subestimar estas lesiones en la BAV, ya que frecuentemente requerirán cirugía axilar adicional2. En la serie estudiada, el 50% (2/4) de las pacientes con diagnóstico de CDIS subestimado en la BAV requirieron de una segunda intervención quirúrgica, mientras que solo en el 5,6% (2/36) de los CDIS no subestimados fue necesaria una segunda cirugía para ampliación de bordes. Sin embargo, cabe destacar que el protocolo para la realización de la BSGC evitó una segunda intervención quirúrgica para valoración axilar en el 50% de las pacientes con diagnóstico de CDIS subestimado.
Por último, se ha observado que el número de cilindros obtenidos no ha influido significativamente en la subestimación diagnóstica. Parece, pues, que la tasa de subestimación no depende estrictamente del volumen de muestra extraída sino de que el muestreo de la lesión sea el adecuado. El factor más determinante a la hora de reducir la subestimación es el porcentaje de lesión extirpada y se ve reflejado en el número de calcificaciones extraídas o en el grado de resolución de la lesión visible en la mamografía20,21. Sin embargo, en el caso particular de los CDIS la subestimación podría persistir independientemente del porcentaje de lesión extirpada, ya que es probable que las áreas de carcinoma infiltrante que no contengan microcalcificaciones no sean incluidas en el muestreo de la BAV2,22.
A modo de conclusión, podemos afirmar que la BAV guiada por estereotaxia se ha convertido en el método diagnóstico de elección en el manejo de las lesiones mamarias sospechosas por técnicas de imagen y no palpables, disminuyendo así la necesidad de realizar biopsia quirúrgica excisional y reservando la cirugía para fines terapéuticos. Sin embargo, y a pesar de la obtención de muestras de mayor volumen, persiste la posibilidad de error de muestreo y la subestimación diagnóstica en el CDIS y en las lesiones de riesgo, especialmente en los casos de HDA y CLIS, en los que será necesario realizar una biopsia quirúrgica posterior.