Comentario
Edición Española
"UTILIZACIÓNDELOSSISTEMAS DEINFORMACIÓNGEOGRÁFICAPARADETERMINARLASNUEVASLOCALIZACIONESDELOS HELIPUERTOSYMEJORARLOSTIEMPOSDERESPUESTA, REDUCIENDOSIMULTÁNEAMENTEEL RIESGODELASOPERACIONESDELOSSERVICIOSDEEMERGENCIASMÉDICAS CONHELICÓPTEROS"
HOY EN DÍA ES BIEN RECONOCIDALA IMPORTANCIA DE LOS SERVICIOS MÉDICOS DE EMERGENCIA EN HELICÓPTERO (HEMS) como parte de la cadena de respuesta asistencial ante una emergencia. Asimismo, constituye un elemento imprescindible a la hora de dar una respuesta rápida en cualquier escenario, actuando siempre con los parámetros de una operación HEMS segura (condiciones meteorológicas, orto-ocaso, etc.).
Garantizar el máximo de seguridad en las operaciones HEMS pasa por disponer de zonas de aterrizaje seguras que presenten un nivel de seguridad superior al de cualquier otra área en las misiones que desarrollan y, sobre todo, cuando se quiere disponer de un servicio las 24 h del día. Por otro lado, la operación HEMS de asistencia primaria en emergencias sanitarias (tráficos, accidentes laborales, etc.) requiere a menudo la localización visual de una zona practicable, lo más próxima al lugar de la intervención, con el fin de mejorar los tiempos de respuesta, el acceso al paciente y su transferencia a un centro hospitalario con atención especializada.
Los autores del estudio pertenecen a la compañía Ornge Transport Medicine proveedora de servicios HEMS en la provincia canadiense de Ontario, en donde ya hay una red de helisuperficies consolidada. El trabajo analiza la localización de los escenarios según coordenadas del global posiotioning system (GPS) que solicitaron HEMS durante todo el año 2006 y los compara con las posiciones de las helisuperficies que componen la red de «zonas de aterrizaje seguras». Así, calculan, mediante una aplicación informática, las distancias en línea recta desde los escenarios a las helisuperficies más cercanas tomando como puntos de corte distancias al menos de 10 y 15 km. Cabe destacar que en su serie, un 52,4% de avisos se encuentra al menos a 10 km de la zona de toma más cercana. Como los autores indican, el trabajo tiene interés principalmente para proponer las localizaciones de nuevas helisuperficies según la solicitud de demanda de este recurso.
Sin embargo, este estudio tiene varias limitaciones: por un lado, no describe los recursos que conforman su red sanitaria terrestre y su distribución, puesto que en las operaciones HEMS, con la utilización de helisuperficies establecidas, hay una dependencia de medios sanitarios terrestres para acceder al punto de la demanda de asistencia sanitaria y regresar posteriormente a la helisuperficie para la evacuación del paciente; por otro, no se analizan los tiempos de respuesta empleados en cada misión ni se realiza un análisis económico para valorar el coste-efectividad y la rentabilidad social. Pensamos que estos aspectos son muy interesantes para tener una visión más amplia y que deberían ser tenidos en consideración para futuros estudios.
En el Estado Español, cada comunidad autónoma (CCAA) ha trazado su propio itinerario en la utilización de los medios aéreos sanitarios para tratar de dar continuidad a sus políticas sanitarias, optimizando o recortando los presupuestos disponibles para ello, muy condicionados por la realidad económica en la que nos encontramos. Sirva como ejemplo el desarrollo en las CCAA que se comenta a continuación.
La Generalitat de Cataluña ha diseñado un plan de aeropuertos, aeródromos y helipuertos 2009-2015 en su comunidad donde se describen las líneas maestras con respecto a la ubicación de los helipuertos, las perspectivas de desarrollo futuro de este medio aéreo en materia sanitaria, y que además implica unas infraestructuras más adecuadas y proporcionadas a los medios aéreos previstos. Se pasará de las 82 infraestructuras heliportuarias existentes a cerca del centenar. También se propone unos niveles de ordenación de los helipuertos para estructurarlos con relación al uso principal.
En Castilla la Mancha su servicio de salud SESCAM ha diseñado un plan para la ampliación de helisuperficies hasta un total de 225, cifra que se completará en los próximos 8 años, con lo que quedará finalizada la red de helisuperficies del servicio de helicópteros sanitarios. Cabe destacar el esfuerzo económico que está realizando esta CCAA para el uso de los helicópteros de urgencias y emergencias sanitarias con el objetivo de agilizar el transporte sanitario y llegar a todos los rincones de la comunidad. Añadir que es la única CCAA que tiene servicio de transporte sanitario aéreo durante las 24 h y que es el más completo de todo el estado español en cuanto a capacidad de respuesta, tasa de recursos por habitante y desempeño acreditado de más de 7.000 intervenciones.
Aragón dispone de una red de helisuperficies ubicadas en los centros hospitalarios más relevantes y con diferentes niveles de homologación aeronáutica. También hay definida una red de helisuperficies locales ubicadas en zonas practicables para realizar una operación aeronáutica HEMS buscando la proximidad a hospitales, municipios y sus centros de salud. En estos momentos no hay ningún plan de mejora y futuro al respecto. Creemos que, ya que es un recurso costoso, hay que optimizar su uso teniendo en cuenta la seguridad. Así, estrategias como las que plantean los autores, basadas en datos históricos, es decir, adaptadas a la realidad local, deberían ser consideradas por las comunidades que no disponen en la actualidad de una red de helisuperficies (zonas de aterrizaje seguras).
Definición "zonas de aterrizaje seguras"
Helipuerto. Es una plataforma horizontal, proyectada siguiendo las normas marcadas por la Aviación Civil Internacional y que garantiza el máximo nivel de seguridad en la operación aérea HEMS.
Helisuperficie. Es un área definida sobre el terreno, generalmente acondicionada para garantizar, en las operaciones HEMS, un nivel de seguridad superior al de cualquier otra zona de toma, por lo que sólo se utilizará para este tipo de operaciones u otras emergencias.
M. Vazquez y A. Requena
HEMS. Helicóptero de 112 SOS-Aragón. Emergencias. 061-Aragón.
UTILIZACIÓNDELOSSISTEMASDE INFORMACIÓNGEOGRÁFICAPARADETERMINARLASNUEVASLOCALIZACIONESDE LOSHELIPUERTOSYMEJORARLOSTIEMPOSDERESPUESTA, REDUCIENDO SIMULTÁNEAMENTEELRIESGODELASOPERACIONESDELOSSERVICIOSDE EMERGENCIASMÉDICASCONHELICÓPTEROS
INTRODUCCIÓN
Los helicópteros de emergencias (HEMS) tienen la ventaja de poder aterrizar directamente en el escenario, minimizando el tiempo de respuesta.
¿ En un estudio efectuado sobre sistemas de emergencias médicas (SEM) de tierra se observó que por cada 10 km de distancia que debe recorrer hasta alcanzar el hospital, en un paciente que sufre un problema potencialmente mortal se produce un incremento del 1% en la mortalidad absoluta así como un aumento del 2% en la mortalidad relativa.
¿ El incremento del porcentaje de la población residente en círculos de 10 min trazados a partir de las bases de los helicópteros se ha comprobado que da lugar a una disminución en la tasa de mortalidad por colisiones con vehículos de motor por cada 1.000 traumatismos.
Sin embargo, el aterrizaje en el propio escenario del incidente solamente se puede llevar a cabo bajo condiciones de vuelo seguras.
¿ En un estudio realizado en Estados Unidos a lo largo de un período de 22 años, los HEMS experimentaron un promedio de aproximadamente 8 accidentes en los que se estrelló el helicóptero, y el 39% de estos accidentes tuvo consecuencias mortales. La oscuridad, el mal tiempo y el incendio después de que se estrellara el helicóptero incrementaron en 3, 8 y 16 veces, respectivamente, la posibilidad de que el accidente tuviera un carácter mortal.
Una posible solución para reducir este riesgo, manteniendo al mismo tiempo el acceso de los HEMS, consiste en la construcción y diseño de zonas de aterrizaje seguras, como los helipuertos.
OBJETIVO
El objetivo principal del estudio ha sido el uso de la aplicación GIS (geographic information system) para determinar las localizaciones en las que las distancias desde el escenario hasta el helipuerto más próximo superaban los 10 y los 15 km, como marcadores del acceso por parte del HEMS.
El objetivo secundario ha sido el uso de la aplicación GIS para determinar las diferencias espaciales en el acceso al HEMS en situaciones de solicitud de aviso para acudir al escenario.
DISEÑO DEL ESTUDIO
Análisis retrospectivo de los datos obtenidos de manera sistemática para determinar la localización de las solicitudes de aviso al HEMS para acudir al escenario en relación con todos los pacientes, con comparación de estas localizaciones y las correspondientes a los helipuertos y zonas de aterrizaje aprobadas existentes en la provincia de Ontario. Después, las aplicaciones GIS permitieron determinar la distancia entre cada escenario y el helipuerto más cercano.
¿ Ontario es una provincia canadiense de gran tamaño (aproximadamente, 1,1 millones de km2).
¿ Ornge Transport Medicine es la compañía de aeromedicina de mayor tamaño en América del Norte, con 33 helicópteros y avionetas en 26 bases, y anualmente realiza alrededor de 19.000 traslados de pacientes. De ellos, aproximadamente 5.700 se efectúan con helicópteros.
¿ El área estudiada incluía 269 helipuertos y zonas designadas de aterrizaje.
¿ En el estudio se incluyeron todas la solicitudes de respuesta en el escenario efectuadas al HEMS entre el 1 de enero y el 31 de diciembre de 2006 (748 avisos).
RESULTADOS
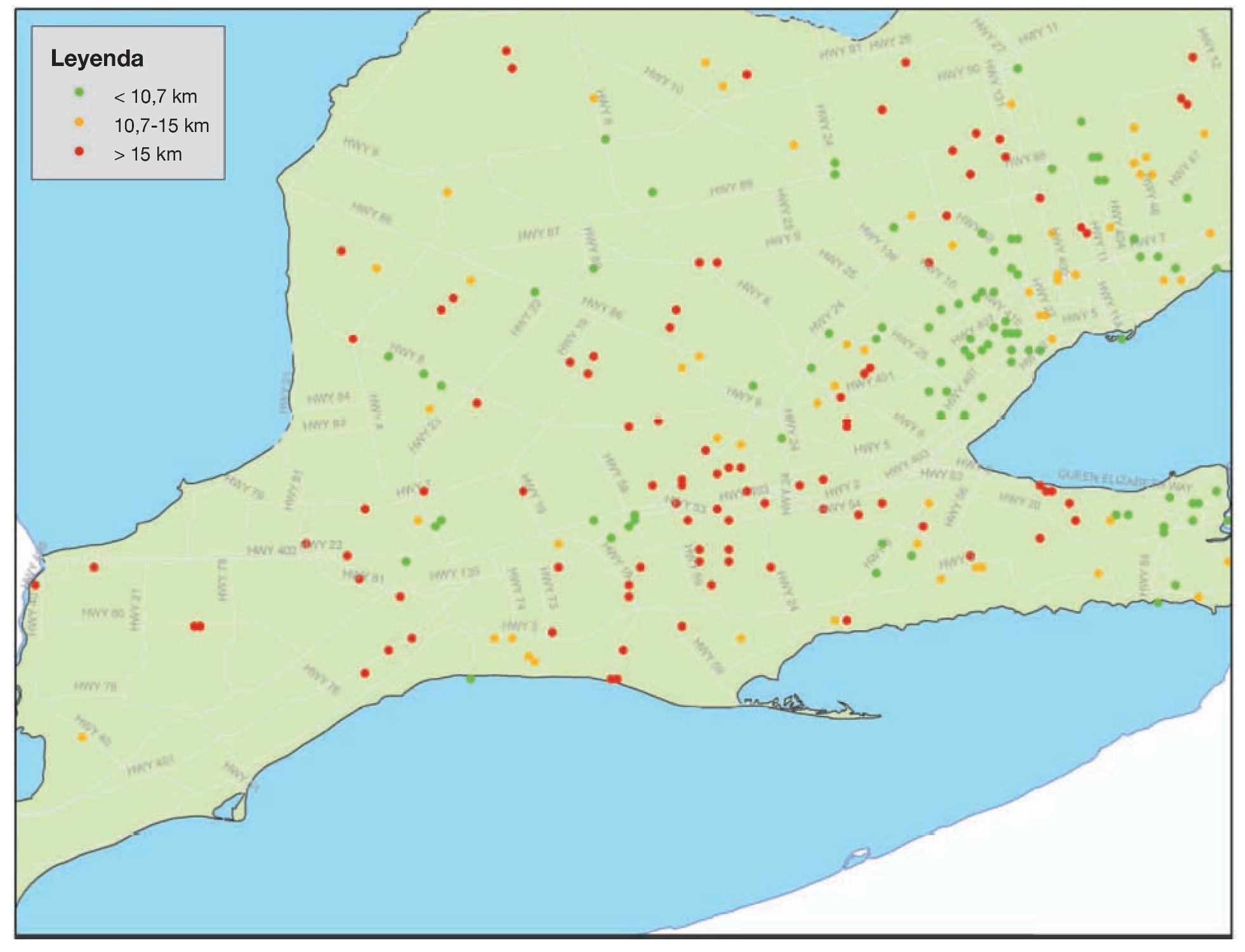
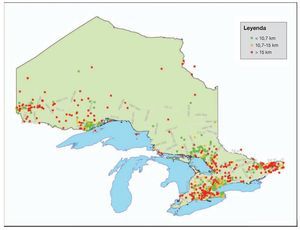
El 52,4% (476) de los escenarios se localiza a una distancia de al menos 10 km respecto a la zona de aterrizaje segura más próxima y el 36,6% (356) se localiza al menos a 15 km de una zona de aterrizaje segura.
CONCLUSIONES
¿ El traslado médico aéreo se acompaña de una probabilidad mayor de supervivencia. Aunque la presencia o la expansión del HEMS se asocia a costes significativos, hay una preferencia positiva por parte de la gente de la calle hacia los HEMS y posiblemente la voluntad de pago de este servicio supere sus costes inherentes.
¿ Los sistemas de información geográfica se pueden utilizar para determinar las localizaciones potenciales de la construcción de nuevos helipuertos utilizando para ello datos históricos correspondientes a los avisos con solicitud de respuesta en un escenario. Esta estrategia basada en la evidencia puede mejorar el acceso al HEMS al tiempo que reduce los riesgos de carácter operativo.
INTRODUCCIÓN
Los traumatismos constituyen en Canadá la cuarta causa principal de muerte en las personas de todas las edades y la primera causa de muerte en las personas de 1 a 34 años de edad1. Los servicios de emergencias médicas (SEM) son esenciales para proporcionar una respuesta a los pacientes en el contexto de la asistencia prehospitalaria, en el que el tiempo de respuesta es un factor clave cuando se trata de enfermedades potencialmente mortales2. Con objeto de llegar al paciente en el tiempo adecuado, los SEM deben superar distintas barreras físicas y también la barrera representada por la distancia3-6.
En el intento de mejorar el acceso a los SEM, los helicópteros permiten alcanzar áreas en las que el aterrizaje es difícil, como lugares geográficamente aislados o regiones que carecen de acceso por carretera7. Diversas agencias de servicio público, como los sistemas SEM de tierra, los departamentos de bomberos y las fuerzas de policía, pueden solicitar la respuesta en el escenario por parte de un SEM con helicópteros (HEMS) siempre y cuando se cumplan diversas directrices de carácter operativo y clínico7. Los HEMS tienen ventajas y desventajas. Una de sus ventajas principales es la posibilidad de aterrizar directamente en el escenario, minimizando así el tiempo de respuesta. Sin embargo, el aterrizaje en el propio escenario del incidente solamente se puede llevar a cabo bajo condiciones de vuelo seguras. En un estudio realizado en Estados Unidos a lo largo de un período de 22 años, los HEMS experimentaron un promedio de aproximadamente 8 accidentes en los que se estrelló el helicóptero, y el 39% de estos accidentes tuvo consecuencias mortales8. La oscuridad, el mal tiempo y el incendio después de que se estrellara el helicóptero incrementaron en 3, 8 y 16 veces, respectivamente, la posibilidad de que el accidente tuviera un carácter mortal8. Una posible solución para reducir este riesgo, manteniendo al mismo tiempo el acceso de los HEMS, consiste en la construcción y diseño de zonas de aterrizaje (ZA) seguras, como los helipuertos.
En estudios previos se han utilizado aplicaciones de sistemas de información geográfica (GIS, geographic information system) para evaluar el acceso al SEM y se ha observado que estos sistemas tienen utilidad para visualizar y analizar las deficiencias en los tiempos de respuesta entre las diferentes regiones, con objeto de demostrar la necesidad una financiación adicional para las áreas con servicios insuficientes6,9. El objetivo principal de nuestro estudio ha sido el uso de la aplicación GIS para determinar las localizaciones en las que las distancias desde el escenario hasta el helipuerto más próximo superaban los 10 y 15 km, como marcadores del acceso por parte del HEMS. Un objetivo secundario ha sido el uso de la aplicación GIS para determinar las diferencias espaciales en el acceso al HEMS en situaciones de solicitud de aviso para acudir al escenario.
MÉTODOS
Diseño del estudio
Se ha realizado un análisis retrospectivo de los datos obtenidos de manera sistemática para determinar la localización de las solicitudes de aviso al HEMS para acudir al escenario en relación con todos los pacientes, con comparación de estas localizaciones y las correspondientes a los helipuertos y ZA aprobadas existentes en la provincia de Ontario. Después, las aplicaciones GIS permitieron determinar la distancia entre cada escenario y el helipuerto más cercano. El estudio fue aprobado por el comité de ética de la investigación del Sunnybrook Health Sciences Centre y realizado de acuerdo con la normativa de confidencialidad y los procedimientos establecidos por Ornge Transport Medicine y por el Ministerio de Salud de Ontario.
Contexto y población del estudio
Ontario es una provincia canadiense de gran tamaño (aproximadamente, 1,1 millones de km2), con una mezcla de áreas urbanas, suburbanas, rurales y remotas. El sistema asistencial está financiado con fondos públicos y atiende una población de aproximadamente 12,5 millones de personas. Ornge Transport Medicine es el sistema de aeromedicina de financiación pública que lleva a cabo todos los traslados de pacientes por vía aérea en Ontario. Ornge es la compañía de aeromedicina de mayor tamaño en América del Norte, con 33 helicópteros y avionetas en 26 bases, y anualmente realiza alrededor de 19.000 traslados de pacientes. De ellos, aproximadamente 5.700 se efectúan con helicópteros. Durante el período de estudio hubo, en el área estudiada, 269 helipuertos y zonas designadas de aterrizaje. En el estudio se incluyeron toda la solicitudes de respuesta en el escenario efectuadas al HEMS entre el 1 de enero y el 31 de diciembre de 2006.
Protocolo de estudio
En el estudio se utilizaron las notificaciones existentes de avisos y las bases de datos de aviación para determinar las localizaciones de los escenarios de respuesta y de los helipuertos, respectivamente. El Ornge Communication Centre (OCC) crea un registro específico para cada aviso recibido por Ornge y los técnicos de emergencias médicas de vuelo completan un informe asistencial en cada contacto que tienen con el paciente. Los registros e informes quedan almacenados en los centros de llamadas y en las bases de datos de informes asistenciales, respectivamente. Las solicitudes de respuesta en el escenario fueron identificadas mediante uso de los códigos de localización de las ZA, los códigos de recogida de los pacientes y las localizaciones de la recogida en cada conjunto de datos.
Los registros de cada solicitud de respuesta en el escenario por parte del HEMS fueron transferidos a una base de datos comercial (Microsoft Excel, versión 2007, Microsoft Corp., Redmond, WA). Los registros correspondientes a los informes asistenciales fueron recuperados de la base de datos de informes y vinculados con los registros de solicitud de respuesta en el escenario, para ello se utilizó el número de identificación de cada paciente y el número de vuelo. Para garantizar una concordancia precisa entre los pacientes y los vuelos se utilizaron identificadores adicionales como el correspondiente al medio aéreo de respuesta, el momento en el que se recibió el aviso y el destino del vuelo.
Se determinaron la latitud y la longitud de la localización de cada escenario utilizando para ello las coordenadas global positioning system (GPS) obtenidas a partir de los registros de aviso al OCC con los destinos de cada medio aéreo utilizado y en función de los informes asistenciales de los pacientes en los casos en los que el medio aéreo tomó tierra. En los casos en los que las coordenadas no presentaban congruencia se tomó la última como correcta debido a que indicaba el punto real de aterrizaje de la nave. En los casos en los que ambos registros carecían de una coordenada GPS, se determinaron la latitud y la longitud de la dirección física o de la localización que constaba en el informe asistencial del paciente, utilizando para ello un paquete informático comercializado (Streets and Trips, versión 2007, Microsoft Corp.). La posición GPS de cada helipuerto se identificó a través de una base de datos mantenida por la división de aviación de Ornge.
Los datos correspondientes a la latitud y la longitud de las localizaciones de cada escenario y de cada helipuerto se introdujeron en una aplicación GIS (ArcInfo Desktop, versión 9.2, ESRI Inc., Redlands, CA, 2006) en 2 niveles distintos. Después se realizó la importación de un mapa de Ontario que incluía niveles con las carreteras y caminos principales, los lagos y otras zonas de acumulación de agua, las ciudades y los pueblos, la densidad de población y las distintas marcas físicas, comercializado por ArcCanada (versión 2, ESRI Canada Inc., Toronto, Ontario, Canadá, 1999). Con objeto de determinar los resultados en metros, más que en grados decimales, las coordenadas GPS del escenario y el helipuerto correspondientes al sistema de coordenadas geográficas (WGS 1984, ESRI Inc., 2006) fueron convertidas en primer lugar en el sistema adecuado de coordenadas utilizando para ello la aplicación WGS 1984 UTM Zone 16N (ESRI Inc.10). Finalmente, utilizamos la herramienta informática GIS Near Tool para calcular la distancia en línea recta entre cada escenario y el helipuerto más cercano.
Criterios de valoración
El criterio principal de valoración fue la distancia en línea recta entre las localizaciones del escenario en el que se había solicitado la respuesta y el helipuerto más cercano. El criterio de valoración secundario fue la determinación de las diferencias espaciales en el acceso al HEMS respecto a las solicitudes de respuesta en cada escenario.
Análisis de los datos
Cada localización (longitud, latitud) fue clasificada en forma de variable discreta y no ordenada, mientras que las distancias se analizaron en forma de variables continuas. En la evaluación del criterio principal de valoración se utilizaron métodos estadísticos descriptivos. Para la evaluación del criterio secundario de valoración se utilizó un mapa descriptivo con características cualitativas.
RESULTADOS
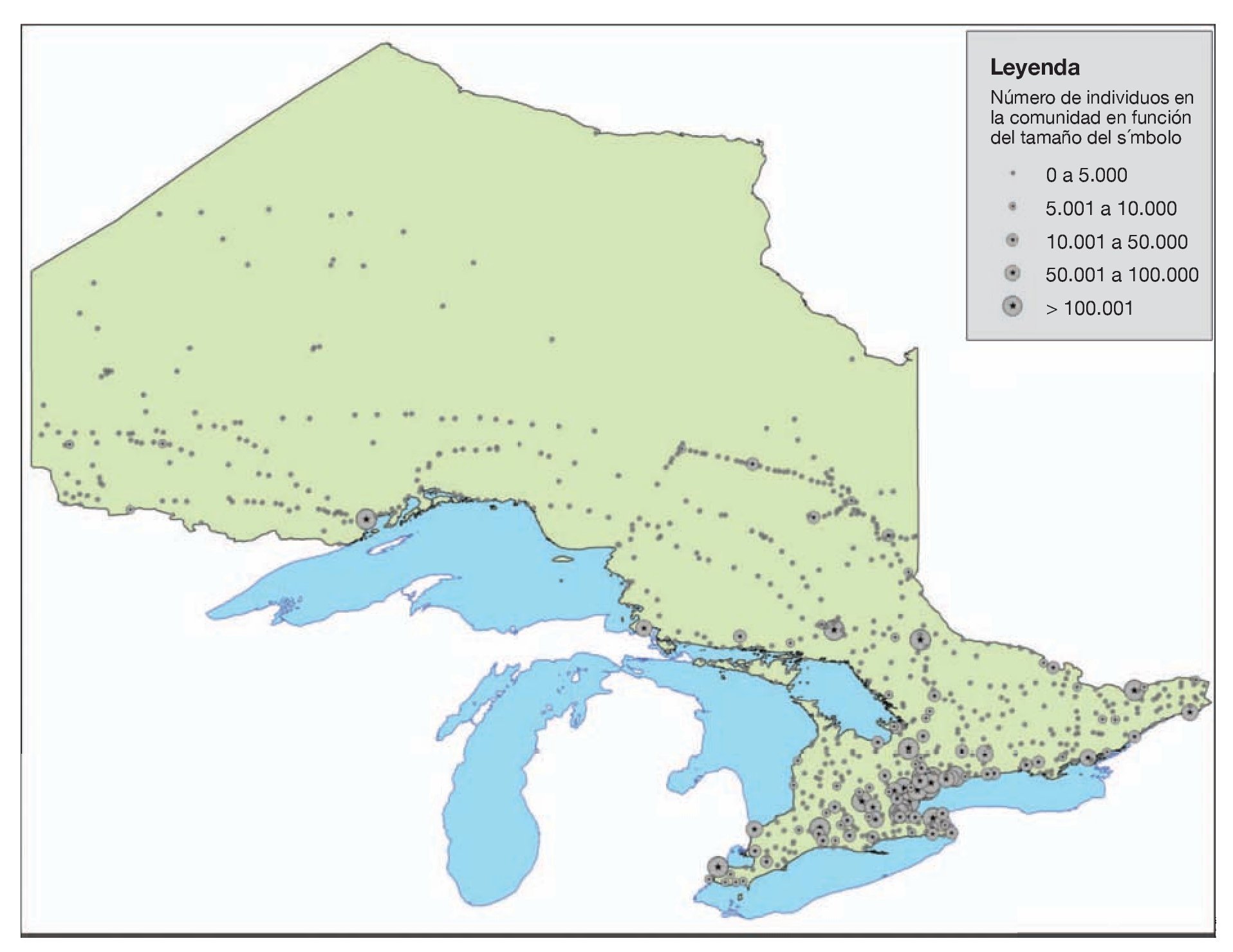
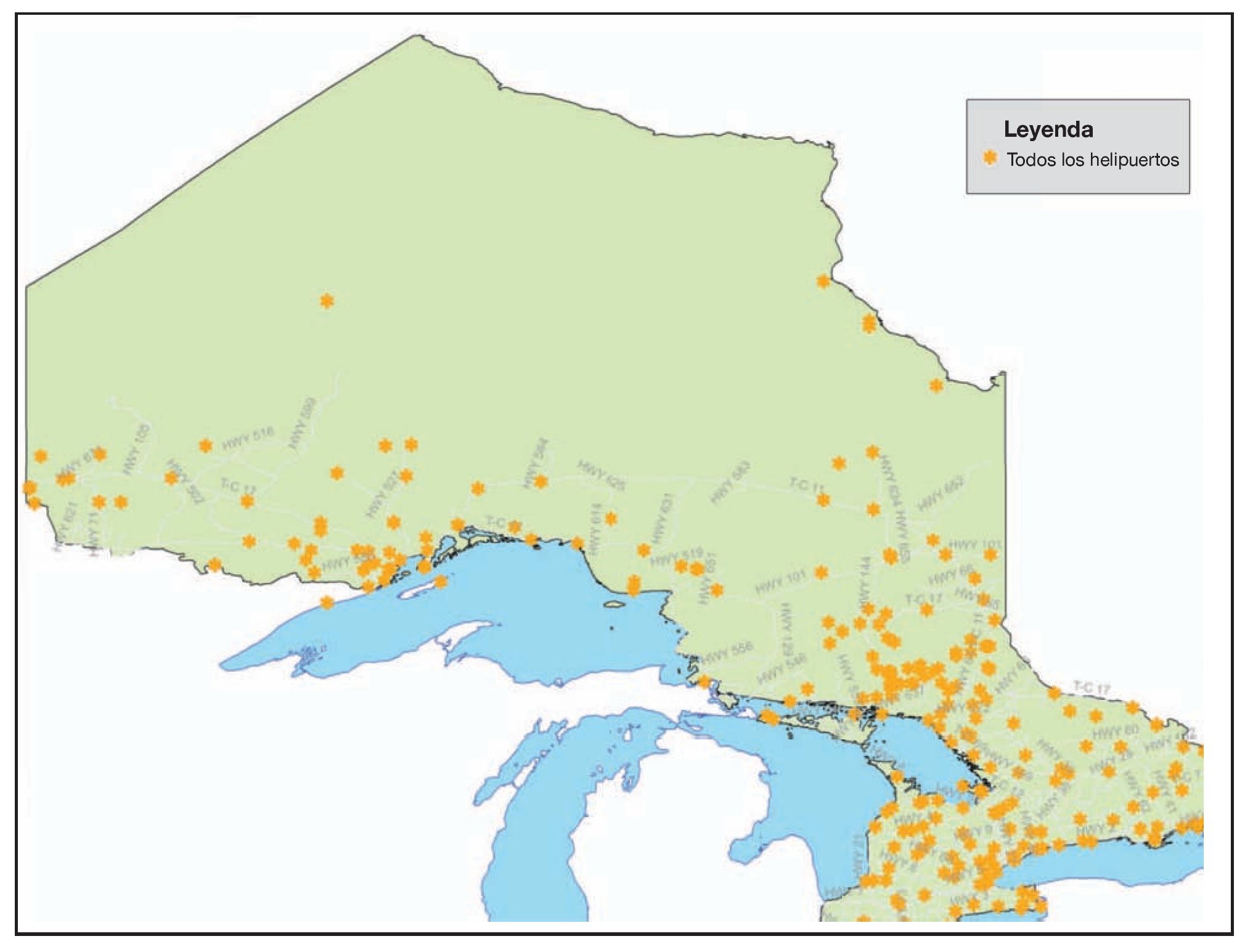
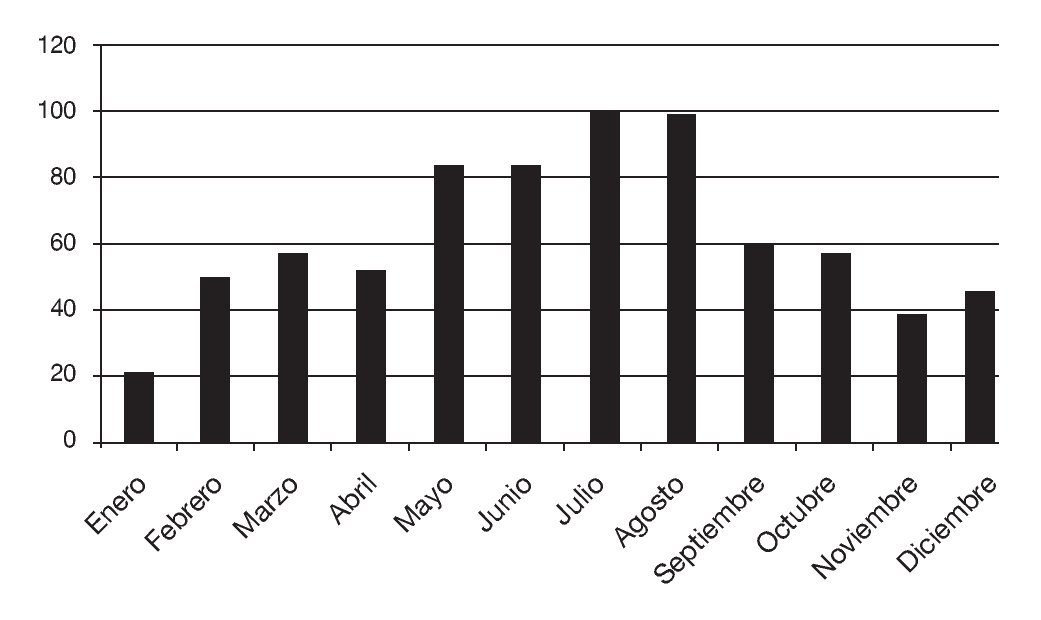
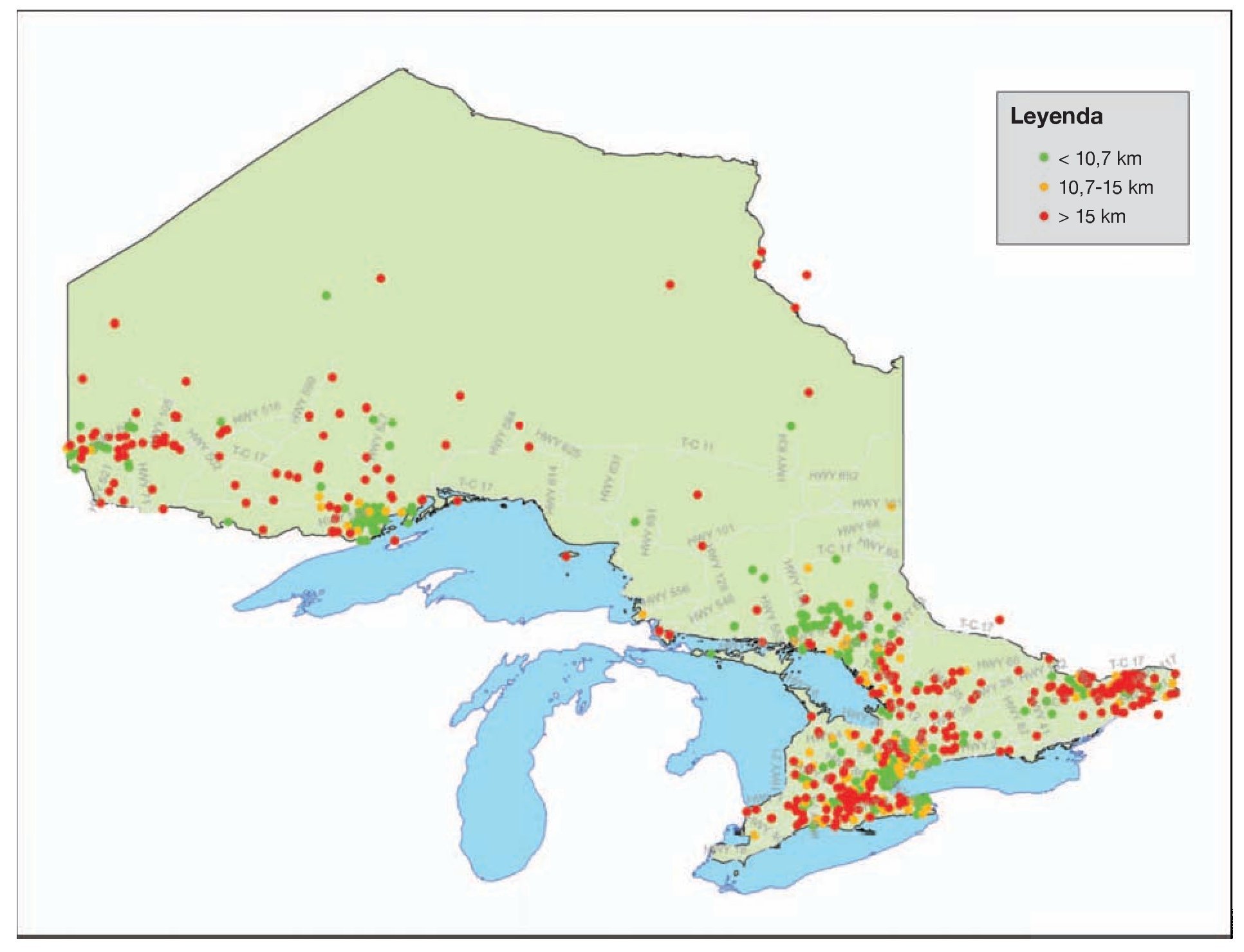
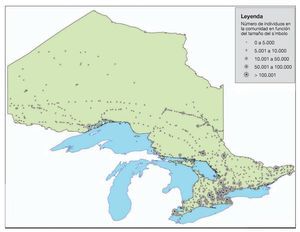
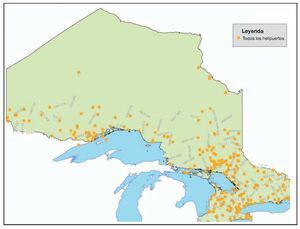
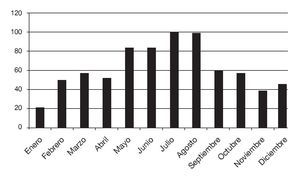
Entre el 1 de enero y el 21 de diciembre de 2006 hubo 748 avisos con solicitud de respuesta en un escenario. Las figuras 1 y 2 muestran los centros de población y las localizaciones de los helipuertos, respectivamente. La figura 3 muestra la frecuencia de los avisos con solicitud de respuesta en función del mes del año y en ella se puede observar que el número menor de avisos tuvo lugar durante los meses de invierno, desde noviembre hasta febrero, al tiempo que el número mayor de avisos se produjo en los meses de verano de julio y agosto. Un total de 476 (52,4%) avisos con solicitud de respuesta en el escenario se refirió a localizaciones que estaban situadas al menos a 10 km del helipuerto más cercano y 356 (36,6%) estaban situadas al menos a 15 km del helipuerto más cercano (fig. 4).
FIGURA 1. Centros de población y comunidades en Ontario. La figura aparece en 4 colores en internet.
FIGURA 2. Localización de los helipuertos existentes y carreteras principales en Ontario. La figura aparece en 4 colores en internet.
FIGURA 3. Frecuencia de los avisos con solicitud de respuesta en el escenario en Ontario, según los meses del año.
FIGURA 4. Localización de los avisos con solicitud de respuesta en el escenario en Ontario, situados a más de 10 y de 15 km respecto al helipuerto más cercano. La figura aparece en 4 colores en internet.
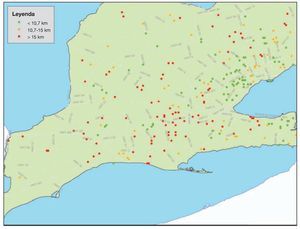
El número mayor de avisos con solicitud de respuesta correspondió a las regiones de mayor población y mayor densidad de helipuertos (fig. 4). No obstante, todavía hubo un elevado número de avisos con solicitud de respuesta, así como grupos de avisos, en los que el escenario estaba situado a una distancia mayor de 10 km respecto al helipuerto más cercano. Southwestern Ontario (fig. 5) presentó varios grupos de avisos en los que el escenario estaba localizado al menos a 10 km de un helipuerto. Las áreas rurales y remotas, como la de Northern Ontario, mostraron un número menor de helipuertos pero el volumen de avisos en éstas no fue muy elevado.
FIGURA 5. Localización de los avisos con solicitud de respuesta en el escenario en Sothwestern Ontario, situados a más de 10 y de 15 km respecto al helipuerto más cercano. La figura aparece en 4 colores en internet.
DISCUSIÓN
En nuestro estudio se demuestra que el 52,4% de los avisos con solicitud de respuesta en un escenario se localiza a una distancia de al menos 10 km respecto a la ZA segura más próxima, y que el 36,6% se localiza al menos a 15 km de una ZA segura. Las distancias de 10 y 15 km son equiparables a los tiempos que en el contexto del HEMS han demostrado presentar correlación con la disminución de la mortalidad en casos de accidentes de tráfico en autopistas4. Si aplicamos el criterio de los 10 km, el porcentaje de avisos con acceso al HEMS en nuestro estudio (36,36%) es similar al correspondiente a Maine (35,96%), una zona en la que tanto la población como los servicios asistenciales están ubicados en unas pocas localizaciones geográficas dentro de la jurisdicción. Al utilizar el criterio de los 15 km, en nuestro estudio se demuestra que el acceso al HEMS es comparable al correspondiente a South Carolina, un Estado en el que las proporciones de población rural y urbana son similares4.
El acceso al SEM influye en las tasas de supervivencia de los pacientes con traumatismos potencialmente mortales. La tasa de mortalidad por traumatismos secundarios a accidentes con vehículos de motor es casi 3 veces mayor en las áreas rurales que en las urbanas5.
Sin embargo, las tasas de mortalidad intrahospitalaria son similares en los pacientes procedentes de los ámbitos urbano y rural, a pesar de que el tiempo en el escenario, el tiempo total de vuelo y las distancias de vuelo totales son mayores en lo que se refiere a las áreas rurales11. Este resultado puede sugerir que diversos factores como la gravedad del accidente y el nivel asistencial proporcionado por los técnicos de emergencias médicas pueden influir en la mortalidad de una forma más importante que el factor correspondiente a los tiempos11.
En un estudio efectuado sobre sistemas SEM de tierra se observó que por cada 10 km de distancia que debe recorrer hasta alcanzar el hospital un paciente que sufre un problema potencialmente mortal se produce un incremento del 1% en la mortalidad absoluta así como un aumento del 2% en la mortalidad relativa12. Este resultado no se modificó tras el control de diversos factores de sesgo como la edad y el sexo de los pacientes, y la gravedad de su proceso patológico. Sin embargo, en este estudio no se evaluó la influencia que puede tener el nivel formativo de los profesionales del HEMS respecto a la supervivencia, con provisión de un nivel asistencial mayor en el contexto prehospitalario. Con independencia de los profesionales implicados, el acceso a tiempo a niveles asistenciales elevados puede influir sobre la mortalidad de los pacientes traumatológicos. El incremento del porcentaje de la población residente en círculos de 10 min trazados a partir de las bases de los helicópteros dio lugar a una disminución en la tasa de mortalidad por colisiones con vehículos de motor por cada 1.000 traumatismos4. El estudio de las localizaciones de las colisiones y de la cobertura aeromédica actual puede identificar áreas con disminución del acceso al HEMS4.
En la bibliografía médica no se describe la cuestión del «acceso» de una forma estandarizada. Los diferentes autores evalúan a menudo el tiempo de respuesta total o el tiempo de vuelo con objeto de identificar específicamente las barreras existentes al acceso al SEM13,14.
Tradicionalmente, el tiempo de respuesta del SEM se define como el tiempo que transcurre desde el momento en el que el operador del centro de llamadas recibe el aviso hasta el momento en el que el vehículo de emergencia llega al escenario del incidente13. Sin embargo, el tiempo que transcurre desde que el vehículo de emergencia llega al escenario hasta que los profesionales establecen contacto con el paciente (tiempo de acceso al paciente) también es importante debido a que este período queda prolongado por la existencia de barreras físicas que van desde la existencia de puertas cerradas hasta la localización del paciente en la planta de un edificio alejada del nivel de tierra13,14. El incremento del tiempo de acceso al paciente en casos de traumatismos en los que los pacientes están situados 3 o más plantas por encima del nivel de tierra puede acompañarse de un incremento del 32% en el tiempo total de respuesta del SEM14 y ello puede influir significativamente en la supervivencia de los pacientes. Por todas estas razones, en nuestro estudio se ha evaluado el tiempo de acceso al paciente correspondiente al tiempo transcurrido entre la llegada del helicóptero al helipuerto y la llegada de los profesionales al escenario.
Las distancias y los aspectos de carácter geográfico son los principales factores determinantes en la evaluación de la calidad de los servicios asistenciales de emergencia. En un estudio efectuado sobre una zona geográfica grande y de características diversas no fue posible alcanzar el estándar adecuado correspondiente al acceso a los servicios de emergencia de actuación durante 24 h al día y 7 días a la semana, y determinado en una ventana de tiempo de desplazamiento de 1 h respecto al 98% de la población15, dado que el 6,4% de la población vivía a más de 1 h de desplazamiento por tierra por parte de los servicios de emergencia6.
El uso de los HEMS ha sido criticado por su elevado coste económico y por su utilización excesiva. Sin embargo, cuando la solicitud de un servicio de HEMS se realiza bajo las directrices adecuadas de clasificación, este tipo de servicio desempeña una función esencial en la provisión de la asistencia prehospitalaria a los pacientes con problemas potencialmente mortales16-20.
A pesar de que las directrices actuales relativas a los avisos a los HEMS no han sido validadas y de que dan lugar a una clasificación excesiva de los pacientes21. El traslado médico aéreo se acompaña de una probabilidad mayor de supervivencia17-19,22-24. En un contexto, la interrupción del sistema existente de traslado mediante aeromedicina dio lugar a un incremento cuádruple en la mortalidad de los pacientes trasladados desde un hospital rural25. Finalmente, aunque la presencia o la expansión del HEMS se asocia a costes significativos, hay una preferencia positiva por parte de la gente de la calle hacia los HEMS y posiblemente la voluntad de pago de este servicio supere sus costes inherentes26.
En nuestro estudio se seleccionó la distancia al helipuerto más cercano como marcador del acceso. El acceso rápido al HEMS y la asistencia de nivel elevado que se puede ofrecer a través del HEMS pueden disminuir la mortalidad y mejorar la evolución en los pacientes traumatológicos. Además, también puede disminuir el tiempo que transcurre hasta que el paciente recibe la asistencia definitiva y puede constituir un marcador para el acceso a la asistencia en términos generales.
Los programas informáticos y los métodos aplicados en nuestro estudio son utilizados con frecuencia por los SEM, los departamentos de bomberos y los cuerpos de policía, así como por otras agencias de servicio público, con objeto de identificar las distribuciones o los patrones geoespaciales correspondientes a los incidentes específicos27-30. A través del análisis de la distribución geográfica de las localizaciones en las que se produjeron los traumatismos, en nuestro estudio fue posible identificar patrones y asignar recursos para solucionar estas necesidades. Al comparar las localizaciones de los incidentes traumatológicos con las localizaciones de los helipuertos existentes pudimos identificar las localizaciones en las que el acceso del HEMS pudo no ser a tiempo. Si la supervivencia se correlaciona con el acceso del HEMS, la distancia existente entre un helipuerto y el escenario en el que se produce un traumatismo puede ser un factor importante respecto a este acceso.
A pesar de que los helicópteros pueden aterrizar teóricamente en el escenario del incidente, estos «avisos de escenario» incrementan el riesgo de accidentes, especialmente cuando tienen lugar en horas nocturnas o en situaciones de climatología adversa31. Este riesgo se incrementa en los casos en los que los criterios utilizados para determinar el envío del helicóptero no tienen la sensibilidad o especificidad suficientes para identificar a los pacientes en los que está indicado el traslado rápido a un centro receptor designado21. El aterrizaje en una ZA segura y previamente designada, como un helipuerto, es una de las estrategias para reducir este riesgo. El sistema de HEMS evaluado en nuestro estudio (Ornge Transport Medicine) solamente realiza aterrizajes en el escenario en horario diurno. Por la noche los helicópteros aterrizan únicamente en helipuertos designados, en donde establecen contacto con un vehículo de tierra del SEM. Característicamente, el paciente es trasladado al helipuerto por la tripulación del SEM de tierra o bien los profesionales asistenciales de vuelo son trasladados desde el helipuerto hasta el escenario por parte de la tripulación del SEM de tierra. Esta estrategia de reducción del riesgo ha permitido a Ornge mantener un registro de seguridad HEMS excelente32 sin que ello se haya acompañado de un incremento significativo en los tiempos de acceso a los pacientes (MacDonald R, 2009).
Los costes económicos que conllevan la construcción y el uso de un helipuerto quedan compensados por las ventajas del acceso al HEMS y de la seguridad de los medios aéreos. Los costes asociados a la construcción de un nuevo helipuerto y al mantenimiento de los helipuertos ya existentes son significativos. Sin embargo, en nuestro estudio se identifican áreas potenciales en las que los nuevos helipuertos podrían abordar las necesidades futuras en función de las demandas que han existido en dichas áreas hasta el momento. Estas áreas se localizan típicamente en zonas rurales, en las que hay mayor disponibilidad de tierra y en las que la construcción de una ZA segura tiene un coste menor que el correspondiente a los helipuertos situados en los recintos hospitalarios o en las azoteas de edificios.
Los nuevos helipuertos se pueden construir con aplicación de criterios basados en la evidencia y con uso de los métodos propuestos en nuestro estudio. Las aplicaciones GIS pueden combinar los datos históricos de los avisos con solicitud de respuesta y los datos correspondientes a las localizaciones de los helipuertos existentes, de manera que las agencias de HEMS puedan tomar decisiones basadas en la evidencia respecto a la ubicación de los nuevos helipuertos. El uso de la distribución geográfica de las zonas de las que proceden los avisos de solicitud de respuesta, más que de la densidad de población o de los tiempos de respuesta, puede permitir una valoración más significativa de la cobertura del HEMS y puede tener utilidad en lo que se refiere a las estrategias futuras de planificación asistencial4,9.
Las áreas de densidad de población baja presentan característicamente un número escaso de avisos al HEMS y también muestran una disponibilidad escasa de helipuertos. En nuestro estudio se demuestra que el número escaso de avisos con solicitud de respuesta por parte del HEMS se corresponde a una densidad de población baja en las zonas septentrionales del área estudiada. Sin embargo, hay «corredores» con un número mayor de solicitudes de respuesta y que se corresponden con las autopistas en las que hay helipuertos a intervalos regulares para cubrir esta demanda. Por el contrario, en las áreas de densidad de población elevada hay un número elevado de avisos con solicitud de respuesta al HEMS y se debería esperar la existencia de un número mayor de helipuertos. Sin embargo, los mapas construidos demuestran que incluso en las áreas de densidad de población elevada, como Southwestern Ontario, se puede demostrar la necesidad de nuevos helipuertos. La mejora del acceso a los helipuertos en estas áreas podría incrementar teóricamente las tasas de supervivencia2.
Finalmente, la evaluación geográfica del acceso a los SEM, incluyendo los HEMS, coincide con la tendencia actual en la investigación asistencial prehospitalaria de utilizar métodos GIS innovadores para mejorar el acceso a los medios asistenciales de una forma económicamente rentable y basada en la evidencia4,6,9,30. En nuestro estudio se ha utilizado el GIS para llevar a cabo una planificación basada en la evidencia que permita que los costes económicos del servicio prestado den lugar a una mejora en el acceso a los medios asistenciales, con una evolución mejor de los pacientes.
LIMITACIONESEINVESTIGACIÓNFUTURA
En nuestro estudio se han utilizado las distancias de 10 y 15 km como marcadores del acceso. Éstas son distancias típicas que se considera pueden ser recorridas en 10 min por una ambulancia de tierra con los límites habituales de velocidad existentes en las áreas rurales y en las carreteras (60 y 100 km/h, respectivamente)4. Estas distancias son marcadores de acceso y no han sido relacionadas de manera específica con la evolución de los pacientes en la jurisdicción en la que se llevó a cabo nuestro estudio.
La aplicación GIS determinó las distancias en línea recta entre las ZA y los helipuertos más cercanos, pero hay que tener en cuenta que la distancia real recorrida es posiblemente mayor. En un estudio previo efectuado sobre la misma jurisdicción se determinó que el cociente entre las distancias de conducción reales y las distancias calculadas mediante el sistema GIS era de 1,37348733. Por tanto, en nuestro estudio posiblemente ha habido una estimación insuficiente de la proporción real de solicitudes de respuesta en el escenario al HEMS en las que las distancias fueron mayores de 10 o de 15 km respecto al helipuerto más cercano.
En muchos casos la localización real del aterrizaje se registró en forma del nombre de la localidad, la calle o la intersección, o bien con aplicación de alguna otra designación, más que con las coordenadas de longitud y latitud proporcionadas por el GPS. En nuestro estudio convertimos las localizaciones no GPS en localizaciones GPS mediante el método que se describe en el apartado correspondiente. El error asociado a esta metodología es desconocido en el contexto de nuestro estudio debido a la imposibilidad de determinar la precisión de los descriptores de localización no GPS.
En nuestro estudio no se consideraron los avisos en los que la ZA designada era un aeropuerto local, no un helipuerto. Los datos obtenidos en nuestro estudio no permitieron diferenciar los aterrizajes que tuvieron lugar en un aeropuerto debido a razones relacionadas con la navegación aérea (combustible, clima, etc.) de los aterrizajes que se realizaron en un aeropuerto debido a razones asistenciales concernientes al paciente. Además, tampoco fue posible identificar con fiabilidad los avisos en los que se anticipó el aterrizaje en un helipuerto pero en los que finalmente el aterrizaje se derivó a un aeropuerto local. No obstante, se puede argumentar que los aterrizajes en aeropuertos pudieron incrementar teóricamente el tiempo de respuesta total y que estas áreas pueden ser aquellas en las que hay una necesidad mayor de un acceso mejor al traslado por medios de aeromedicina. En cualquier caso, estas comunidades no fueron evaluadas en nuestro estudio y deberían serlo en estudios futuros.
El sistema HEMS de aeromedicina evaluado en este estudio no realiza en horario nocturno aterrizajes en localizaciones inseguras y no designadas previamente. A pesar de que el tiempo de acceso al paciente por parte del HEMS no difiere en función de la hora del día, realmente desconocemos la intensidad con la que la distribución geográfica de los escenarios y de las localizaciones de los helipuertos puede modificar estos hallazgos.
En nuestro estudio no se analizó la relación entre los pacientes trasladados por los profesionales que acudieron al escenario y la gravedad de sus lesiones o enfermedades, o bien cualquier otro parámetro de carácter hospitalario. Este tipo de análisis de vinculación con múltiples conjuntos de datos podría ofrecer una valoración de la agrupación de enfermedades o traumatismos, podría permitir el direccionamiento de los nuevos servicios públicos y el desarrollo de nuevas estrategias de prevención, y también permitiría revisar las estrategias correspondientes al despliegue de los vehículos de respuesta de emergencia. A pesar de que este tipo de análisis es factible y se ha llevado a cabo en otras jurisdicciones30, no formó parte de nuestro estudio.
Finalmente, en nuestro estudio no se analizaron las implicaciones de tipo económico correspondientes a la construcción y el mantenimiento de helipuertos, ni tampoco el efecto beneficioso del coste por aviso en relación con la evolución de los pacientes. Este análisis detallado quedó fuera de los objetivos de nuestro estudio, pero podría formar parte de un estudio de modelado económico en el futuro.
CONCLUSIÓN
Los sistemas de información geográfica se pueden utilizar para determinar las localizaciones potenciales de la construcción de nuevos helipuertos utilizando para ello datos históricos correspondientes a los avisos con solicitud de respuesta en un escenario. Esta estrategia basada en la evidencia puede mejorar el acceso al HEMS al tiempo que reduce los riesgos de carácter operativo.
Los autores quieren agradecer al Dr. Ian Johnson y a los evaluadores y consejeros de investigación del curso Determinants of Community Health, Faculty of Medicine, University of Toronto, por su guía y sus opiniones en relación con este proyecto. También quieren dar las gracias al Dr. Chris Mazza, President and Chief Executive Officer, y al Board of Directors of Ornge Transport Medicine, por su apoyo a éste y otros proyectos de investigación en marcha, relacionados con la seguridad en los traslados de pacientes.
Recibido el 19 de agosto de 2009, de la Faculty of Medicine (CPZF) y la Division of Emergency Medicine, Department of Medicine (RDMacD), University of Toronto, Toronto, Ontario, Canadá; y el Department of Research and Development (RDMacD, MA), Ornge Transport Medicine, Mississauga, Ontario, Canadá. Revisión recibida el 18 de marzo de 2010; aceptado para publicación el 25 de marzo de 2010.
Los autores declaran la inexistencia de conflictos de interés económicos. Los autores son los responsables únicos de los contenidos y la redacción de este artículo.
Dirección para correspondencia y solicitud de separatas: Russell D. Mac-Donald, MD, MPH, Ornge Transport Medicine, 5310 Explorer Drive, Mississauga, Ontario, L4W5H8 Canada. e-mail: rmacdonald@ornge.ca
doi: 10.3109/10903127.2010.493983