Comentario
Edición Española
"CLASIFICACIÓNDELASAMBULANCIASRESPECTOALOSESCENARIOSPOTENCIALMENTEPELIGROSOS: OTROCOMPONENTEOCULTODELTIEMPODERESPUESTA"
EL ARTÍCULO PARTE DE UNA CUESTIÓN BÁSICA EN LOS SEM: ¿qué factores influyen en el tiempo de respuesta de las unidades móviles?, ¿afecta al mismo la probabilidad de encontrar un escenario peligroso para los intervinientes?
Por ello, la cuestión que subyace en el artículo es la seguridad del interviniente ante escenarios potencialmente peligrosos y su repercusión en el tiempo de repuesta.
Hay que considerar que la capacidad lesiva de un escenario no se puede considerar homogénea, ni tampoco la percepción de amenaza a la propia seguridad vivida por el personal del SEM. Hay escenarios peligrosos, en los que el riesgo de daño para personas y bienes está analizado y valorado, la actuación de los diversos grupos de intervención —incluido el sanitario— está bien estructurado, y la actuación está reglada y protocolizada. El paradigma son los planes de emergencia exterior frente a riesgos industriales. Sin embargo, en otros escenarios la amenaza está latente, la incertidumbre es mayor y los factores de riesgo menos predecibles; todo ello hace que la sensación de falta de control sea más importante, y haga sentir al trabajador como parte del propio incidente y no que sea la solución al mismo.
No hay que olvidar que el personal de emergencia puede constituirse en objetivo de los terroristas cuando responden a un atentado previo o que un paciente esquizofrénico puede considerar al sanitario una gran amenaza y ser objeto de su agresividad.
Además, otro aspecto a considerar es si la movilización se realiza con o sin víctimas confirmadas. En el segundo caso se añade un plus de inquietud y un impulso hacia la acción que puede determinar situaciones de riesgo no controlado.
Cada sistema de emergencia intenta reducir el riesgo de exposición a estos factores inherentes a la actividad propia del mismo, adoptando diversas medidas. Entre ellas la clasificación de los incidentes y la protocolización de la respuesta, como en el caso descrito en el artículo de alejamiento de la escena hasta que el grupo de seguridad comunica que el escenario está asegurado. Esto exige buena coordinación interinstitucional e incrementa el tiempo de respuesta por sí mismo (desplazamiento sin luces ni sirena) y el de acceso al paciente (tiempo oculto).
Queda por dilucidar, y serían necesarios estudios adicionales, si las alertas por parte del sistema sobre la peligrosidad del escenario causan mayor cautela en el personal sanitario, y, por lo tanto, la prolongación del tiempo de respuesta pudiese ser, probablemente, un mecanismo no consciente de protección ante la percepción de que su integridad física podría estar comprometida si su llegada es anterior a la de los cuerpos de seguridad.
Ricardo Robles Orozco
SUMMA 112. Servicio de Urgencias Médicas. Madrid. España
CLASIFICACIÓNDELASAMBULANCIASRESPECTOALOSESCENARIOSPOTENCIALMENTEPELIGROSOS: OTROCOMPONENTEOCULTODELTIEMPODERESPUESTA
INTRODUCCIÓN
La reducción (optimización) de los intervalos de tiempo de respuesta constituye un objetivo importante de muchos sistemas SEM. «Sin embargo, los intervalos de respuesta cortos tienen un coste. Aparte del coste económico, también están los costes de seguridad».
El ejercicio profesional en un SEM es una actividad laboral «relativamente peligrosa».
¿ Los accidentes en los traslados por tierra y por aire, los cuadros cardiovasculares agudos y el homicidio son las 3 causas laborales principales de fallecimiento entre los profesionales de los SEM.
¿ La tasa de mortalidad de los profesionales de los SEM es similar a la que hay en los cuerpos de policía y de bomberos, además de que el homicidio es la tercera causa principal de muerte por causa laboral entre los profesionales de los SEM.
¿ Un estudio demostró que el 61% de los profesionales de los SEM había sufrido algún ataque en su actividad laboral.
¿ El concepto de «alejamiento» se refiere a la práctica de enviar a la ambulancia a una localización cercana al escenario de una emergencia, más que directamente al propio escenario, para permitir que los profesionales de la policía acudan y aseguren el escenario con objeto de que finalmente la ambulancia pueda entrar en él.
Característicamente, el «reloj» del tiempo de respuesta se detiene cuando el vehículo llega al escenario de la emergencia; sin embargo, en el caso de los avisos con estrategia de alejamiento el «reloj» se detiene cuando el vehículo llega a la zona de alejamiento.
Debido a este método de medición, el tiempo real que transcurre entre el momento en el que el centro de llamadas recibe el aviso y el momento en el que llega el vehículo del SEM al escenario de la emergencia queda «oculto» por el hecho de que la significación del término «intervalo de tiempo de respuesta» cambia en función del tipo de aviso.
OBJETIVO
El objetivo de nuestro estudio ha sido determinar el número y tipo de avisos que recibe el SEM y que obligan a una estrategia de alejamiento, así como la determinación del efecto de la estrategia de alejamiento sobre los intervalos de tiempo de respuesta.
MÉTODOS
Se ha realizado un estudio retrospectivo de cohortes en el que han sido analizados los 62.157 avisos que se atendieron durante 1 año.
Los profesionales que atienden las llamadas utilizan el Medical Priority Dispatch System, versión 11.2 (MPDS, Salt Lake City, UT) para establecer prioridades en los avisos y durante este proceso clasifican las llamadas con un cierto número de códigos del estado supuesto del paciente (CESP).
Se indica la colocación de la ambulancia en una zona alejada del incidente utilizando para ello 5 códigos CESP específicos: a) ataque/violación; b) cuadros de sobredosis; c) problemas psiquiátricos/intento de suicidio; d) herida por arma blanca o arma de fuego, y e) problema desconocido/hombre inconsciente, a menos que ya haya llegado la policía al escenario.
La decisión de realizar con luces rojas y sirenas (LRS) el trayecto entre el escenario y el hospital la toma la tripulación de la ambulancia en el propio escenario, y está fundamentada en su juicio clínico.
RESULTADOS
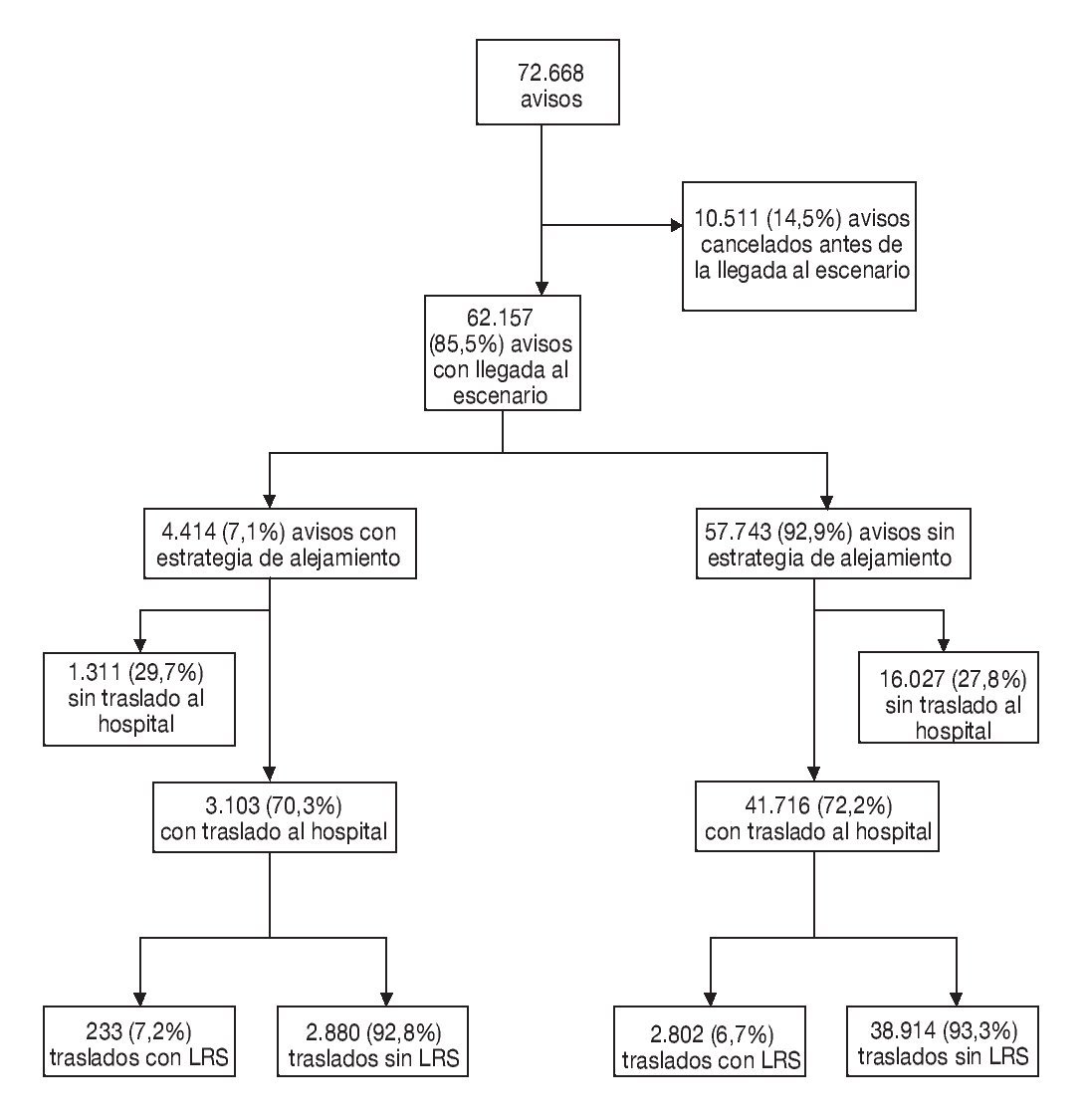
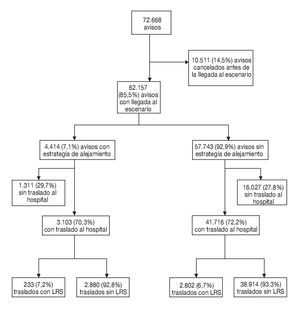
¿ En 57.743 (92,9%) avisos no se aplicó una estrategia de alejamiento y en 4.414 (7,1%) sí se aplicó este tipo de estrategia. En total fueron trasladados 44.819 (72,1%) pacientes.
¿ El tiempo de respuesta mediano en el caso de los avisos sin alejamiento (ASA) fue de 6 min y 16 s (es decir, 6,16 min) mientras que en lo relativo a los avisos con alejamiento (ACA) fue de 10,55 min.
¿ El análisis fraccional demostró que en lo relativo a los ASA la ambulancia llegó al escenario en 11,39 min en el 90% de los avisos. En el caso de los ACA, el tiempo de respuesta fraccional del 90% fue de 19,20 min.
¿ Los pacientes fueron trasladados al hospital en 3.103 ACA y 223 (7,2%) de ellos fueron trasladados con LRS. Los pacientes fueron trasladados al hospital en 41.716 ASA y 2.802 (6,7%) de ellos fueron trasladados con LRS. No hubo entre los ACA y los ASA diferencias en las tasas de traslado al hospital con LRS (p = 0,314).
¿ No todos los avisos con alguno de los 5 códigos CESP que podrían haber sido considerados adecuados para la estrategia de alejamiento en función del protocolo fueron clasificados de esta manera por los profesionales del centro de llamadas.
En conjunto, se aplicó la estrategia de alejamiento en 924 de los 2.305 (40,1%) avisos correspondientes a ataques/violación. Los datos de este tipo correspondientes a los demás códigos CESP fueron los siguientes: 918 de 2.950 (31,1%) cuadros de sobredosis; 734 de 1.602 (45,8%) problemas psiquiátricos/intento de suicidio; 413 de 1.005 (41,1%) heridas por arma blanca o por arma de fuego, y 393 de 1.311 (30,0%) problema desconocido/hombre inconsciente.
CONCLUSIONES
La estrategia de alejamiento en el caso de los avisos que pueden conllevar violencia contra los profesionales del SEM incrementa en 4,5 min el tiempo que tardan las unidades del SEM en llegar al escenario de la emergencia.
¿ Este incremento de tiempo queda «oculto» en las definiciones habituales del intervalo de tiempo de respuesta y podría influir en el grado de cumplimiento de los sistemas SEM respecto a los estándares del intervalo de tiempo de respuesta.
¿ Por otra parte, se desconoce su efecto sobre la asistencia y la evolución de los pacientes.
En nuestro estudio no se han podido demostrar diferencias entre los ACA y los ASA respecto al uso de LRS en el trayecto hasta el hospital (un parámetro sustitutivo de la gravedad del paciente).
INTRODUCCIÓN
Existe el consenso general de que la respuesta rápida frente a ciertas emergencias potencialmente mortales es importante1,2. Los cuadros de parada cardíaca y respiratoria, dolor torácico, dificultad respiratoria y accidente cerebrovascular son citados a menudo como problemas que exigen una respuesta rápida1,2. La mayor parte de los sistemas de servicios de emergencias médicas (SEM) utiliza un sistema de interrogatorio de la persona que realiza el aviso con objeto de determinar el grado de prioridad de la respuesta de la ambulancia, de manera que algunos sistemas utilizan sus propios criterios de rendimiento, como son los objetivos respecto al intervalo de tiempo de respuesta o bien una serie de estándares relativos al intervalo de tiempo de respuesta, que quedan plasmados a nivel contractual3. Los servicios de ambulancias de alto rendimiento definen de manera estricta los momentos de inicio y final en el caso de los avisos, con objeto de determinar con precisión y constancia los intervalos de tiempo de respuesta. Hay una aceptación general de que la asistencia extrahospitalaria es peligrosa de manera inherente4,5. Los accidentes en los traslados por tierra y por aire, los cuadros cardiovasculares agudos y el homicidio son las 3 causas laborales principales de fallecimiento entre los profesionales de los SEM4. Algunos sistemas SEM intentan reducir estos peligros a través de la predicción de los avisos que son potencialmente peligrosos, a partir de la información ofrecida por la persona que realiza el aviso y, después, «alejan» a los profesionales del escenario de la emergencia hasta que el propio escenario es «asegurado» por la policía. El concepto de «alejamiento» se refiere a la práctica de enviar la ambulancia a una localización cercana al escenario de una emergencia, más que directamente al propio escenario, para permitir que los profesionales de la policía acudan y aseguren el escenario con objeto de que finalmente la ambulancia pueda entrar en él. El objetivo del alejamiento es reducir el riesgo de los profesionales del SEM evitando que entren directamente en una situación peligrosa o que sufran lesiones causadas por ataques. La estrategia del alejamiento en los SEM no ha sido descrita en la bibliografía. El objetivo de nuestro estudio ha sido determinar el número y tipo de avisos que recibe el SEM y que obligan a una estrategia de alejamiento, así como la determinación del efecto de la estrategia de alejamiento sobre los intervalos de tiempo de respuesta.
MÉTODOS
Se ha realizado un estudio retrospectivo de cohortes en el que han sido considerados todos los avisos con solicitud de un servicio de emergencias durante el año civil de 2006. En el análisis fueron excluidos los avisos que no correspondían a una emergencia. Kansas City, Missouri (KCMO) tiene una población de aproximadamente 470.000 personas en un área geográfica de 824 km2. Cada año, el sistema SEM responde aproximadamente a 65.000 avisos de emergencias y traslada alrededor de 45.000 pacientes. El sistema SEM de la ciudad utiliza profesionales de primera respuesta del departamento de bomberos de KCMO (KCFD, KCMO Fire Department) y profesionales con nivel formativo de soporte vital avanzado para el traslado, pertenecientes al Metropolitan Ambulance Services Trust (MAST). Todo el dispositivo de bomberos está constituido por técnicos de emergencias médicas equipados con desfibriladores externos. El MAST es un servicio de ambulancias de alto rendimiento y utilidad pública modificado que aplica un análisis sofisticado de los avisos y un sistema de gestión dinámico para la ubicación estratégica de las ambulancias en toda la ciudad. Está certificado por la Commission on Accreditation of Ambulance Services. Los avisos que se reciben en el 911 son respondidos por profesionales del departamento de policía que transfieren al centro de llamadas del MAST todos los avisos correspondientes a emergencias médicas. El centro de llamadas es atendido por profesionales de la emergencia médica certificados en avisos de emergencia médica. Los profesionales que atienden las llamadas utilizan el Medical Priority Dispatch System, versión 11.2 (MPDS, Salt Lake City, UT) para establecer prioridades en los avisos y durante este proceso clasifican las llamadas con un cierto número de códigos del estado supuesto del paciente (CESP). Los códigos CESP son similares a los síntomas principales. El centro ha sido certificado por la National Academy of Emergency Medical Dispatch como un «centro de excelencia» en lo que se refiere al cumplimiento de los protocolos relativos a los avisos y relativos también a las instrucciones previas a la llegada de los profesionales al SEM. En el momento en el que se realizó este estudio, el control médico externo lo llevaba a cabo 1 director médico con una dedicación de 0,8 equivalentes de tiempo completo y 2 profesionales de la emergencia médica dedicados a tiempo completo que trabajaban para la EMS Section of the KCMO Health Department.
En función del protocolo del sistema, los operadores del MAST y del KCFD que responden a los avisos indican la colocación de la ambulancia en una zona alejada del incidente utilizando para ello 5 códigos CESP específicos: a) ataque/violación; b) cuadros de sobredosis; c) problemas psiquiátricos/intento de suicidio; d) herida por arma blanca o arma de fuego, y e) problema desconocido/hombre inconsciente, a menos que ya haya llegado la policía al escenario. Estos códigos fueron definidos a través del consenso alcanzado por los profesionales asistenciales, los profesionales del centro de llamadas, el personal del área de gestión y el director médico. Además, a los profesionales del centro de llamadas se les permite que apliquen un código de alejamiento respecto a cualquier aviso en el que se planteen dudas acerca de la posible inseguridad del escenario. En el caso de los avisos en los que se requiere el alejamiento, los operadores del centro de llamadas establecen contacto con el departamento de policía para iniciar una respuesta inmediata de la policía que permita asegurar el escenario, a menos que el aviso proceda directamente de la policía que ya está en el escenario.
El intervalo de tiempo de respuesta en el sistema se inicia cuando se recibe el aviso en el centro de llamadas MAST y este aviso es aceptado como el «primer golpe de tecla» por el operador del centro de llamadas. El intervalo de tiempo de respuesta finaliza cuando la unidad asistencial llega a la dirección correspondiente al escenario de la emergencia. El intervalo de tiempo de respuesta en el caso de los avisos en los que es necesaria una estrategia de alejamiento incluye el tiempo que la tripulación tarda en llegar a la zona de alejamiento, el tiempo durante el que permanece alejada y el tiempo que la tripulación tarda en llegar después al escenario real de la emergencia una vez que está asegurado. Los tiempos de llegada de la ambulancia a la zona de alejamiento y de llegada al escenario quedan registrados en el sistema de llamadas por ordenador (CAD, computer-aided dispatch) cuando la tripulación se pone en contacto con el centro de llamadas para notificar su llegada al escenario. Las ambulancias y los profesionales de primera respuesta realizan el trayecto hasta la zona de alejamiento sin uso de luces rojas ni sirenas (LRS), una vez que el profesional del centro de llamadas les indica que deben mantenerse alejados. Algunos avisos con códigos CESP que, según el protocolo, obligan a una estrategia de alejamiento, no son clasificados de esta manera por los profesionales del centro de llamadas. En estos casos, las ambulancias se dirigen al escenario con aplicación de una respuesta LRS y estos avisos son incluidos en el grupo de los avisos sin alejamiento. La decisión de realizar con LRS el trayecto entre el escenario y el hospital la toma la tripulación de la ambulancia en el propio escenario y está fundamentada en su juicio clínico. En un estudio previo realizado sobre nuestro sistema, así como en otros estudios publicados en la bibliografía, se ha recomendado el uso de LRS en el trayecto hacia el hospital como un marcador de la gravedad intensa de los pacientes6,7.
Todos los datos utilizados en nuestro estudio fueron obtenidos en tiempo real a través del CAD del MAST (TriTech V4.2, San Diego, CA). En el CAD no se recogen datos clínicos. Los trayectos con LRS hasta el hospital, así como las razones para no realizar el traslado, son registrados por los profesionales del centro de llamadas utilizando para ello listas preestablecidas y a partir de la información obtenida directamente o a través de la tripulación que llega al escenario. En nuestro estudio, los datos CAD fueron exportados a una base de datos mantenida en la sección de análisis del SEM, y se efectuaron análisis de estadística descriptiva y pruebas U de Mann-Whitney y χ2 siempre que se consideró apropiado. Se determinó que era significativo un valor de p < 0,05. El análisis fraccional de los intervalos de tiempo de respuesta se refiere a la determinación del porcentaje de respuestas que tienen lugar dentro de un intervalo de tiempo de respuesta dado1. El estudio fue considerado exento de revisión por parte del comité de revisión institucional de la University of Missouri at Kansas City School of Medicine.
RESULTADOS
A lo largo de 2006 se recibieron 72.688 avisos de emergencias y 10.511 de ellos fueron cancelados antes de la llegada de la tripulación al escenario. En el conjunto de los 62.157 avisos respecto a los cuales las unidades asistenciales llegaron al escenario, en 57.743 (92,9%) no se aplicó una estrategia de alejamiento y en 4.414 (7,1%) sí se aplicó este tipo de estrategia. En total, fueron trasladados 44.819 (72,1%) pacientes. El tiempo de respuesta mediano en el caso de los avisos sin alejamiento (ASA) fue de 6 min y 16 s (es decir, 6,16 min) (rango intercuartílico [RIC], 4,42-8,28) mientras que en lo relativo a los avisos con alejamiento (ACA) fue de 10,55 minutos (RIC, 8,00-14,27) (p < 0,0001). El análisis fraccional demostró que en lo relativo a los ASA la ambulancia llegó al escenario en 11,39 min en el 90% de los avisos. En el caso de los ACA, el tiempo de respuesta fraccional del 90% fue de 19,20 min. En la figura 1 se muestra la distribución de los avisos en los grupos ACA y ASA, en los grupos de avisos con traslado y avisos sin traslado, y en los grupos de traslado con uso de LRS y de traslado sin uso de LRS. En la tabla 1 se recoge la distribución de los avisos en función de los códigos CESP y de los tiempos de respuesta respecto a los ASA y a los ACA.
FIGURA 1. Distribución de los avisos en los grupos con alejamiento y sin alejamiento, con traslado al hospital y sin traslado al hospital, y con uso de luces rojas y sirenas (LRS) y sin uso de LRS en el traslado al hospital.
Los pacientes fueron trasladados al hospital en 3.103 ACA y 223 (7,2%) de ellos fueron trasladados con LRS. Los pacientes fueron trasladados al hospital en 41.716 ASA y 2.802 (6,7%) de ellos fueron trasladados con LRS. No hubo entre los ACA y los ASA diferencias en las tasas de traslado al hospital con LRS (p = 0,314).
No todos los avisos con alguno de los 5 códigos CESP que podrían haber sido considerados adecuados para la estrategia de alejamiento en función del protocolo fueron clasificados de esta manera por los profesionales del centro de llamadas. En conjunto, se aplicó la estrategia de alejamiento en 924 de los 2.305 (40,1%) avisos correspondientes a ataques/violación. Los datos de este tipo correspondientes a los demás códigos CESP fueron los siguientes: 918 de 2.950 (31,1%) cuadros de sobredosis; 734 de 1.602 (45,8%) problemas psiquiátricos/intento de suicidio; 413 de 1.005 (41,1%) heridas por arma blanca o por arma de fuego, y 393 de 1.311 (30,0%) problema desconocido/hombre inconsciente.
DISCUSIÓN
En la bibliografía no hay estudios en los que se haya documentado el efecto de la estrategia de alejamiento sobre los intervalos de tiempo de respuesta. En nuestro sistema, el intervalo de tiempo de respuesta hasta la llegada al escenario de la emergencia fue aproximadamente 4,5 min mayor en el caso de los ACA que en el de los ASA. El tiempo de respuesta fraccional del 90% en los ACA fue más de 7 min mayor que el correspondiente a los ASA. La optimización (es decir, la reducción) de los intervalos de tiempo de respuesta ha constituido un componente importante de muchos sistemas SEM, aunque todavía persiste la controversia relativa a la rapidez con la que deben responder los SEM y también al tipo de avisos que deben responder1,2,8-11. En un documento de posicionamiento de la National Association of EMS Physicians publicado en 2003, Bailey y Sweeney señalaron que «los sistemas deben ser gestionados para optimizar los intervalos de respuesta en los pacientes con parada cardíaca y en los que sufren enfermedades o traumatismos de carácter crítico»; sin embargo, en este documento también se señala que «los intervalos de respuesta cortos tienen un coste. Aparte del coste económico, también están los costes de seguridad»1. Los autores de este documento se refieren específicamente al incremento en los riesgos de colisiones con vehículos de motor debido al uso potencialmente inadecuado de la respuesta con LRS1. En nuestro sistema las ambulancias y los vehículos de los bomberos llegan a la zona de alejamiento sin uso de LRS. En el análisis riesgo-beneficio, la realización del trayecto con uso de LRS en el caso de los avisos en los que se aplica la estrategia de alejamiento puede incrementar el posible riesgo de colisiones. Lógicamente, dado que la estrategia de alejamiento retrasa la llegada de los profesionales asistenciales hasta el paciente, no parece que en estos casos tenga utilidad una respuesta más rápida del SEM hasta la zona de alejamiento.
El ejercicio profesional en un SEM es una actividad laboral relativamente peligrosa4,5. En diversos estudios se han demostrado los hechos siguientes: la tasa de mortalidad de los profesionales de los SEM es similar a la que hay en los cuerpos de policía y de bomberos, además de que el homicidio es la tercera causa principal de muerte por causa laboral entre los profesionales de los SEM; la incidencia de ataques sufridos por los profesionales de los SEM es elevada (0,6 días laborales perdidos por 100 personas y año); el 4% de todas las lesiones que sufren los profesionales de los SEM se debe a ataques (el 59,1% de carácter deliberado); el 4,5% de los avisos se refiere a ataques sufridos por los profesionales de los SEM; el 5% de los avisos se refiere a «situaciones violentas», y en un estudio se demostró que el 61% de los profesionales de los SEM había sufrido algún ataque en su actividad laboral4,5,12-16. La estrategia de alejamiento de la ambulancia hasta que la policía asegura el escenario en el caso de los avisos potencialmente peligrosos es una respuesta a la tasa relativamente elevada de homicidios, ataques y violencia que experimentan los profesionales de los SEM. Mechem et al señalaron que «en los casos en los que la seguridad del escenario es incierta, los profesionales del SEM se deben mantener a una cierta distancia del escenario real del incidente hasta que el propio escenario ha sido asegurado por la policía»12. No se menciona en este artículo la forma de determinar si «la seguridad de un escenario es incierta». Holroyd y Nabors señalaron que «en las situaciones de riesgo elevado, las tripulaciones de los SEM "se mantienen alejadas" a menudo en una zona cercana y segura, hasta que el escenario es asegurado por la policía»17. En esta nota no se indica qué es lo que constituye una situación de «riesgo elevado». Ludwig comentó que «después de que se recibe un aviso que podría estar relacionado con un delito con violencia, como disparos, uso de arma blanca o cualquier otra forma de ataque, las tripulaciones de los SEM deben ser enviadas hacia una zona alejada que debe estar separada del escenario por varias manzanas de casas y fuera de la vista del escenario del incidente»18. En nuestro sistema, la definición de los tipos de aviso que justifican la adopción de una estrategia de alejamiento fue elaborada a través de un consenso de grupo (véase el apartado «Métodos»). Desde que se tomó esta decisión, uno de los profesionales de la emergencia médica de nuestro sistema SEM recibió un disparo en una emboscada deliberada tendida a los profesionales KCFD y MAST, en un aviso que inicialmente correspondía al incendio de una vivienda19. Esta situación destaca de manera muy notable las dificultades inherentes a la predicción de la posible peligrosidad del escenario de una emergencia.
En nuestro sistema, el intervalo de tiempo de respuesta es un «estándar de rendimiento» monitorizado de manera estrecha. Característicamente, el «reloj» del tiempo de respuesta se detiene cuando el vehículo llega al escenario de la emergencia; sin embargo, en el caso de los avisos con estrategia de alejamiento el «reloj» se detiene cuando el vehículo llega a la zona de alejamiento. El fundamento de esta medida es el hecho de que el tiempo durante el que el vehículo permanece en la zona de alejamiento depende de factores que quedan fuera del control del sistema SEM. Estos factores externos están relacionados típicamente con la policía, con las características del escenario o con ambos elementos (el tiempo de respuesta de la policía hasta el escenario del incidente, el tiempo necesario para asegurar el escenario, etc.). Esta estrategia tiene sentido desde el punto de vista de la gestión del sistema SEM; sin embargo, no lo tiene desde un punto de vista «centrado en el paciente». El paciente espera que los profesionales del SEM acudan a tiempo, con independencia de la posible violencia que pueda existir en el escenario. Debido a este método de medición, el tiempo real que transcurre entre el momento en el que el centro de llamadas recibe el aviso y el momento en el que llega el vehículo del SEM al escenario de la emergencia queda «oculto» por el hecho de que la significación del término «intervalo de tiempo de respuesta» cambia en función del tipo de aviso (es decir, el reloj se detiene cuando el vehículo llega a la zona de alejamiento en el caso de los ACA y cuando llega al escenario de la emergencia en el caso de los ASA). Los intervalos de tiempo «oculto» en la respuesta del SEM han sido puestos en evidencia con anterioridad. En un artículo elaborado por profesionales de nuestro sistema SEM se evaluó el «intervalo de acceso al paciente» (el tiempo que transcurre entre la llegada de la ambulancia al escenario y el momento en el que los profesionales establecen contacto con el paciente). Campbell et al observaron en un estudio publicado en 1993 un período mediano de 1,33 min que no quedaba contemplado en el intervalo de tiempo de respuesta20; por su parte, Spaite et al también observaron en 1993 este mismo intervalo de tiempo en un modelo propuesto para cuantificar los intervalos de tiempo en el contexto de las emergencias médicas21. La medición del intervalo de tiempo de respuesta con este método en el caso de los ACA puede dar lugar de manera sistemática a una estimación insuficiente del tiempo real que tardan los profesionales del SEM en establecer contacto con el paciente y, por tanto, en iniciar su actividad asistencial. Dado que algunas de las decisiones relativas a la estrategia de alejamiento se toman en función del protocolo (códigos CESP específicos) mientras que otras quedan a discreción del profesional del centro de llamadas, es difícil la comparación de los datos de otros sistemas SEM con los datos correspondientes al nuestro, pero el hecho de que puedan existir tiempos «ocultos» significativos justifica una investigación adicional sistema a sistema, especialmente en el caso de los sistemas SEM que utilizan los intervalos de tiempo de respuesta como un parámetro para determinar el rendimiento del propio sistema. Cuando son determinados, estos tiempos «ocultos» posiblemente hacen que el sistema no llegue a cumplir sus propios estándares. Esta misma conclusión ha sido demostrada en nuestro sistema a través de la evaluación del intervalo de acceso al paciente22.
La estrategia de alejamiento asume que la presencia de la policía en un escenario potencialmente peligroso mejora realmente la seguridad de los profesionales del SEM. A pesar de que esto puede parecer correcto de manera intuitiva y de que casi con toda certeza debe ser cierto en algunos casos, la bibliografía médica contiene pocos datos relativos al efecto de la presencia de la policía sobre la seguridad de un escenario. En el estudio de Grange y Corbett, el análisis de revisión logística demostró un cociente de posibilidades de 2,8 (intervalo de confianza del 95%, 1,8-4,4) para la presencia de la policía en relación con la violencia verbal o física en el escenario13. Por supuesto, esto es más probable debido a que es más frecuente que la policía acuda a un escenario en los casos de posible violencia, con independencia del centro de llamadas del SEM y de las políticas relativas a la estrategia de alejamiento. De hecho, en nuestro sistema la policía suele avisar al SEM para que acuda a escenarios con violencia con objeto de evaluar las lesiones.
A pesar de que en nuestro estudio no hemos podido realizar el seguimiento de ningún dato de evolución de los pacientes debido a las características de la base de datos CAD, sí se ha demostrado que no hubo diferencias en la incidencia de trayectos hacia el hospital con uso de LRS entre los grupos ACA y ASA. La tasa de trayectos hasta el hospital con uso de LRS se ha utilizado en estudios previos como un marcador de la gravedad del paciente, incluyendo un estudio efectuado sobre nuestro propio sistema SEM6,7. Ello implica que el porcentaje de pacientes correspondientes a ACA en los que es necesaria una respuesta rápida es similar al porcentaje de pacientes correspondientes a ASA, además de que el retraso podría influir potencialmente en el estado del paciente tras su llegada en ambulancia en algunos casos. Esta cuestión debería ser abordada en un estudio prospectivo en el que fuera evaluada de manera específica la relación entre el retraso, por un lado, y el tratamiento y la evolución del paciente, por otro.
LIMITACIONES
El nuestro ha sido un estudio retrospectivo efectuado sobre una base de datos CAD; sin embargo, los datos fueron capturados de manera automática en tiempo real en el momento en el que el operador del centro de llamadas los introdujo en el CAD, un hecho que minimiza los posibles sesgos. En este estudio no se ha intentado revisar el peligro real o potencial que puede existir en un escenario, así como tampoco determinar si la presencia de la policía en un escenario hace que éste sea realmente más seguro. Finalmente, tampoco se ha intentado correlacionar los tiempos de respuesta prolongados en los ACA con la evolución adversa de los pacientes que presentan problemas específicos y que pueden estar relacionados de manera crítica con el tiempo.
Un elevado porcentaje de pacientes en los que estaba justificada la estrategia de alejamiento según el protocolo no fueron atendidos mediante esta estrategia. A pesar de que ello pudo haber sido debido a la falta de cumplimiento del protocolo por parte del profesional del centro de llamadas, lo más probable es que la mayor parte de estos avisos procediera de la propia policía que ya estaba en el escenario y lo había asegurado. El uso de criterios específicos (según el protocolo) para decidir la estrategia de alejamiento y el hecho de permitir que la estrategia de alejamiento quedara a discreción del profesional del centro de llamadas, junto a la falta de certeza respecto al grado de cumplimiento del protocolo por parte de los profesionales del centro de llamadas, hacen problemáticas las comparaciones entre los distintos sistemas SEM. Sin embargo, ello no quita importancia al hecho de que la aplicación de la estrategia de alejamiento tiene una significación potencialmente importante en lo que se refiere al grado de cumplimiento de los tiempos de respuesta.
Se ha expresado una cierta preocupación por la posibilidad de que las respuestas que se llevan a cabo sin uso de LRS hasta la zona de alejamiento podrían influir (y prolongar) el tiempo de respuesta hasta el escenario real. Los autores de este artículo consideran que ello es improbable en la mayor parte de los casos. El profesional del centro de llamadas del SEM se pone en contacto con la policía para que acuda y asegure el escenario de una emergencia al mismo tiempo que pone en marcha las unidades de respuesta del SEM. La policía puede acudir y asegurar el escenario con independencia de que las unidades del SEM lleven a cabo una respuesta sin uso de LRS. El tiempo necesario para asegurar el escenario depende de las actividades de la policía y no tiene nada que ver directamente con la respuesta del SEM. Por tanto, el hecho de que la policía asegure el escenario y establezca contacto con el SEM para que acuda al escenario no se ve influido a menos que el escenario pueda ser asegurado de manera sistemática con una rapidez extrema. Dadas las características de nuestro CAD actual, no es posible evaluar esta interacción potencial.
CONCLUSIÓN
En nuestro sistema SEM, la estrategia de alejamiento en el caso de los avisos que pueden conllevar violencia contra los profesionales del SEM incrementa en 4,5 min el tiempo que tardan las unidades del SEM en llegar al escenario de la emergencia. Este incremento de tiempo queda «oculto» en las definiciones habituales del intervalo de tiempo de respuesta y podría influir en el grado de cumplimiento de los sistemas SEM respecto a los estándares del intervalo de tiempo de respuesta. Por otra parte, desconocemos su efecto sobre la asistencia y la evolución de los pacientes. En nuestro estudio no se han podido demostrar diferencias entre los ACA y los ASA respecto al uso de LRS en el trayecto hasta el hospital (un parámetro sustitutivo de la gravedad del paciente).
Recibido el 16 de julio de 2009, del Truman Medical Center, Kansas City, MO, Estados Unidos (MG); la University of Missouri at Kansas City School of Medicine, Kansas City, MO, Estados Unidos (AG); el Washington Hospital Center, Washington, D.C., Estados Unidos (JAS); la EMS Section, City Manager's Office Kansas City, MO, Estados Unidos (JE), y Metropolitan Ambulance Services Trust (MAST), Kansas City, MO, Estados Unidos (JS). Revisión recibida el 16 de octubre de 2009; aceptado para publicación el 3 de febrero de 2010.
Presentado en el American College of Emergency Physicians Scientific Assembly, Chicago, Ill, Estados Unidos, octubre de 2008.
Los autores declaran la inexistencia de conflictos de interés económicos. Los autores son los responsables únicos de los contenidos y la redacción del artículo.
Dirección para correspondencia y solicitud de separatas: Matthew Gratton, MD, Emergency Department, Truman Medical Center, 2301 Holmes St., Kansas City, MO 66205. Correo electrónico: matthew. gratton@tmcmed.org
doi: 10.3109/10903121003760176