La gastrosquisis es un defecto congénito de la pared abdominal, su incidencia varía de 1.6 a 4.6 por 10,000; se localiza en forma lateral en relación a un cordón umbilical normoinserto, y no tiene saco de recubrimiento.
Material y métodosEstudio retrospectivo y descriptivo de casos nacidos en el Instituto Nacional de Perinatología de 1996 a 2010; se observó la frecuencia de factores demográficos, cierre primario y diferido, el tamaño del defecto y los órganos involucrados, el cierre definitivo, la morbilidad, el inicio de la alimentación, el tiempo de alimentación completa y las malformaciones asociadas.
ResultadosLa muestra fue de 228 casos; la tasa general de 30.5×10,000 RNV, el 55% de la edad materna correspondió a 20 o menos años y el 9% fue de 15 años o menos. En el 93% se realizó el diagnóstico prenatal, el 77% pesó 2,500g o menos; la mortalidad fue del 6%. En relación con la morbilidad asociada, el mayor porcentaje lo presentó la sepsis con el 28%, seguido del síndrome colestásico con 16%, el 5% presentó intestino corto, solamente el 2% presentó displasia broncopulmonar; la instalación del silo se realizó a las 22 h de vida; al 86% se les practicó entre 1 a 3 reducciones del contenido antes de su cierre definitivo. Fueron ventilados en promedio 9 días, con inicio de la alimentación a los 17 días y la alimentación total se logró a los 22 días de vida.
ConclusiónLa gastrosquisis es un defecto de pared abdominal frecuente que debe tratarse por un equipo multidisciplinario en una hospital de tercer nivel de atención. Nuestros resultados son comparables con la literatura internacional.
Gastroschisis is a congenital abdominal wall defect, with an incidence that varies between 1.6 to 4.6 cases per 10,000 live births. It is located to the side of the umbilical cord, has no sac and has a normal insertion umbilical cord.
Material and methodsA retrospective, descriptive study of cases born in the Instituto Nacional de Perinatología between 1996 and 2010. A record was made of the frequency of demographic factors, surgical management, size of the defect and organs involved, morbidity, oral feeds, time to full feed, and associated malformations.
ResultsThere were 228 cases, with an incidence 30.5×10,000 live births. The majority (55%) of the mothers were less than 20 years old, and 9% were younger than 15 years old. There was prenatal diagnosis in 93%, 77% weighed 2500g or less, and mortality was 6%. The most frequent associated morbidity was sepsis in 28%, followed by cholestasis in 16%, and short bowel syndrome in 5%. Only 2% had bronchopulmonary dysplasia. A silo was applied at 22hours of life, with 86% requiring assisted ventilation for a mean of 9 days. Enteral feeding began at 17 days, and full feeding at 22 days of life.
ConclusionGastroschisis is a frequent abdominal wall defect that must be treated by a multidisciplinary team at a third level hospital. Our results are similar those reported in international literature.
La gastrosquisis es un defecto congénito de la pared abdominal, su incidencia varía de 1.6 a 4.6×10,000 RNV, aunque puede ser diferente de acuerdo al país; se localiza en forma lateral en relación con el cordón umbilical. El tamaño del defecto suele ser pequeño, de 2 a 4cm, con saco ausente e inserción normal del cordón, el contenido varía puede observarse estómago, hígado, gónadas, etc., puede encontrarse malrotación intestinal e íleo prolongado. Existen factores de riesgo conocidos, como la edad materna, ingestión de alcohol, tabaco, algunos teratógenos ambientales, utilización de drogas, medicamentos vasoactivos y factores genéticos y hereditarios1-3.
En 1943, Watkins realizó el cierre primario de una gastrosquisis, siendo la primera reparación exitosa con sobrevida del recién nacido4. A pesar de este éxito, la mortalidad siguió siendo alta5. La introducción del silo para la reparación del defecto por Schuster en 19676, la mayor disponibilidad de recursos para apoyar al recién nacido, la ventilación y la nutrición parenteral entre otros, resultó en una mejoría en la supervivencia7. Este defecto congénito de la pared abdominal una vez asociado con una mortalidad extremadamente alta, ahora tiene tasas de supervivencia superiores al 90 en diversas series8.
Se han intentado diversas terapias prenatales sin resultados satisfactorios como el intercambio amniótico, amnioinfusión y furosemida intraamniótico9-11.
Algunos artículos informan que la estancia hospitalaria oscila entre 35 a 41 días con un costo que va de 155,629 a 172,000 USD12,13, el representando una carga significativa a los sistemas de salud14.
Por otro lado, se han descrito diferentes técnicas quirúrgicas: cierre abdominal primario, cierre abdominal diferido por etapas mediante la utilización de un silo (preformado o de fabricación quirúrgica) y más recientemente, «turbante umbilical» o cierre de plástico; hasta el momento no existe evidencia clara de cuál es el mejor método ya que intervienen diversos factores4,15.
En el 2003, Schlatter et al. realizan un estudio comparando el cierre primario contra la corrección del defecto por medio del silo y encuentran diferencia significativa a favor del silo en días de ventilación, inicio de la alimentación, días de alimentación completa, enterocolitis necrosante, disminución de las infecciones y días de hospital8.
Kunz et al. realizan un metaanálisis comparando la utilización de silo para corrección, la preferencia del cirujano de uno u otro método y la falla en el cierre primario, encontró que para el silo disminuyeron los días de ventilador, el inicio de la alimentación enteral y la disminución de la infección; el riesgo para mortalidad no disminuyó. Este metaanálisis demuestra que en estudios con menos sesgo de selección el cierre con silo se asocia a mejores resultados para los pacientes con gastrosquisis; los resultados también destacan la importancia de evaluar el sesgo antes de sacar conclusiones16.
Material y métodosSe trata de un estudio retrospectivo y descriptivo de casos de gastrosquisis nacidos en el Instituto Nacional de Perinatología entre los años 1996 a 2010; se recopilaron 228 casos; se observó la frecuencia de factores demográficos, el tipo de cierre (primario o por etapas), el tamaño del defecto y los órganos involucrados, la morbilidad, el tiempo para el cierre definitivo, el inicio de la alimentación, la alimentación completa, además de malformaciones asociadas.
Los pacientes diagnosticados fueron atendidos en la unidad de tococirugía de la institución por un equipo multidisciplinario de cirujanos, neonatólogos y enfermeras. Las vísceras involucradas fueron cubiertas inmediatamente en forma temporal con gasas con solución salina; el paciente fue estabilizado y trasladado a la unidad de cuidados intensivos neonatales para la instalación ya sea del silo o el cierre primario.
Se excluyó a todos los pacientes que no se encontró el expediente clínico.
Para el análisis de los datos se utilizaron frecuencias y porcentajes y rangos.
ResultadosLa tasa fue de 30.5×10,000 RNV. La estancia hospitalaria en promedio fue de 39 días con rango de 14 a 123 días; la mortalidad fue del 6%; el 43% fue cierre primario y el 56% diferido (tabla 1). El 85% se presentó en madres de 25 años o menos y en el 55% correspondió a 20 o menos años, el 9% fueron de 15 años o menos. El 92% fueron gestación 1 y 2: solamente el 60% tuvo control prenatal en el Instituto. En el 93% se realizó el diagnóstico prenatal; el 96% nació por cesárea. En relación con algunos factores que se han asociado a aun aumento en el riesgo para la gastrosquisis; el tabaquismo se presentó en el 7%, consumo de alcohol en el 5% y cocaína en el 2%, entre otros.
El 55% fueron del sexo femenino, el 47% recién nacidos prematuros; el Apgar mayor o igual a 7 al minuto de vida predominó con un 72% y a los 5 minutos el 98%; el 77% pesó 2,500g o menos, solamente en 2 pacientes se asoció a síndromes, uno con Eagle-Barret y uno con displasia esquelética.
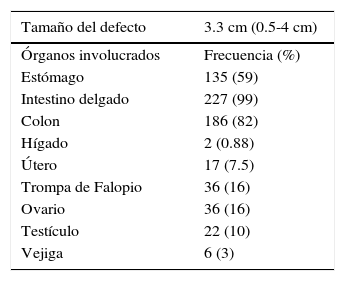
En la tabla 2 se muestran los órganos involucrados en el defecto, donde destacan estómago, intestino delgado y colon.
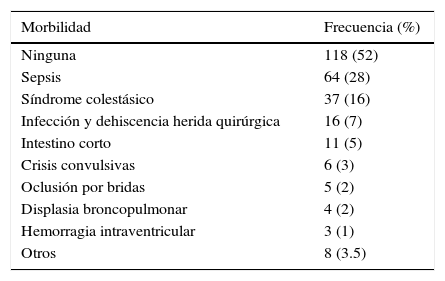
En relación con la morbilidad asociada, el 52% no presentó ninguna. El mayor porcentaje lo presentó la sepsis con el 28%, seguida del síndrome colestásico con el 16%, el 5% intestino corto, el 2% displasia broncopulmonar y el 1% hemorragia intraventricular (tabla 3).
Morbilidad asociada a la gastrosquisis
| Morbilidad | Frecuencia (%) |
|---|---|
| Ninguna | 118 (52) |
| Sepsis | 64 (28) |
| Síndrome colestásico | 37 (16) |
| Infección y dehiscencia herida quirúrgica | 16 (7) |
| Intestino corto | 11 (5) |
| Crisis convulsivas | 6 (3) |
| Oclusión por bridas | 5 (2) |
| Displasia broncopulmonar | 4 (2) |
| Hemorragia intraventricular | 3 (1) |
| Otros | 8 (3.5) |
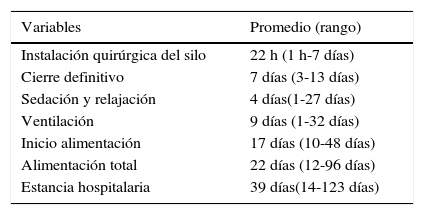
En los neonatos a los que se les aplicó silo, la instalación quirúrgica se realizó en promedio a las 22 h de vida dentro de la sala de cuidados intensivos neonatales, con un rango de 1 h a 7 días; al 86% se les practicó entre 1 a 3 reducciones del contenido del silo antes de su cierre definitivo, que ocurrió en promedio los 7 días de vida. Fueron ventilados en promedio 9 días, con inicio de la alimentación a los 17 días, y la alimentación total se logró a los 22 días de vida (tabla 4).
Seguimiento de algunas variables
| Variables | Promedio (rango) |
|---|---|
| Instalación quirúrgica del silo | 22 h (1 h-7 días) |
| Cierre definitivo | 7 días (3-13 días) |
| Sedación y relajación | 4 días(1-27 días) |
| Ventilación | 9 días (1-32 días) |
| Inicio alimentación | 17 días (10-48 días) |
| Alimentación total | 22 días (12-96 días) |
| Estancia hospitalaria | 39 días(14-123 días) |
Por último, la patología que se asoció con mayor frecuencia fué la atresia intestinal en el 16% de los pacientes y en los pacientes masculinos la criptorquidia (tabla 5).
DiscusiónUno de los acontecimientos médicos más impactantes sin duda son los defectos de pared abdominal, en este caso, la gastrosquisis. Esta patología fue frustrante por décadas, ya que la mortalidad era muy alta, hasta el 95%8; sin embargo, a través del tiempo, la introducción de nuevas técnicas quirúrgicas, la creación de unidades de cuidados intensivos neonatales, la alimentación parenteral y el mejor conocimiento de la patología, ha revertido el impacto de la enfermedad sobre la mortalidad, aunque los porcentajes varían de acuerdo al país y sus condiciones sanitarias, por ejemplo, en una publicación brasileña la mortalidad alcanzó hasta el 25%; sin embargo, en otras publicaciones informan mortalidades bajas, del 3 al 10%8,17-20; nuestra mortalidad es comparable con estos reportes, siendo del 6%, aunque cabe mencionar que el 83% de dicha mortalidad ocurrió en las pacientes que tuvieron intestino corto. Con respecto a la incidencia, esta es variable, pudiendo ir de 1.3 a 4.6×10,000 RNV; la encontrada en este trabajo fue de 30.5×10,000, tomando en cuenta que nuestro Instituto es un centro de concentración de embarazos de alto riesgo1-3,16,18. La edad materna es un factor importante en esta patología, ya que este se presenta en madres jóvenes, en su mayoría menores de 20 años: En este trabajo, el 55% tuvo menos de 20 años; la literatura informa consistentemente de esta condición18,21,22.
Actualmente son conocidos algunos riesgos que se han asociado a los defectos de pared abdominal, como descongestionantes nasales, analgésicos como salicilatos, alcohol, tabaco, polimorfismos, etc. En este trabajo se encontró el 7% de consumo de tabaco, el 5% de alcohol y el 2% de cocaína8,18,23,24.
En relación con los días de estancia hospitalaria, el trabajo arroja 39 días, con un rango de 14 a 123 días de estancia, lo que concuerda con diferentes artículos que van de 25 hasta más de 45 días, con rangos de 0 a 365 días21,22,25.
Continúa siendo controvertida la resolución del embarazo. En el estudio que nos ocupa la resolución se dio en el 96% por cesárea; se aduce que si la resolución es vaginal puede generarse mayor compromiso de los elementos expuestos y un aumento de las infecciones; sin embargo, no son claras las diferencias entre la cesárea y la vía vaginal17,24,26.
En el 56%, el cierre fue diferido con la instalación de silo quirúrgico; al respecto, existe controversia en relación a cuál de los procedimientos es mejor (cierre primario o silo). El tipo de procedimiento depende de varios factores, como el tamaño del defecto, el tipo de vísceras involucradas, entre otros, aunque algunas series no evidencian diferencias en la morbilidad en relación con los órganos involucrados, como tampoco las hubo en el presente trabajo, aunque existe evidencia significativa en relación con menos días de inicio de la alimentación y alimentación completa, menos días de ventilación y de estancia hospitalaria a favor del silo4,8,15,16,20,22,24.
Uno de los factores importantes para una buena recuperación es el inicio de la alimentación y cuando esta se logró totalmente es conocido el efecto que se genera con el ayuno a nivel intestinal, como atrofia de las vellosidades, alteración de la función pancreática, aumento de infecciones y mayor estancia hospitalaria. En este trabajo, el inicio fue en promedio los 17 días y la alimentación completa a los 22 días. Existen numerosas publicaciones que dan importancia a este tópico y los resultados son variables; los nuestros se encuentran dentro del rango de dichas publicaciones20,22,26.
Por último, las infecciones, como la sepsis, siempre se encuentran presentes en este tipo de defectos. En este trabajo se presentó en el 28%. Kunz et al., en su metaanálisis, advierten de un aumento de riesgo para infecciones en gastrosquisis (OR 0.46, IC del 95% 0.23-0.9216); Silva Carvahlo et al. refieren en su artículo el 77% de cultivos positivos17; Lusk et al. hablan de bacteriemias hasta el 17%20 y Akshaya et al. de un 44% de prevalencia23.
ConclusiónLa gastrosquisis es un defecto de la pared abdominal que debe tratarse por un equipo mutidisciplinario en un hospital de tercer nivel de atención para obtener los mejores resultados. Nuestros resultados son comparables con la literatura internacional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.