El hallus valgus es una de las deformidades más frecuentes del pie, sobre todo en mujeres mayores de 50 años. Favorece su aparición la existencia de un dedo gordo excesivamente largo, junto con el uso de zapatos con elevado tacón y muy estrechos por la punta. También lo causa la existencia de una desviación hacia dentro del metatarsiano, que es el hueso que se articula con el dedo.
El hallus valgus es, en general, un producto secundario a nuestra civilización, en relación con el uso de calzado inadecuado durante el crecimiento. En este sentido, los farmacéuticos-ortopedas tenemos una importante función de educación sanitaria, ya que debemos aconsejar a nuestros pacientes la utilización de un calzado de horma suficientemente ancha para evitar que la deformidad aparezca o progrese.
Definición y descripción
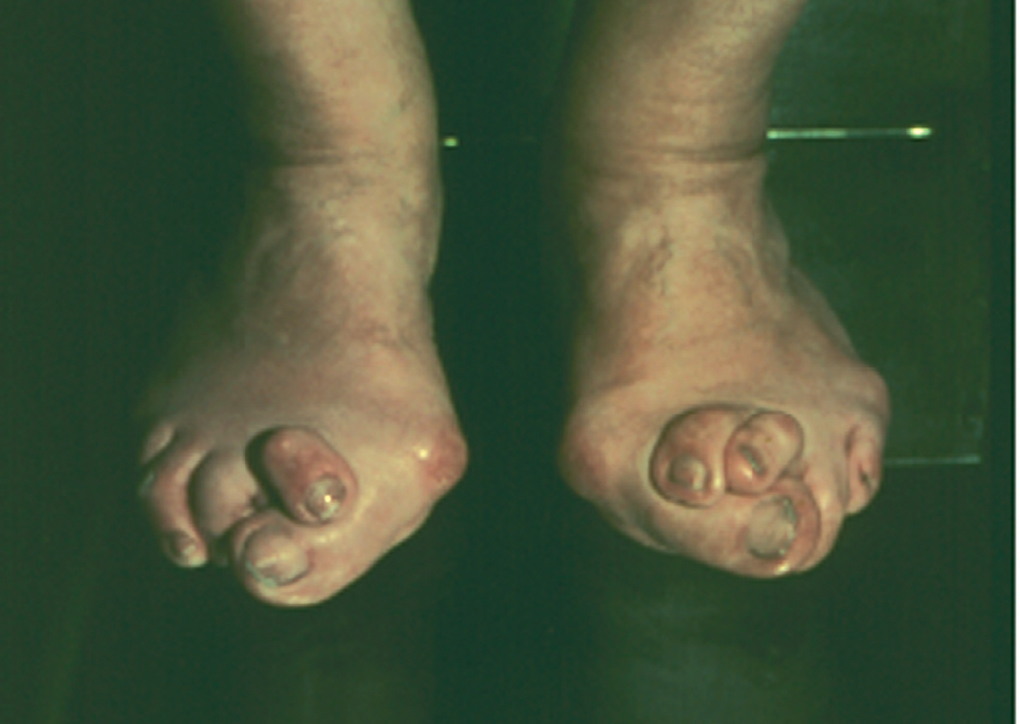
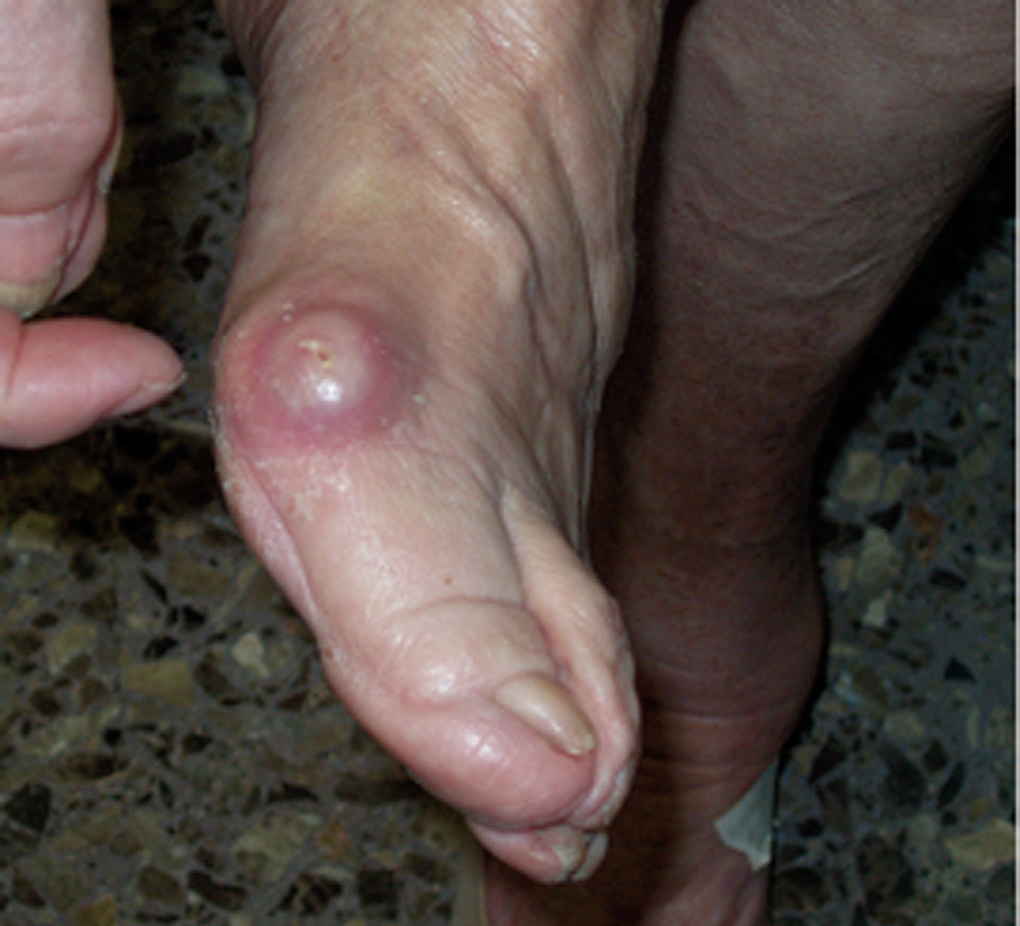
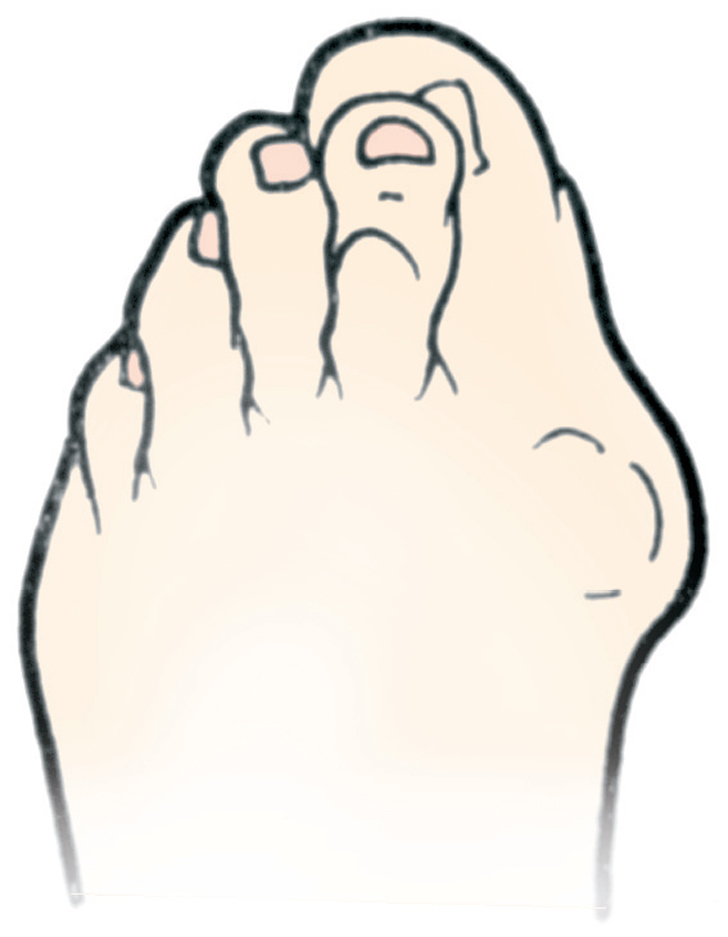
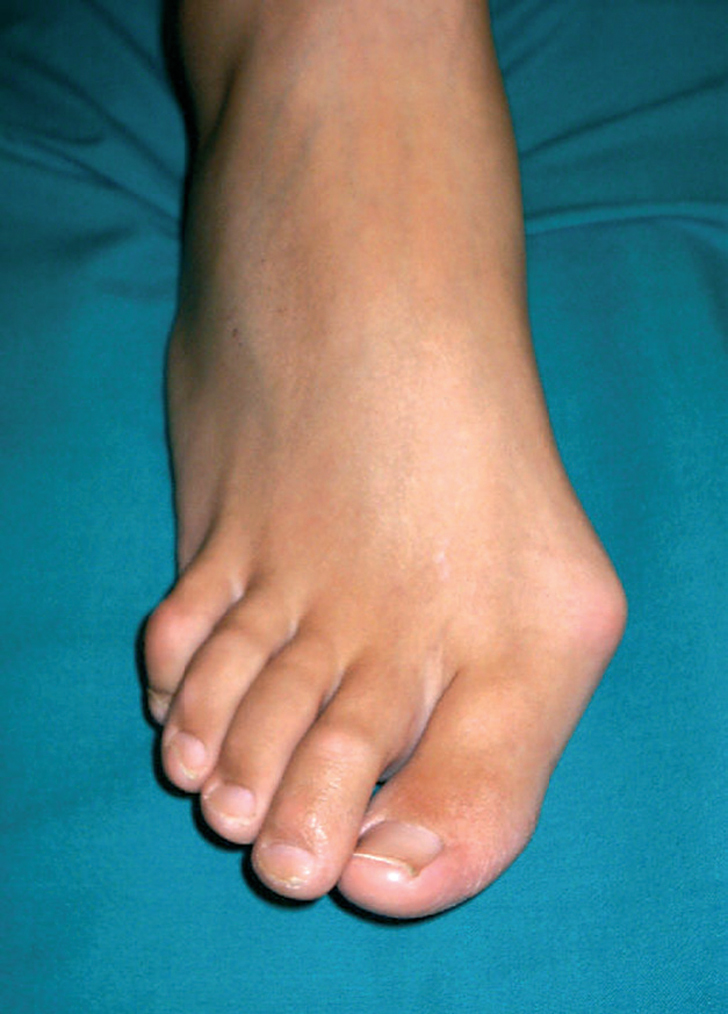
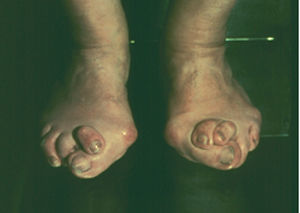
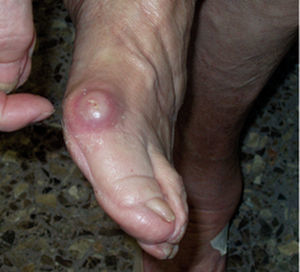
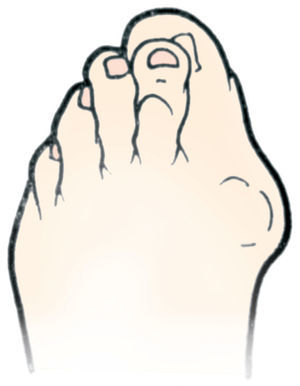
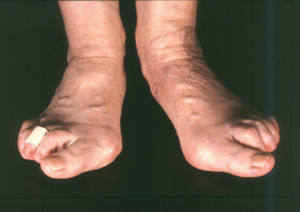
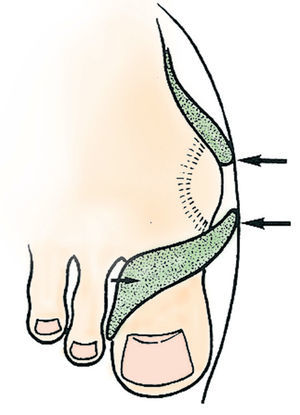
El hallus valgus se define como una subluxación estática de la primera articulación metatarsofalángica con desviación lateral del dedo gordo y desviación medial del primer metatarsiano, acompañado en casos graves de pronación de dedo gordo, así como de prominencia de la porción interna de la cabeza del primer metatarsiano, lo que constituye lo que se conoce como «juanete» (figs. 1-3), que no se tiene que confundir con el hallus valgus, ya que es, simplemente, su consecuencia. Este juanete se produce como consecuencia de que el dedo gordo se desplaza sobre la parte lateral de la cabeza del primer metatarsiano, por lo que la parte medial queda sin cubrir y recibe el roce del zapato, lo que hace que crezca y se desarrolle una bursa que suele inflamarse y da origen a la inflamación del juanete, muy dolorosa e incapacitante.
Fig. 1. Hallus valgus.
Fig. 2. Higroma sobre el juanete.
Fig. 3. Juanete.
El hallus valgus se asocia frecuentemente a una metatarsalgia por insuciciencia del primer radio (metatarsiano + dedo).
Causas de aparición
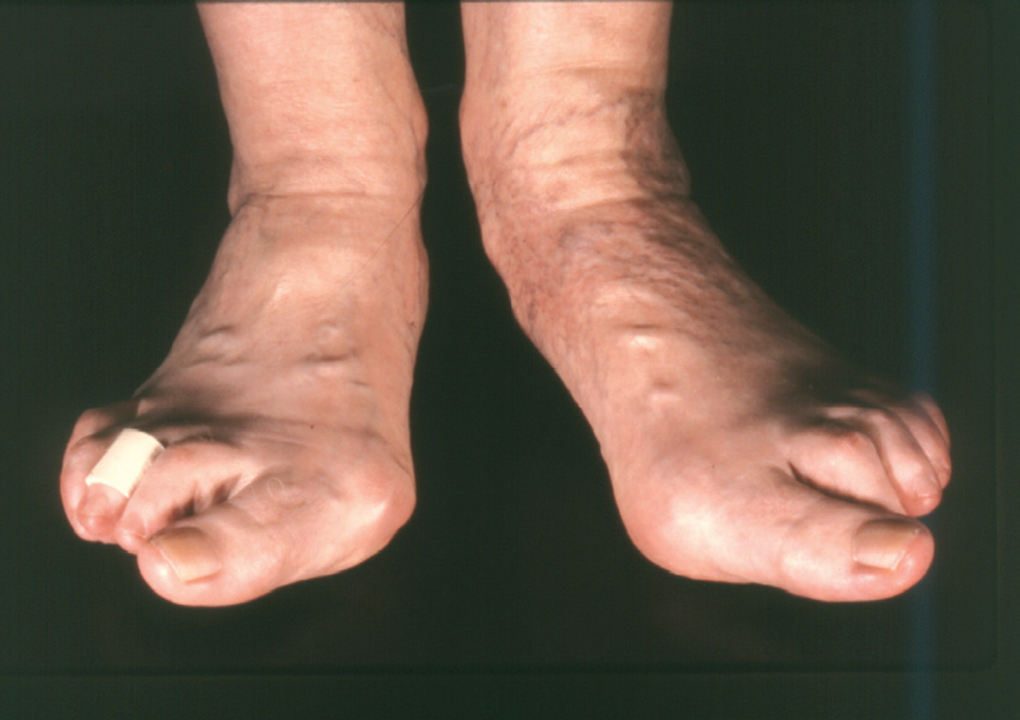
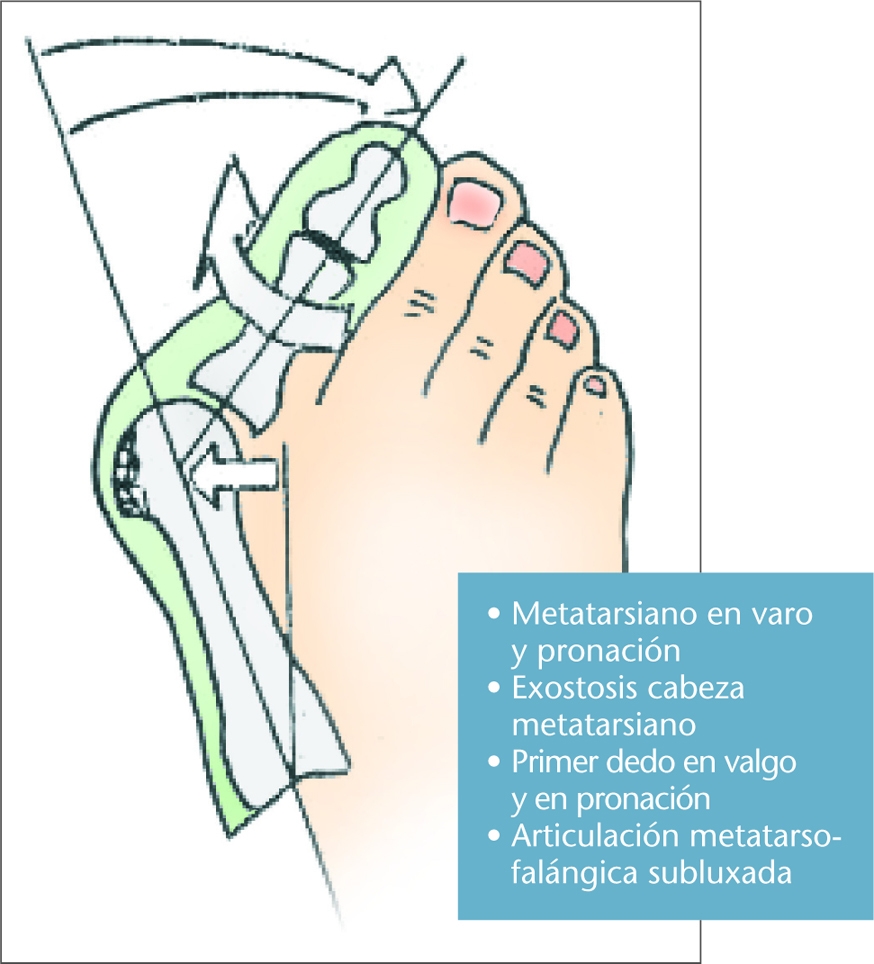
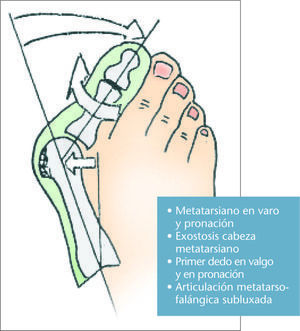
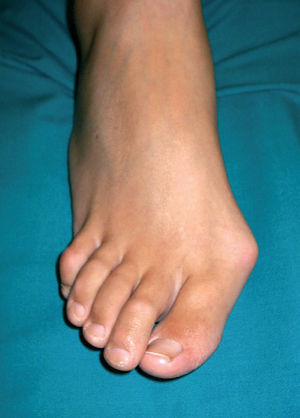
La etiología de esta deformidad se puede considerar multifactorial, aunque en general se atribuye a un problema del calzado, ya que aparece casi exclusivamente en personas que usan zapatos, aunque en ocasiones aparece en personas que caminan descalzadas (fig. 4). La acción del calzado sobre el pie, que aumenta la presión externa y limita los movimientos de los dedos, causa indirectamente una atrofia muscular que favorece la deformidad. Además del calzado hay otras causas que causan el hallus valgus, como la herencia, laxitud ligamentosa y pies planos, primer meta corto (index minus), dedo gordo largo (pie egipcio) y, por último, un metatarso varo (fig. 5).
Fig. 4. Hallus valgus.
Fig. 5. Biomecánica del hallus valgus.
La fase más importante del desarrollo del hallus valgus es principalmente la pubertad. La prevención mediante el calzado adecuado y el entrenamiento muscular debe tenerse muy en cuenta en esta etapa de la vida.
Hay una modalidad de hallus valgus, la juvenil de etiología congénita, que es rara y de difícil tratamiento (fig. 6).
Fig. 6. Hallus valgus juvenil.
Tratamiento ortésico
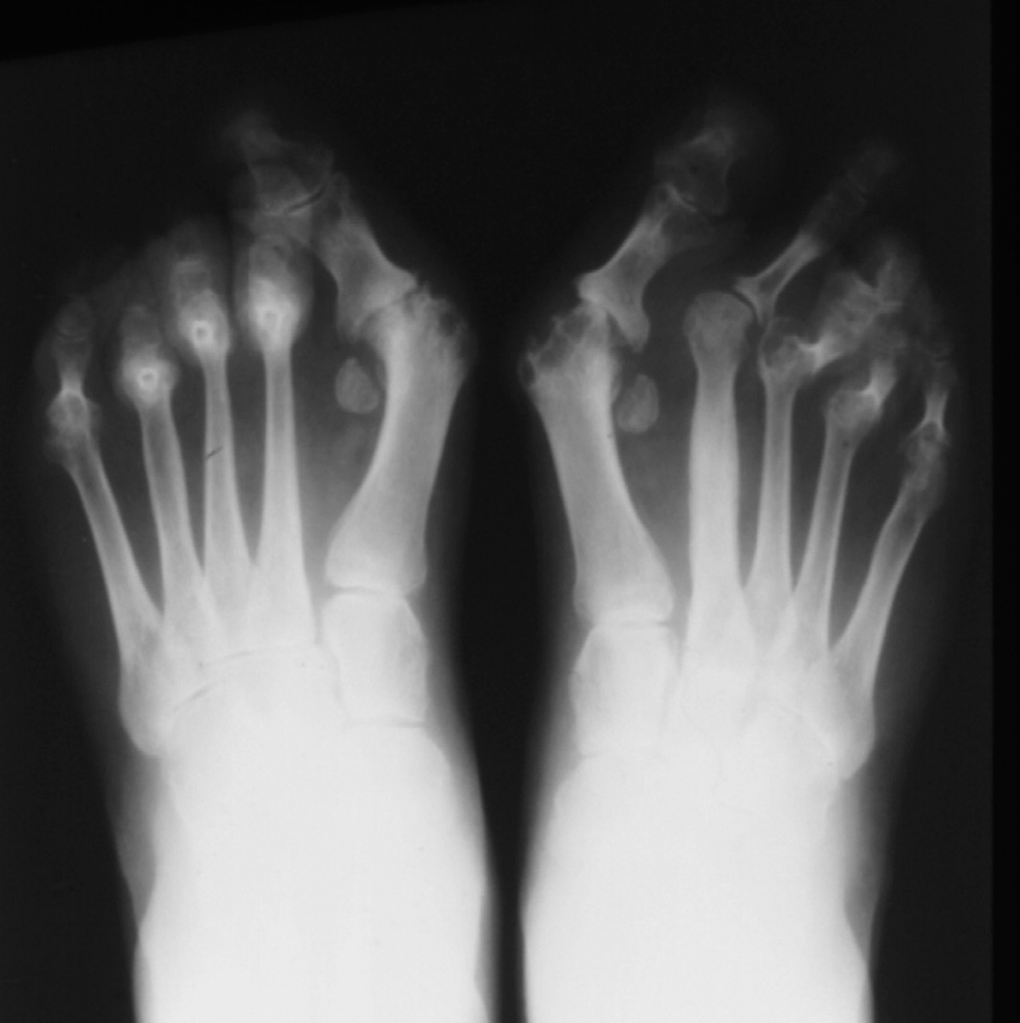
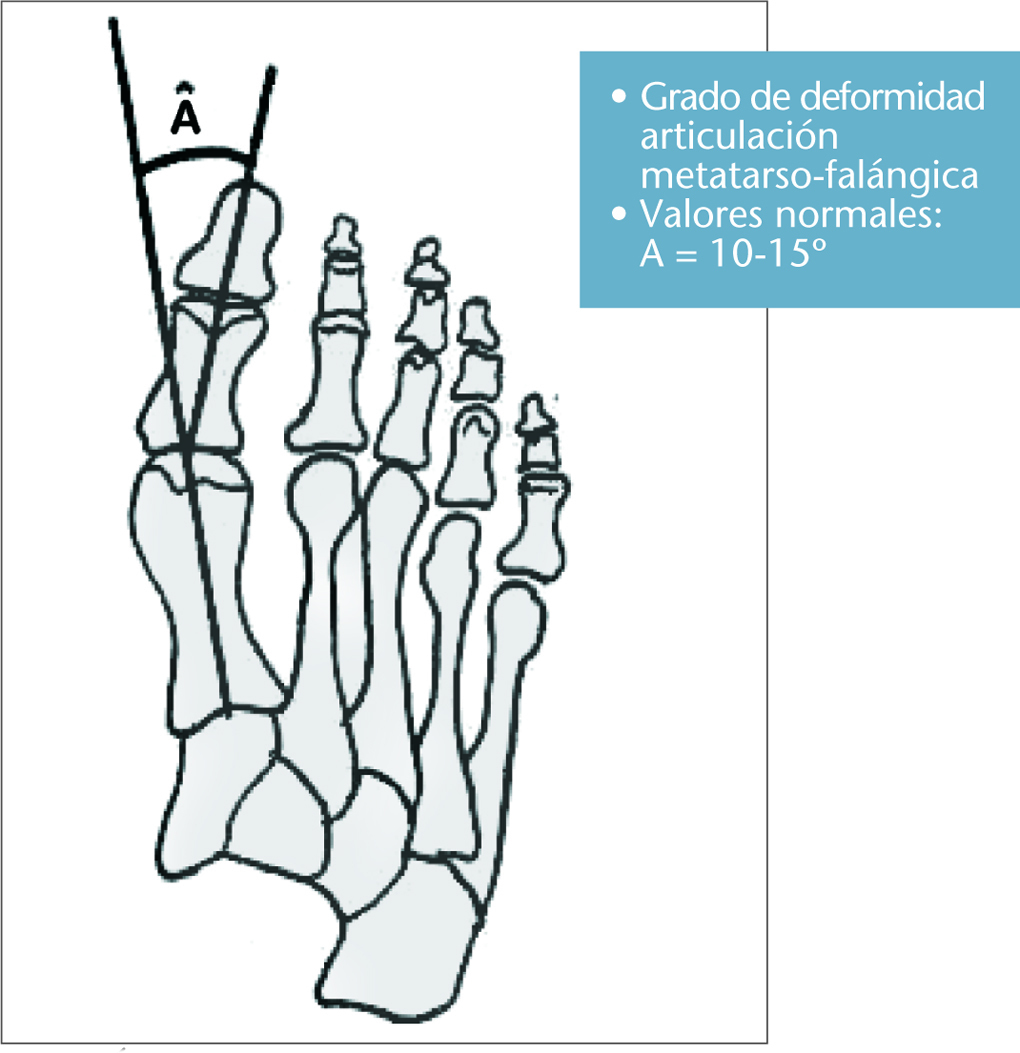
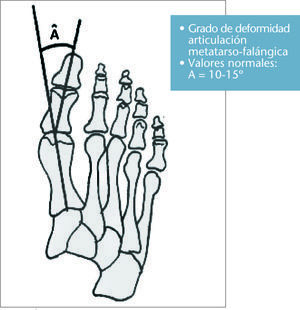
Hay que indicar que todo hallus valgus verdadero es subsidiario de tratamiento quirúrgico, pero a nosotros nos interesa el tratamiento preventivo y/o conservador (figs. 7 y 8). El grado de deformidad del hallus valgus viene dado por el ángulo formado entre el metatarsiano y el dedo, llamado ángulo de hallus valgus (fig. 9).
Fig. 7. Corrector nocturno de hallus valgus.
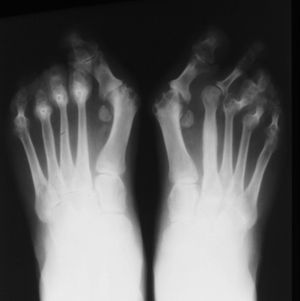
Fig. 8. Radiografía de pies con hallus valgus.
Fig. 9. Ángulo de hallus valgus.
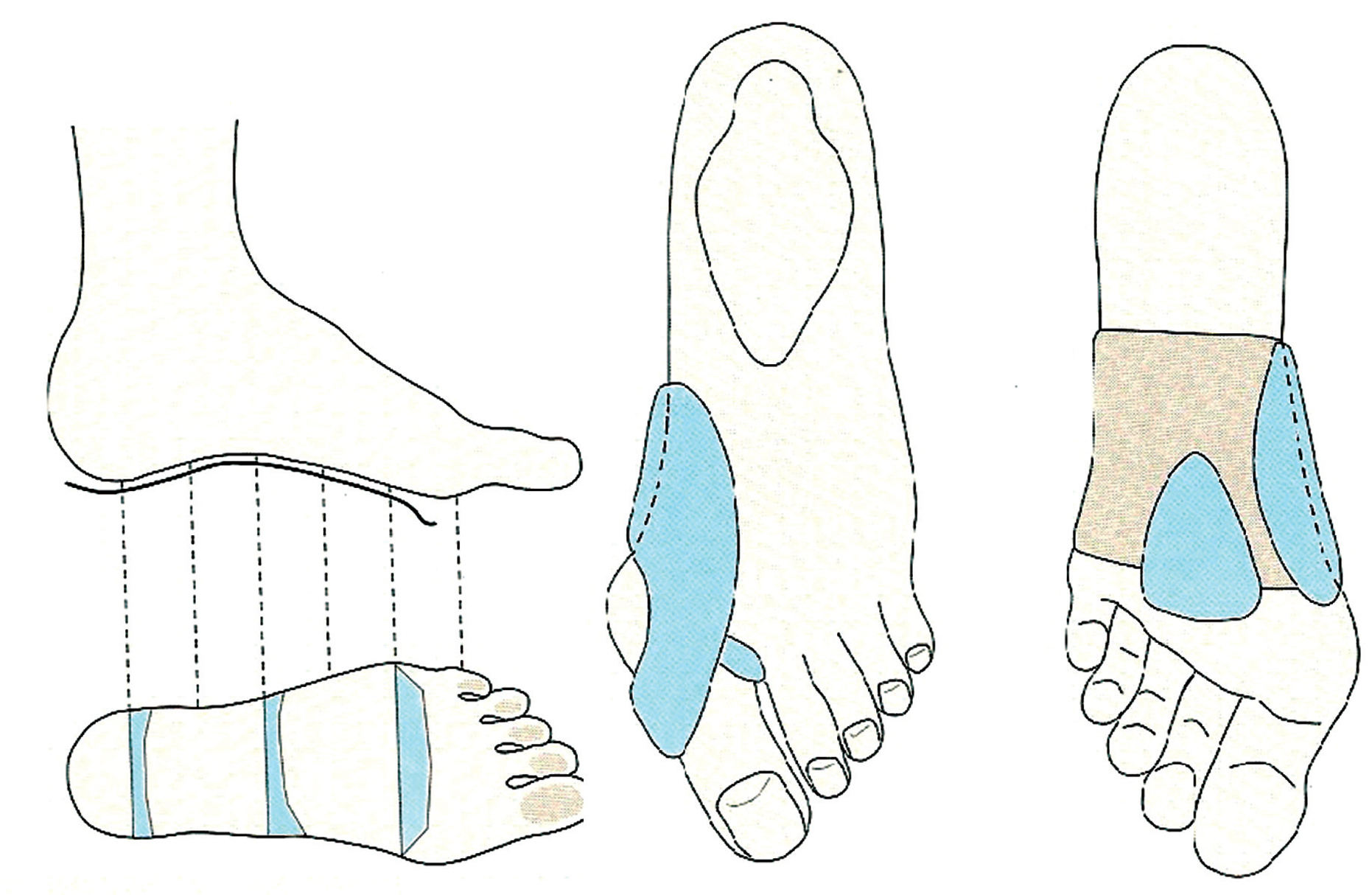
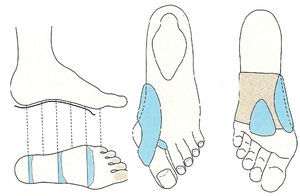
En primer lugar, hay que indicar la necesidad de usar calzado fisiológico de horma ancha y con un tacón mediano (máximo 5 cm). El problema es que algunas mujeres suelen rechazar este tipo de calzado, ya que no es elegante. Durante el verano, se puede aconsejar el uso de las llamadas sandalias griegas, que incorporan una tira anteroposterior que ocupa el espacio interdigital y corrige la desviación del dedo gordo. También está indicado el uso de cinchas y plantillas de descarga metatarsiana (fig. 10).
Fig. 10. Plantillas de descarga y cincha metatarsiana.
Las ortesis de silicona de separación entre el primero y segundo dedos (fig. 11) pueden ayudar a que la deformidad no progrese, pero suelen tolerarse mal dentro del calzado. Lo mismo ocurre con la ortesis de silicona cuyo objetivo es aislar del roce a la exostosis que se produce en la primera cabeza (juanete) (fig. 12). En este sentido también puede ser beneficioso realizar modificaciones del calzado en el punto concreto del juanete mediante el uso de la juanetera. Esto último sólo tiene sentido si se impide a la vez, mediante plantillas y calzado adecuado, que la desviación del dedo gordo aumente.
Fig. 11. Ortesis de silicona.
Fig. 12. Ortesis de silicona de protección del juanete.
Por otra parte, también pueden utilizarse los correctores nocturnos de hallus valgus, especialmente para después de la cirugía, para evitar recaídas.
Por último, es necesario recomendar los ejercicios separadores de dedos.
En función de la reductibilidad del hallus valgus, Lavigne establece diversos tratamientos conservadores:
•Hallus valgus reductible en carga: ortesis interdigital de silicona con realineación antiálgica del dedo gordo.
•Hallus valgus parcialmente reductible en carga: la ortesis interdigital de silicona ejerce, actuando como freno del aumento de la desviación del dedo gordo, un efecto antiálgico periarticular evidente.
•Hallus valgus en fase de reaparición: en la mayor parte de los casos irreductible en carga, el dolor conflictivo se origina por una fricción entre la exostosis y el zapato. Se recomienda ortesis de silicona para protección de la exostosis.
Uso del corrector nocturno
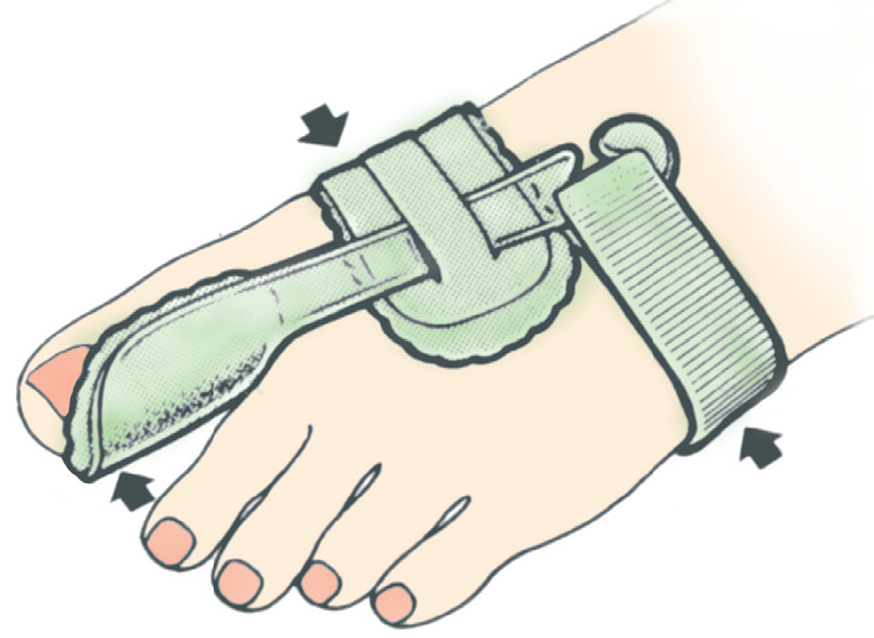
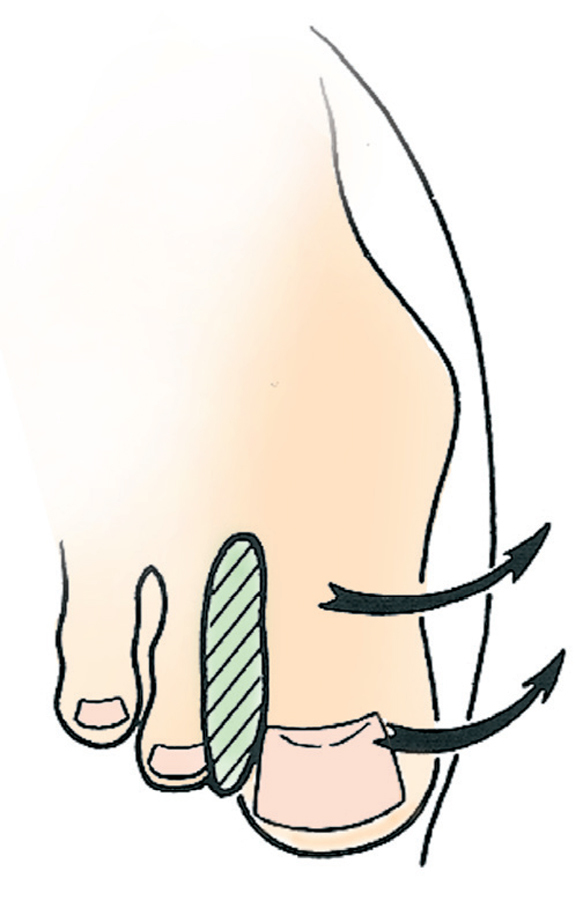
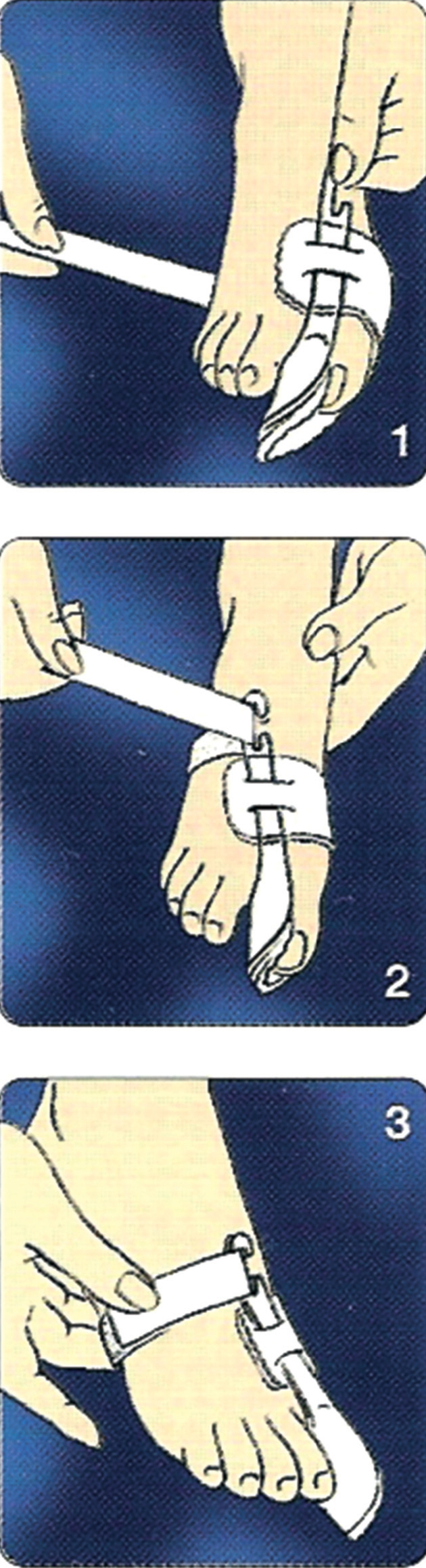
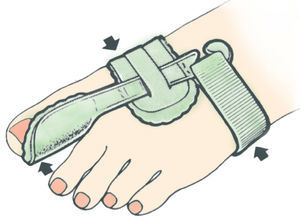
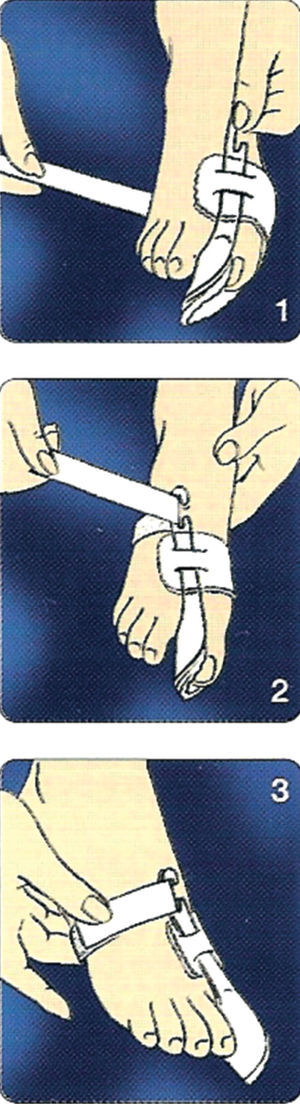
• Se abre el velcro del corrector.
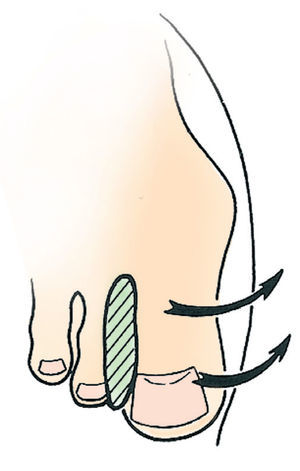
• Se introduce el dedo gordo del pie entre el semicírculo de plástico y la correa ancha hasta que quede colocado tal y como se puede observar en la figura 13.
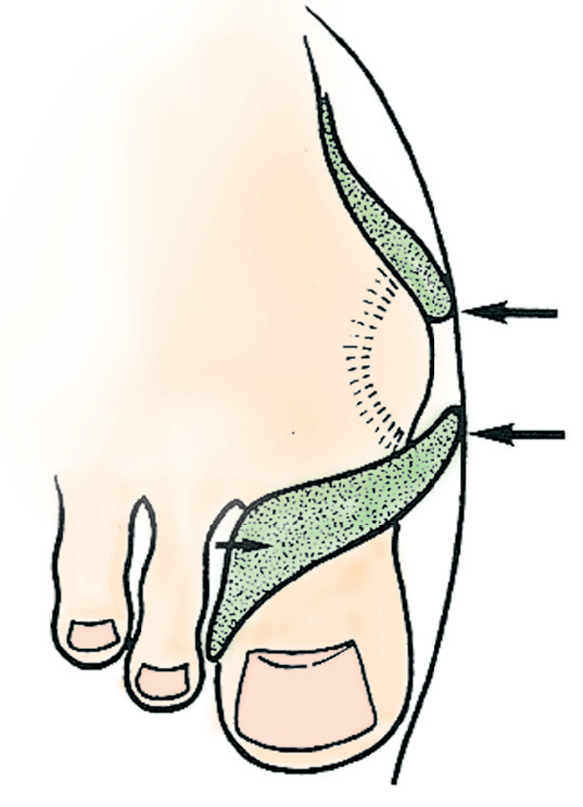
Fig. 13. Colocación del corrector nocturno de hallus valgus.
• Posteriormente, se coloca la correa de tracción que se encuentra debajo del pie sobre el empeine, pasándolo por la ranura de la hebilla, y se tira de ella.
• El ajuste se elige de manera que el dedo gordo quede en una posición claramente corregida sin que el paciente sienta dolor. Finalmente se cierra el velcro (fig. 13).
Es aconsejable que durante los primeros días de uso, el corrector no realice una presión excesiva, sino que más bien el paciente se acostumbre a tenerlo puesto durante el reposo. Una vez pasado este período inicial de adaptación, se irá aumentando la presión hasta conseguir finalmente la posición adecuada para la corrección del hallus valgus.
Salvo prescripción médica, no se utilizará cuando el paciente presente enfermedades cutáneas, inflamaciones, cicatrices abiertas y con hinchazón, diabetes mellitus, alteraciones del flujo linfático y artritis úrica.
El uso del corrector nocturno es exclusivamente en reposo, ya que no tolera la carga. Es recomendable evitar la utilización de pomadas o ungüentos que contengan grasas o ácidos durante la utilización del corrector. Se establece un tiempo máximo de uso de 12 meses.
La talla del corrector se establece en función del número de calzado que utilice el paciente y hay lado derecho e izquierdo.
Bibliografía general
Baehler AR. Técnica ortopédica: indicaciones. Tomo I. Biomecánica y extremidad inferior. Barcelona: Masson; 1999.
Baumgartner R, Stinus H. Tratamiento ortésico-protésico del pie. Barcelona: Masson; 1997.
Catálogo de Bauerfeind. Bauerfeind Orthopädie GmbH, 2005.
Cortés JM. Estudio del calzado (capítulo 9). En: Ortopodología y aparato locomotor. Ortopedia de pie y tobillo. Barcelona: Masson; 2003.
Chevrot A. Diagnóstico por imagen de las afecciones del pie. Barcelona: Masson; 2000.
Lavigne A, Noviel D. Trastornos estáticos del pie del adulto. Barcelona: Masson; 1994.
Levy AE, Cortés JM. Ortopodología y aparato locomotor. Ortopedia del pie y tobillo. Barcelona: Masson; 2003.
López Alonso A. Fundamentos de ortopedia y traumatología. Barcelona: Masson; 1999.
Núñez-Samper M, Llanos LF. Biomecánica, medicina y cirugía del pie. Barcelona: Masson; 1997.
Pérez Lahuerta C. Curso de ortopedia básica del pie. Manufacturas ortopédicas, S.A.; 1984.
Viladot R, Cohí O, Clavell S. Ortesis y prótesis del aparato locomotor. Tomo 2.1. Extremidad inferior. Barcelona: Masson; 1991.