Las infecciones del tracto urinario (ITU) se definen como la colonización y la multiplicación de un microorganismo, habitualmente bacterias, en el aparato urinario. Son, después de las del aparato respiratorio, las más frecuentes. En este trabajo trataremos las ITU desde un punto de vista particular: teniendo en cuenta el tipo de enfermo que las presenta.
El tracto urinario es un sistema cerrado para favorecer el drenaje de la orina desde los riñones hasta la vejiga y, finalmente, hacia el exterior por vía de la uretra. En circunstancias normales, todo este sistema es estéril excepto la uretra anterior. Existen varios mecanismos para que esta esterilidad se mantenga, como por ejemplo, el flujo hacia fuera de la orina que sirve para arrastrar los microorganismos. Este es el mecanismo más importante, pues es capaz de garantizar la expulsión de más del 99% de los microorganismos inoculados como prueba, aunque la orina, de por sí, hace bastante difícil su contaminación debido a su pH ácido (5,5), además de una baja osmolaridad y la presencia de urea y ácidos orgánicos débiles.
Anatomía
El aparato urinario está formado por una serie de estructuras que tienen como finalidad recoger de todo el organismo las sustancias de desecho resultantes de los procesos bioquímicos y metabólicos que permiten el mantenimiento de la vida.
Riñones
Los riñones son unos órganos de capital importancia, tanto para el correcto funcionamiento del medio interno como para la excreción de las sustancias de desecho. Estabilizan el volumen y las características fisicoquímicas del líquido extracelular e, indirectamente, del compartimento intracelular mediante la formación de orina. Para ello, el riñón conserva el agua y las sustancias osmóticamente activas presentes en condiciones normales en el organismo; conserva los electrólitos constituyentes de los fluidos (fundamentalmente sodio, potasio, cloruro y bicarbonato); elimina el exceso de agua y electrólitos procedentes de la ingestión, y elimina los productos metabólicos de desecho (urea, creatinina, hidrogeniones) o productos tóxicos que pueden haber penetrado en el organismo.
Uréteres
Son dos largos conductos que unen los riñones con la vejiga urinaria, y transportan hacia ésta la orina. Una capa mucosa reviste internamente el uréter y una capa muscular proporciona su capacidad contráctil.
Vejiga
Almacena la orina fabricada por los riñones hasta que llegue el momento adecuado para verterla al exterior. En su parte inferior se abre el orificio uretral que la pone en comunicación con la uretra.
Uretra
Estructura que drena la orina de la vejiga. En la mujer mide unos 3 cm de largo y en el varón 20 cm, comenzando en la vejiga y perforando la próstata.
Clasificación
Las infecciones del tracto urinario pueden clasificarse de varias formas:
Según su división anatómica
ITU bajas. Cistitis, uretritis no gonocócicas y prostatitis agudas.
ITU altas. Pielonefritis, pionefritis (absceso renal).
En función de la existencia o no de complicaciones
Complicadas. Cuando aparecen en niños, varones, embarazadas, portadores de sonda urinaria, ITU recurrentes y pacientes con alteraciones obstructivas, funcionales o estructurales del tracto urinario.
No complicadas. No aparece ningún criterio anterior.
Clínica
Cistitis
Síndrome miccional (disuria, polaquiuria, escozor y tenesmo) y dolor suprapúbico.
Uretritis
Disuria recurrente y piuria estéril como importantes. El resto de los síntomas se recoge en la tabla 1.
Tabla 1. Sintomatología de la uretritis
Prostatitis agudas
Síndrome miccional, dolor lumbar, sacro o perineal con tacto rectal doloroso. Con frecuencia se observan escalofríos y bacteriuria.
Pielonefritis
Se caracteriza por dolor lumbar unilateral, náuseas y vómitos, escalofríos y fiebre y ocasionalmente hematuria. La puñopercusión es positiva en un 50%.
Absceso renal
Se debe sospechar en un cuadro similar al anterior con antecedente de infección cutánea o urinaria.
Etiología
Escherichia coli es el microorganismo implicado con mayor frecuencia en estas infecciones y es el agente responsable en un 65-80% de los casos. En segundo lugar, suele encontrarse Proteus mirabilis y, con mucha menos frecuencia, otros microorganismos como Enterococcus faecalis, Staphylococcus saprophyticus, Streptococcus agalactiae, Klebsiella pneumoniae y otros bacilos gramnegativos.
En general, la prevalencia de E. coli no muestra grandes variaciones en los distintos grupos de edad y sexo sin embargo; hay ciertos microorganismos que aparecen más frecuentemente en un determinado grupo de población, como por ejemplo Proteus sp. en los varones menores de 14 años y mayores de 60 o S. saprophyticus en mujeres jóvenes.
También los microorganismos involucrados en las ITU en las mujeres embarazadas son los mismos que para no embarazadas de su misma edad.
En la tabla 2 se muestran los factores implicados en la infección urinaria.
Tabla 2. Factores implicados en la infección urinaria
Diagnóstico
El diagnóstico clínico basado en la anamnesis y la exploración física es fundamental. Es indispensable la realización de un sedimento de orina, ya que la presencia de piuria (más de 10 leucocitos/ml), de bacteriuria y de nitritos positivos orientan hacia una ITU. El urocultivo permitirá establecer el diagnóstico definitivo.
Las tiras reactivas son pruebas rápidas, asequibles y económicas, con alta sensibilidad aunque baja especificidad.
La ITU complicada obliga a realizar de forma urgente una analítica de sangre (hemograma y bioquímica renal) y pruebas de imagen (una radiografía simple de abdomen seguida de una ecografía abdominal).
Ante la sospecha de bacteriemia se realizarán hemocultivos. La urografía y la cistografía miccional se reservan para el estudio urológico.
Diagnóstico diferencial
La presencia de síndrome miccional con urocultivo negativo, descartado el uso de antibióticos previo, plantea el diagnóstico diferencial de infecciones por microorganismos que requieren un medio de cultivo específico o de crecimiento lento (tuberculosis, hongos), vulvovaginitis o cervicitis, obstrucción del tracto urinario por tumores, malformaciones o litiasis, cistitis abacteriana y cistopatías. Las prostatitis deben diferenciarse de la variante abacteriana y de la postatodinia.
El dolor en la fosa renal, propio de la pielonefritis, plantea dudas diagnósticas con otras causas de dolor lumbar, incluida la uropatía obstructiva.
Tratamiento
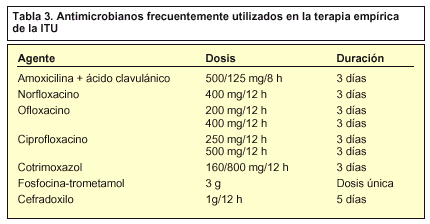
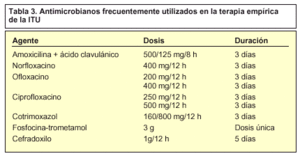
El objetivo del tratamiento en las ITU es hacer desaparecer la sintomatología y eliminar la bacteria del tracto urinario. Si la elección del antibiótico es la adecuada (tabla 3), la mejoría clínica se suele producir rápidamente y, administrado el tiempo necesario, se consigue erradicar el microorganismo responsable de la sintomatología.
Tabla 3. Antimicrobianos frecuentemente utilizados en la terapia empírica de la ITU
El inicio del tratamiento generalmente se hace de forma empírica. La elección del antibiótico y la duración de la terapia dependen fundamentalmente de la susceptibilidad de los microorganismos más frecuentemente encontrados en esa zona geográfica y de la localización de la infección, pero también pueden influir otros factores del huésped, como la edad, el sexo, embarazo subyacente o historia previa de ITU.
Para facilitar la exposición resultará útil abordar los distintos tratamientos desde el punto de vista del paciente a los que van dirigidos.
Mujer joven con cistitis aguda
Independientemente de la elección del antimicrobiano, la duración del tratamiento ha sido y sigue siendo el aspecto más discutido. La opinión más generalizada entre los expertos es que la pauta de 3 días es la más apropiada. Numerosos estudios han mostrado que los regímenes de 7 días o más no ofrecen un beneficio terapéutico añadido que justifique sus inconvenientes (mayores efectos secundarios, aumento de la presión antibiótica que favorece la aparición de resistencias y mayor coste). La pauta de dosis única también puede ser usada en estas ocasiones, pero generalmente se obtienen tasas de curación más bajas y es más frecuente la aparición de recurrencias que el tratamiento de 3 días. Fosfomicina, un antibiótico frecuentemente utilizado en dosis única, no es eficaz frente a Staphilococcus saprophyticus. Con dosis única, los mejores resultados se han obtenido con cotrimoxazol (trimetoprim + sulfametoxazol) y los peores con betalactámicos del tipo ampicilina y cefalosporinas. Entre ambos (cotrimoxazol y beta-lactámicos), y siempre frente a cepas sensibles, se situarían los resultados obtenidos con las fluoroquinolonas y con fosfomicina-trometamol. En cualesquiera de los regímenes de dosis única la eficacia es menor que en la pauta de 3 días. Por otra parte y debido a que los síntomas pueden persistir uno o dos días después de una monodosis eficaz, el tratamiento con dosis única puede dar falsa sensación de fracaso terapéutico.
En el tratamiento de las cistitis no complicadas la tendencia actual es iniciar la terapia empírica sin urocultivo cuando haya alta sospecha de infección, debido a que esta entidad está causada por sólo unos pocos tipos de microorganismos cuya susceptibilidad es fácilmente predecible. Cuando se produce fallo terapéutico de la pauta corta, son necesarios el urocultivo y el consiguiente antibiograma. El fallo puede ser debido a resistencia al antibiótico utilizado o a que estemos ante una ITU complicada, en cuyo caso habrá que cambiar la actitud terapéutica. La falta de respuesta al tratamiento corto cuando el microorganismo es sensible es un dato útil para poder sospechar la existencia de una ITU complicada.
Mujer joven con infección recurrente
Aproximadamente un 20-30% de las mujeres jóvenes con un episodio inicial de cistitis, tienen infecciones recurrentes. Ocasionalmente la recaída es debida a la persistencia de un foco de infección (recidiva), pero en el 90% de los casos son reinfecciones, es decir nuevas infecciones aunque producidas en un corto período y habitualmente por la misma especie bacteriana, E. coli. La existencia de alteraciones anatómicas o funcionales no suele ser la causa, ya que éstas sólo se encuentran en menos del 5%. Las causas de estas recurrencias se suelen relacionar con una predisposición biológica y se ven favorecidas por ciertas conductas como son las relaciones sexuales. En la prevención hay que considerar si los factores de riesgo pueden ser modificados (p. ej., el cambio del método anticonceptivo si se utiliza diafragma o espermicida). El vaciamiento vesical tras las relaciones sexuales tiene un efecto protector contra las ITU.
En mujeres con tres o más episodios de ITU al año está indicada la profilaxis continua (pequeñas dosis de antimicrobiano por la noche al acostarse) para reducir la frecuencia de recurrencias. En mujeres con ITU asociada al coito la profilaxis poscoital puede ser tan efectiva como la profilaxis continua y permite consumir menores cantidades de antibiótico, si las relaciones sexuales son infrecuentes. El éxito de estas medidas depende de la aparición de resistencias que con esta práctica se desarrollan con relativa baja frecuencia. La nitrofurantoina especialmente puede utilizarse por prolongados períodos sin aparición de resistencias.
Ante toda infección recurrente debe realizarse urocultivo, ya que en ella es mayor la tasa de resistencias a los antibióticos.
Mujer embarazada
La ITU es la complicación infecciosa más común del embarazo y es la primera causa de fiebre durante éste. Los episodios febriles por causa de ITU son hasta cinco veces superiores a los causados por las infecciones virales en este grupo de población.
Dada la gran morbilidad para la madre y el feto, es esencial detectar la infección sintomática o asintomática lo más pronto posible y tratarla adecuadamente para mantener a la mujer sin bacteriuria durante todo el embarazo. Casi todas las embarazadas con bacteriuria pueden diagnosticarse en el primer trimestre y es infrecuente que después de un urocultivo negativo en la rutina diagnóstica del primer trimestre las mujeres desarrollen una infección sintomática. Por tanto, parece improbable que el embarazo en sí predisponga a una mayor colonización del tracto urinario.
En mujeres con tres o más episodios de ITU al año está indicada la profilaxis continua (pequeñas dosis de antimicrobiano por la noche al acostarse) para reducir la frecuencia de recurrencias
El riesgo de presentar ITU sintomática aumenta gradualmente durante el embarazo, desde el inicio al término. En embarazadas sin enfermedades concomitantes el riesgo es mayor para las de más edad, nivel socioeconómico bajo o multíparas, pero sobre todo para aquellas con historia previa de ITU.
Entre las mujeres gestantes, el 28% de las que tenían bacteriuria al inicio del embarazo desarrollaron pielonefritis durante su embarazo, en tanto que las que tuvieron el urocultivo inicial negativo sólo la desarrollaron un 1,4%.
Por todo lo expuesto anteriormente, está indicado hacer siempre urocultivo en el primer trimestre de embarazo y si es positivo, aunque el tratamiento sea eficaz, deberían repetirse los cultivos mensualmente para detectar posibles recurrencias (recaídas o reinfecciones). También se debe realizar urocultivo al finalizar el tratamiento para confirmar erradicación de la bacteriuria, y en caso de fracaso del tratamiento cuando el microorganismo era sensible, hacer la adecuada evaluación urológica en busca de complicaciones (obstrucción). Ante el urocultivo inicial negativo, la frecuencia de la investigación posterior de la ITU no se justifica con mayor frecuencia que una vez al trimestre, e incluso su olvido no es trascendental dado que la mayoría de las infecciones que se adquieren en la fase tardía del embarazo serán sintomáticas y, por tanto, fácilmente detectadas.
En el embarazo deben evitarse las pautas cortas de tratamiento, ya que su eficacia no está adecuadamente evaluada y el riesgo es elevado. Habitualmente utilizaremos un régimen de 7 días con amoxicilina-ácido clavulánico o cefalosporinas de primera generación. En caso de recurrencia frecuente de la bacteriuria debe considerarse un tratamiento continuo que puede llegar a prolongarse hasta el momento del parto. En los tratamientos prolongados debe consultarse al especialista.
Mujer joven con pielonefritis aguda no complicada
Durante mucho tiempo la implicación de la parte alta del aparato urinario en la infección era suficiente para considerar una infección urinaria como complicada, sin embargo, este concepto ya ha sido abandonado. El pronóstico de las ITU no depende tanto de su localización como de la concurrencia de una serie de circunstancias (diabetes, alteraciones anatómicas) que transformen la situación en complicada.
Cuando se sospecha la existencia de pielonefritis en una mujer joven debe realizarse urocultivo previo, e iniciar el tratamiento de forma empírica, y modificándolo en función del antibiograma, si fuese necesario. Si la afección de la mujer requiere hospitalización, se debe realizar además hemocultivo. Asimismo, conviene hacer un seguimiento con urocultivo a las 2 semanas después de concluir el tratamiento. El tratamiento en esta situación debe durar 10-14 días. Pautas más largas no aportan ningún beneficio. Los regímenes de 5-7 días son a menudo eficaces, pero todavía no han sido correctamente evaluados. La gravedad del cuadro es lo que determina la necesidad de hospitalización y la administración parenteral del antibiótico. Una vez que la paciente tolera el antibiótico por vía oral, se pasará a esta vía. La terapia oral en pacientes que puedan seguir el tratamiento ambulatoriamente ha demostrado ser comparable a la terapia parenteral convencional en pacientes hospitalizados, con el consiguiente ahorro y comodidad para el paciente.
ITU no complicada en varones jóvenes
Tradicionalmente se ha considerado que las ITU en los varones estaban relacionadas con algún tipo de alteración del tracto urinario y que ocurrían fundamentalmente en edades extremas de la vida a causa de anormalidades anatómicas o funcionales. En ancianos, especialmente por alteraciones neurológicas, manipulación e instrumentalización del tracto urinario y sobre todo por causa prostática. Como resultado, la actitud ante una ITU en un varón de cualquier edad era considerarla como una infección complicada que requería una evaluación para descartar cualquiera de las alteraciones señaladas. Sin embargo, estudios recientes sugieren que las ITU pueden ocurrir espontáneamente en los varones jóvenes, sin ninguna alteración del tracto urinario aunque su incidencia después de la infancia es extraordinariamente baja. Los síntomas más característicos en esta situación son similares a los de la cistitis aguda en mujeres: disuria, hematuria, polaquiuria.
Excepto en determinadas circunstancias, la realización de un cribado para la detección de bacteriuria asintomática es innecesaria en los adultos
En cualquier caso ante una ITU en un varón sin aparentes complicaciones debe realizarse un urocultivo pre y postratamiento. La duración del tratamiento debe ser de 7-14 días (pautas más cortas deben ser evitadas). Una evaluación más a fondo es generalmente innecesaria, si el paciente responde bien a esta terapia. Las ITU complicadas del varón requieren habitualmente tratamientos de varias semanas de duración (4 semanas o más).
Bacteriuria asintomática
Excepto en determinadas circunstancias, la realización de un cribado para la detección de bacteriuria asintomática es innecesaria en los adultos. Las únicas indicaciones claras de tratar la bacteriuria asintomática son el embarazo y la cirugía urológica previa.
El aspecto más sobresaliente de las bacteriurias asintomáticas es la elevada frecuencia con que se presentan en el anciano. La presencia de bacterias en la orina (urocultivo con más de 100.000 bacterias/ml) sin síntomas acompañantes se da en aproximadamente un 40% de los ancianos, especialmente si se encuentran en asilos o residencias. Aunque los pacientes con bacteriuria asintomática tienen una mayor probabilidad de desarrollar una infección sintomática, la ocurrencia de complicaciones es baja. Por el contrario, los efectos adversos (iatrogenia), la selección de cepas resistentes a los antibióticos por la presión antibiótica y el costo hacen que no se justifique ni la realización de las pruebas de cribado (sedimento o cultivo), ni el tratamiento de las bacteriurias asintomáticas. Eso sí, se debe estar alerta a los episodios sintomáticos que deberán tratarse adecuadamente.
Cuidados y normas higiénicas
* Beber líquidos para facilitar la diuresis. Las mujeres que presentan cistitis frecuentemente deben beber un vaso de agua antes del acto sexual y orinar al finalizar
* Al menos la mitad de los líquidos ingeridos deben ser agua, pero también se pueden tomar en forma de infusiones, zumos, etcétera
* El jugo de arándanos es un buen bactericida
* Es aconsejable el uso de ropa interior de algodón
* Las mujeres deben evitar el uso de desodorantes vaginales, baños de burbujas y sustancias irritantes
* Después de defecar hay que limpiarse de adelante hacia atrás para no contaminar la uretra con restos fecales
Bibliografía general
Álvarez MO, García del Pozo JA. Tratamiento de la cistitis desde la farmacia comunitaria. Offarm 2002;21(4):94-8.
Gómariz M, Vicente D, Pérez F. Infecciones urinarias no complicadas. Información Terapéutica del SNS 1996;11(6): 133-41.
Jiménez Cruz JF, Broseta E. Infecciones urinarias complicadas y no complicadas. Jano 2003;65(1481):46-54.
Lorca, TM. Infecciones urinarias en atención primaria. Jano 2003;LXIV(1476): 37-9.
Piera M. Infecciones urinarias, prevención y tratamiento. Farmacia Profesional 2003;17(6):40-5.
Sánchez Sánchez E, Castiñeiras J. Cistitis de repetición en la mujer. Salud total de la mujer 1999;1(3):118-24.