Etiología, clínica, diagnóstico y tratamiento
La columna rota (1944), de Frida Kahlo.
Un problema con el que se encuentra cada vez con una mayor frecuencia el profesional de la atención primaria es el del paciente que presenta dolor en varias regiones de tronco y extremidades, sin signos claramente patológicos a la exploración física, si exceptuamos el hallazgo de zonas especialmente dolorosas a la presión. El diagnóstico nos lleva al síndrome llamado fibromialgia. En este artículo se analiza esta enfermedad, cuya elevada prevalencia, coste de atención médica y difícil tratamiento clínico han suscitado un enorme interés en los últimos años.
En el siglo xvii ya se describían como reumatismos musculares síndromes caracterizados por la existencia de puntos dolorosos a la palpación. Desde principios del siglo xx se designaron con el término fibrositis y se les atribuía una etiopatogenia inflamatoria. En 1950, Ellman verificó la frecuente asociación de trastornos psicológicos en pacientes afectados de dolor muscular crónico además de la ausencia de hallazgos histiopatológicos, lo que generó el concepto de reumatismo psicógeno. En 1975, Hench acuña el término fibromialgia para hacer hincapié en la presencia de dolor muscular en ausencia de signos inflamatorios demostrables en este tipo de enfermedad. En 1990, el American College of Rheumatology establece y define los criterios de la fibromialgia.
La fibromialgia es una situación crónica y compleja de dolor musculoesquelético, difuso y benigno de origen no articular. Esta enfermedad afecta mayoritariamente a tejidos blandos del cuerpo y a diferencia de la artritis no produce dolor o hinchazón de las articulaciones; concretamente, ocasiona dolor en los tejidos blandos alrededor de ellas y en todo el cuerpo. Se trata de una enfermedad de etiología idiopática y aunque es más común en mujeres adultas, puede afectar a hombres, ancianos y niños.
Se estima que en España hay unas 800.000 personas en la población adulta que presentan este síndrome, lo que supone un 1-3%. Tiene una prevalencia del 2-6% en la consulta de medicina general y en reumatología va del 3,7 al 20% con una incidencia del 3,9% en mujeres entre 20-40 años y un 5,8% entre 40-60 años.
Etiología
Actualmente se desconoce la causa de esta enfermedad y por supuesto es origen de debate. Probablemente se trata de un proceso multifactorial. Se ha considerado que pudiera ser un trastorno muscular primario, un proceso de tipo sicosomático o una disfunción neuroendocrina. Se barajan distintos factores que podrían estar implicados en la fisiopatología de la fibromialgia y entre ellos destacamos: la alteración de la fase IV no REM del sueño, una respuesta anómala del eje hipotálamo-hipófisis-suprarrenal en períodos de estrés, alteraciones neurofisiológicas o de neurotransmisores (serotonina, sustancia P, somatomedina C, endorfinas), trastornos psiquiátricos como la ansiedad o la depresión así como factores de tipo psicosocial o ambiental. Normalmente se habla de un factor desencadenante que puede ser un problema de tipo personal, una enfermedad viral o un traumatismo.
La hipótesis más reconocida es la que plantea la existencia de un trastorno de la percepción, transmisión y modulación del estímulo doloroso, de origen central, con descenso del umbral del dolor y mala adaptación al ejercicio físico aeróbico. Hasta el momento no se ha descubierto ninguna alteración orgánica objetiva ni muscular ni tendinosa que explique la naturaleza de este trastorno.
Continúa siendo motivo de discusión la relación entre el síndrome fibromiálgico y los problemas de tipo psicológico y emocional. Hay partidarios de considerar la fibromialgia dentro de los reumatismo de tipo psicógeno, aunque la mayoría de investigadores reconoce que enfermedades psiquiátricas definidas, como es el caso de la depresión, no son la causa de la fibromialgia y que ésta tampoco es, en sentido estricto, un trastorno de somatización.
Clínica
La evolución clínica de la fibromialgia es heterogénea, con multitud de síntomas. Los más frecuentes son: dolor (100%), fatiga (57-92%), rigidez (76-84%) y alteraciones del sueño (56-72%).
Dolor
La principal causa de consulta relacionada con la fibromialgia es el dolor. El paciente, generalmente mujer entre 30-50 años de edad, manifiesta que «le duele todo». Este dolor es difícil de definir; se describe como quemazón o punzadas, difuso, aunque se localiza principalmente en la zona de la columna vertebral y en los miembros (codos, rodillas, caderas) y, a veces, es de localización imprecisa o cambiante. Su gravedad varía de día en día, pudiendo ser lo suficientemente intenso para interferir en las tareas diarias y ordinarias.
Fatiga
Es otro de los síntomas importantes. El paciente se manifiesta cansado, sobre todo por las mañanas al levantarse. Puede mejorar después, aunque puede reaparecer de forma espontánea, con el desarrollo de la jornada. Este cansancio no mejora con el reposo y empeora con la actividad física.
Rigidez o anquilosamiento
Se nota, particularmente, a primera hora de la mañana, después de permanecer sentado por períodos prolongados o de estar de pie sin moverse, o por cambios de la temperatura o de la humedad relativa.
Alteraciones del sueño
Son características de esta enfermedad. La calidad del sueño se encuentra alterada en pacientes con esta enfermedad. Hay diferencias de un paciente a otro, desde la dificultad para conciliarlo, tener sueño agitado y superficial, entrecortado, hasta dormir pocas horas consecutivas. Además, se considera un factor predictor de la fatiga en la fibromialgia, junto con la presencia de dolor. En una investigación prospectiva realizada a 50 pacientes con fibromialgia, Affleck et al (1996) encontraron una relación recurrente entre el dolor y las alteraciones en el sueño, en la que el sueño poco reparador contribuía a presentar más dolor durante el día y un sueño pobre esa misma noche. Algunas investigaciones han demostrado interrupciones de la etapa delta del sueño no REM.
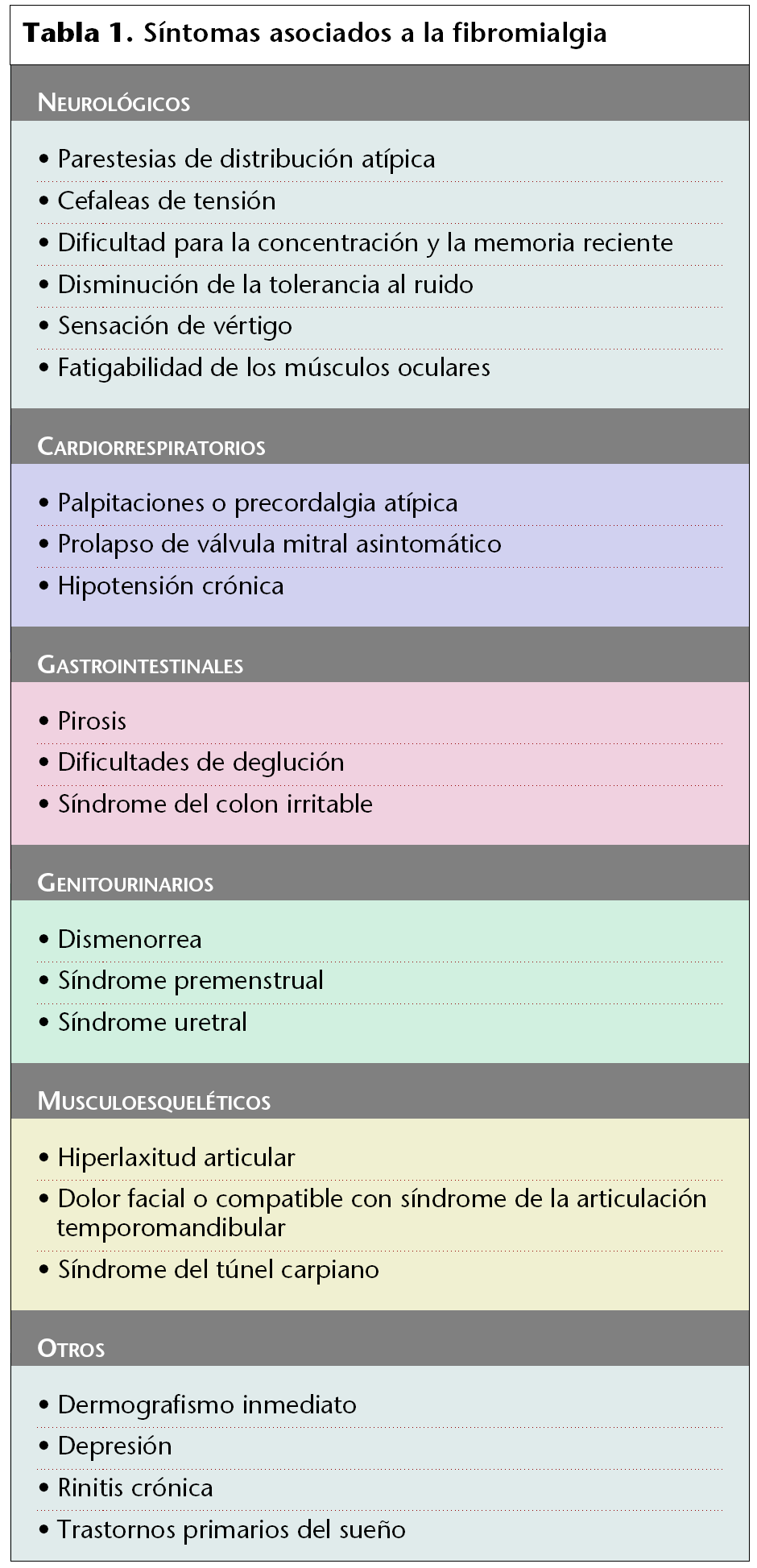
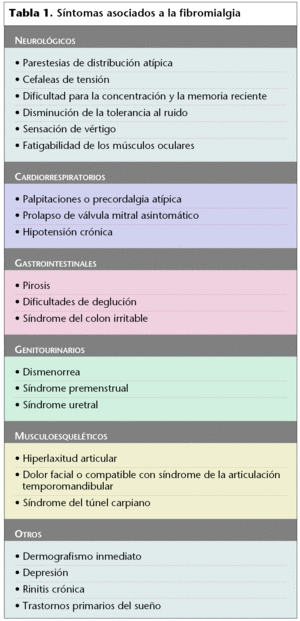
Además de estos síntomas principales, hay multitud de síntomas asociados que los pacientes pueden presentar en diferentes proporciones (tabla 1).
El diagnóstico de la fibromialgia es principalmente clínico y se establece partiendo de la base de la presencia de un cuadro clínico determinado, una exploración física adecuada y unos resultados negativos o inespecíficos en las pruebas de laboratorio o radiológicas
Diagnóstico
El diagnóstico es principalmente clínico y se establece partiendo de la base de la presencia de un cuadro clínico determinado, una exploración física adecuada y unos resultados negativos o inespecíficos en las pruebas de laboratorio o radiológicas. Actualmente se utilizan los criterios oficiales establecidos por el American College of Rheumatology en 1990, para pronunciar un diagnóstico:
• Dolor generalizado de al menos 3 meses de evolución.
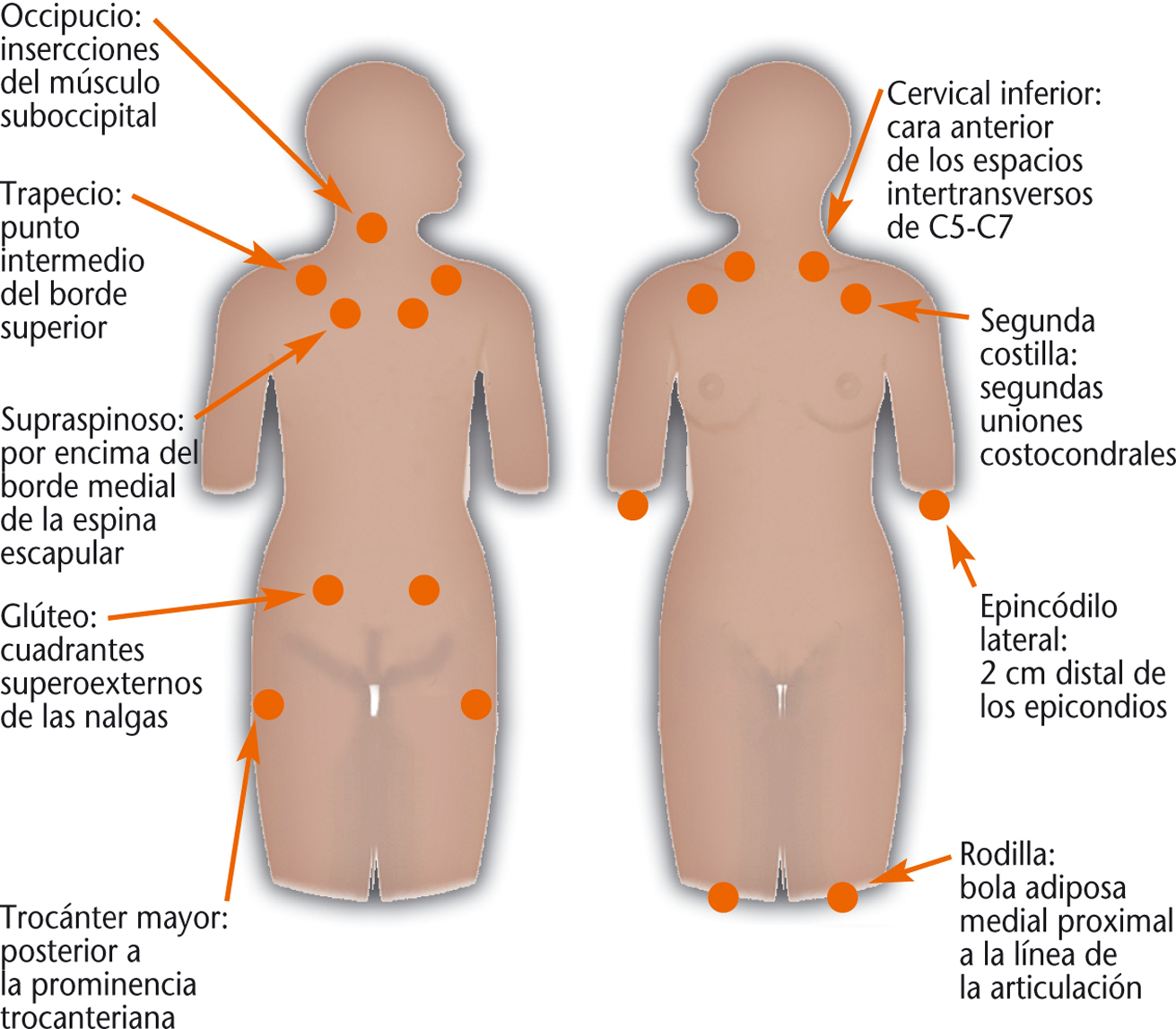
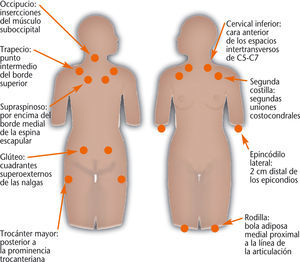
• Dolor a la palpación en 11 o más de los 18 puntos posibles (9 pares) (fig. 1). La exploración debe realizarse con una fuerza aproximada de unos 4 kg; para que la palpación se considere positiva, el paciente debe manifestar dolor inequívoco a la palpación.
Fig. 1. Puntos de dolor en la fibromialgia.
La combinación de ambos criterios tiene una especificidad del 81,1% y una sensibilidad del 88,4% en el diagnóstico de la fibromialgia.
Por otra parte, se tienen que considerar siempre, junto a estos criterios, otros factores de tipo social, familiar, psicológico y psiquiátrico, que nos ayudarán también a tener una mayor comprensión del paciente y establecer el mejor tratamiento.
Aspectos psicológicos y psiquiátricos de la fibromialgia
Existen pruebas que apoyan la presencia de un componente psiquiátrico en la fibromialgia. Pese a los conflictos que se producen en trono a su etiología, actualmente se sabe que se trata de un trastorno de base musculoesquelética, en el que se revelan aspectos psicológicos y psiquiátricos implicados en su inicio o evolución.
Aspectos psicológicos
Se ha tratado establecer un tipo de personalidad propia de la fibromialgia, así como establecer el grado de afectación del paciente por factores internos (emociones, percepción de acontecimientos externos y mecanismos de afrontamiento y adaptación). Los diversos estudios han obtenido resultados dispares.
Los pacientes fibromiálgicos se han descrito como exigentes, cuidadosos, ordenados, honestos, responsables, morales y meticulosos. Para Hasset (2000), presentan una personalidad con mayor debilidad psicológica (mayores eventos traumáticos infantiles, pesimismo, desesperanza, dependencia y pasividad, negación de problemas y atribución de la disfunción psicosocial a los problemas físicos. Se encontró un elevado índice de pesimismo, además de sentimientos de inutilidad, fracaso, aversión e ideación de muerte.
La importancia de las conclusiones del estudio radica en sus implicaciones terapéuticas, con la posibilidad de aplicar la psicoterapia en el procesamiento de las emociones.
Aspectos psiquiátricos
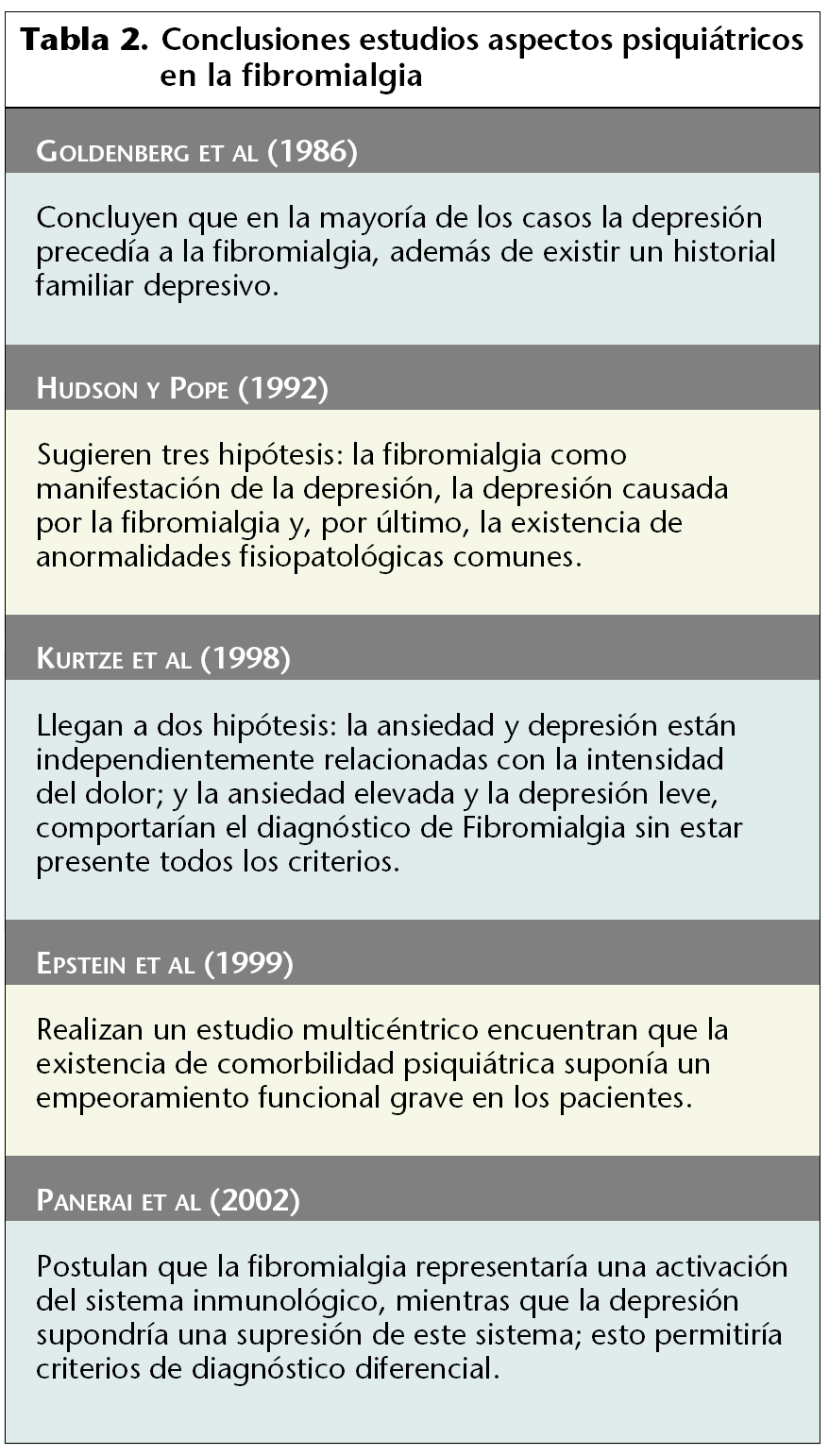
Los conflictos psicosociales y los trastornos psiquiátricos, que incluyen depresión, ansiedad, somatizaciones, fobias y trastornos de pánico están presentes, según algunos estudios, en los pacientes con fibromialgia. La depresión y la fibromialgia están asociadas; ahora bien, se tiene que considerar que algunos síntomas propios de la fibromialgia como fatiga, trastornos del sueño, trastornos cognitivos y manifestaciones somáticas, lo son también de la depresión. La tabla 2 muestra los resultados de los diferentes estudios en este sentido. A pesar de las divergencias se demuestra que existe una clara implicación de los trastornos psiquiátricos y psicológicos en el inicio y evolución de la fibromialgia.
Estudios complementarios
Se aconseja realizar una serie de pruebas de laboratorio (tabla 3) que permitirán descartar otras enfermedades. Los resultados de las pruebas son normales, incluidos los reactantes de fase aguda.
La existencia en las radiografías de signos degenerativos leves no justifica ni los síntomas ni la incapacidad funcional que refieren.
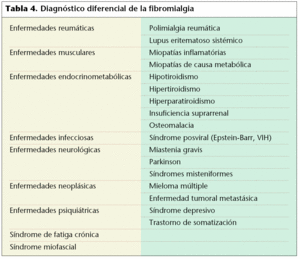
Diagnóstico diferencial
Es interesante realizar este tipo de diagnóstico, sobre todo, con los procesos que presentan dolor y rigidez musculosquelética extraarticular (tabla 4). Hay que tener en cuenta que algunas de estas enfermedades, como la artritis reumatoide o el lupus eritematoso sistémico, pueden coexistir con el síndrome fibromiálgico y magnificar su sintomatología articular. Esto se debe considerar, especialmente, en el momento de iniciar o realizar cambios en el tratamiento de las enfermedades.
En numerosas ocasiones, el diagnóstico diferencial se hace difícil, ya que, a menudo, trastornos diferentes a la fibromialgia, como el síndrome de fatiga crónica, se presentan de forma simultánea. De hecho, algunos expertos piensan que los trastornos interactúan con frecuencia y pueden ser parte de una sola enfermedad general.
Tal y como se ha comentado anteriormente, la depresión puede preceder o acompañar a la fibromialgia y se debe valorar como una condición asociada.
Tratamiento
Es uno de los aspectos más controvertidos de este síndrome, puesto que el abanico de formas de tratamiento caracteriza a la enfermedad. De la misma manera que las manifestaciones de la fibromialgia varían de paciente a paciente, así también varían las formas de tratamiento que tienen éxito. Puesto que el tratamiento adecuado puede implicar la combinación de una gran variedad de profesionales de la salud, los pacientes generalmente se benefician de un acercamiento al tratamiento de la enfermedad coordinado y en equipos. En general, todos los tratamientos en su conjunto buscan una serie de objetivos básicos (tabla 5), que tratan de mejorar la calidad de vida de los pacientes.
Entre las estrategias de tratamiento más utilizadas, ya sean solas o en combinación con otras, se incluyen las que desarrollaremos a continuación.
Terapia farmacológica
No se conoce actualmente ningún fármaco capaz de controlar la enfermedad totalmente.
En el tratamiento del dolor, el uso de antiinflamatorios no esteroideos (AINE) en los pacientes de fibromialgia no resulta muy satisfactorio, sobre todo si se utilizan de forma aislada. Se aconseja la administración de ibuprofeno (400-600 mg/8 h). Algunos autores comentan el incremento en la eficacia de amitriptilina y alprazolam cuando se utilizan combinados con ibuprofeno.
Puede ser de utilidad puntual la administración de analgésicos como el paracetamol (1 g/3-4 veces al día) y tramadol (100-400 mg/día). Los analgésicos han demostrado ser más eficaces que los AINE en el tratamiento del dolor en la fibromialgia.
Los corticoides están contraindicados por su acción miopática y por reducción del umbral del dolor.
Es importante identificar y tratar a los pacientes con depresión subyacente, en cuyo caso hay que perseguir su control y observar cómo evolucionan los síntomas de la fibromialgia.
En el tratamiento farmacológico, los antidepresivos tricíclicos --en especial amitriptilina-- asociados a un relajante muscular de acción central, la ciclobenzaprina, han sido los fármacos que han obtenido mejores resultados en el tratamiento de la fibromialgia.
La amitriptilina en dosis única nocturna de 25-50 mg ha demostrado ser capaz de mejorar el dolor, la rigidez matutina, el sueño y la fatiga.
La ciclobenzaprina, antidepresivo tricíclico empleado como relajante muscular, en dosis de 10-30 mg, mejora también el dolor, la fatiga y el sueño.
Los inhibidores selectivos de la recaptación de la serotonina (ISRS), como la fluoxetina, sertralina, paroxetina, citalopram o derivados se utilizan en dosis de 20-40 mg al día en los casos de depresión asociada.
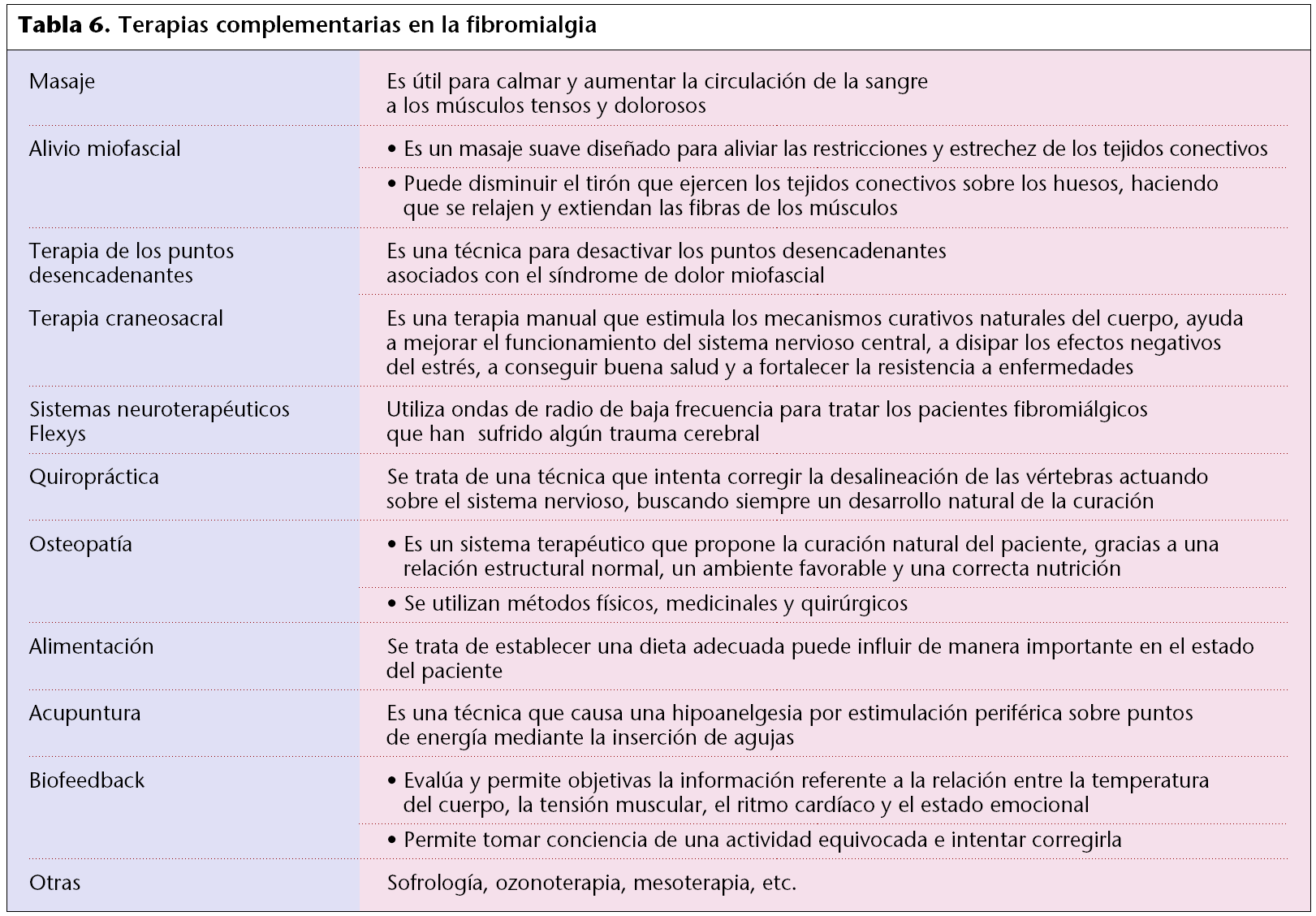
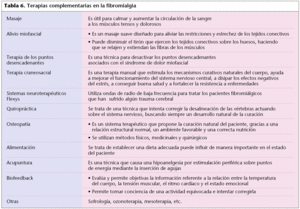
Terapias complementarias
Hay una gran variedad de terapias manuales, directas, disponibles para los pacientes de fibromialgia. De éstas, algunas sólo pueden ser administradas por profesionales en la materia; otras pueden practicarse en casa, siempre bajo supervisión profesional. Este tipo de tratamiento se aplica en función del tipo y la intensidad de la clínica en cada paciente. En general se trata de disminuir la hipertonía muscular y alcanzar una situación de relajación para paliar el dolor miotendinoso (tabla 6).
Terapias físicas
* Actividad física. Es muy importante, pero debe evaluarse y adaptarse de forma correcta a cada persona. Se recomienda un entrenamiento progresivo y regular.
Los ejercicios aeróbicos son muy recomendables (marcha rápida, ciclismo, natación, gimnasia acuática. Por otra parte es básico un entrenamiento cardiovascular. Los ejercicios de estiramiento ayudan a recuperar la flexibilidad y la elasticidad.
* Reposo y relajación. Se elimina el estrés (factor que puede interaccionar aumentando el dolor) y las contracturas musculares por tensión. Es importante la eliminación de malas posturas y hábitos, que pueden desembocar en un incremento del dolor en el paciente (terapia ocupacional, entrenamiento postural, terapia de relajación).
* Termalismo. Las terapias con agua son muy aconsejables para los pacientes con fibromialgia y alivian considerablemente los dolores (hidrocinesiterapia, electroterapia, parafangos, etc.).
Terapia psicológica
La actitud frente a la enfermedad es determinante para su desarrollo. Las técnicas psicológicas, que enseñan al paciente cómo enfrentarse a su enfermedad desde la perspectiva sensorial, afectiva, cognitiva y del comportamiento ante el dolor crónico, son muy efectivas (terapia conductual/cognitiva).
En definitiva el abordaje del fibromiálgico es multidisciplinario y los tratamientos más efectivos son aquellos que combinan las diferentes técnicas.
Probablemente, el concepto de fibromialgia seguirá evolucionando con el tiempo y las investigaciones darán como fruto nuevas soluciones al paciente.
Consejos desde la farmacia
• El farmacéutico, frente a una consulta de dolor generalizado, rigidez matutina y trastornos del sueño, debe derivar el paciente al especialista ante la posibilidad de un síndrome fibromiálgico.
• Una vez diagnosticada la enfermedad es importante transmitir al paciente la comprensión de su enfermedad y crear la empatía necesaria para que se sienta atendido. Si conseguimos una buena relación profesional/paciente, es más fácil que el paciente asuma una actitud positiva ante la fibromialgia y su tratamiento.
• Hay que enfatizar la cronicidad y benignidad del cuadro. Transmitir optimismo al paciente ante la posibilidad de nuevos tratamientos porque es un síndrome en constante investigación.
• Recomendaciones al paciente: actitud positiva ante la enfermedad, eliminación del estrés, evitar la fatiga, realización de ejercicio, asumir buenos hábitos (correcta nutrición, eliminación del tabaco, reducción del consumo de café o alcohol), uso de medicamentos con precaución y siempre bajo prescripción médica, uso de terapias alternativas siempre bajo control profesional.
Bibliografía general
Carbonell J. Fibromialgia. Med Clin (Barc). 2005;125:778-9.
Galgo A. Diagnóstico de la fibromialgia. Jano. 2002;62(1422);63-6.
Goldenberg DL. Fibromialgia: una guía completa para comprender y aliviar el dolor. Barcelona: Padós; 2003.
Martínez E, González O, Crespo JM. Fibromialgia: definición, aspectos clínicos, psicológicos, psiquiátricos y terapéuticos. Disponible en: www.psiquiatria.com/areas/ pacientes_y_familiares/fibromialgia
Pros M. Fibromialgia: ¡me duele todo! Una enfermedad de los tiempos modernos. Barcelona: Océano Ambar; 2003.
Salcedo I, Carretero MB, Mascías CA, et al. Fibromialgia. Panorama Actual del Medicamento. 1999;23(228):760-5.
White A. Complementary therapies for fibromyalgia. Londres: Pharmaceutical Press; 2003.