Glucemia
La diabetes mellitus es una alteración metabólica de etiología múltiple, caracterizada por la hiperglucemia resultante de las alteraciones en la secreción o en la acción de la insulina, o ambas simultáneamente1. La hiperglucemia crónica ocasionada se asocia con un daño a largo plazo, una disfunción y un fallo de diversos órganos, especialmente ojos, riñones, nervios, y con relación al tema que se trata, corazón y vasos sanguíneos.
Ello se debe a que la elevada concentración de glucosa hace que ésta interactúe con los grupos amino de las proteínas con las que está en contacto, formando productos finales de glucosilación avanzada. En el individuo sin diabetes mellitus, la formación de tales compuestos es reversible y no se acumulan, sin embargo, en presencia de la enfermedad, la deposición de los compuestos mencionados en la pared vascular produce su engrosamiento, haciéndola menos elástica e incrementando su permeabilidad. Los productos de glucosilación aceleran el desarrollo de la enfermedad cardiovascular, motivo por el que la presencia de diabetes mellitus confiere un elevado riesgo cardiovascular al que la presenta.
Por todo ello, el riesgo cardiovascular del paciente diabético es muy elevado. Haffner et al2 habían sugerido que el riesgo de muerte por enfermedad cardíaco coronaria en pacientes con diabetes tipo 2 podía ser tan alto como en los no diabéticos que han presentado un infarto de miocardio, de modo que proponen, por ello, que los diabéticos deberían ser tratados como si ya tuvieran antecedentes personales de enfermedad cardiovascular. Si bien Evans et al3 han comparado posteriormente este riesgo, en una muestra mucho mayor de diabéticos sin enfermedad coronaria previa y no diabéticos con coronariopatía establecida, observando que los primeros presentan un menor valor (RR de muerte por cualquier causa: 1,33), el hecho es que el paciente diabético presenta per se un muy elevado riesgo cardiovascular, de modo que las recomendaciones principales lo consideran equivalente al paciente con coronariopatía4.
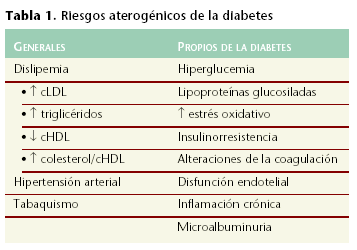
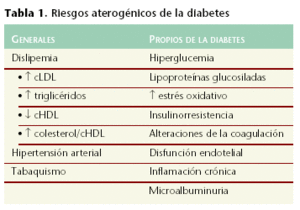
El riesgo de presentar lesiones arteriosclerosas está aumentado en los pacientes con síndrome metabólico y con tolerancia anormal a la glucosa. Por otra parte, existen una serie de factores de riesgo aterogénico en la diabetes (tabla 1).
Clasificación de los estados en función de la glucemia
La diabetes se agrupa en cuatro grandes grupos:
* Tipo 1. Resultante de la destrucción de tipo autoinmunitaria de las células beta del páncreas.
* Tipo 2. Que acompaña a individuos que presentan resistencia a la insulina y usualmente tienen una relativa deficiencia insulínica.
* Gestacional. Definida como cualquier grado de intolerancia a la glucosa con inicio o primera manifestación durante el embarazo.
* Otros tipos. En los que se encuentran los provocados por defectos genéticos, endocrinopatías, infecciones, etc.
Las últimas recomendaciones de la American Diabetes Association (ADA) señalan tres criterios diagnósticos diferentes para la diabetes, en función de los valores de la glucosa plasmática, no recomendando actualmente la determinación de la hemoglobina glucosilada (denominada actualmente A1C, y previamente, HbA1c) como criterio diagnóstico (tabla 2).
Además del estado manifiesto de diabetes mellitus, se ha definido algún estado intermedio que, si bien no se considera patológico, tampoco puede tener la categoría de normal. Estos estados se definen por presentar una glucemia basal (GB) ≥ 100 mg/dl (5,6 mmol/l), pero < 126 mg/dl (7,0 mmol/l), o bien, por mostrar un valor a las 2 h del test de sobrecarga oral a la glucosa (TSOG) de ≥ 140 mg/dl (7,8 mmol/l), pero < 200 mg/dl (11,1 mmol/l) traduciéndose en 3 categorías, en función de la GB (tabla 3) y otras 3 en función del TSOG (tabla 4).
Objetivo del control de la glucemia
El objetivo del control de la glucemia es múltiple:
* Evitar las descompensaciones agudas.
* Prevenir o retrasar las complicaciones.
* Disminuir la mortalidad.
* Aumentar la calidad de vida del paciente.
La diabetes produce, con una muy elevada incidencia, complicaciones de tipo macrovascular (fundamentalmente aterosclerosis) y microvascular (neuropatía, nefropatía y retinopatía), que se relacionan directamente con el valor de hiperglucemia adquirido, así como con el tiempo en que se mantiene.
Respecto a la mortalidad, la diabetes es responsable de una elevada tasa de mortalidad en los individuos que la presentan5 observándose su aumento respecto de los no diabéticos, principalmente por coronariopatía isquémica6. Se ha estimado que la esperanza de vida al nacer en individuos con diabetes es de 64,7 y 70,7 años en varones y mujeres respectivamente, lo que representa una disminución de aquélla de 12,8 y 12,2 años, respectivamente7, con respecto a quienes no presentan la enfermedad.
Por último, la calidad de vida del paciente diabético está reducida en comparación con el individuo no diabético. La utilidad obtenida mediante el instrumento HUI3 fue menor en el caso de los diabéticos (0,799 frente a 0,872), observándose una reducción progresiva con la edad.
Control de la diabetes
Los objetivos definidos para el control de la diabetes se pueden alcanzar más fácilmente mediante la obtención de un adecuado control glucémico (tabla 5)8. En el caso de pacientes con una esperanza de vida reducida, en los muy jóvenes, en los más mayores y en individuos con condiciones comórbidas, los objetivos serán menos rígidos.
El estudio DCCT9 en la diabetes tipo 1 y el Kumamoto10, o el UKPDS11,12, en la de tipo 2 han mostrado que una mejora en el control glucémico (manteniendo el valor de A1C sobre el 7%) está asociada con un notable descenso de la tasa de complicaciones, especialmente microvasculares.
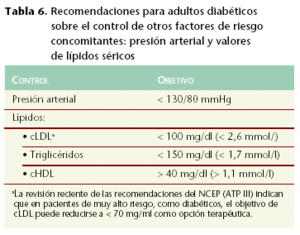
Dada la interrelación entre los diferentes factores del riesgo cardiovascular, es imprescindible la marcación de objetivos múltiples de control, no centrándose exclusivamente en el de la glucemia (tabla 6), especialmente, a la luz de los últimos ensayos clínicos al respecto13.