Los bloqueadores beta permiten controlar la presión arterial e influyen en el remodelado ventricular debido a la reducción de la poscarga, de la contractilidad miocárdica y de la tensión sobre la pared ventricular. Por ello, son fármacos de una gran utilidad en el tratamiento de pacientes hipertensos, enfermedades como la angina de pecho, el infarto de miocardio y la insuficiencia cardíaca.
Cuando las medidas dietéticas no son suficientes para controlar la presión arterial, se recurre a una terapia farmacológica. Existen diversos grupos de fármacos con demostrada eficacia antihipertensiva y la elección de uno de ellos se realiza a partir de las características del paciente, entre otros aspectos. En principio, los fármacos más usados fueron los diuréticos y los bloqueadores beta, que se consideran como terapia de primera elección. Como fármacos alternativos aparecieron los antagonistas del calcio y los inhibidores del ECA. En la actualidad se consideran como fármacos de primera elección diuréticos, bloqueadores beta, antagonistas del calcio e inhibidores del ECA.
Para elegir el tratamiento adecuado, se debe tener en cuenta que el paciente puede estar sometido a factores clínicos concomitantes como diabetes, obesidad, gota, enfermedades cardiovasculares, hipertrofia ventricular izquierda, angina de pecho, etc. En este sentido, los bloqueadores beta pueden complicar problemas de asma y enfermedades vasculares periféricas y pueden mejorar la angina de pecho y la migraña. Por otro lado, los individuos de raza negra responden mejor a los diuréticos y los antagonistas del calcio que a los bloqueadores beta y a los inhibidores del ECA.
El tratamiento de la HTA se inició antes de la segunda guerra mundial con el empleo de bloqueantes posganglionares. Según las normas de la OMS, el primer escalón en el tratamiento de la HTA es el empleo de diuréticos y bloqueadores beta. En cuanto a la conveniencia de comenzar con diuréticos o con bloqueadores beta, los resultados son controvertidos. Los diuréticos tienen una buena tolerancia, son fáciles de administrar y reducen las complicaciones cardiovasculares, excepto la enfermedad coronaria, mientras que los bloqueadores beta presentan una acción cardioprotectora y además tienen un efecto beneficioso frente a otras patologías como glaucoma, migraña o arritmias.
Tanto diuréticos como bloqueadores beta pueden alterar el metabolismo de lípidos e hidratos de carbono. Por estos y otros motivos están siendo desplazados por inhibidores del ECA y antagonistas del calcio, de similar eficacia terapéutica en el tratamiento de la hipertensión y que casi carecen de efectos adversos.
Las primeras investigaciones sobre bloqueadores beta se iniciaron en la Imperial Chemical Industries (ICI). En 1962 se desarrolló el pronetalol y con posterioridad el propanolol. En principio se emplearon en la angina de pecho, pero ya en 1976 se aprobó su utilización en el tratamiento de la HTA. Durante los últimos 25 años se han convertido en fármacos de elección en el tratamiento de la hipertensión por su efecto inhibidor betaadrenérgico y por ser antagonistas competitivos de los transmisores del sistema nervioso simpático, dando como resultado una vasodilatación.
Clasificación
Los bloqueadores beta se clasifican según la actividad adrenérgica o simpaticomimética intrínseca (ASI), la selectividad del órgano, la actividad vasodilatadora y la actividad estabilizadora de la membrana.
Actividad adrenérgica o simpaticomimética intrínseca (ASI)
Algunos bloqueadores beta muestran un efecto adrenérgico intrínseco conocido como actividad simpaticomimética intrínseca. Se trata de una propiedad de agonismo parcial capaz de estimular los receptores beta.
Los bloqueadores beta con ASI inducen menos bradicardia que el resto y reducen la taquicardia debida al ejercicio, pero su actividad es más débil y su utilidad clínica es discutida.
Selectividad del órgano
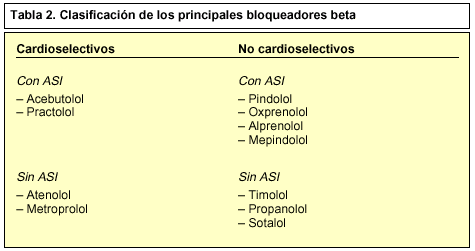
Los receptores beta1 están presentes en el corazón y riñón, mientras que los beta2 se encuentran en pulmón, hígado y otros órganos (tabla 1). En los últimos años se han descubierto bloqueadores beta que muestran una mayor afinidad por los receptores beta1, hablándose de bloqueadores beta cardioselectivos (tabla 2). La estimulación de estos receptores provoca un aumento en la fuerza de contracción cardíaca y en la secreción de renina por el riñón.
En los últimos años se han descubierto bloqueadores beta que muestran una mayor afinidad por los receptores beta, hablándose de bloqueadores beta cardioselectivos
Los bloqueadores beta cardioselectivos son preferidos a los no cardioselectivos (tabla 2) debido a que tienen menos efectos secundarios. El menor bloqueo de los receptores beta2 conlleva a una disminución en la contractibilidad del corazón, dilatación arteriolar y un mayor flujo periférico y mejor tolerancia a la glucosa, por lo que resultan ventajosos en el tratamiento de pacientes diabéticos y son bien tolerados en pacientes con enfermedades respiratorias como asma o bronquitis crónica.
Actividad vasodilatadora
Algunos bloqueadores beta, como el celiprolol o el labetolol, además de una acción bloqueadora sobre los receptores beta, también la tienen, aunque con menos intensidad, sobre los receptores alfa, que les confiere un efecto vasodilatador directo y contribuye a reducir la hipertensión.
Aunque para clasificar los bloqueadores beta se pueden tener en cuenta todas estas propiedades, en la práctica sólo se considera el grado de cardioselectividad y de ASI.
Actividad estabilizadora de la membrana
Aunque los efectos inespecíficos sobre la membrana tienen poca importancia, salvo al considerar el potencial antiarrítmico, éste ha sido uno de los aspectos a tener en cuenta al clasificar los bloqueadores beta.
Algunos fármacos, como el propanolol o el pindolol, son estabilizadores de la membrana, reducen el potencial de acción y prolongan el período refractario.
Se ha demostrado con claridad que la actividad bloqueante y los efectos inespecíficos sobre la membrana celular no están relacionados entre sí, careciendo de importancia clínica en el tratamiento de la HTA.
Mecanismo de acción
El efecto antihipertensivo de los bloqueadores beta fue descubierto en 1963, al observarse un descenso significativo de la presión sanguínea. Pronto aparecieron los primeros estudios del propanolol en el tratamiento de la hipertensión. A pesar de los años transcurridos, todavía no se conoce con exactitud el mecanismo por el cual estos fármacos reducen la hipertensión.
Se han postulado varias teorías que pasamos a comentar a continuación.
Mecanismo de acción central
La presencia de receptores beta a nivel central llevó a pensar que los bloqueadores beta podrían actuar inhibiendo los centros vasomotores. En la actualidad se sabe que éstos deben pasar la barrera hematoencefálica y su grado de lipofilia varía mucho, mientras que el tiempo que tardan en iniciar su acción hipotensora es muy similar.
Descenso de la frecuencia cardíaca
Fue la primera hipótesis manejada y se basa en el hecho de que los bloqueantes producen un efecto inotropo negativo y reducen la frecuencia cardíaca.
Durante el tratamiento prolongado, el volumen minuto cardíaco puede volver a sus valores normales, aunque no es frecuente, y la resistencia vascular periférica se reduce, estableciéndose una relación directa entre la presión sanguínea y la disminución del volumen minuto.
Por otra parte, hay una serie de contraindicaciones que permiten deducir que éste no es el mecanismo principal en la reducción de la hipertensión, o al menos no es el único, ya que los bloqueadores beta con ASI no disminuyen el volumen minuto cardíaco, y si lo hacen es a pequeña escala, aunque su eficacia como antihipertensivos es buena. Por otra parte, hay fármacos capaces de reducir el volumen cardíaco a unas dosis inferiores a las necesarias para mostrar efecto antihipertensivo.
Alteración del metabolismo de catecolaminas
Esta hipótesis implica al sistema nervioso simpático (SNS) dado que la adrenalina puede aumentar la presión arterial y hay estudios que indican que el nivel de este transmisor se encuentra elevado en pacientes con hipertensión esencial. Los bloqueadores beta, al unirse a los receptores beta, reducen el efecto de la noradrenalina sobre los vasos, lo que disminuye el tono vasoconstrictor y la resistencia periférica.
Adaptación de los barorreceptores
Se basa en el hecho de que los bloqueadores beta podrían aumentar la sensibilidad de los barorreceptores, que se ve disminuida durante la hipertensión, lo que explicaría los efectos tardíos de estos medicamentos, aunque no puede considerarse como mecanismo principal.
Inhibicción de liberación de renina por las células yuxtaglomerulares
La estimulación del sistema nervioso simpático produce un aumento de la secreción de renina, que sería reducida por los bloqueadores beta y podría explicar el hecho de que los pacientes jóvenes que poseen actividad de renina elevada respondan mejor que los ancianos que la tienen disminuida. También explicaría la diferente respuesta en función de la raza.
Con todo, hay algunos resultados que nos hacen pensar que éste no sea el único mecanismo, ya que hay bloqueadores beta, como el propanolol, que para suprimir la actividad de renina necesitan dosis mucho menores que las que se precisan para lograr el efecto antihipertensivo. Además, los bloqueadores beta con ASI son capaces de reducir la presión sanguínea sin afectar las concentraciones de renina.
Farmacocinética
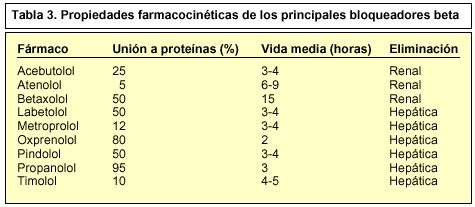
En la actualidad se han sintetizado unos 100 bloqueadores beta, de los cuales más de 30 se usan en clínica y poseen una serie de características que les otorgan propiedades diferentes. Además, las variaciones de la estructura del anillo aromático conduce a un elevado número de diferencias farmacocinéticas. La variedad de sus propiedades farmacocinéticas (tabla 3) sugiere que la posibilidad de que se produzcan variaciones notables es muy elevada, lo que unido a las diferencias intra e intercelulares individuales explicaría la amplitud del margen de las dosis necesarias para lograr los fines terapéuticos buscados.
Los bloqueadores beta, al unirse a los receptores beta, reducen el efecto de la noradrenalina
sobre los vasos, lo que disminuye el tono vasoconstrictor y la resistencia periférica
Absorción
La absorción varía mucho según sus propiedades químicas, oscilando entre un 30 y un 90%, aunque, a excepción del atenolol, la mayoría de agentes se absorbe bien en el intestino delgado. Los bloqueadores beta hidrofílicos, como el atenolol, no se absorben de forma completa en el intestino delgado y casi no sufren metabolismo hepático, siendo excretados por el riñón. Su penetración en el sistema nervioso central es muy escasa, por lo que casi no causan efectos neurológicos secundarios, siendo su farmacocinética más sencilla, con pocas fluctuaciones a nivel plasmático y una vida media más prolongada, lo que permite reducir el número de dosis.
Los fármacos más lipofílicos, como el metroprolol o el propanolol, presentan una biodisponibilidad pobre y variable, se absorben en el intestino delgado y se metabolizan en el hígado. Tienen una mayor penetración en el sistema nervioso central, una vida media más corta y, en general, una farmacocinética más compleja, con frecuentes interacciones con otros fármacos.
Transporte
La unión a proteínas plasmáticas está influenciada de forma significativa por las propiedades farmacológicas y farmacocinéticas y es muy variable oscilando entre el 15 y el 80%. La unión parece ser específica para cada fármaco, así, mientras unos se unen sólo a la albúmina, otros lo hacen a otras proteínas plasmáticas.
Distribución y eliminación
La distribución por todo el organismo y la eliminación suelen ocurrir de forma rápida. Presentan una serie de implicaciones clínicas que varían con aspectos como la raza o la edad. Los pacientes ancianos tienden a ser menos sensibles que los jóvenes, a pesar de tener el aclaramiento disminuido y, a veces, también la capacidad metabólica, por lo que presentan mayores concentraciones en plasma, lo que hace necesario aumentar la dosis para lograr los efectos clínicos.
En presencia de enfermedad renal, cabe esperar que se produzca una prolongación de la vida media tanto si se trata de bloqueadores beta excretados directamente por el riñón como de aquellos que sufren metabolización hepática y cuyos metabolitos son eliminados en orina.
Utilidad clínica
Un bloqueador beta ideal deberá cumplir las siguientes características:
Ser cardioselectivo, de modo que aumente su eficacia y disminuya los efectos secundarios.
Tener una acción prolongada de forma que posibilite su administración en una sola toma diaria y facilite el cumplimiento de la terapia.
Ser eficaz a dosis estándar.
Presentar una farmacocinética simple con mínimas variaciones intra e interindividuales.
Los bloqueadores beta son fármacos de primera elección por las razones siguientes:
Son capaces de reducir tanto la presión arterial diastólica como la sistólica.
Su eficacia antihipertensiva no decae con el paso del tiempo.
Disminuyen la presión sanguínea sin mostrar hipotensión ortostática.
Los efectos adversos son limitados y rara vez obligan a suspender el tratamiento.
Tienen preferencia sobre otros fármacos antihipertensivos en una serie de situaciones (tabla 4):
En la actualidad se han sintetizado unos 100 bloqueadores beta, de los cuales más de 30 se usan en clínica y poseen una serie de características que les otorgan propiedades diferentes
Cardiomiopatías. La eficacia antihipertensiva es similar, independientemente de sus características de cardioselectividad y ASI, y la elección de los diferentes bloqueadores beta se basa simplemente en sus efectos derivados. En el caso de insuficiencia cardíaca pueden tener mayor ventaja los agonistas parciales, mientras que en las enfermedades respiratorias o insuficiencia circular periférica se prefieren los cardioselectivos. Algunos con acción vasodilatadora tienen ciertas ventajas para tratar a pacientes asmáticos, pero la diferencia no es grande frente a otros antihipertensivos.
Hipertensión asociada a tiroxicosis. Los pacientes con hipertiroidismo, al someterlos al tratamiento con bloqueadores beta, sufren un descenso de la taquicardia, aunque es difícil reducir la frecuencia cardíaca a los valores normales. Los que poseen ASI son poco eficaces en estos casos. El tratamiento de la hipertensión asociada a tiroxicosis con bloqueadores beta ofrece la ventaja de que estos fármacos pueden ejercer una influencia beneficiosa sobre síntomas y signos extracardíacos del hipertiroidismo, como en el temblor de las manos, la sudación y el nerviosismo, e incluso se puede conseguir una reducción de los niveles séricos de calcio, que suelen ser elevados.
Hipertensos que necesiten agentes vasodilatadores. Cuando se administran vasodilatadores se produce una taquicardia refleja que mejora en presencia de bloqueadores beta.
Hipertensión hipercinética con un aumento del volumen cardíaco. Los bloqueadores beta sin ASI disminuyen la frecuencia cardíaca.
Hipertensión asociada a feocromocitoma. Esta patología produce una estimulación de los receptores alfa que provoca vasoconstricción, y de los beta que causa trastornos del ritmo cardíaco, aumento de la contractilidad y taquicardia.
Angina de pecho. En esta patología aparece una situación de desequilibrio entre el aporte y la demanda de oxígeno. Como no se puede aumentar el aporte, la solución es disminuir la demanda mediante el uso de bloqueadores beta.
Transtornos del ritmo cardíaco. La estimulación betaadrenérgica puede contribuir a la producción de arritmias. Los bloqueadores beta son muy útiles en el tratamiento de la taquicardia sinusal y de las arritmias supraventriculares.
Hipertensión asociada a insuficiencia cardíaca y/o infarto de miocardio. Los bloqueadores beta disminuyen el efecto cronotropo e inotropo negativo y protegen a los hipertensos co n enfermedad coronaria, especialmente si se emplean bloqueadores beta cardioselectivos y sin ASI.
Hipertensión que cursa con un valor elevado de renina plasmática. Suele ocurrir en pacientes jóvenes. Los bloqueadores beta carentes de ASI poseen buena capacidad para reducir la actividad de renina.
El mayor beneficio de los bloqueadores beta es el efecto protector cardíaco ejercido sobre la hipertrofia ventricular izquierda, factor de riesgo en la mortalidad por arritmias ventriculares y accidentes coronarios.
Efectos secundarios
Los bloqueadores beta presentan una serie de reacciones indeseables, la mayoría de las cuales se producen al inicio del tratamiento y rara vez suelen ser dosisdependientes (tabla 5). Entre los efectos secundarios destacan:
Los no cardioselectivos pueden actuar sobre los receptores beta presentes en el pulmón, aumentando la resistencia de las vías respiratorias, por lo que están contraindicados en pacientes con asma.
Los muy liposolubles pueden acceder a nivel central, provocando trastornos del sueño y depresión.
En pacientes tratados con insulina pueden producir hipoglucemia debido a su capacidad para inhibir la liberación de glucosa de los depósitos de glucógeno del músculo esquelético.
La incapacidad del corazón para bombear adecuadamente la sangre, pudiendo derivar en una insuficiencia cardíaca.
Pueden producir bradicardia y alteraciones de la conducción auriculoventricular, incluso con bloqueo total, debido al efecto que ejercen sobre la frecuencia cardíaca.
Mediante estimulación alfaadrenérgica, o debido a la reducción del volumen cardíaco, se puede producir una vasoconstrición y, en algunos casos, angiopatía terminal.
Disminuye la irrigación periférica y las extremidades se vuelven frías.
Aparición del síndrome de Raynaud.
Aumento en las concentraciones plasmáticas de hormona del crecimiento e inhibición de la síntesis de esteroides.
Trastornos del sistema hematopoyético con aparición de agranulocitosis y trombocitopenia.
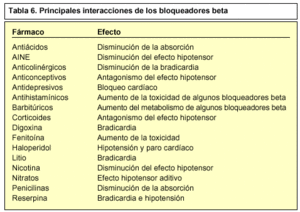
Interacciones
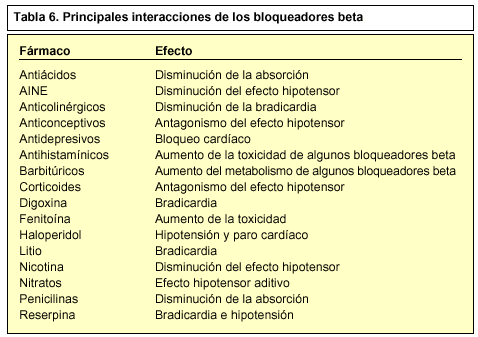
Las principales interacciones de los bloqueadores beta son (tabla 6):
El mayor beneficio de los bloqueadores beta es el efecto protector cardíaco ejercido sobre
la hipertrofia ventricular izquierda, factor de riesgo en la mortalidad por arritmias ventriculares y accidentes coronarios
Las dosis altas de ácido acetilsalicílico pueden disminuir la acción de algunos bloqueadores beta.
Pueden modificar la acción de antidiabéticos.
Si se asocian a determinados antagonistas del calcio pueden causar complicaciones cardíacas.
Pueden potenciar la bradicardia de ciertos anestésicos generales, por lo que antes de realizar una intervención quirúrgica se debe suspender el tratamiento con bloqueadores beta.
La asociación con inhibidores de la monoamino oxidasa (IMAO) puede ocasionar cuadros graves de hipotensión.
Efectos sobre parámetros de laboratorio
Metabolismo de los hidratos de carbono
La secreción de insulina está mediada por los receptores beta, en concreto por los beta2, por lo que no es de extrañar el efecto que sobre el metabolismo de los hidratos de carbono tienen los bloqueadores beta. Éstos reducen la secreción de insulina y se produce hiperglucemia que es menos pronunciada en pacientes insulinodependientes. Además, son capaces de retrasar el aumento en la glucosa producida por la estimulación de la glucogenolisis mediada por la estimulación adrenérgica a través de los receptores beta2 y enmascaran los signos de alarma de la hiperglucemia.
El uso de bloqueadores beta cardioselectivos no afecta al metabolismo de la glucosa en igual cuantía que los no selectivos; en muchos casos no se aprecian variaciones ni en los niveles de insulina ni en la glicemia.
Los no cardioselectivos provocan un aumento significativo en las concentraciones plasmáticas de glucosa mientras que la insulina sufre un ligero descenso.
En resumen, el efecto, aunque depende de la dosis empleada, es menos intenso en el caso de los bloqueadores beta cardioselectivos, y muy pequeño en los que poseen ASI.
Metabolismo de lípidos
Algunos bloqueadores beta repercuten sobre el metabolismo de lípidos y aumentan las concentraciones plasmáticas de triglicéridos.
Tanto los bloqueadores beta cardioselectivos como los que no lo son producen un aumento significativo en las concentraciones de triglicéridos. En el caso de los no cardioselectivos, puede llegar a ser del 50%, mientras que con los cardioselectivos parece menor y suele ser del 20%. El incremento en los triglicéridos es, además, menos marcado cuando el bloqueador beta posee ASI, por lo cual se puede concluir que los bloqueadores beta cardioselectivos con ASI son los que producen menos modificaciones en los triglicéridos plasmáticos.
Los bloqueadores beta que combinan cardioselectividad y ASI reducen de forma notable los niveles de colesterol total y de HDL-colesterol. Los carentes de cardioselectividad y ASI parece que no sólo pueden incrementar los niveles de triglicéridos, sino que también lo hacen sobre el colesterol total, la LDL y la VLDL y descender la HDL.
Los bloqueadores beta no cardioselectivos con ASI no alteran los niveles del colesterol total, ni de las fracciones, mientras que aumentan de forma significativa los triglicéridos.
En lo referente al mecanismo por el cual los bloqueadores beta actúan sobre el metabolismo lipídico, aunque no está del todo dilucidado, puede depender del tipo de bloqueador beta. Generalmente, durante el tratamiento con bloqueadores beta es característico una tendencia al aumento en los niveles de triglicéridos y un descenso en la HDL-colesterol, estableciéndose una correlación entre ambos. Un descenso en la lipoproteín lipasa (LPL) se acompaña de un aumento en los niveles de triglicéridos debido al debilitamiento del catabolismo de lípidos. La formación de HDL-colesterol probablemente resulte del catabolismo de proteínas ricas en triglicéridos, sugiriendo que los cambios podrían ser mediados por la lipoproteín lipasa.
Esta inhibición de la lipasa puede atribuirse a una acción directa de los bloqueadores beta o, secundariamente, al aumento del tono adrenérgico que acompaña al bloqueo de receptores beta, pudiendo las catecolaminas desempeñar un papel en la supresión de la lipasa del tejido adiposo con el correspondiente incremento en la concentración de triglicéridos y el descenso en el HDL-colesterol. Los no cardioselectivos, posiblemente, inhibirían la actividad de la lipoproteín lipasa en mayor proporción que los cardioselectivos.
Electrolitos
Los bloqueadores beta tienen la propiedad de elevar las concentraciones plasmáticas de potasio. Son varios los mecanismos propuestos y se sabe que por lo menos en algunos casos puede ser debido a una reducción en la excreción de renina, con la consiguiente disminución en la excreción de aldosterona.
Se sabe que la betaestimulación provoca una caída en las concentraciones séricas de potasio. Mediante estudios en los que se evaluaron los efectos de bloqueadores beta con ASI y sin ASI, se observó que con los primeros tampoco se modificaban los niveles de renina, pero que con ambos grupos se elevaban las concentraciones séricas de potasio, lo que llevó a pensar que este incremento se debe a una interferencia con el mecanismo de transporte mediado por los receptores beta en las células musculares y del hígado. *
Bibliografía general
Alleyne GA, Dickinson CJ, Dornhorst AC et al. Effect of pronethalol in angina pectoris. Br Med J 1963; I: 1226-1229.
Amer MS. Mechanism of action of beta-blockers in hypertension. Biochem Pharmacol 1977; 26: 171-177.
Ames R. Serum lipids and lipoprotein disturbances during antihypertensive tharapy. Hosp Form 1981; I: 1476-1486.
Ames R, Hill P. Antihypertensive therapy and the risk of coronary heart disease. J Cardiovas Pharmacol 1982; 4: S206-S212.
Ames R, Peacock P. Serum cholesterol during treatment of hypertension with diuretic drugs. Arch Intern Med 1984; 144: 710-14.
Andren L, Svensson A, Hansson L. Captopril or atenolol in essential hypertension. Act Med Scand 1983; 677: 115-18.
Ballantyne D. Long-term efects of antihypertensives on blood lipids. J Human Hypertens 1990; 4: 35-37.
Bauer J, Brooks C, Wenstein I, et al. Effects of diuretic and propanolol on plasma lipoprotein lipids. Clin Pharmacol Ther 1981; 30: 35-43.
Beinart IW, Cramp DG, Pearson RM, Havard CV. The effect of metroprolol on plasma lipids. Post Med J 1979; 55: 709-711.
Benfield P, Clissold S, Brogden R. Metroprolol. An updated review of its pharmacodynamic and pharmacokinetic properties and therapeutic efficacy in hypertension, ischemic heart disease and related cardiovascular disorders. Drugs 1986; 31: 376-429.
Bengston C, Blohme G, Lapidus L, et al. Do antihypertensive drugs precipitate diabetes in predisposed men? Br Med J 1984; 289: 1495-1497.
Bianchi S, Bigazzi R, Baldiri G, Campese V. Microalbuminuria in patients with essential hypertension: effects of several antihypertensive drugs. Am J Med 1992; 93: 525-528.
Black H. Metabolic considerations in the choice of therapy for patients with hypertension. Am Heart J 1991; 121: 707-715.
Bodem G, Greiser H, Eichelbaum M, Gugler R. Pharmacokinetics of practolol in chronic renal filiature. Eur J Clin Pharmacol 1974; 7: 249-252.
Bolzano K, Arriaga J, Bernal R et al. The antihypertensive effect of lisinopril compared to atenolol in patients with mild to moderate hypertension. J Cardiovas Pharmacol 1987; 9: S43-47.
Brunner HR, Waeber B, Nussberger J, Schaller MD, Gomez HJ. Captopril or atenolol in essential hypertension. J Hypertension 1983; 1: 103-107.
Cuickshank IM, Prichard BW. Other indications of beta blockers. En: beta blockers in clinical practice. Nueva York: Churchill Livingstone, 1987.
Cutler R. Effect of antihypertensive agents on lipid metabolism. Am J Cardiol 1983; 51: 628-631.
Day JL, Peters AS, Roach AG. Beta-adrenergic receptor blocking agents: evidence for the brain as site for their cardiovascular effects. Regulation of blood pressure by the central nervous system: Nueva York: Grune & Straton, 1976; 303-315.
Day JL, Metcalfe J, Simpson CN. Adrenergic mechanism in the control of plasma lipid concentrations. Br Med J 1982; 284: 1145-1148.
Eliasson K, Lins E, Rossner S. Serum lipoprotein changes during atenolol treatment of essential hypertension. Eur J Clin Pharmacol 1981; 20: 335-338.
England JD, Simons LA, Gibson JC, Carlton M. The effects of metroprolol and atenolol on plasma high density lipoprotein levels in man. Clin Exp Pharmacol Physiol 1980; 3: 329-333.
Erley C, Haefele U, Heyne N, Braun N, Risler T. Microalbuminuria in essential hypertension. Reduction by differnt antihypertensive drugs. Hypertension 1993; 21: 810-815.
Frishman WH. Clinical pharmacology of the new beta-adernergic blocking drugs: Pharmacodinamys and pharmacokinetic properties. Am Heart J 1979; 97: 663-670.
Frishman WH. Beta adrenoceptor antagonist: new drugs and new indication. N Engl J Med 1981; 305: 500-503.
Frishman WH. Pindolol: a new beta adrenoceptor antagonist with partial agonist activity. N Engl J Med 1983; 308: 940-942.
Frishman WH, Lazar E, Gorodokin G. Pharmacokinetic optimisation of therapy with beta-adrenergic blocking agents. Clin Pharmacokinetic 1991; 20: 311-318.
Goa KL, Benfield P, Sorkin EM. Labetolol. A reappraisal of its pharmacology, pharmacokinetics and therapeutic use in hypertension and ischaemic heart disease. Drugs 1989; 37: 583-627.
Grimm R. Antihypertensive therapy: taking lipids in consideration. Am Heart J 1991; 122: 910-18.
Hammer J, Grandjean T, Melendez L, Soeton JE. Effect of propanolol in angina pectoris: preliminary report. Br Med J 1964; I: 720-723.
Hobbs M, Hockey R, Jamrozik K. Review of the benefit of treating hypertension. J Human Hypertens 1992; 6: 427-435.
Horan M. Antihypertensive therapy and atheroesclerosis. Am J Med Sci 1991; 301: 402-405.
Houston MC. The effects of antihypertensive drugs on glucose intolerance in hypertensive non diabetic and diabetic. Am Heart J 1988; 15: 646-656.
Hunninghake DB. Effects of celiprolol and other antihypertensive agents on serum lipids and lipoproteins. Am Heart J 1991; 121: 696-701.
Jordo L, Jhonsson G, Lundborg P, et al. Bioavailality and disposition of metroprolol and hydrochlorothiazide combined in one tablet and separate doses of hydrochlorothiazide. Br J Clin Pharmacol 1979; 7: 563-567.
Kasiske B, Ma J, Kalil R, Louis T. Effects of antihypertensive therapy on serum lipids. An Intern Med 1995; 122: 133-141.
Kendall MJ, Jhon VA, Quarterman CP, Wwelling PG. A single and multiple dose pharmacokinetic and pharmacodynamic comparison of conventional and slow release metoprolol. Eur J Clin Pharmacol 1980; 17: 87-92.
Kulesar-Gergely J, Posan E, Kulesar A. Metabolic actions of a single atenolol and metroprolol dose. Drug Res 1994; 44: 1183-1185.
Lager I, Bhome G, Smith U. Effect of cardioselective and non selective beta blockade on the hypoglucemia response in insulin dependent diabetes. Lancet 1979; I: 458-462.
Lam YW, Giard M, Warren B. Calcium channel blockers and treatment of hypertension. Drug Intell Clin Pharm 1986; 20: 187-198.
Lehtonen A, Heitanen J, Marniemi J, et al. Effect of pindolol on serum lipids and lipid metabolizing enzymes. Br J Clin Pharmac 1982; 13: 455S-458S.
Lithell H. Effect of antihypertensive drugs on insulin, glucose and lipid metabolism. Diabetes Care 1991; 14: 203-209.
Lundborg P. The effect of adrenergic blockade on potasium concentrations in different conditions. Acta Med Scand 1983; 672: 121-125.
Macdonald M, Grimm R. Compliance with hypertension treatment. Strategies for improving patient cooperation. Post Med 1985; 77: 233-242.
Maki D, Ma J, Louis T, Kasiske B. Long-term effects of antihypertensive agents on proteinuria and renal function. Arch Intern Med 1995; 155: 1073-1079.
McDonald M, Grimm RH. Compliance with hypertension treatment. Strategies for improving patient cooperation. Postgr Med 1985; 77: 233.
Miettinen H, Vanhanen H, Huttunen JK et al. HDL cholesterol and beta-adrenoceptor blocking agents in a 5 year multifactorial primary prevention trial. Br J Clin Pharmac 1982; 13: 431S-434S.
Newman R. Comparison of antilypolityc effect of metroprolol, acebutolol and propanolol in man. Br Med J 1977; 2: 601-603.
Norwergian Multicenter Study Group. Timolol induced reduction in mortality and reinfarction in patients surviving acute myocardial infarction. JAMA 1981; 247: 1707.
Pagnan A, Pessina AC, Hlede M et al. Effects of labetolol on lipid and carbohydrate metabolism. Pharmacol Res Comm 1979; 11: 227-235.
Pasotti C, Capra A, Fiorella G et al. Effects of pindolol and metroprolol on plasma lipids and lipoproteins. Br J Clin Pharmacol 1982; 13: 435S-439S.
Pollare T, Lithell H, Selenus I et al. Sensitivity to insulin during treatment with atenolol and metroprolol: a randomised, double blind study of effects on carbohydrate and lipoprotein metabolism in hypertensive patients. Br Med J 1989; 298: 1152-1157.
Prichard B, Gillam PM. Use of propanolol (Inderal) in the treatment of hypertension. Br Med J 1964; 2: 725-727.
Schiffl H, Weidman P, Mordasini R et al. Reversal of diuretic induced increases in serum LDL cholesterol by the betablockeer pindolol. Metabolism 1982; 31: 411-415.
Vaughan W. The mode of action of the beta-receptor antagonist on cardiac muscle. Am J Cardiol 1966; 18: 399-405.
Veterans Administration Cooperative Study Group on Antihypertensive Agents. Efficacy of nadolol alone and combined with bendroflumethiazide and hydralazine for systemic hypertension. Am J Cardiol 1983; 52: 1230-1237.
Weber MA, Drayer IM. Single-agent and combination therapy of essential hypertension. Am Heart J 1984; 108: 311.
Weber MA. Cardiovascular effects of angiotensin-converting enzyme inhibitor: experience with fosinopril. Drugs Today 1993; 29: 421-430.
Weidmann P, Courten M, Ferrari P, Bohlen L. Serum lipoproteins during treatment with antihypertensive drugs. J Cardiovas Pharmacol 1993; 22: S98-S105.
Weidman P, Uehlinger D, Gerber A. Antihypertensive treatment and serum lipoproteins. J Hypertension 1985; 3: 297-306.
Weinberger M. Antihypertensive therapy and lipids. Arch Intern Med 1985; 145: 1102-1105.
Wright AD, Barber SG, Kendall MJ, Poole FH. beta adrenoceptor blocking drugs and blood sugar control in diabetes mellitus. Br Med J 1979; 19: 246-261.
Yonga GO, Ogola EN, Orinda DA. Metabolic effects of propanolol and hydrofluometazide treatment in Kenyans with mild to moderate hypertension. East Afr Med J 1993; 70: 696-700.
Youssef S, Osman L, Sabbour MS. Serum lipoprotein profile under different antihypertensive therapy. Int J Clin Pharm Res 1992; 12: 109-116.