LA SEÑORA R. TIENE 64 AÑOS DE EDAD y acudió hace 2 días al hospital con un cuadro de dolor en el cuadrante superior derecho del abdomen, náuseas y vómitos. Su peso corporal es de 125,5kg. En la evaluación diagnóstica se demostró una colecistitis aguda y la paciente fue intervenida por vía laparoscópica para la realización de una colecistectomía. Mientras permanecía en la unidad de cuidados postanestesia, presentó hipotensión y taquicardia. Se le administró 1 l de una solución de cloruro sódico al 0,9% y fue trasladada a la unidad de cuidados intermedios para su monitorización.
En la unidad de cuidados intermedios, las constantes vitales se mantienen estables, pero la paciente presenta náuseas y vómitos, y no puede tolerar el consumo de líquidos similares al agua. La enfermera nota que aunque la concentración sérica de creatinina de la señora R. es de 0,7mg/dl y que, por tanto, está dentro de los límites de la normalidad, muestra una cifra ligeramente superior a la determinada en el estudio analítico de ayer, que era de 0,6mg/dl. La paciente ha eliminado con la micción 400ml de orina durante las últimas 12 horas.
Al día siguiente, los resultados del estudio analítico son los siguientes: hemoglobina, 9,6g/dl (normal, 12,0-16,0g/dl); hematócrito, 28,7% (normal, 36%-48%); plaquetas, 322 × 103/mm3 (normal, 140-400 × 103/mm3); leucocitos, 19,0 × 103/mm3 (normal, 4,5- 10,5 × 103/mm3); sodio, 134 mEq/l (normal, 136-145 mEq/l); potasio, 4,2 mEq/l (normal, 3,5-5,2 mEq/l); bicarbonato, 28 mEq/l (normal, 23-30 mEq/l); glucemia en ayunas, 160mg/dl (normal, 75-110mg/dl); nitrógeno ureico sanguíneo, 24mg/dl (normal, 6-20mg/dl); creatinina, 0,8mg/dl (normal, 0,6-1,2mg/dl), y calcio 8,0mg/dl (normal, 8,8 -10,4mg/dl)1. Los resultados del estudio analítico correspondientes al día siguiente muestran un aumento de la concentración sérica de creatinina desde 0,8mg/dl hasta 1,2mg/dl, al tiempo que la eliminación de orina no se ha modificado. La paciente está recibiendo un tratamiento de mantenimiento con líquidos por vía intravenosa (una solución de cloruro sódico al 0,9%) con una dosis de 75ml/h. ¿Presenta la paciente un cuadro de lesión renal aguda (LRA)?
Características de la lesión renal agudaLa LRA es una situación de deterioro súbito y generalmente reversible de la tasa de filtración glomerular (TFG) con disminución de la capacidad de los riñones para regular y controlar el equilibrio acidobásico, el equilibrio de los líquidos y los electrólitos, la producción y liberación hormonales, y la producción de hematíes2. Según las guías clínicas Kidney Disease: Improving Global Outcomes (KDIGO), la LRA puede definirse a través de cualquiera de los criterios siguientes:
- •
Cualquier incremento de la creatinina sérica superior o igual a 0,3mg/dl en un período de 48h (a pesar de la sueroterapia de reanimación).
- •
Un aumento de la creatinina sérica de 1,5 veces o superior respecto al valor basal determinado en los 7 días previos.
- •
Una eliminación de orina de 0,5ml/kg de peso corporal/hora o inferior durante 6h consecutivas3.
En los pacientes hospitalizados, la LRA se asocia a tasas significativas de morbilidad, mortalidad, duración de la hospitalización y complicaciones, y también a un aumento importante en el coste económico de la hospitalización4-7. Anualmente desarrollan LRA las dos terceras partes de los pacientes ingresados en las unidades de cuidados intensivos y el 0,3% de los pacientes hospitalizados en otras unidades asistenciales8. (Véase el cuadro Reducción a cero de los costes de la lesión renal aguda.)
Un paciente con LRA puede no presentar síntomas en los estadios iniciales cuando el incremento de la creatinina sérica todavía es pequeño. Las guías clínicas más recientes recomiendan que los pacientes con riesgo de LRA sean clasificados en función de su probabilidad de desarrollar LRA y también en función de los factores de riesgo para la LRA9,10. (Véase el cuadro Personas con riesgo de lesión renal aguda.)
Descripción de la lesión renal agudaCon el transcurso de los años se han llegado a utilizar hasta 35 términos distintos para describir la LRA, incluyendo los de disfunción renal, insuficiencia renal e insuficiencia renal aguda. Todos estos términos han hecho referencia a un incremento de leve a moderado de la creatinina sérica o a una oliguria intensa de inicio súbito o prolongada en el tiempo11. La definición de consenso de la LRA dio lugar a la denominada clasificación RIFLE de la LRA:
- •
Riesgo de disfunción renal (Risk of renal dysfunction).
- •
Lesión del riñón (Injury to the kidney). Insuficiencia de la función renal (Failure of kidney function).
- •
Pérdida de la función renal (Loss of kidney function).
- •
Nefropatía terminal (End-stage kidney disease)12.
El de lesión renal aguda es un diagnóstico tan importante como los de síndrome coronario agudo, lesión pulmonar aguda o sepsis.
Los pacientes que presentan LRA tienen una probabilidad de fallecimiento que es entre tres y seis veces superior a la de los pacientes que no muestran LRA9. El de LRA es un diagnóstico tan importante como los de síndrome coronario agudo, lesión pulmonar aguda o sepsis24-26. Los pacientes que han sido intervenidos quirúrgicamente muestran una vulnerabilidad mayor y representan hasta el 47% de todos los casos de LRA en el contexto hospitalario27. La incidencia de la LRA y su progresión hacia la nefropatía terminal son mayores en los ancianos28. Estos pacientes muestran un riesgo mayor debido a que la TFG, la masa renal y la función renal global experimentan un deterioro con la edad29.
Esta definición tiene utilidad para clasificar la LRA en sus niveles de gravedad y ofrece un marco de referencia para que los clínicos puedan comunicar los cambios específicos y de poca intensidad en la función renal del paciente. También se han desarrollado criterios modificados en los que se valora el aclaramiento estimado de la creatinina con el objetivo de identificar, evaluar y tratar con rapidez a los niños en situación clínica crítica; son los criterios RIFLE modificados para el contexto pediátrico (RIFLEp)13.
El primer criterio RIFLE es la TFG, que queda reflejada en la creatinina sérica; el segundo criterio, que tiene una importancia similar, es la eliminación de orina. La clasificación de la función renal de un paciente puede estar fundamentada en cualquiera de estos dos criterios o en ambos, y siempre se debe aplicar el nivel de clasificación peor posible.
Para comprender mejor los criterios RIFLE las enfermeras deben tener en cuenta cada uno de sus componentes. En los adultos, el parámetro que indica mejor la función renal es la TFG, que es difícil medir de manera directa9. Por ello, habitualmente se utiliza la creatinina sérica para estimar la TFG, dado que este es un parámetro que puede medirse con facilidad y en el que es sencillo determinar la tendencia, además de que está directamente relacionado con la función renal12.
Como producto terminal del metabolismo muscular, la creatinina sérica es eliminada del cuerpo únicamente por los riñones. (Véase el cuadro La nefrona al detalle.) A pesar de que tiene algunas limitaciones, la creatinina sérica se acepta de manera general como un marcador estándar de la función renal, aunque también se han introducido varios marcadores biológicos nuevos que permiten identificar antes la LRA (p. ej., la cistatina C y la lipocalina asociada a la gelatinasa de los neutrófilos)14. Las cifras de creatinina sérica pueden variar en función de la edad, la masa muscular, la raza y el sexo del paciente. Sus valores se incrementan tras una destrucción masiva de las fibras musculares, como ocurre en la rabdomiólisis19. En términos generales, los valores normales de creatinina sérica oscilan entre 0,6 y 1,2mg/dl en los hombres, y entre 0,4 y 1,0mg/dl en las mujeres (no obstante, los intervalos son variables)15.
Los métodos más habituales para calcular la TFG estimada (TFGe) en un paciente son la ecuación Modification of Diet in Renal Disease Study y la ecuación de Cockroft- Gault16. Sin embargo, es importante destacar el hecho de que los resultados elevados de la TFGe generalmente se indican como ≥ 60ml/min/1,73 m2 de superficie corporal y deben acompañarse de una valoración adicional que incluya la eliminación de orina y parámetros hemodinámicos (como la presión arterial) con el objetivo de no pasar por alto una situación de LRA3.
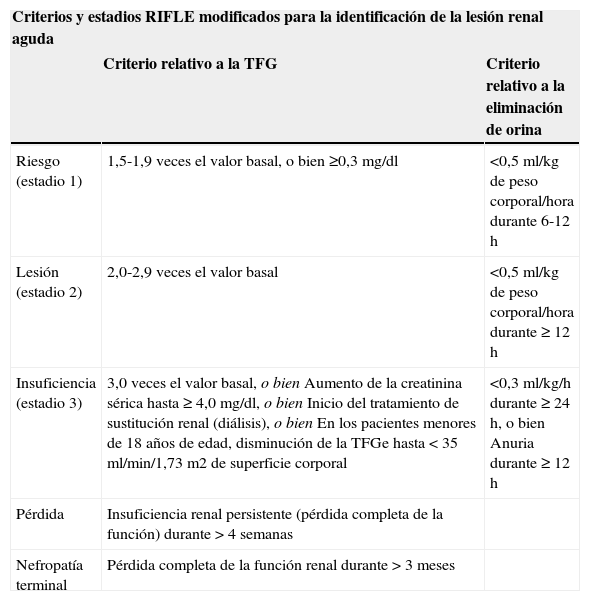
Los niveles graduales de la disfunción renal, que siguen un orden ascendente desde el Riesgo (Risk) hasta la Lesión (Injury) y la Insuficiencia (Failure) se asocian a pronósticos y evoluciones que son cada vez peores14. Las tres primeras categorías de la clasificación RIFLE “Riesgo (Risk), Lesión (Injury) e Insuficiencia (Failure)” permiten detectar fácilmente la LRA debido a que son indicadores de gran sensibilidad. Las dos últimas categorías, correspondientes a la Pérdida (Loss) y a la nefropatía terminal (End-stage renal disease) describen una evolución clínica muy específica12. Los criterios RIFLE están incluidos en los estadios más sensibles de la LRA, de manera que Riesgo (Risk), Lesión (Injury) e Insuficiencia (Failure) son equivalentes a los estadios 1, 2 y 3, respectivamente, y en ambos casos están incorporados en los estadios KDIGO9. (Véase el cuadro Criterios y estadios RIFLE modificados para la identificación de la lesión renal aguda.)
La nefrona al detalleEsta ilustración de una nefrona muestra las estructuras glomerulares y tubulares, además de la vascularización sanguínea.
En nuestra paciente presentada como ejemplo, la creatinina sérica inicial era de 0,6mg/dl, una cifra que está dentro del rango de la normalidad. Tras la cirugía, aumentó hasta 0,7mg/dl y 3 días después se había incrementado hasta 1,2mg/dl, una cifra que seguía estando dentro del rango normal. Sin embargo, en este caso la creatinina sérica aumentó más de 0,3mg/dl durante las 48h previas (desde 0,7mg/dl hasta 1,2mg/dl), lo que indica una LRA en estadio 1, es decir, una clasificación de Riesgo (Risk) en los criterios RIFLE.
La eliminación de orina también tiene una gran utilidad para evaluar la función renal, especialmente cuando se observa un deterioro notable de este parámetro; la eliminación de orina puede comenzar a disminuir antes de que se detecten cambios en la creatinina sérica17. La eliminación de orina de nuestra paciente fue de aproximadamente 33ml/h durante 12h, una cifra que podría parecer adecuada. Sin embargo, dado que en ese momento la paciente estaba recibiendo sueroterapia de mantenimiento con una solución de cloruro sódico al 0,9% por vía intravenosa mientras permanecía en la unidad de cuidados intermedios, su eliminación de orina no fue apropiada respecto a su peso corporal y a su consumo de líquidos. La eliminación de orina apropiada en el adulto debe ser de al menos 0,5ml/kg de peso corporal/hora, de manera que en una paciente que tiene un peso corporal de 125kg la eliminación de orina tendría que ser de alrededor de 60ml/h, es decir, una cifra doble a la que presentaba nuestra paciente12.
Las características y enfermedades siguientes hacen que las personas que las presentan muestren riesgo de LRA:
- •
Edad avanzada
- •
Enfermedades crónicas subyacentes
- •
Diabetes mellitus
- •
Nefropatía crónica
- •
Exposición a agentes de contraste intravasculares
- •
Tratamiento con aminoglucósidos
- •
Derivación cardiopulmonar (circulación extracorpórea)
- •
Anemia
- •
Deshidratación9
Generalmente, la LRA se desarrolla a través de uno de los tres mecanismos siguientes:
- •
Disminución del flujo sanguíneo renal como consecuencia de deshidratación, hemorragia, estenosis u oclusión de la arteria renal, hipotensión, sepsis o consumo de medicamentos que causan vasoconstricción17-19. La disminución resultante de la perfusión renal da lugar a una reducción de la TFG. En esta situación, la producción de orina puede estar o no afectada2.
- •
Lesión directa de los riñones debido a efectos de productos nefrotóxicos, lesión endotelial secundaria a isquemia o procesos inflamatorios como la glomerulonefritis o la vasculitis18,20. La necrosis tubular aguda es una consecuencia grave de la exposición prolongada a estas situaciones y se considera que está presente cuando la TFG disminuye a pesar de una perfusión renal adecuada17. En otras palabras, el deterioro de la función renal puede manifestarse en forma de una disminución de la eliminación de orina a pesar de un volumen de expansión adecuado.
- •
Obstrucción del tracto urinario (p. ej., como consecuencia de un cálculo renal), lo que impide el flujo de la orina con aparición de complicaciones como la hidronefrosis en los casos en los que no se aplica rápidamente la intervención terapéutica apropiada18.
Según cuál sea su causa, la LRA representa un espectro continuo de enfermedad que va desde la afectación renal aguda de grado leve, que puede ser reversible mediante una intervención terapéutica rápida (p. ej., en los casos de disminución de la perfusión renal secundaria a deshidratación), hasta un cuadro de disfunción más intensa que en general no responde a la sueroterapia de reanimación y que obliga a la diálisis (p. ej., la necrosis tubular aguda resultante de la exposición prolongada a agentes de contraste con yodo)9. Cuanto más intensa es la lesión de los riñones mayor es el riesgo de aparición de complicaciones asociadas a la LRA9,21.
Lesión renal aguda y práctica enfermeraLas enfermeras desempeñan una función importante en la prevención de la LRA y también en el reconocimiento y los cuidados de los pacientes con riesgo de LRA o que muestran una LRA en sus estadios iniciales. Mediante el uso de las clasificaciones específicas de la gravedad, tal como la clasificación RIFLE, las enfermeras pueden ser las primeras en identificar los cambios pequeños en la creatinina sérica o en la eliminación de orina, y alertar así al médico sobre la posibilidad de un deterioro potencial o real de la función renal. (Véase el cuadro Estrategias recomendadas para prevenir la lesión renal aguda.)
La posibilidad de alcanzar los objetivos de la identificación temprana, la intervención terapéutica rápida y la recuperación precoz del paciente con limitación de las posibilidades de recidiva es mayor cuando identificación de gravedad RIFLE para tener en cuenta el efecto de la hipotensión y reconocer el deterioro de la eliminación de orina o los cambios en la creatinina sérica. Las guías de práctica clínica desarrolladas recientemente respecto a la LRA pueden tener utilidad para definir una estrategia constante en lo relativo a los cuidados que deben recibir estos pacientes9.
Estas recomendaciones están fundamentadas en la evidencia más sólida correspondiente a la prevención y el tratamiento de la LRA9:
- •
No utilizar dopamina con dosis bajas para prevenir la LRA. En varios estudios se ha observado que la utilización de dopamina en el tratamiento de la LRA se ha asociado a un aumento en la incidencia de arritmias e incluso a un incremento en el riesgo de fallecimiento22.
- •
Vigilar las concentraciones de los aminoglucósidos cuando se administran con múltiples dosis diarias durante más de 24h.
- •
No utilizar N-acetilcisteína por vía intravenosa para prevenir la LRA durante el postoperatorio. El uso de este medicamento no disminuye la mortalidad y tampoco reduce las posibilidades de que sea necesario el tratamiento de sustitución renal (diálisis).
- •
Llevar a cabo la expansión volumétrica por vía intravenosa en los pacientes con riesgo de LRA inducida por agentes de contraste3.
A pesar de las ventajas que aportan estas definiciones y guías, algunas de las limitaciones que conlleva su aplicación en la práctica clínica diaria son las siguientes:
- •
La falta de conocimiento de la LRA y de su importancia respecto a la evolución del paciente por parte de las enfermeras puede dar lugar a la utilización de definiciones que ya están desfasadas, con un retraso en el reconocimiento de los pacientes que muestran riesgo de LRA9.
- •
El incremento de la creatinina sérica generalmente solo puede detectarse después de que se produce un deterioro significativo (aproximadamente, el 50%) de la TFG23.
- •
La documentación de la eliminación de orina puede no tener lugar de una manera uniforme o fiable, lo que puede ser causa de una aplicación retardada o inadecuada de los criterios RIFLE relativos a la LRA2.
- •
También hay limitaciones en el caso de los pacientes que son hospitalizados a través del servicio de urgencias, en los que no hay información respecto a la creatinina sérica basal. Aproximadamente, la tercera parte de los casos de LRA tiene lugar en el contexto extrahospitalario; la utilización de los criterios RIFLE puede estar limitada a las cifras de creatinina sérica y de eliminación de orina documentadas tras la hospitalización3.
- •
Finalmente, la determinación de la función basal es difícil debido a que los métodos actuales (p. ej., la ecuación Modification of Diet in Renal Disease Study) pueden dar lugar a una estimación excesiva o insuficiente de la presencia de una LRA de inicio temprano9.
La comunicación constante y la estrategia de colaboración son necesarias para que todos los miembros del equipo asistencial lleven a cabo una valoración continuada de los factores de riesgo para la LRA. En muchos centros asistenciales se puede efectuar el seguimiento de los pacientes mediante la determinación diaria de las cifras de creatinina sérica con cálculo de la TFGe y con una documentación precisa de la eliminación de orina, así como también de los consumos.
| Criterios y estadios RIFLE modificados para la identificación de la lesión renal aguda | ||
|---|---|---|
| Criterio relativo a la TFG | Criterio relativo a la eliminación de orina | |
| Riesgo (estadio 1) | 1,5-1,9 veces el valor basal, o bien ≥0,3 mg/dl | <0,5 ml/kg de peso corporal/hora durante 6-12 h |
| Lesión (estadio 2) | 2,0-2,9 veces el valor basal | <0,5 ml/kg de peso corporal/hora durante ≥ 12 h |
| Insuficiencia (estadio 3) | 3,0 veces el valor basal, o bien Aumento de la creatinina sérica hasta ≥ 4,0 mg/dl, o bien Inicio del tratamiento de sustitución renal (diálisis), o bien En los pacientes menores de 18 años de edad, disminución de la TFGe hasta < 35 ml/min/1,73 m2 de superficie corporal | <0,3 ml/kg/h durante ≥ 24 h, o bien Anuria durante ≥ 12 h |
| Pérdida | Insuficiencia renal persistente (pérdida completa de la función) durante > 4 semanas | |
| Nefropatía terminal | Pérdida completa de la función renal durante > 3 meses | |
Adaptado de Bellomo R, Ronco C, Kellum JA, et al. Acute renal failure—definition, outcome measures, animal models, fluid therapy and information technology needs: the Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. Crit Care. 2004;8:R204-R212. Acceso gratuito en Bellomo R, et al.; http://ccforum.com/content/8/4/R204 and Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO clinical practice guideline for acute kidney injury. Kidney Inter. 2012;2 (suppl):1-138. http://www.kdigo.org/clinical_practice_guidelines/pdf/KDIGOAKI Guideline.pdf
La existencia de un protocolo puede ser útil. En el Baptist Health South Florida, el equipo interdisciplinar recibe un «informe RIFLE» electrónico cada mañana a las 6 horas en el caso de los pacientes ingresados en las unidad de cuidados intensivos. Este informe está fundamentado en la creatinina sérica de los pacientes, en comparación con las cifras basales, y también incorpora los estadios más sensibles de la LRA. Aparecen indicados el Riesgo (Risk), la Lesión (Injury) y la Insuficiencia (Failure) con marcas de colores distintos, lo que ayuda a las enfermeras y a otros clínicos a definir las intervenciones terapéuticas y a realizar a tiempo los ajustes necesarios en el cuidado de los pacientes. Estas intervenciones pueden incluir la interrupción o el ajuste de las dosis de los medicamentos nefrotóxicos (p. ej., los aminoglucósidos), el aumento del consumo de líquidos o el retraso en la realización de los estudios diagnósticos que requieren la administración intravascular de agentes de contraste. Estas son algunas de las medidas que es necesario adoptar para prevenir la LRA7.
Volvemos a nuestra pacienteEn la señora R. se identificó rápidamente un cuadro de LRA en función del pequeño incremento agudo de la creatinina sérica y de las bajas cifras de eliminación de orina. La paciente recibió varios bolos de líquidos por vía intravenosa a lo largo del día. Las náuseas y los vómitos remitieron, y la paciente pudo tolerar el consumo de líquidos similares al agua. La creatinina sérica fue controlada diariamente y la eliminación de orina se evaluó cada 2h. La eliminación de orina mejoró significativamente y las dos cifras siguientes de creatinina sérica fueron de 0,8 y 0,6mg/dl (esta última equivalente a la cifra basal). Más adelante, en nuestra paciente se estableció un diagnóstico de diabetes mellitus, una enfermedad que representa un factor de riesgo importante para la LRA.
En función de su causa, la LRA abarca un espectro continuado de enfermedad que va desde los cuadros de afectación renal leve, que pueden ser reversibles a través de la identificación y la intervención terapéutica rápidas, hasta los cuadros de disfunción grave que se asocian a una mala evolución.
Las enfermeras poseen la cualificación necesaria para facilitar la prevención y el tratamiento de la LRA. ■
- •
Mantenimiento de la euvolemia
- •
Expansión volumétrica temprana y adecuada con soluciones cristaloides isotónicas
- •
Mantenimiento del control de la glucemia (110-149mg/dl) en los pacientes en situación clínica crítica
- •
Mantenimiento de una nutrición adecuada (20-30kcal/kg de peso corporal/día)
- •
Limitación del uso de diuréticos
- •
Evitación del uso de dopamina con dosis bajas
- •
Vigilancia de los niveles de aminoglucósidos
Fuente: Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO clinical practice guideline for acute kidney injury. Kidney Inter Suppl. 2012;2(1):1-138. http://www.kdigo.org/clinical_practice_guidelines/pdf/KDIGOAKI Guideline.pdf
Lisa-Mae Williams es directora de operaciones de teleasistencia y electrónicas en la UCI del Baptist Health South Florida, en Miami, Florida.
La autora agradece a su colega Connie Barden, RN/CNS, CCRN-E, CCNS la revisión experta del manuscrito y los comentarios ofrecidos a este respecto.
La autora declara no tener ningún conflicto de intereses económicos relacionados con este artículo.