Vamos a repasar los aspectos esenciales de las crisis o convulsiones de manera que usted pueda permanecer tranquilo y proporcionar unos cuidados efectivos.
VAMOS DIRECTAMENTE AL GRANO: la observación de un paciente que presenta una convulsión violenta puede tener un carácter muy alarmante con independencia de su profesión. Incluso si usted no ejerce en el área de neurología o de cuidados intensivos, probablemente va a tener que cuidar de algún paciente con otras necesidades de cuidados que presenta una convulsión. El conocimiento de los distintos tipos de crisis o convulsiones, de las razones por las que aparecen y de su tratamiento puede incrementar su confianza para reconocer la actividad epiléptica y para ofrecer los cuidados apropiados cuando sean necesarios. (véase el cuadro anexo Cómo cuidar de un paciente que presenta una convulsión.)
Aspectos básicos
En primer lugar, vamos a ver algunos de los aspectos básicos que se refieren a todos los tipos de convulsiones. Las convulsiones son descargas eléctricas súbitas, anómalas y excesivas que tienen lugar en el cerebro y que pueden causar alteraciones en el funcionalismo motor o del sistema nervioso autónomo, en el nivel de conciencia o en el sistema nervioso sensitivo. Son muchos los adultos que cumplen los criterios diagnósticos de algún trastorno convulsivo.
Las convulsiones pueden aparecer en cualquier momento a lo largo de la vida de una persona, y realmente aparecen en cualquier momento. Esta incertidumbre puede influir de manera muy importante en la vida del paciente, sobre aspectos como las relaciones íntimas e informales o el grado de independencia. En algunos países, los pacientes con trastornos convulsivos no pueden obtener el carné de conducir hasta que ha transcurrido un período de tiempo especificado sin convulsiones, generalmente entre 3 meses y 1 año, según el país.
El temor a la muerte, la vergüenza de tipo social y los traumatismos constituyen las preocupaciones más frecuentes de los pacientes que padecen epilepsia, una enfermedad neurológica en la que la existencia de una alteración cerebral da lugar a una actividad convulsiva recurrente. En comparación con el resto de la población general, los pacientes con epilepsia tienen más posibilidades de estar en paro, de permanecer solteros, de no tener hijos y de cometer suicidio.
No todas las convulsiones son de origen epiléptico
No todas las personas con convulsiones padecen epilepsia. Las convulsiones no epilépticas representan la respuesta a un estímulo que no se origina en el sistema nervioso central (SNC), como la abstinencia del alcohol, la fiebre, la hipoxia, la intoxicación por fármacos o drogas y los envenenamientos. Dado el número tan elevado de causas de las convulsiones no epilépticas, en este artículo nos centraremos en las convulsiones asociadas a la epilepsia.
Las convulsiones de origen epiléptico presentan una gran variación en su gravedad, desde episodios leves y completamente controlados hasta episodios de convulsiones múltiples que se mantienen incluso a pesar del tratamiento. Las convulsiones aparecen de manera impredecible; según cuál sea su causa subyacente, los pacientes pueden presentar un funcionalismo normal entre los episodios convulsivos o bien pueden padecer déficit neurológicos intensos en todo momento.
Los dos tipos básicos de convulsiones son las parciales y las generalizadas. Las convulsiones parciales se inician en una zona específica del cerebro y dan lugar a descargas focales que se pueden detectar. Estas convulsiones parciales son de 2 tipos: simples, en las que el paciente no llega a perder el conocimiento, y complejas, en las que el paciente queda inconsciente.
Por el contrario, las convulsiones generalizadas afectan a todo el cerebro desde el inicio de la propia convulsión hasta su final. Las crisis de ausencia (petit mal) y las crisis mioclónicas son cuadros que no cursan con una convulsión propiamente dicha. Las crisis tonicoclónicas (grand mal) sí se acompañan de movimientos convulsivos. En los casos en que una convulsión parcial se transforma en un tipo generalizado, con propagación difusa en toda la corteza cerebral, se denomina convulsión generalizada secundaria.
Usted debe estar al tanto de los pacientes que dicen presentar de manera súbita síntomas extraños como olor a tostada quemada, sensación como si le corrieran arañas por los brazos o percepción de cualquier otro olor, sabor o sensación de carácter extraño. Estas experiencias, denominadas auras, pueden anunciar una convulsión inminente.
La convulsión se denomina crisis o ictus y se continúa con un período denominado fase postictal. Si el paciente permanece consciente durante la fase postictal, posiblemente muestre confusión, fatiga y falta de conocimiento de los acontecimientos previos a la propia convulsión.
Pero veamos con mayor detenimiento los distintos tipos de crisis convulsivas.
Crisis parciales simples
Durante una crisis parcial simple el paciente es plenamente consciente pero no puede controlar lo que le está ocurriendo. A menudo los síntomas se corresponden con el lóbulo cerebral afectado y con los mecanismos que dependen del mismo.
La forma más habitual de determinar si una crisis convulsiva se origina en el cerebro es la monitorización mediante electroencefalograma (EEG) (se expone detalladamente más adelante). No obstante, hay algunos datos de carácter general que pueden ayudar al clínico a determinar la localización de origen.
El lóbulo temporal controla la memoria, la percepción del sonido y del olfato, y las emociones. Las alteraciones emocionales constituyen el síntoma principal asociado a las convulsiones del lóbulo temporal. Los pacientes pueden presentar una sensación intensa y súbita de temor o de felicidad. Incluso pueden percibir una sensación de déjà vu. La fase ictal suele ser breve, lo que hace difícil identificar la localización del foco convulsivo en un lóbulo cerebral específico a menos que se realice monitorización EEG continua o bien se lleve a cabo el EEG durante la propia convulsión.
Las crisis del lóbulo frontal se caracterizan por el movimiento de una extremidad o por las modificaciones en el habla. Los pacientes pueden señalar que sienten el giro repetido e involuntario de su cabeza hacia un lado o bien que su brazo o su mano muestran rigidez. También pueden presentar una marcha de tipo jacksoniano: movimientos motores anómalos que se inician en una zona pequeña, como los dedos de la mano, y que progresan al cabo de segundos o minutos hasta afectar a una zona mayor, como puede ser todo el brazo. Las sacudidas en la mano izquierda indican la existencia de actividad epiléptica en el lóbulo frontal derecho, y viceversa. Dado que el lóbulo frontal forma parte de la corteza cerebral relacionada con el habla, el paciente puede ser incapaz de hablar o puede repetir palabras continuamente.
Las crisis del lóbulo parietal se caracterizan por la percepción de hormigueos o de una sensación de calor en uno de los lados del cuerpo. En estas convulsiones también pueden aparecer movimientos del brazo y de la pierna. Los pacientes suelen señalar una sensación de entumecimiento o de hormigueos que dura unos pocos minutos y que finalmente desaparece durante la fase postictal.
Muchos pacientes con crisis del lóbulo occipital señalan la visión de destellos luminosos, bolas de fuego y colores brillantes que atraviesan la parte media de su campo visual.
Los pacientes que padecen cualquiera de las formas de crisis parcial simple pueden estar intensamente acongojados, especialmente en el caso de los niños. Usted debe utilizar una voz calmada tranquilizando al paciente y no dejarle solo. En ocasiones, la actividad de una convulsión parcial simple progresa hasta convertirse en una convulsión generalizada, de manera que hay que permanecer con el paciente hasta que se recupere por completo.
Cualquiera de los tipos de crisis convulsivas se puede continuar con una fase postictal durante la que el paciente muestra debilidad o parálisis a lo largo de un período breve de tiempo.
Crisis parciales complejas
El paciente que padece una crisis parcial compleja no puede responder adecuadamente a las órdenes y tampoco puede recordar el episodio a pesar de que durante el mismo parece que está consciente. Estas convulsiones se pueden originar en cualquier localización del cerebro, aunque lo hacen con mayor frecuencia en el lóbulo temporal y se caracterizan por automatismos o comportamientos automáticos involuntarios como el de masticado, el relamido de los labios, los movimientos repetidos de coger algo con las manos, los comportamientos extraños y las alucinaciones. Entre los comportamientos extraños están el desvestirse en público, comer la comida de los perros, la risa incontrolada y el vagabundeo durante horas.
No obstante, en algunos casos los síntomas de una crisis parcial (como los automatismos) puede ser pasados por alto a menos que el cuadro se convierta en una convulsión generalizada secundaria. Incluso la fase postictal que sigue a estas convulsiones parciales menores puede ser mínima o inexistente.
Cómo cuidar de un paciente que presenta una convulsión
En primer lugar, proteja al paciente pero sin aplicar medidas de restricción para prevenir la convulsión. Tome las medidas necesarias para proporcionarle intimidad respecto a los mirones. Quítele los objetos peligrosos que estén cerca. Usted debe adoptar una actitud amable para alejar al paciente de las escaleras y de otras zonas potencialmente peligrosas. Si fuera posible, ayúdele a colocarse en el suelo utilizando una almohadilla para proteger su cabeza. Si el paciente está en la cama del hospital, quítele las almohadas y levante las barandillas laterales.
Recuerde las medidas de reanimación y proteja las vías aéreas del paciente durante toda la convulsión. Afloje su ropa y quítele las gafas, si las utiliza. No debe colocar nada en su boca; así, se mantienen abiertas las vías aéreas y se impide que el paciente pueda deglutir o morder cualquier objeto que tenga en la misma. Permanezca con el paciente durante todo el tiempo que dure la convulsión, hasta comprobar que ha finalizado.
Después de la convulsión, y siempre que el paciente no haya padecido un traumatismo importante, permanezca a su lado para impedir que haya aspiración de secreciones. Es necesario mantener la permeabilidad de las vías aéreas. Si fuera necesario, debe realizar la aspiración en las mismas. Cuando el paciente se despierte, precisará reorientación.
Si después de la convulsión el paciente no muestra respiración o carece de pulso, debe iniciar las maniobras de reanimación cardiopulmonar.
Crisis generalizadas sin movimientos convulsivos
Crisis de ausencia (petit mal). El profesor envía una nota a casa acerca del bajo rendimiento escolar de un niño de 6 años de edad que además «parece que sueña despierto». El paciente pediátrico de 10 años de edad deja de hablar súbitamente en medio de una frase al tiempo que pone la mirada en blanco. El vecino de 8 años de edad presenta episodios repetidos de relamido de los labios y de parpadeo ocular. Éstos son los síntomas principales de las crisis de ausencia (petit mal) que afectan a menudo a niños entre los 4 años de edad y la adolescencia, aparecen sin aviso y conllevan un período breve y súbito de pérdida de la conciencia. El paciente no recuerda el episodio, no se cae e incluso puede continuar realizando algunas actividades, como montar en bicicleta. Estas crisis son a veces frecuentes; un paciente puede presentar incluso varios cientos de ellas al día. Sin embargo, generalmente no se diagnostican hasta que la propia actividad del niño hace que se evalúen con detalle; por ejemplo, si el profesor dice a los padres que el niño podría sufrir un trastorno por déficit de atención.
En los niños con crisis de ausencia muchas veces no se establece el diagnóstico de epilepsia hasta que estas crisis se transforman en crisis de grand mal en la edad adulta.
Crisis mioclónicas. Las crisis mioclónicas se caracterizan por períodos breves y súbitos de sacudidas de uno o varios grupos musculares. Las zonas afectadas van desde el dedo meñique hasta todo el tórax. Los movimientos de sacudida pequeños y rítmicos que duran unos pocos segundos pueden aparecer con mucha frecuencia o sólo una o dos veces. Estas crisis son más frecuentes en los niños y en los ancianos, y pueden desencadenarse por la fatiga. Dado que a menudo son poco intensas y graves, es frecuente que sean pasadas por alto. Tras el episodio, el paciente puede sentir dolorimiento o calambres en la zona afectada.
Crisis generalizadas con movimientos convulsivos
Las convulsiones tonicoclónicas (grand mal) no pasan inadvertidas. La actividad convulsiva tónica es un tipo de espasmo o contracción muscular en el que los brazos presentan flexión y las piernas extensión. La actividad convulsiva clónica alterna los espasmos de contracción y la relajación.
A menudo, las convulsiones tonicoclónicas aparecen sin signos de alarma. En los casos en que hay un aura, puede ser una simple sensación de depresión o de irritabilidad. En la fase tónica inicial de la convulsión, el paciente se cae súbitamente al suelo y muestra una flexión breve de la espalda seguida de una actitud de mirada fija. Los brazos pueden permanecer levantados, lo que indica que la fase tónica va a comenzar. Puede dar gritos o emitir quejidos debido a que expulsa el aire de los pulmones en una situación de espasmo intenso. Durante este período el paciente presenta alteraciones de la respiración y muestra cianosis. Puede perder el control de la vejiga y el recto, y sus pupilas aparecen dilatadas. Esta actividad convulsiva puede durar casi 30 s.
Las contracciones musculares durante la fase tónica se inician con una frecuencia de aproximadamente 8 espasmos por segundo y evoluciona lentamente con incremento de los espasmos hasta que afectan a todo el cuerpo. Los espasmos pueden ser muy violentos, el paciente puede presentar la cara muy contraída y también puede mostrar sangre en la boca si se ha mordido la lengua. Las secreciones se acumulan en la orofaringe. El paciente suda de manera profusa y presenta taquicardia e hipertensión.
A medida que la fase tónica evoluciona hacia la fase clónica de la convulsión, aparecen períodos de relajación muscular entre las contracciones musculares tónicas. Gradualmente, los períodos de relajación son cada vez mayores, hasta que finaliza la convulsión.
Durante la fase postictal, el paciente permanece muy quieto, con flaccidez muscular. El exceso de salivación puede dar lugar a una respiración con estridor, y puede haber también una obstrucción parcial de la vía respiratoria debido a la acumulación de secreciones o bien una obstrucción total causada por la lengua. Gradualmente, al cabo de minutos u horas, el paciente vuelve a tener conocimiento. Durante esta fase puede hablar, pero luego no va a recordar el episodio ni tampoco lo que ha dicho. Debido a su agotamiento, tras la convulsión puede dormir durante horas.
En ocasiones se despierta en una cama del hospital, confuso, preguntando qué es lo que hace allí, y con cefalea. Le duelen los músculos debido a los espasmos y puede haber padecido algún traumatismo importante a causa del episodio convulsivo. Dado que no recuerda la convulsión, usted deberá informarle de lo que ha pasado.
En muchos casos es posible el control de las convulsiones mediante un solo medicamento. En los pacientes en los que este tratamiento no es suficiente, se prescribe un segundo fármaco.
Diagnóstico de la actividad eléctrica
El primer paso para determinar si un paciente padece epilepsia es la historia clínica, que permite descartar otros trastornos que pueden simular una convulsión, como un síncope. Además del examen físico y neurológico completos, también se precisan pruebas analíticas para descartar las causas metabólicas más frecuentes de las convulsiones. Pueden ser necesarios estudios adicionales, como pruebas de imagen o la punción lumbar, para descartar otras alteraciones estructurales que pueden causar convulsiones, como los tumores cerebrales.
El EEG es la prueba diagnóstica de carácter más definitivo para la epilepsia y para identificar la localización de la crisis convulsiva (y del foco epiléptico, en los casos en que existe alguno y la crisis tiene lugar mientras se realiza el EEG). Idealmente, el EEG se debe realizar durante las primeras 24 h tras un cuadro de sospecha de crisis convulsiva. La sesión de registro puede durar únicamente 20-30 min, aunque algunos clínicos prefieren la realización de un registro continuo durante 24 h. El paciente debe permanecer en calma durante la realización del EEG debido a que el dispositivo de registro capta los movimientos, lo que puede dificultar la interpretación de los resultados.
El dispositivo de EEG puede no ser completamente preciso y en ocasiones pasa por alto la aparición de crisis convulsivas. Se pueden dar resultados falsamente negativos debido a que el paciente puede no padecer una crisis durante el registro.
Inventario de opciones terapéuticas
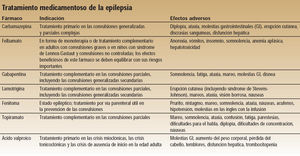
En los pacientes que han presentado convulsiones recurrentes de causa desconocida o debidas a procesos curables se recomienda el tratamiento farmacológico a largo plazo. El neurólogo selecciona los fármacos y las dosis según la edad y el peso del paciente, teniendo también en cuenta el tipo la frecuencia y la causa de las convulsiones. (véase el cuadro anexo Tratamiento medicamentoso de la epilepsia.) Para prevenir la toxicidad y reducir los riesgos de efectos adversos, las dosis iniciales son bajas y se incrementan progresivamente hasta el control adecuado de las convulsiones. En muchos casos las convulsiones se pueden controlar con un solo medicamento.
En los casos en que las crisis convulsivas persisten, se modifican la dosis y la frecuencia de administración del medicamento. Si esta medida tampoco es suficiente, se añade un segundo fármaco. Aproximadamente la tercera parte de los pacientes epilépticos no responde a la monoterapia y requiere un régimen combinado.
La causa más frecuente de convulsiones recurrentes en los pacientes que toman fármacos antiepilépticos es la falta de cumplimiento del tratamiento, de manera que usted tiene que enseñar al paciente la importancia de tomar la medicación. En concreto, los adolescentes no quieren ser percibidos como diferentes debido a que tienen que tomar diariamente la medicación, por lo que presentan un riesgo elevado de no cumplir el tratamiento. También hay que instruir a los pacientes respecto a los fármacos que no requieren receta, debido a que algunos pueden presentar interacciones con los medicamentos antiepilépticos.
Los posibles efectos adversos de los fármacos antiepilépticos son las náuseas, los vómitos y la diarrea. Para eliminar los efectos adversos menores, el clínico puede ajustar la dosis de los fármacos. En los casos de efectos adversos graves, puede cambiar a otro medicamento. La disminución progresiva de la dosis del medicamento que se va a retirar, al tiempo que se introduce el nuevo medicamento, impide la aparición de efectos de abstinencia importantes, como las convulsiones de rebote.
Un paciente que no ha presentado convulsiones durante 2 a 5 años, cuyo examen neurológico es normal y cuyo EEG también es normal, puede dejar de tomar el tratamiento antiepiléptico. Idealmente, el intento de retirada de la medicación debe efectuarse en algún período de su vida con riesgo bajo, como puede ser en el adolescente antes de que empiece a conducir, con objeto de minimizar las consecuencias de la posible recidiva de las convulsiones.
En algunos pacientes con convulsiones parciales complejas que no responden al tratamiento es necesaria la cirugía. Aunque las indicaciones quirúrgicas todavía son objeto de debate, la mayor parte de los neurólogos considera esta posibilidad terapéutica en los pacientes en que el tratamiento medicamentoso múltiple no permite el control de las convulsiones. Los avances recientes que han tenido lugar en la evaluación prequirúrgica y en las técnicas de microcirugía han hecho que el abordaje quirúrgico sea hoy en día más habitual y ofrezca mejores resultados que en épocas anteriores. Mediante la monitorización EEG y las técnicas de imagen de resonancia magnética o tomografía con emisión de positrones, el clínico puede detectar la zona cerebral específica que causa la actividad convulsiva. El objetivo de la cirugía es la extirpación de la zona localizada de tejido lesionado, manteniendo la mayor parte de tejido sano posible.
El procedimiento quirúrgico aplicado con mayor frecuencia en el tratamiento de las convulsiones parciales complejas es la lobectomía temporal. En esta intervención se extirpan pequeñas porciones del hipocampo (una parte del lóbulo temporal) del lado afectado. Aproximadamente el 70-80% de los pacientes intervenidos quirúrgicamente muestra la desaparición completa de las convulsiones, mientras que en el 20% se consigue una reducción de su frecuencia. Las complicaciones son infrecuentes, aunque en los pacientes intervenidos quirúrgicamente en el lóbulo temporal izquierdo pueden aparecer cuadros de pérdida de memoria y dificultades con el habla. En los casos graves de convulsiones generalizadas que no responden a tratamiento se puede realizar una extirpación del cuerpo calloso.
Otra opción terapéutica en los pacientes con epilepsia refractaria al tratamiento médico y que no son candidatos a la cirugía cerebral es la estimulación eléctrica del nervio vago, que es el nervio de mayor longitud del cuerpo humano. En este procedimiento, el neurocirujano realiza la implantación de un dispositivo similar a un marcapasos. Las derivaciones del mismo se envuelven alrededor del nervio vago izquierdo en la parte inferior del cuello, y se puede programar el dispositivo para que genere pulsos eléctricos intermitentes que estimulen el nervio vago e interrumpan la convulsión.
No obstante, la estimulación vagal puede producir efectos adversos como disnea, ronquera, tos y sensación de hormigueos en el cuello. Aproximadamente cada 5 años se precisa cirugía para sustituir las baterías del dispositivo de estimulación del nervio vago.
Estado epiléptico
A pesar del tratamiento medicoquirúrgico, algunos pacientes con epilepsia todavía presentan convulsiones y pueden desarrollar un cuadro potencialmente mortal denominado estado epiléptico. Este trastorno infrecuente se define como una actividad convulsiva continua que tiene una duración mayor de 30 min, o bien como un cuadro de convulsiones breves pero repetidas con alteración del nivel de conciencia entre las mismas. La actividad convulsiva sostenida puede dar lugar a disfunción cardiopulmonar, alteraciones metabólicas e hipertermia, que causan una lesión cerebral permanente.
En la tercera parte de los pacientes el estado epiléptico es desencadenado por causas de tipo fisiológico, como la abstinencia de fármacos, la toxicidad farmacológica, las alteraciones metabólicas los tumores del SNC, la epilepsia refractaria o los traumatismos craneoencefálicos. En estos casos es necesario el tratamiento de la causa subyacente; los fármacos antiepilépticos no pueden por sí mismos normalizar las alteraciones metabólicas. La mortalidad puede llegar a ser del 33%, según la gravedad del factor desencadenante.
Una tercera parte de los casos se debe a la falta de cumplimiento del tratamiento medicamentoso. Usted debe determinar la razón de que el paciente haya dejado de tomar la medicación y tiene que hacer todo lo posible para que reinicie el tratamiento con el mismo medicamento o con algún otro fármaco distinto. En estos pacientes el pronóstico suele ser bueno. Los casos restantes tienen una etiología desconocida y su pronóstico suele ser malo.
El tratamiento farmacológico principal del estado epiléptico consiste en la administración intravenosa de lorazepam en combinación con fenitoína o fosfenitoína. Si continúan las convulsiones después de la administración de estos medicamentos, puede ser necesaria la administración complementaria de fenobarbital o la anestesia mediante midazolam o propofol. Son necesarios en estos casos la monitorización EEG continua y el tratamiento durante varios días a semanas hasta que se controlan las convulsiones.
Vivir con la epilepsia
Si el paciente al que usted está cuidando muestra un trastorno convulsivo, debe hacer que el entorno que le rodea mientras permanece en el hospital sea lo más seguro posible. Esté alerta a la posible aparición de los signos de una convulsión inminente, como puede ser el hecho de que el paciente señale que presenta un aura. El paciente debe saber que tiene que evitar los factores desencadenantes, como la cafeína.
Infórmele respecto a sus medicamentos y aconséjele que evite los fármacos que no requieren receta a menos que su médico los haya aprobado; también le debe recomendar que utilice un brazalete de alerta médica. La familia del paciente debe saber cómo responder durante una convulsión. Es necesario recordar a todos los implicados que el paciente debe tomar duchas mejor que baños (por el riesgo de ahogamiento) y que debe evitar nadar solo.
Usted debe proporcionarle información acerca de los grupos de ayuda existentes, y asimismo tranquilizar al paciente y a su familia en el sentido de que la medicación y el control médico adecuados pueden controlar el trastorno convulsivo.
Objetivo general
Proporcionar al profesional de enfermería información básica acerca de los trastornos convulsivos y de su tratamiento.
Objetivos educativos
Tras la lectura de este artículo usted debe ser capaz de:
1. Identificar los distintos tipos de crisis convulsivas y convulsiones.
2. Definir los tratamientos de las convulsiones.
Meg Gambrell es profesional de enfermería clínica en la unidad de cuidados intensivos de neurociencia en el Duke University Medical Center en Durham, North Carolina, Estados Unidos, así como estudiante de doctorado en la University of North Carolina, en Chapel Hill. Nicole Flynn es profesional de enfermería clínica en la unidad de cuidados intensivos de neurología del Duke University Medical Center.
Las autoras de este artículo declaran que no tienen ninguna relación importante ni tampoco intereses económicos con ninguna de las compañías comerciales que pudieran guardar algún tipo de relación con esta actividad educativa.
WEB SELECCIONADAS
American Epilepsy Society http://www.aesnet.org
Epilepsy.com http://www.epilepsy.com
Family Caregiver Alliance http://www.caregiver.org/caregiver/jsp/content_node.jsp?nodeid=572
BIBLIOGRAFÍA SELECCIONADA
Braunwald, E., et al. (eds): Harrison's Principles of Internal Medicine, 15th edition. New York, N.Y., McGraw-Hill Professional, 2001.
Leppik, I.: Contemporary Diagnosis and Management of the Patient with Epilepsy, 5th edition. Newtown, Pa., Handbooks in Healthcare, 2001.