Los trastornos del control de los impulsos (TCI) son una complicación que puede aparecer en los pacientes con enfermedad de Parkinson (EP). Su presencia se ha relacionado con diversos factores y confiere tal gravedad clínica que obliga a realizar un abordaje específico y multidisciplinar. El objetivo de este estudio fue evaluar la frecuencia y los factores tanto clínicos como psicopatológicos asociados a su aparición.
MétodosEstudio transversal, descriptivo y analítico con una muestra de pacientes con EP a quienes se evaluó la presencia de algún TCI. Se administraron escalas clínicas para valorar la gravedad de la enfermedad, los rasgos de personalidad y diferentes síntomas psicopatológicos presentes en el momento de la valoración.
ResultadosLa muestra fue de 115 pacientes, de los cuales un 23,48% (n=27) presentaba algún TCI, siendo los más frecuentes la hipersexualidad en el 12,2% (n=14) y la ingesta compulsiva en el 10,1% (n=12). De los diferentes factores clínicos y psicopatológicos analizados, se asociaron con la presencia de TCI el tratamiento con agonistas dopaminérgicos (OR: 13,39), la edad de inicio más precoz de la enfermedad (OR: 0,92), una puntuación mayor en la escala UPDRS-I (OR: 1,93), la ansiedad como rasgo (OR: 1,05) y la impulsividad no planificada (OR: 1,13).
ConclusionesLos TCI son frecuentes en la EP. El tratamiento con agonistas dopaminérgicos es el factor de riesgo más importante. Niveles elevados de impulsividad y ansiedad en el momento de la valoración, así como una edad de inicio precoz, incrementan el riesgo. Sin embargo, los rasgos de personalidad previos no confieren un mayor riesgo.
Impulse control disorders (ICD) constitute a complication that may arise during the course of Parkinson's disease (PD). Several factors have been linked to the development of these disorders, and their associated severe functional impairment requires specific and multidisciplinary management. The objective of this study was to evaluate the frequency of ICDs and the clinical and psychopathological factors associated with the appearance of these disorders.
MethodsCross-sectional, descriptive, and analytical study of a sample of 115 PD patients evaluated to determine the presence of an ICD. Clinical scales were administered to assess disease severity, personality traits, and presence of psychiatric symptoms at the time of evaluation.
ResultsOf the 115 patients with PD, 27 (23.48%) displayed some form of ICD; hypersexuality, exhibited by 14 (12.2%), and binge eating, present in 12 (10.1%), were the most common types. Clinical factors associated with ICD were treatment with dopamine agonists (OR: 13.39), earlier age at disease onset (OR: 0.92), and higher score on the UPDRS-I subscale; psychopathological factors with a significant association were trait anxiety (OR: 1.05) and impulsivity (OR: 1.13).
ConclusionsICDs are frequent in PD, and treatment with dopamine agonists is the most important risk factor for these disorders. High impulsivity and anxiety levels at time of evaluation, and younger age at disease onset, were also linked to increased risk. However, presence of these personality traits prior to evaluation did not increase risk of ICD.
La enfermedad de Parkinson (EP) es la segunda enfermedad neurodegenerativa en frecuencia, clásicamente considerada como un trastorno motor secundario a la degeneración progresiva del sistema dopaminérgico nigroestriatal. Basadas en ello, las diferentes estrategias terapéuticas se han dirigido hacia el reemplazo de dicho déficit.
Con el paso del tiempo, se han ido describiendo una serie de efectos adversos relacionados con las terapias de sustitución. Por una parte, síntomas motores como las discinesias, fluctuaciones motoras, etc. y, por otra, efectos indeseados de naturaleza no motora, entre los que cabe destacar los trastornos psicóticos, los trastornos compulsivos (punding, walkabout, hobbysmo), el trastorno por dependencia de los fármacos dopaminérgicos o síndrome de disregulación dopaminérgica y los trastornos del control de los impulsos (TCI)1.
Los TCI presentan como rasgo definitorio y nuclear un incremento de la impulsividad. Esta se caracteriza por respuestas rápidas y poco planificadas ante estímulos internos y externos, con poca valoración de las consecuencias negativas tanto para el propio sujeto como para los demás2. En los TCI, la impulsividad se concreta en diferentes conductas que los definen. Así, se han descrito diferentes TCI en la población general, entre los que destacan la ludopatía, la ingesta impulsiva, la compra compulsiva, la hipersexualidad, la piromanía, la cleptomanía y el trastorno explosivo intermitente3. Otros trastornos, como la tricotilomanía, se encuentran a caballo entre los trastornos de la esfera impulsiva y los de la esfera compulsiva. Aunque clasificados tradicionalmente dentro de los TCI, el reciente DSM-V los incluye en el apartado de trastornos compulsivos4.
La prevalencia de los TCI en la EP es superior a la población general, situándose en torno al 8-28% de los pacientes, si bien oscila en función del tipo de muestra, la metodología utilizada y los criterios de definición de los TCI5–8. Se han postulado diversos factores de riesgo que contribuyen a su aparición. Destacan una vulnerabilidad biológica personal, los antecedentes psiquiátricos personales y familiares que cursen con impulsividad, el género masculino, la edad de inicio precoz de la EP y una mayor duración de la EP9–11. Recientemente, ha cobrado interés el estudio de la influencia de los tratamientos sustitutivos dopaminérgicos en la aparición de estos trastornos, habiéndose propuesto una relación entre estos tratamientos (levodopa y agonistas dopaminérgicos) y el desarrollo de algún TCI12,13. Aunque se ha descrito que el antecedente de un trastorno psiquiátrico que curse con impulsividad sería un factor de riesgo para el desarrollo de un TCI, muy pocos estudios han analizado la influencia previa de los rasgos de personalidad en esta asociación14.
El presente trabajo tiene como objetivos: 1) analizar la frecuencia de los diferentes TCI en una muestra de pacientes con EP, evaluados de forma específica para el diagnóstico de dichos trastornos, y 2) el estudio de la relación de estos con diferentes factores clínicos y psicopatológicos.
Sujetos y métodosSe trata de un estudio transversal, descriptivo y analítico, constituido por una muestra de pacientes diagnosticados de EP idiopática, reclutados de forma consecutiva desde las consultas externas de la Unidad de Trastornos del Movimiento del Hospital Universitario Vall d’Hebron. El periodo de inclusión de pacientes fue desde octubre del 2009 hasta mayo del 2013. Los criterios de inclusión fueron: estar diagnosticado de EP idiopática de acuerdo con los criterios del banco de cerebros del Reino Unido15, la ausencia de demencia (MMSE ≥ 26), dosis estable de la medicación antiparkinsoniana o psicofármacos en los últimos 3 meses y firma del consentimiento informado. Los criterios de exclusión fueron el no estar en condiciones de firmar el consentimiento informado, así como el no completar el protocolo del estudio.
A todos los sujetos incluidos se les realizó una exploración neurológica, llevada a cabo por un neurólogo especialista en trastornos del movimiento. Durante ella se determinó el cumplimiento de los criterios de inclusión y exclusión y se recogieron las características clínicas. La gravedad de la enfermedad se evaluó mediante la puntuación en la Escala unificada de la enfermedad de Parkinson (UPDRS) y el estadio de Hoehn-Yahr16. Asimismo, se recogió el tipo de terapia dopaminérgica recibida (agonistas dopaminérgicos [AD], levodopa [LD]) y la asociación con otros fármacos (IMAO-B, amantadina y antidepresivos). Se calculó la dosis equivalente de levodopa diaria (DEL) y la de AD (DEAD), según la metodología previamente descrita17.
Posteriormente y en un plazo menor a un mes, se procedió a realizar una valoración psiquiátrica. En esta se recogieron datos sociodemográficos y psicopatológicos. Los antecedentes psiquiátricos se analizaron a través de la administración de una entrevista clínica semiestructurada dirigida al diagnóstico de trastornos psiquiátricos del eje I (SCID-1) y II (SCID-2), según criterios del DSM-IV-TR18,19. Adicionalmente, se valoraron de forma individualizada los diferentes TCI utilizando la entrevista de Minnesota para los trastornos impulsivos20. Esta entrevista criba la presencia de juego patológico, tricotilomanía, cleptomanía, piromanía, trastorno explosivo intermitente, compra compulsiva y conducta sexual compulsiva. Para ello, realiza una pregunta inicial de cribado y, si es positiva, se completa la valoración a través de una serie de preguntas basadas en los criterios DSM-IV. Esta valoración fue confirmada con la aplicación por parte de un médico especialista en Psiquiatría de una exploración con el fin de confirmar la presencia de criterios diagnósticos de cada trastorno. El diagnóstico solo se estableció si el sujeto además cumplía los criterios del DSM-IV-TR para el diagnóstico de ludopatía, ingesta compulsiva, piromanía, trastorno explosivo intermitente, tricotilomanía y cleptomanía, los criterios propuestos por Voon et al. (2006) para la hipersexualidad, los criterios propuestos por McElroy et al. (1994) para la compra compulsiva y los propuestos por Young (2004) para la adicción a Internet21–23.
La personalidad se evaluó con el Cuestionario de personalidad de Zuckerman-Kuhlman (ZKPQ), desarrollado para medir las dimensiones de personalidad que constituyen el Modelo de los cinco factores alternativos24. Está compuesto por 5 escalas junto con una adicional de infrecuencia, que miden 5 dimensiones básicas de personalidad, a partir de una conceptualización psicobiológica de la misma. Estas dimensiones son: neuroticismo-ansiedad, actividad, sociabilidad, impulsividad-búsqueda de sensaciones y agresividad-hostilidad. También tiene una escala de infrecuencia, la cual solo debe usarse para detectar inatención en la tarea o como una medida de validez de las respuestas.
Los diferentes síntomas psicopatológicos presentes en el momento de la valoración se analizaron utilizando escalas específicas recomendadas para la EP. En concreto, la sintomatología depresiva se evaluó mediante la Escala de depresión de Hamilton (HAM-D)25. La gravedad de los síntomas ansiosos se investigó por medio del Inventario de ansiedad (rasgo-estado) de Spielberger (STAI)26. La impulsividad se evaluó a través de la Escala de impulsividad de Barrat (BIS-11)27, la cual valora la impulsividad total y 3 de sus dimensiones (cognitiva, motora y no planificada). Finalmente, la compulsividad se valoró con el Inventario de obsesiones y compulsiones de Maudsley28.
Análisis de datosLos análisis estadísticos se llevaron a cabo mediante el paquete estadístico PASW versión 17 para Windows (IBM Corp, Nueva York, Estados Unidos). Las variables cuantitativas se resumieron mediante la media±desviación estándar o mediana (rango intercuartílico) en su defecto, mientras que las variables categóricas se expresaron mediante porcentaje (n).
Para analizar la presencia de diferencias entre los pacientes con TCI y sin ellos, se realizó un análisis univariante utilizando los test t-de Student en el caso de variables cuantitativas y la Chi-cuadrado para las variables categóricas, aplicando el test exacto de Fisher cuando fue necesario. Para reducir el error tipo I y II, las comparaciones múltiples fueron corregidas con el método de Benjamini-Hochberg [pm= p (m+1)/2m]29.
Por último, aquellas variables que resultaron estadísticamente significativas en el análisis univariante se introdujeron en un análisis de regresión logística con el método de exclusión secuencial, para analizar, por un lado, cuáles de las variables clínicas y, por otro, cuáles de las psicopatológicas se relacionaban con la presencia de un TCI.
El estudio fue aprobado por el Comité Ético del hospital y la investigación se realizó según las recomendaciones vigentes de la Declaración de Helsinki de la Asociación Médica Mundial para investigación con seres humanos.
ResultadosLa muestra fue de 115 pacientes con una edad media de 63,16±9,06 años, de los cuales el 63,5% (n=73) eran varones. La duración mediana de la enfermedad fue 37,1 (18,1-78,2) meses. La mediana de la puntuación obtenida en la parte III de la escala UPDRS fue de 19 (15,0-23,0).
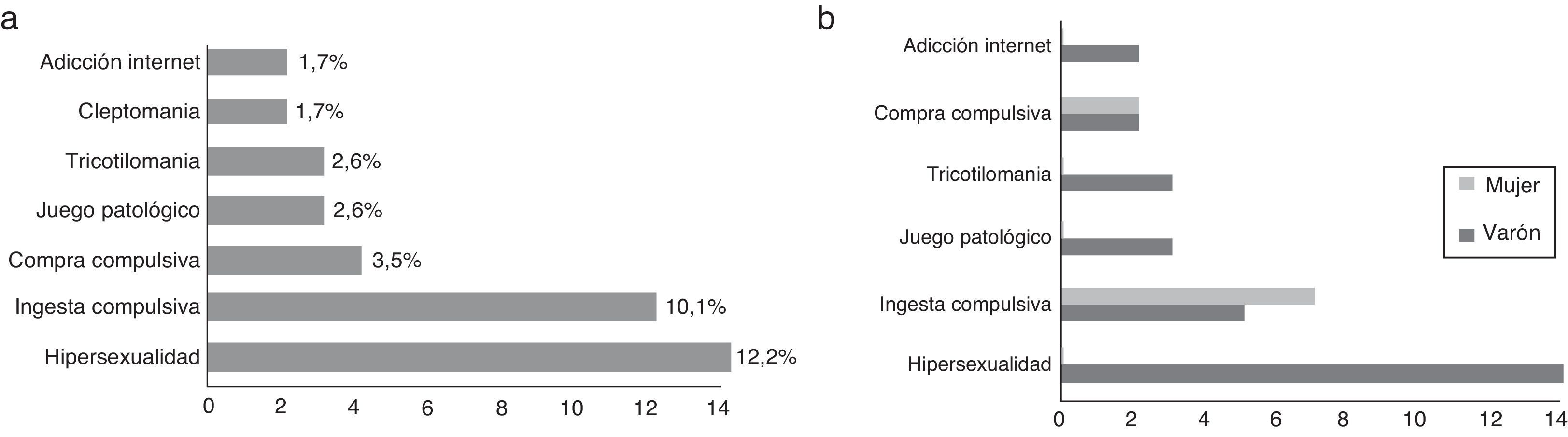
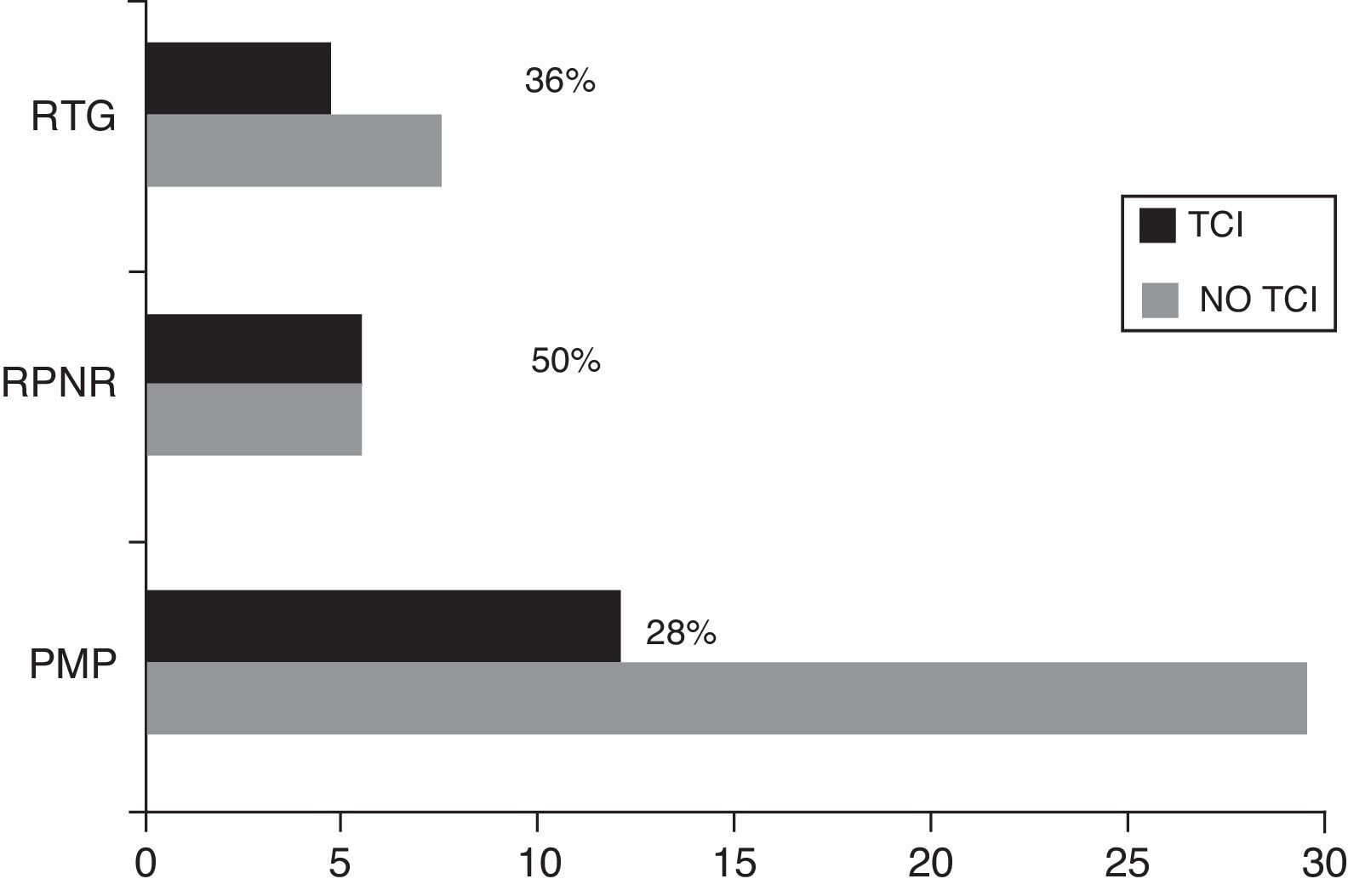
La prevalencia de TCI en la muestra estudiada resultó del 23,48% (n=27), con un 74,07% (n=20) de varones en este grupo. Del total de pacientes con TCI, un 63,0% (n=17) presentaban un único subtipo de TCI, un 22,2% (n=6) 2 y un 14,8% (n=4) 3 o más. De los diferentes subtipos de TCI estudiados, los 2 más frecuentes eran la hipersexualidad 12,2% (n=14) y la ingesta compulsiva 10,1% (n=12) (fig. 1a). Cabe destacar una diferente distribución de subtipos de TCI en función del género, con un claro predominio de varones en la hipersexualidad y la ludopatía y un discreto predominio de mujeres en la ingesta compulsiva y compra compulsiva (fig. 1b).
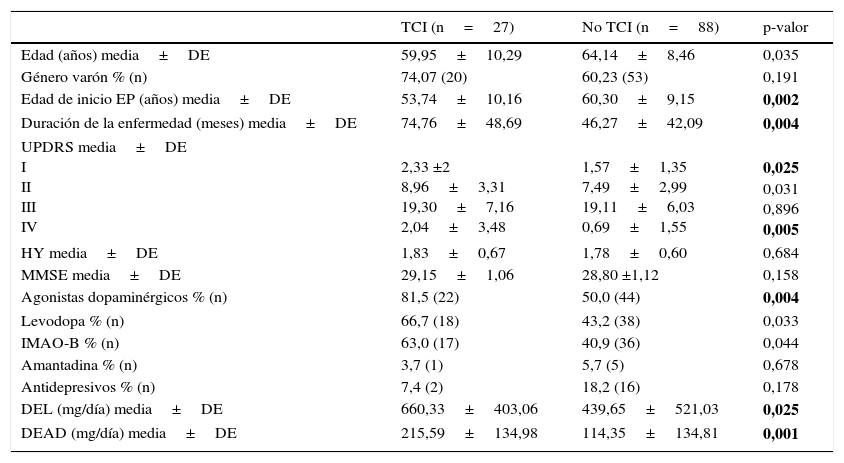
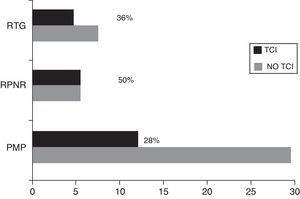
Con relación a la terapia sustitutiva dopaminérgica, el 21,74% pacientes (n=25) recibía monoterapia con AD, el 13,04% (n=15) solo LD, el 47,83% (n=55) recibía terapia combinada con ambos tratamientos y el 29,6% (n=34) eran pacientes «de novo» y no había iniciado ningún tipo de terapia. Con relación a otros tratamientos, el 46,1% (n=53) recibían tratamiento con IMAO-B, el 6,1% (n=7) con amantadina y el 15,7% (n=18) con antidepresivos. Los pacientes con algún TCI estaban más frecuentemente en tratamiento sustitutivo (TCI: 92,6% [n=25]; no TCI: 63,6% [n=56]; X2=8,32; p=0,004). En la tabla 1 se describe el tipo de fármacos que recibían los pacientes, considerando la presencia de algún TCI. En cuanto a la combinación de fármacos, los pacientes con algún TCI recibían más frecuentemente la combinación de AD con levodopa (TCI: 59,3% [n=16]; no TCI: 29,5% [n=26]; X2=7,87; p=0,005). Se realizó un subanálisis en el que se comparó la frecuencia de presentar algún TCI teniendo en cuenta los distintos AD utilizados (pramipexol, ropinirol y rotigotina), sin encontrar diferencias significativas entre ellos (28 vs. 50 vs. 36%; p=0,384) (fig. 2).
Variables demográficas y clínicas
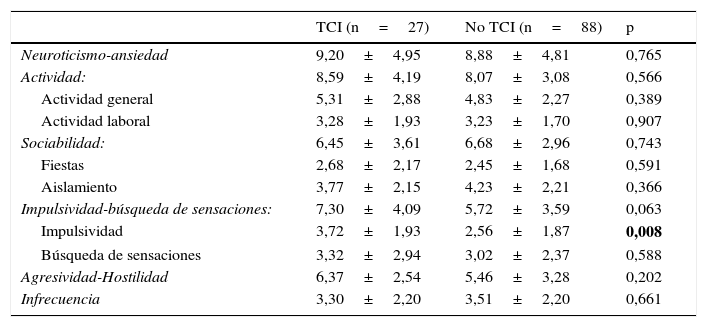
| TCI (n=27) | No TCI (n=88) | p-valor | |
|---|---|---|---|
| Edad (años) media±DE | 59,95±10,29 | 64,14±8,46 | 0,035 |
| Género varón % (n) | 74,07 (20) | 60,23 (53) | 0,191 |
| Edad de inicio EP (años) media±DE | 53,74±10,16 | 60,30±9,15 | 0,002 |
| Duración de la enfermedad (meses) media±DE | 74,76±48,69 | 46,27±42,09 | 0,004 |
| UPDRS media±DE I II III IV | 2,33 ±2 8,96±3,31 19,30±7,16 2,04±3,48 | 1,57±1,35 7,49±2,99 19,11±6,03 0,69±1,55 | 0,025 0,031 0,896 0,005 |
| HY media±DE | 1,83±0,67 | 1,78±0,60 | 0,684 |
| MMSE media±DE | 29,15±1,06 | 28,80 ±1,12 | 0,158 |
| Agonistas dopaminérgicos % (n) | 81,5 (22) | 50,0 (44) | 0,004 |
| Levodopa % (n) | 66,7 (18) | 43,2 (38) | 0,033 |
| IMAO-B % (n) | 63,0 (17) | 40,9 (36) | 0,044 |
| Amantadina % (n) | 3,7 (1) | 5,7 (5) | 0,678 |
| Antidepresivos % (n) | 7,4 (2) | 18,2 (16) | 0,178 |
| DEL (mg/día) media±DE | 660,33±403,06 | 439,65±521,03 | 0,025 |
| DEAD (mg/día) media±DE | 215,59±134,98 | 114,35±134,81 | 0,001 |
Tras la corrección de Benjamini-Hochberg, Pm≤0,026.
DEAD: dosis equivalente de agonistas dopaminérgicos diaria; DELD: dosis equivalente de levodopa diaria; HY: estadio de Hoehn-Yahr; IMAO-B: inhibidores de la monoaminooxidasa B; MMSE: Minimental state examination; UPDRS: Escala unificada de la enfermedad de Parkinson.
En negrita, diferencias estadísticamente significativas.
En el análisis univariante relativo a las variables sociodemográficas y clínicas (tabla 1), se obtuvieron diferencias estadísticamente significativas en edad de inicio de la enfermedad, duración de la enfermedad, subescalas I y IV de la escala UPDRS, tratamiento con AD, DEL y DEAD.
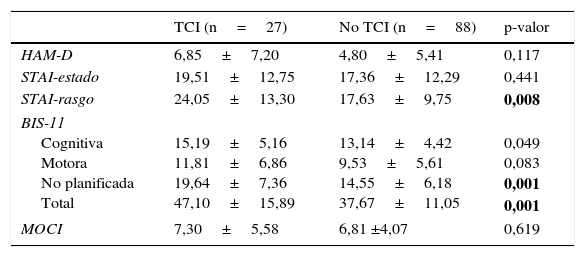
Respecto a las características de personalidad, los pacientes con algún TCI presentaban mayor puntuación en impulsividad (p = 0,008) en el ZKPQ. No había diferencias entre los 2 grupos en el resto de dimensiones de personalidad (tabla 2). Por otra parte, con relación al resto de variables psicopatológicas, los pacientes con algún TCI presentaban mayor puntuación en las escalas de ansiedad como rasgo e impulsividad (BIS total y no planificada) (tabla 3).
Puntuación de las diversas dimensiones de la personalidad en el cuestionario ZKPQ
| TCI (n=27) | No TCI (n=88) | p | |
|---|---|---|---|
| Neuroticismo-ansiedad | 9,20±4,95 | 8,88±4,81 | 0,765 |
| Actividad: | 8,59±4,19 | 8,07±3,08 | 0,566 |
| Actividad general | 5,31±2,88 | 4,83±2,27 | 0,389 |
| Actividad laboral | 3,28±1,93 | 3,23±1,70 | 0,907 |
| Sociabilidad: | 6,45±3,61 | 6,68±2,96 | 0,743 |
| Fiestas | 2,68±2,17 | 2,45±1,68 | 0,591 |
| Aislamiento | 3,77±2,15 | 4,23±2,21 | 0,366 |
| Impulsividad-búsqueda de sensaciones: | 7,30±4,09 | 5,72±3,59 | 0,063 |
| Impulsividad | 3,72±1,93 | 2,56±1,87 | 0,008 |
| Búsqueda de sensaciones | 3,32±2,94 | 3,02±2,37 | 0,588 |
| Agresividad-Hostilidad | 6,37±2,54 | 5,46±3,28 | 0,202 |
| Infrecuencia | 3,30±2,20 | 3,51±2,20 | 0,661 |
Tras la corrección de Benjamini-Hochberg, Pm≤0,027.
Resultados expresados como media±DE.
En negrita, diferencias estadísticamente significativas.
Psicopatología actual
| TCI (n=27) | No TCI (n=88) | p-valor | |
|---|---|---|---|
| HAM-D | 6,85±7,20 | 4,80±5,41 | 0,117 |
| STAI-estado | 19,51±12,75 | 17,36±12,29 | 0,441 |
| STAI-rasgo | 24,05±13,30 | 17,63±9,75 | 0,008 |
| BIS-11 Cognitiva Motora No planificada Total | 15,19±5,16 11,81±6,86 19,64±7,36 47,10±15,89 | 13,14±4,42 9,53±5,61 14,55±6,18 37,67±11,05 | 0,049 0,083 0,001 0,001 |
| MOCI | 7,30±5,58 | 6,81 ±4,07 | 0,619 |
Tras la corrección de Benjamini-Hochberg, Pm≤0,028.
Resultados expresados como media±DE.
BIS-11: Escala de impulsividad de Barratt; HAM-D: Escala Hamilton de depresión; MOCI: Inventario de obsesiones y compulsiones de Maudsley; STAI: Inventario de ansiedad estado-rasgo.
En negrita, diferencias estadísticamente significativas.
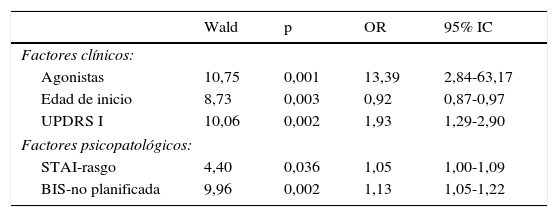
En el análisis multivariante mediante regresión logística, se obtuvieron como factores clínicos relacionados con mayor riesgo de padecer algún TCI la edad de inicio de la EP, la UPDRS-I y el tratamiento con AD. Respecto a los factores psicopatológicos, la ansiedad rasgo (STAI-rasgo) y la impulsividad no planificada fueron los que se relacionaron significativamente con los TCI. El tratamiento con AD fue el factor de riesgo con mayor asociación, con una odds ratio de 13,39 (tabla 4).
Modelos de regresión logística entre las diferentes variables clínicas y psicopatológicas y la presencia de algún TCI
| Wald | p | OR | 95% IC | |
|---|---|---|---|---|
| Factores clínicos: | ||||
| Agonistas | 10,75 | 0,001 | 13,39 | 2,84-63,17 |
| Edad de inicio | 8,73 | 0,003 | 0,92 | 0,87-0,97 |
| UPDRS I | 10,06 | 0,002 | 1,93 | 1,29-2,90 |
| Factores psicopatológicos: | ||||
| STAI-rasgo | 4,40 | 0,036 | 1,05 | 1,00-1,09 |
| BIS-no planificada | 9,96 | 0,002 | 1,13 | 1,05-1,22 |
BIS-11: Escala de impulsividad de Barratt; IC: intervalo de confianza; OR: odds ratio; STAI: Inventario de ansiedad estado-rasgo; UPDRS: Escala unificada de la enfermedad de Parkinson.
En este trabajo se ha observado que los TCI son una complicación frecuente en la EP. De forma similar a los resultados descritos en otros estudios, el factor que más se asociaba con la presencia de un TCI era estar en tratamiento con AD. Algunas características clínicas y psicopatológicas también incrementaban el riesgo. Concretamente, una menor edad en el momento de inicio de la enfermedad y una mayor ansiedad e impulsividad en el momento de la valoración eran los principales factores.
Diferentes estudios han señalado que los TCI en los pacientes con EP son más frecuentes que en la población general30. Los datos de prevalencia oscilan en los diferentes trabajos22,31, siendo la encontrada en nuestra muestra (23%) similar a la descrita en 2 estudios recientes de Pontone et al. (2006) y Pérez-Lloret et al. (2012)11,32. En el estudio DOMINION, cuya solidez radica en el hecho de ser el trabajo publicado con una muestra más amplia, la prevalencia fue del 14%9. La obtención de una frecuencia mayor en nuestro estudio podría ser debida a que se trata de una muestra hospitalaria obtenida en un centro de tercer nivel, al que tal vez son derivados casos de mayor complejidad o de inicio más temprano, lo que puede haber interferido en la frecuencia de TCI mediante un sesgo de selección. Por otra parte, cabe resaltar que se ha realizado una búsqueda dirigida del diagnóstico mediante una entrevista clínica semiestructurada y la confirmación posterior a través de una evaluación clínica realizada por un psiquiatra especialista, hecho que también podría justificar, en parte, las diferencias entre la frecuencia obtenida en nuestro estudio y lo relatado en la literatura, en donde frecuentemente el diagnóstico se ha realizado a partir de cuestionarios autoaplicados33,34.
En cuanto a la asociación entre los diferentes subtipos de TCI y el género, la mayor relación entre el juego patológico y la hipersexualidad con el género masculino y la ingesta compulsiva y compra compulsiva con el género femenino se ha descrito previamente9,35. Estos datos replican lo observado en la población general y son compatibles con la conceptualización de los TCI como enfermedades asociadas a una mayor impulsividad, cuya forma de expresión varía en función de diferentes factores culturales, de género o de accesibilidad al estímulo (p. ej. casinos o salones recreativos)36,37. Estos mismos factores también justificarían la mayor prevalencia de diferentes tipos de TCI en función del país de origen de la muestra. Así, en nuestro trabajo los TCI más frecuentes eran la hipersexualidad y la ingesta compulsiva, hecho que coincide con los datos obtenidos en una muestra francesa32. No obstante, estudios realizados con pacientes de Canadá y EE. UU. mostraron una mayor frecuencia de ludopatía y compra compulsiva9, en una muestra italiana era más frecuente la ludopatía e hipersexualidad8 y en una muestra mejicana la ingesta compulsiva37.
La asociación entre la aparición de un TCI y la terapia sustitutiva dopaminérgica se ha descrito previamente9. Existen diferentes hipótesis explicativas de este hecho. La más aceptada es la que considera que los TCI aparecen como consecuencia de la interacción entre el tratamiento sustitutivo dopaminérgico y la degeneración neuronal asimétrica de la sustancia negra38. Así, la región ventral de la sustancia negra pars compacta (SNPC) proyecta al caudado y putamen dorsolaterales, regiones implicadas en la actividad motora que están especialmente afectadas en la EP39. La dopamina necesaria para compensar el déficit en esta zona actuaría también sobre la SNPC dorsal, la cual estaría más preservada40. Esta región está próxima al área tegmental ventral e inerva estructuras límbicas. Por ello, su sobrestimulación se asociaría a la aparición de diferentes síntomas psicopatológicos, entre ellos, los TCI41. Considerando esta hipótesis explicativa, la aparición de un TCI estaría más en relación con la interacción entre el tratamiento y la evolución de la enfermedad que con el hecho de padecer EP en sí. Esta observación también se apoyaría en la constatación, en diferentes estudios, de que los pacientes con EP «de novo» y sin tratamiento no tienen más TCI que los controles sanos7,42. En nuestro trabajo, de forma congruente con esta hipótesis, había un mayor porcentaje de pacientes en tratamiento farmacológico en el grupo con algún TCI.
Recientemente, ha cobrado interés la asociación diferencial de los TCI con los diferentes tratamientos sustitutivos5. En línea con lo descrito en este trabajo, se ha indicado que los TCI serían más frecuentes en los pacientes tratados con AD43, habiéndose considerado estos como uno de los principales factores de riesgo. Una de las hipótesis explicativas sería que esta asociación derivaría de la mayor afinidad de estos fármacos por los receptores dopaminérgicos D3, los cuales están principalmente localizados en las regiones límbicas44,45. Adicionalmente, estos receptores han sido relacionados con los mecanismos de la adicción y se han propuesto como diana terapéutica en estos trastornos46. En algunos trabajos también se ha indicado que la vía y posología de administración de estos fármacos podrían influir en el riesgo. Así, en algunos estudios se ha propuesto que los mecanismos de liberación sostenida, que permiten una estimulación continua de los receptores, favorecerían la aparición de TCI37. Por otro lado, se ha descrito que el tratamiento vía oral conllevaría un riesgo mayor que el tratamiento transdérmico (rotigotina)47. No obstante, en nuestro trabajo no hemos encontrado una asociación específica con ningún tipo de AD. Sin embargo, este análisis no era uno de los objetivos del presente estudio y probablemente el hallazgo pudiera estar influido por una falta de potencia. Por lo tanto, esta observación, aunque coincide con la de otros trabajos, debería confirmarse con un estudio diseñado específicamente para detectar diferencias entre todos los diferentes AD comercializados actualmente9.
La observación de que los pacientes con un TCI en el momento de la valoración presentan mayor puntuación en la UPDRS-I, más impulsividad, especialmente no planificada, y ansiedad-rasgo apoya los resultados de estudios previos6,14. Así, una mayor sintomatología ansiosa e impulsiva se han relacionado con una prevalencia superior de TCI. Los niveles elevados de ansiedad podrían indicar que la disfunción serotoninérgica presente en la EP también podría estar implicada en la etiopatogenia de los TCI en esta enfermedad48. Adicionalmente, existen estudios en otros contextos que han relacionado la impulsividad con un déficit serotoninérgico49.
En el presente trabajo se analiza por primera vez la influencia de la personalidad en la presencia de algún TCI siguiendo el marco teórico del Modelo de los cinco factores alternativos, propuesto por Zuckerman50. Resulta interesante la observación de que, aunque los pacientes con TCI tienen una puntuación mayor en la dimensión impulsividad del ZKPQ, esta no permanece como un factor que incremente el riesgo en el análisis multivariante. El hecho de que el modelo de personalidad aplicado evalúe los rasgos no patológicos de personalidad con una conceptualización psicobiológica y discrimine entre impulsividad y búsqueda de sensaciones podría justificar las diferencias encontradas con respecto a trabajos que aplican otros modelos teóricos14. La no diferenciación entre estas 2 facetas de la impulsividad podría haber confundido algunos resultados22. Nuestras observaciones muestran que una mayor impulsividad como rasgo normal de personalidad no confiere un riesgo incrementado de desarrollo de TCI en estos pacientes. Apoyando hipótesis previas, el tratamiento con fármacos dopaminérgicos incrementaría la impulsividad en algunos pacientes y ello redundaría en la aparición de los TCI51.
Los datos de este estudio indican que diferentes factores clínicos y psicopatológicos presentes en el momento de la valoración se asocian a un mayor riesgo de TCI en la EP. Adicionalmente, se puede proponer que la personalidad previa no discriminaría cuáles son los pacientes con más riesgo de presentar estos trastornos. Otros factores genéticos y neuroendocrinos deberían investigarse para poder conocer «a priori» cuáles son los pacientes con un mayor riesgo.
Conflictos de interesesLos autores declaran no tener conflictos de intereses relacionados con este trabajo.
Este trabajo se presentó parcialmente como comunicación oral en la LXV Reunión Anual de la Sociedad Española de Neurología.