El espasmo hemifacial (EHF) es un trastorno caracterizado por contracciones involuntarias y paroxísticas clónicas de un lado de la cara. La presentación suele ser gradual, comenzando por el músculo orbicularis oculi, involucrando progresivamente a los músculos de la hemifacies inferior. Aunque el diagnóstico es fundamentalmente clínico, es preciso descartar una malformación vascular o tumor a nivel de la salida del séptimo par craneal (VII-PC) en el troncoencéfalo mediante resonancia magnética (RM) cerebral y angiorresonancia (angio-RM)1. La mayoría corresponden a formas primarias. La compresión de la raíz del VII-PC por la arteria cerebelosa anterioinferior (AICA)1,2 es la causa más frecuente, aunque se ha descrito compresión por venas3, otras variantes anatómicas4 o causas secundarias a lesiones troncoencefálicas o anomalías arteriovenosas. Existen dos teorías que explican este fenómeno. La teoría periférica propone que la irritación crónica del núcleo o segmento proximal produce una desmielinización de los axones generando una transmisión efáptica de los impulsos y una descarga anormal excesiva del nervio facial. La hipótesis central considera que la irritación del nervio facial periférico induce una actividad aferente excesiva (antidrómica) generando una reorganización funcional de las sinapsis dentro del núcleo facial, produciendo descargas anormales desde el núcleo1.
En relación con el tratamiento, la quimiodenervación mediante toxina botulínica es de elección por su perfil de eficacia y seguridad, aunque requiere administración periódica y no está exenta de efectos adversos. La toxina botulínica A (TBA) inhibe la liberación de acetilcolina mediada por canales de calcio en la unión neuromuscular a través de su interacción con la proteína SNAP25, proteína que interviene en la fusión de las vesículas y liberación de acetilcolina. Esto conduce a una denervación química local produciendo una parálisis muscular transitoria y reversible. El único tratamiento definitivo y de elección en casos severos o refractarios es la descompresión microvascular. En este sentido, la medicación oral ha sido reservada para las formas leves, en pacientes que no desean toxina o que no son candidatos a cirugía. Se han realizado ensayos terapéuticos con diferentes antiepilépticos (FAE) como carbamazepina (CBZ), gabapentina (GBP) o clonazepam, anticolinérgicos o neurolépticos con resultados inconsistentes1,5.
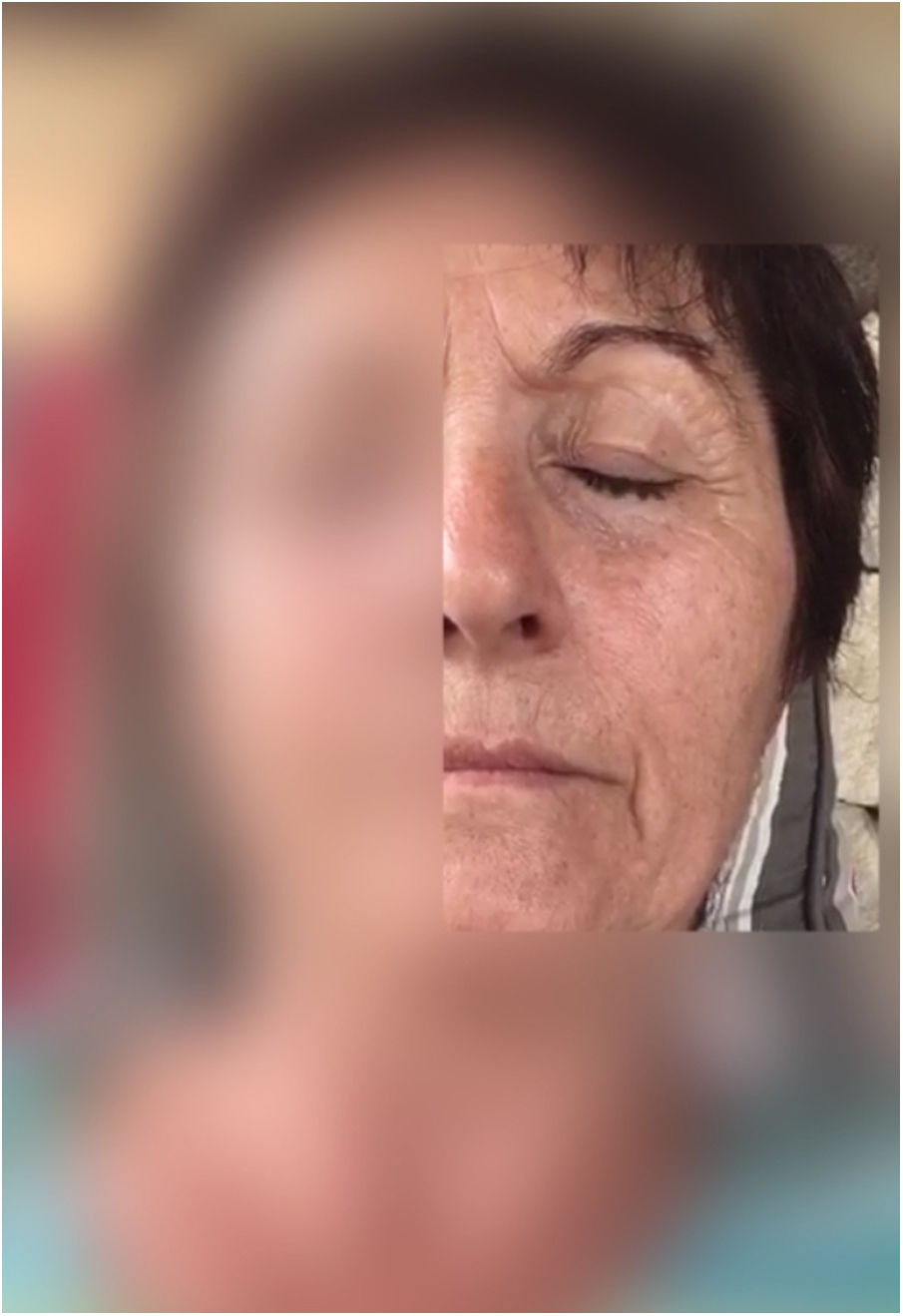
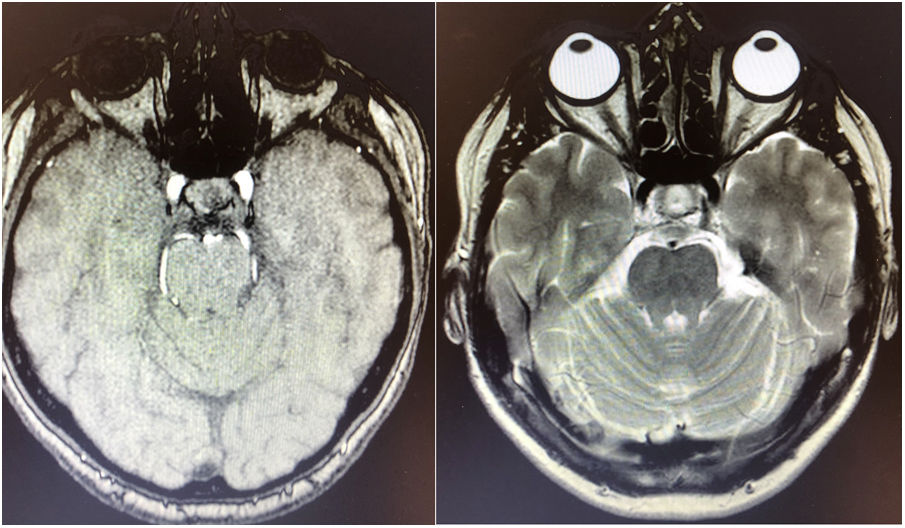
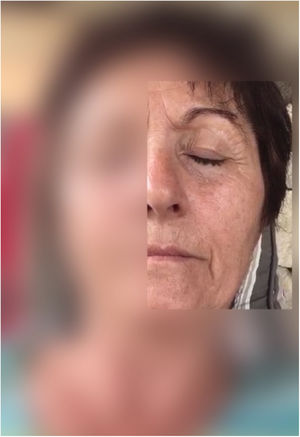
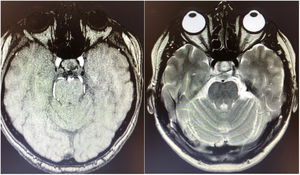
Describimos el caso de una paciente de 68 años sin antecedentes de interés que presentaba contracciones breves y paroxísticas en hemifacies izquierda involucrando músculo orbicularis oculi, levator anguli oris y mentalis (fig. 1, vídeo 1). El estudio mediante RM y angio-RM cerebral descartó causa secundaria (fig. 2). Se ensayó tratamiento en monoterapia con acetato de eslicarbazepina (ESL) 800mg en dosis única y tras presentar respuesta clínica se aumentó la dosis hasta 1.200mg consiguiendo una resolución completa de los síntomas y tolerancia excelente.
RM cerebral. En la parte de la izquierda se presenta corte axial con imagen potenciada en T1 con contraste y a la derecha corte axial con imagen potenciada en T2 a nivel de la protuberancia. No se identificaron malformaciones arteriovenosas ni lesiones estructurales en el ángulo pontocerebeloso.
Hasta la fecha no se han descrito casos de EHF que hayan respondido a ESL. En la literatura encontramos casos de pacientes con discinesia paroxística cinesigénica6–9, corea10 o EHF secundario a mucopolisacaridosis-tipo-II11 tratadas con éxito mediante CBZ. Por otro lado, ESL ha sido empleada con éxito en el tratamiento de paroxismos vestibulares tras fracaso de GBP12. ESL es un fármaco antiepiléptico de tercera generación aprobado por la European Medicine Agency en 2009, por la Food and Drug Administration en 2013 y comercializado en España desde febrero de 201113. Actualmente está indicado como monoterapia en el tratamiento de crisis de inicio focal con o sin generalización secundaria en adultos con epilepsia o como terapia adyuvante13,14.
ESL, CBZ y oxcarbacepina (OXC) pertenecen a la familia de las dibenzazepinas. De forma característica, ESL interacciona de forma selectiva con el estado inactivo de los canales de sodio voltaje dependientes (CSVD) a través de su inactivación lenta (a diferencia de CBZ u OXC) e inhibe las corrientes HCaV3.2 con mayor afinidad que CBZ. Aunque estos fármacos no tienen indicación en el tratamiento del dolor neuropático cefaleas o neuralgias, se utilizan en la práctica clínica habitual fuera de indicación. Existen trabajos con buenos resultados en el tratamiento de neuralgia del trigémino (NT), postherpética u otras neuralgias craneales mediante ESL13, encontrando tasas de respuesta en NT del 88,9%. En la NT se produce una desmielinización de fibras A-δ y se cree que los paroxismos dolorosos son resultado de posdescargas ectópicas en axones dañados, desencadenados y amplificados por conducción efáptica y posdescargas cruzadas transmitidas por fibras aferentes A-β tras estímulos sensitivos triviales. La ESL a través de su acción inhibitoria sobre los CSVD en fase de inactivación lenta suprimiría las descargas ectópicas de las fibras hiperexcitables. Esta teoría podría extrapolarse al caso del EHF cuyo mecanismo fisiopatogénico es similar al de la NT15. Aunque son precisos más estudios, consideramos que la ESL podría ser una alternativa eficaz en el tratamiento del EHF.
Aspectos éticosEste proyecto cumple los principios éticos de la Declaración de Helsinki. No requiere la participación del paciente ni la solicitud de pruebas o técnicas invasivas. No se realizan actividades fuera de la actividad asistencial. La paciente dio su consentimiento y aceptó el uso de las imágenes y la información del caso con fines de enseñanza e investigación.
FinanciaciónNinguna.
Conflicto de interesesNinguno.
A la paciente por presentar su conformidad y colaboración para la publicación de este artículo.