Los síntomas motores de la enfermedad de Parkinson complican tempranamente la calidad de vida del paciente. Un correlato objetivo es, a veces, dificultoso. El sistema tipo Holter consiste en sensores inerciales externos, giroscopios y acelerómetros, capaces de detectar y medir el estado motor del paciente.
ObjetivoReportar la experiencia con esta herramienta en pacientes de nuestro hospital y analizar la información provista en relación con lo relatado por los pacientes.
Materiales y métodosSe estudiaron retrospectivamente los resultados de estos estudios realizados en pacientes con enfermedad de Parkinson en nuestro hospital. Se analizaron los informes arrojados por el dispositivo, el estado motor del paciente al momento de la consulta y la información de un diario de movimientos autoadministrado.
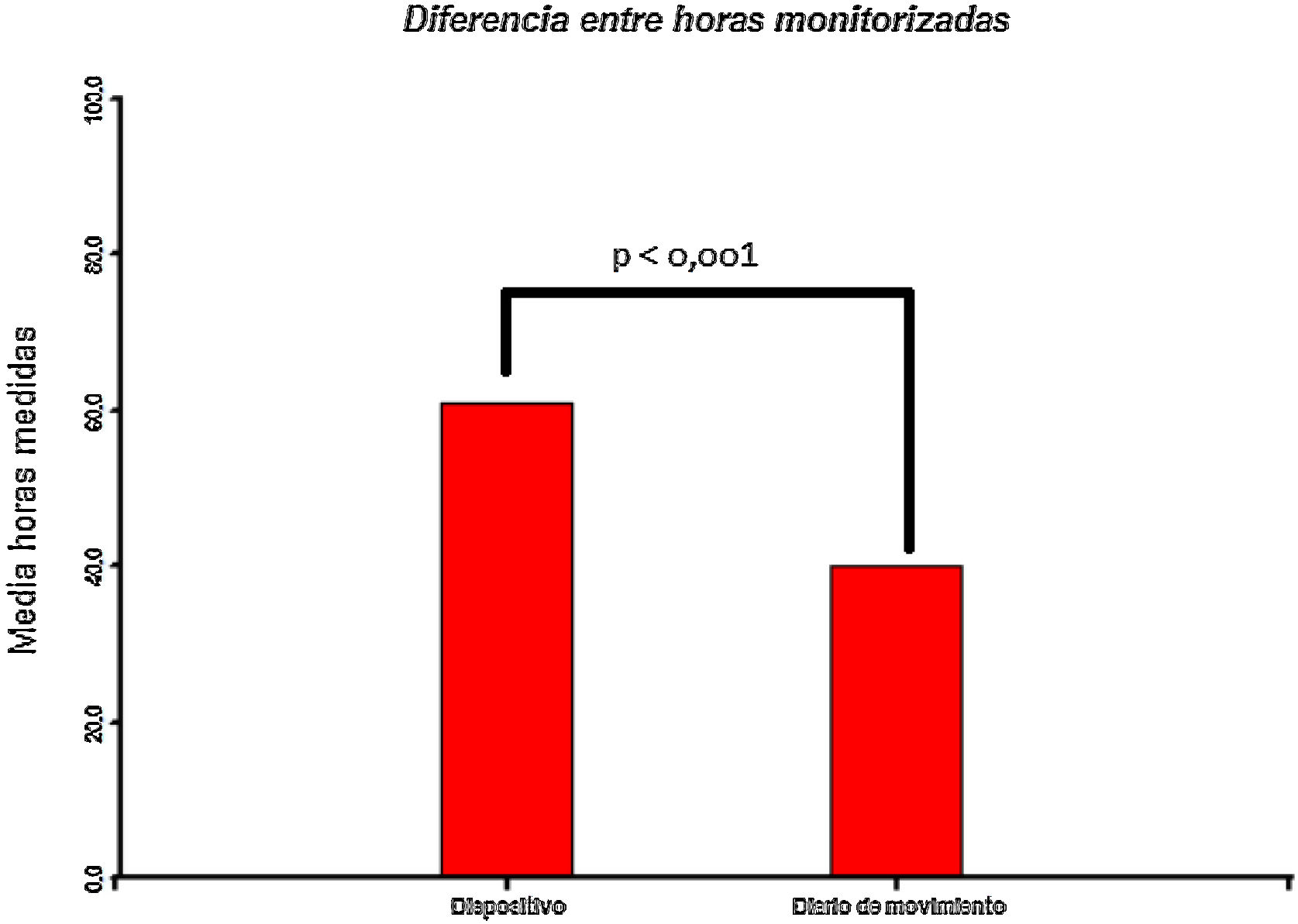
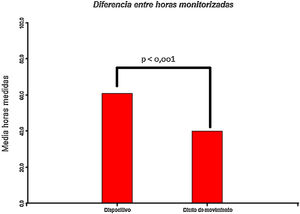
ResultadosSe estudiaron 11 pacientes. Seis fueron mujeres. Edad promedio: 59,4±13,1años. Cuatro pacientes poseían terapia de estimulación cerebral profunda (ECP) en núcleo subtalámico bilateral. La media de años de evolución de síntomas fue de 12,64±6,55. La media de horas monitorizadas fue mayor que la registrada por el diario de movimientos (60±9,89 vs. 40±16,4; p<0,001). Los registros de episodios de congelamiento y de horas en estado on fueron mayores con el dispositivo comparado con el diario (p=0,003 y p=0,002).
ConclusionesEl Holter resultó útil para tener una medida objetiva del estado motor de los pacientes en etapas avanzadas de la enfermedad, con dificultad para controlar síntomas motores, inconsistencias en sus relatos diarios, sospecha de toma inadecuada de medicación y en aquellos que se encaminaban a un tratamiento de mayor complejidad como la cirugía.
Motor symptoms of Parkinson's disease patients early complicate the quality of life. An objective correlate is sometimes difficult. The Holter type system consists of external inertial sensors, gyroscopes and accelerometers; capable of detect and measure the motor state of patients.
ObjectiveTo report the experience with this tool in patients of our hospital and to analyze the information provided in relation to what had been reported by patients.
Materials and methodsWe present a retrospective study carried out in patients with Parkinson's disease who use this Holter type system at our hospital. The reports produced by the device, the motor status of the patient at the time of consultation and the information from a self-administered movement diary were analyzed.
ResultsEleven patients were studied. Six were women. Average age 59.4±13.1 years. Four patients had deep brain stimulation therapy (DBS) in the bilateral subthalamic nucleus. The mean number of years of symptom evolution was 12.64±6.55. The mean hours monitored was greater than that recorded by the movement diary (60±9.89 vs 40±16.4; p<0.001). The report of freezing of gait (FOG) episodes and hours in the ON state, were higher with the Holter compared to the movement diary (p=0.003 and p=0.002).
ConclusionsHolter monitoring was useful to have an objective measurement of the motor status of patients in advanced stages of the disease, with difficulty in controlling motor symptoms, inconsistencies in their daily reports, suspicion of inappropriate taking of medication and in those who were enrolled to a treatment of greater complexity such as surgery.
La enfermedad de Parkinson se caracteriza por la presencia de síntomas motores y no motores durante su evolución. Los primeros complican tempranamente al paciente limitando su movilidad y afectando considerablemente su calidad de vida1.
El tratamiento dopaminérgico mejora los síntomas motores, pero la regulación de la dosis óptima requiere ajustes seriados. El avance de la enfermedad estrecha la ventana terapéutica del tratamiento farmacológico sustentada en la degeneración y muerte de neuronas dopaminérgicas de la sustancia negra2.
En este momento, las fluctuaciones motoras (FM), los fenómenos de wearing off (WO), los estados off prolongados, los congelamientos o freezing de la marcha (CM) y las caídas generan dificultades en el manejo y empeoran la calidad de vida. La referencia del paciente sobre el pasar de sus horas diarias es un hito importante para entender el ajuste de dosis. Esas referencias con frecuencia no son exactas o están cargadas de una importante subjetividad. La familia o el cuidador del paciente pueden aportar datos extras más objetivos. El control de la ingesta de medicación dopaminérgica es difícil, enfrentando a veces excesos en las tomas por parte del paciente para sentirse mejor3.
Los sistemas de sensores inerciales externos tipo Holter para pacientes con esta enfermedad fueron diseñados como herramientas para objetivar el estado clínico del paciente. Cuentan con acelerómetros y giroscopios integrados a softwares de autodetección y aprendizaje. Análogos a un Holter para monitorización de parámetros cardíacos, detectan los estados motores del paciente (on/off), caídas y congelamientos. Su fiabilidad en los datos aportados, el algoritmo utilizado y la utilidad clínica fue validada en estudios recientes4–7.
El objetivo del presente trabajo es reportar la experiencia con el uso de esta herramienta en pacientes de nuestro hospital y analizar la información de la misma con relación al relato documentado y estructurado del paciente y sus familiares.
Materiales y métodosSe estudiaron de forma retrospectiva 11 pacientes mayores de edad, que utilizaron el dispositivo de sensores inerciales externos tipo Holter, entre los meses de marzo y mayo de 2019. Fueron enrolados de forma consecutiva por conveniencia. El muestreo se determinó utilizando una proporción de incidencia de 160/100.000 o 0,16% con un nivel de confianza del 95% y un error del 3%. La cantidad mínima de muestra requerida fue de 7. El dispositivo utilizado fue el Sense4care Stat On® comercializado por la empresa GSBIO en Argentina. El mismo fue entregado en comodato para su uso a cada paciente. Este trabajo retrospectivo fue autorizado por el Departamento de Docencia e Investigación (DDI) del Hospital Privado Universitario de Córdoba.
Todos los pacientes tenían diagnóstico de enfermedad de Parkinson idiopática, realizado en base a los criterios Diagnóstico del Banco de Cerebros de la Sociedad de la Enfermedad de Parkinson del Reino Unido (UK PDSBB)8. Presentaron al momento del estudio un estadio clínico de Hoehn y Yahr de 3 o más puntos y tenían al menos 5 años de evolución de la enfermedad desde el inicio de los síntomas. Se descartaron pacientes con deterioro cognitivo moderado o severo y pacientes sin sostén familiar. Se incluyeron pacientes que reciben tratamiento con estimulación cerebral profunda (ECP) bilateral. Todos los pacientes realizaron un diario de movimiento con registro horario los días que llevaron el dispositivo y la Escala unificada para la evaluación de la Enfermedad de Parkinson sección III (UPDRS SIII) el día en que se supervisó la colocación del dispositivo.
Se analizaron los datos de los informes que arrojaron los dispositivos de diagnóstico, de la escala UPDRS SIII y de los diarios de movimientos personales. Los pacientes y sus familiares o cuidadores fueron instruidos en su confección para registrar estados on, off, episodios de congelamiento de la marcha, caídas, tomas de medicación, medicación adicional autoadministrada, discinesias. En cada registro debieron consignar: fecha, hora, duración (en minutos) y en caso de tomas de medicación, cantidad administrada.
Se analizaron los datos de la serie general. Las variables continuas se expresaron con su media y desviación estándar. Las variables continuas fueron comparadas con el test t de Student o la prueba U de Mann-Whitney de acuerdo con su homogeneidad. Las variables categóricas se expresaron como número y porcentaje. Se consideró significativa una p<0,05. Se utilizó el programa estadístico InfoStat versión 2020. Centro de Transferencia InfoStat, FCA, Universidad Nacional de Córdoba, Argentina. URL http://www.infostat.com.ar
ResultadosDatos generalesSe estudiaron 11 pacientes; 6 fueron de sexo femenino. El promedio de edad fue de 59,40±13,11años. Cuatro de estos pacientes poseían terapia ECP en ambos núcleos subtalámicos. La media de años desde el inicio de los síntomas fue de 12,64±6,55años. Los datos de la serie general se expresan en las tablas 1 y 2.
La totalidad de los pacientes incluidos en el estudio utilizaron el Holter sin dificultades. La media de horas monitorizadas por el dispositivo fue de 60±9,89horas, por lo que se estima que estuvo colocado durante al menos 3 días en horas activas. El promedio de detección de eventos de congelamiento de la marcha fue de 7,31 eventos/día (±4,85). La mayoría de los pacientes tuvieron horas de registros en estado on o activo como predominante. La cantidad promedia de pasos registrados por día fue de 4.722,22±2.412,78 y el promedio de minutos caminados por día fue de 51,07±23,82. Se detectaron en promedio 2,27±2,57 caídas por paciente durante todo el seguimiento.
Relación entre los años de evolución de la enfermedad y el registro del Holter:
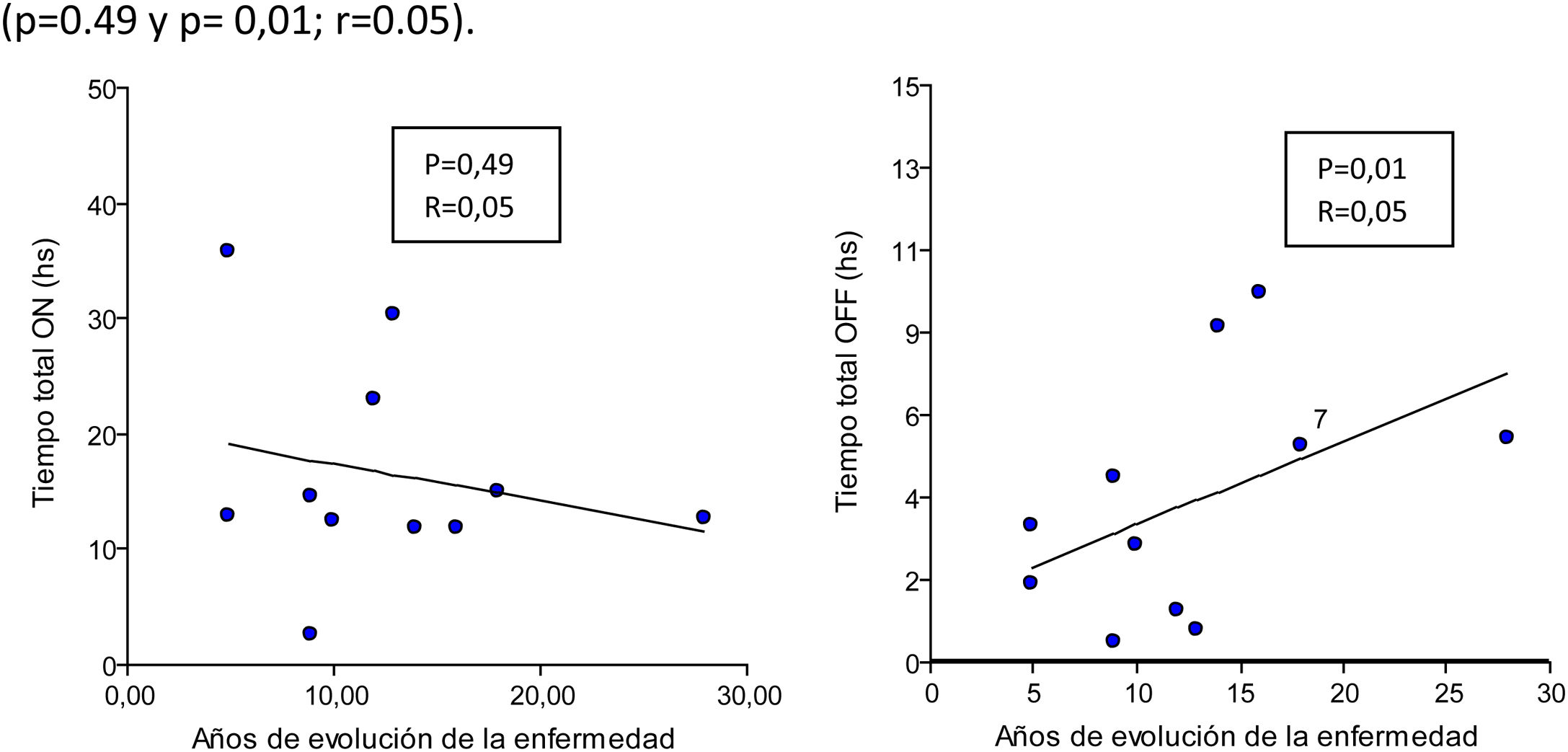
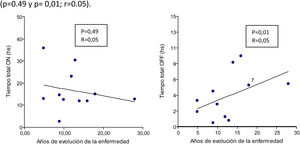
Se analizó como variable independiente los años de evolución de la enfermedad y se correlacionó con las diferentes variables tomadas por el dispositivo. Se evidenció que a mayor tiempo de evolución de la enfermedad (años) hubo mayor registro de tiempo en off y menor registro de tiempo en on (p=0,49 y p=0,01; r=0,05) (fig. 1). Con respecto a los CM, no se evidenció una correlación con la evolución de la enfermedad.
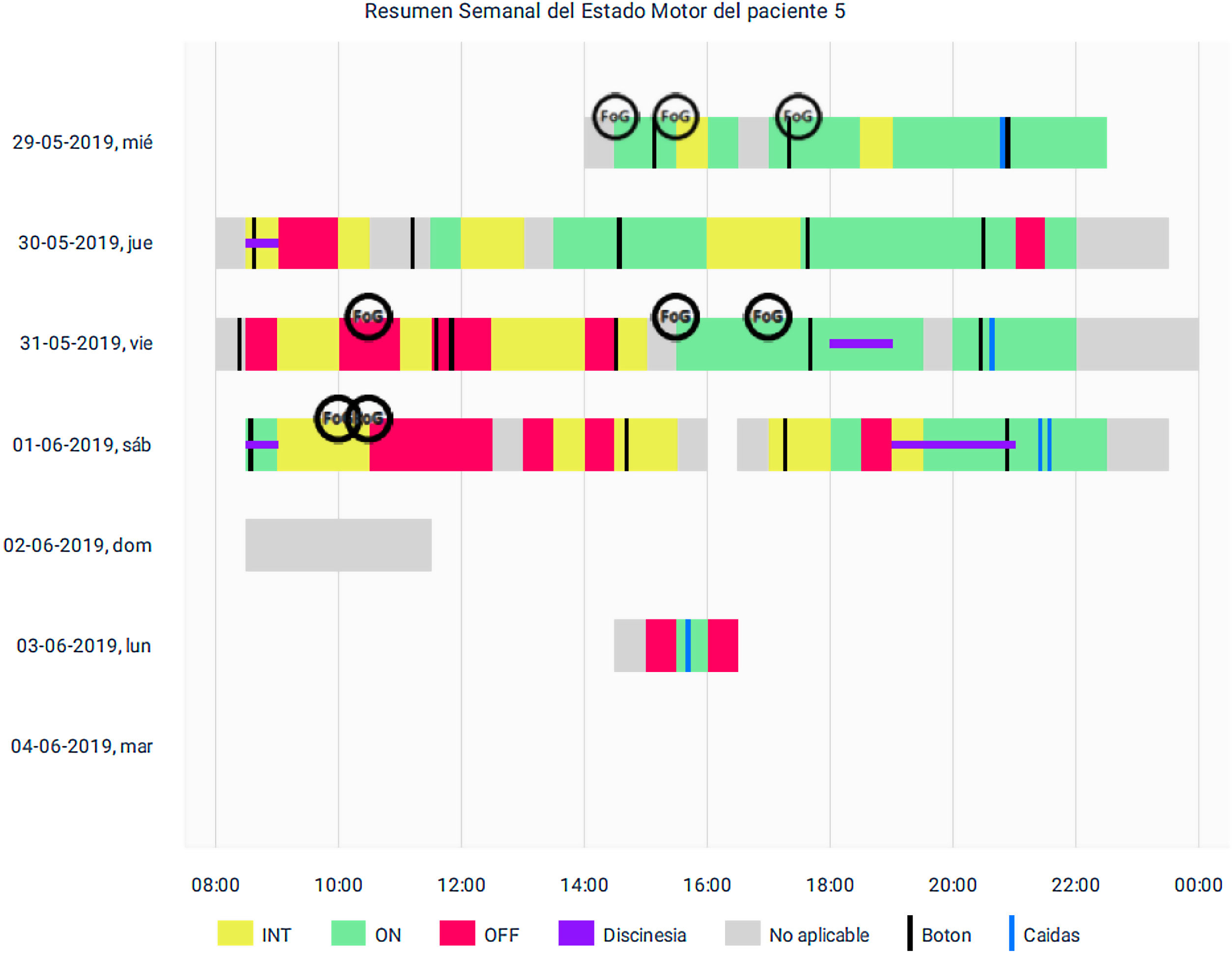
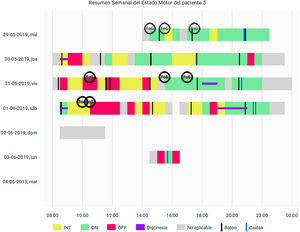
Pacientes con y sin terapia de estimulación cerebral profundaCuatro de los pacientes estudiados tenían ECP como tratamiento activo junto a su medicación y medidas de rehabilitación. En general, estos pacientes mostraron menos horas de monitorización (57,75±13. 11 vs. 62,5±8,11), ínfimamente mayor número de CM por día detectados (7,50±6,41 vs. 7,19±4,34) y más tiempo off o inactivo (4,70±3,75 vs. 3,83±3,19), pero las diferencias no fueron significativas respecto a los que no tenían este tratamiento (p=0,35, p=0,45 y p=0,35, respectivamente). Reportamos una situación que nos resultó de utilidad clínica. Uno de nuestros pacientes que tenía más años de enfermedad y más años de terapia con ECP mostró numerosos episodios de CM en estado off o intermedio. Dicho problema no era referido por el paciente en sus diarios de movimiento ya que consideraba que no era importante; sin embargo, ajustando la estimulación y la dosis de levodopa, pudimos mejorar su estado clínico (fig. 2).
Correlación entre datos del Holter y diario de movimientoNueve de 11 pacientes cumplieron con la consiga del diario de movimiento correctamente. Uno de ellos refirió haberlo realizado, pero nunca lo presentó y el otro caso no entendió la consigna. Ambos casos fueron retirados del análisis.
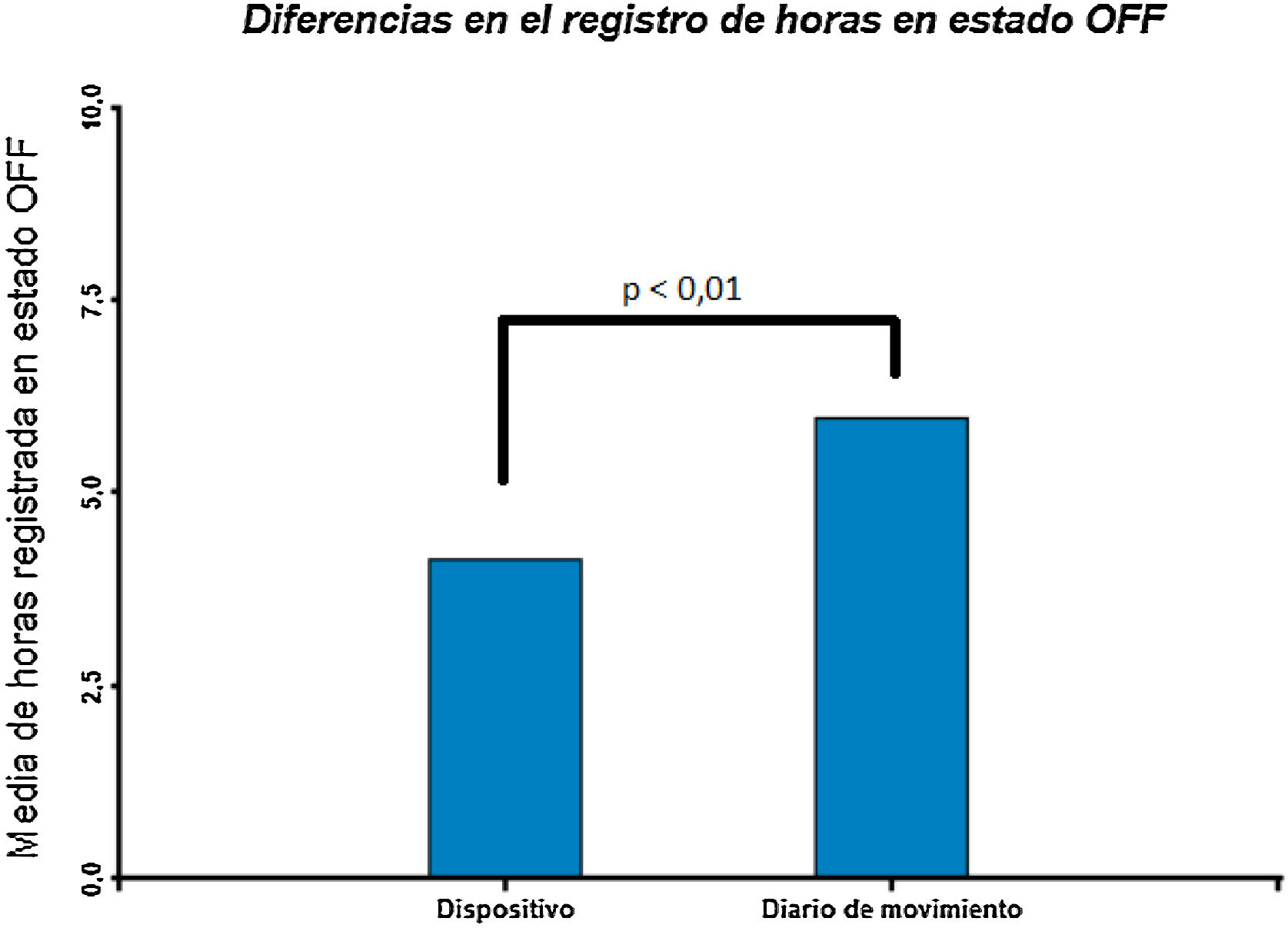
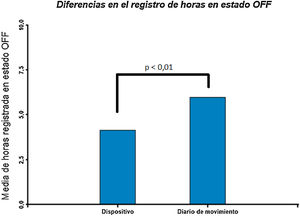
Cuando se comparan las medias de horas registradas por ambos sistemas (dispositivo vs. diario de movimiento), evidenciamos una mayor cantidad de horas registradas por el dispositivo: 60,80±9,10 vs. 40,12±16,4 (p<0,001). En el mismo sentido, los registros de episodios de congelamiento (32,51±25,20 vs. 11,31 vs. 13,42) y de horas en estado on (16,50±9,48 vs. 16,10±13,34) fueron mayores con el dispositivo comparado con el diario de movimientos (p=0,003 y p=0,02, respectivamente). La cantidad de horas en estado off fue mayor en el registro del diario de movimiento comparado con las registradas por el dispositivo (p=0,01). Esto fue visto sobre todo en pacientes sin terapia de ECP, con diferencias significativas respecto a quienes la recibían (p=0,04) (figs. 3 y 4).
Con respecto a las caídas, fue llamativo que los dispositivos detectaron las mismas, aunque sea en una oportunidad, en 7 pacientes; pero no hubo ningún registro en los diarios de movimientos. Como se puede ver en la figura 2, en el caso de un paciente, se detectan caídas al final del día. Esto quizás tenga que ver con el cómo se retira el dispositivo sujeto a la pelvis y se apoya sobre la superficie donde descansa en horas nocturnas. Si el movimiento es violento puede ser detectado como una caída. También puede producirlo el hecho de sentarse o acostarse en la cama.
DiscusiónLa percepción del paciente sobre sus síntomas motores es un hecho fundamental para regular las medidas terapéuticas aplicadas: se trate de medicamentos, neurorrehabilitación o terapias de neuromodulación por estimulación cerebral directa y/o profunda.
Nuestro trabajo evidenció que hubo una muy buena adherencia al uso del dispositivo. El mismo resultó ser de sencilla utilización e implementación. El paciente lo ha podido utilizar al menos 3 días consecutivos en sus horas productivas y no ha habido reportes de falta de uso por incomodidad o alguna otra percepción molesta. No hemos tenido reportes de averías. En este sentido, la bibliografía publicada coincide con nuestros hallazgos.
Rodríguez-Molinero et al.7 refieren haber tenido 2 casos de falta de reporte del dispositivo por fallas de los mismos, de un total de 23 pacientes conectados. En otro estudio reciente de Evers et al.9, donde se utilizó un dispositivo más complejo con más sitios de registros, pudieron tener datos de forma exitosa en 18 pacientes sobre un total de 25. Un estudio de revisión llevado a cabo por Thorp et al.10 estudió 27 trabajos que aplicaron sensores de distinto tipo para evaluar el estado motor en pacientes con enfermedad de Parkinson. En sus conclusiones reportan que aquellos trabajos que utilizaron dispositivos que involucran varios electrodos adheridos a distintas partes del cuerpo han demostrado menor adherencia por parte de los pacientes y mayor cantidad de datos perdidos. Bayés et al.5, en otro trabajo reciente, reportan que de 44 pacientes que cumplían criterios para utilizar el dispositivo, solo 3 presentaron dificultades técnicas para utilizarlo.
Respecto al tamaño muestral, nuestro trabajo incluyó 11 pacientes. El cálculo del tamaño muestral se basó en la prevalencia de la enfermedad y arrojó un mínimo de 7 pacientes. En la literatura, los diferentes trabajos consultados que evaluaron y validaron este tipo de dispositivo presentaron datos de muestras de 15 a 33 pacientes4–7. Creemos que, si bien nuestra muestra es menor que la reportada, los datos analizados no difieren de forma significativa con los publicados por otros autores.
Respecto a los datos de la serie general, nuestros pacientes tenían una media de edad similar a los estudios reportados. Sin embargo, en nuestra muestra la severidad de la enfermedad, evaluada por la escala UPDRS SIII y el estadio clínico de Hoehn y Yahr, fue mayor. Esto puede deberse a que la mayoría de nuestros pacientes se encontraban en estudio por nuestro equipo interdisciplinario de cirugía de la enfermedad de Parkinson, para la implantación de un estimulador cerebral profundo y algunos de ellos ya habían sido implantados. No hemos encontrado reportes de uso de estos dispositivos en pacientes con terapia ECP. En estos casos, creemos que los mismos pueden ser útiles cuando se presentan situaciones de difícil diagnóstico como fenómenos de CM en estado on, caídas o pacientes que tienen una errónea percepción de su calidad motora por otros factores, principalmente psicógenos; y no entraña ningún peligro para el paciente o el estimulador implantado.
Respecto a los datos analizados de los informes de los dispositivos, nuestros datos coinciden con los trabajos revisados, principalmente aquellos relacionados con la detección de estados off/on. La excepción puede ser la detección de caídas. Si bien la mayoría de los dispositivos muestran cualidades para su análisis, la presencia de falsos positivos reportada es alta y quizás pueda no ser un dato objetivo si se toma únicamente5–9. Sin embargo, el análisis en conjunto con otras variables analizadas como la cantidad de CM en el día, la disminución de pasos diarios y el aumento del tiempo off pueden ser indicios que nos ayuden a tomar decisiones terapéuticas en estos pacientes, orientadas sobre todo a la rehabilitación motora.
Siguiendo el ejemplo de muchos trabajos que corroboran la información objetiva de los dispositivos con lo mencionado por el paciente, la incorporación de un diario de movimiento autoadministrado nos fue de gran utilidad y lo consideramos necesario. Muchos aspectos importantes pueden verse en este acto: la prolijidad del paciente, la importancia y relevancia que le da a sus controles, el registro que tiene el paciente de su propio cuerpo y los desórdenes que realiza con la medicación. Sin embargo, por sí solo, no sería suficiente para objetivar su estado motor. En la relación de dicho diario con los datos del dispositivo, encontramos datos interesantes. El tiempo de registro fue significativamente mayor con el dispositivo, por lo tanto, el reporte fue más completo y global. El tiempo en estado on y el registro de episodios de CM resultaron también significativamente mayores. Por el contrario, el registro del tiempo en off fue mayor en el diario y particularmente en aquellos pacientes que tienen una percepción errónea y sobrevaloran el estado motor off por otros motivos como dolor, depresión y ansiedad. Los pacientes que reportaron en sus diarios mayor tiempo en estado off no coincidían con lo marcado en los informes de los dispositivos ni con sus estados motores objetivados por la escala UPDRS SIII realizada previamente a la colocación del Holter. Esto nos resultó muy importante para trabajar en la expectativa del paciente que se encamina a tratamientos de mayor complejidad y, de igual manera, trabajar en la percepción de sus síntomas.
Al respecto, Rodríguez-Molinero et al.7, que en su trabajo correlacionaron los datos del dispositivo tipo Holter versus escalas de marcha y subescalas de la escala UPDRS tomados en forma simultánea, demostraron una correlación positiva significativa en todos sus aspectos. Sugieren que los diarios de movimientos no son adecuados por los problemas de adherencia al correcto llenado del mismo y el impacto de la subjetividad.
Otro trabajo de los citados, de Bayés et al.5, reportó que 5 de 41 pacientes no llenaron correctamente el diario. De los 36 sujetos restantes, 3 más fueron retirados por una baja correlación entre la escala UPDRS y el estado motor referido por el paciente. En este sentido, nuestra conducta fue analizar igual estos datos ya que nos permitió diagnosticar otra situación patológica acompañante a la enfermedad de base y darle tratamiento oportuno en el equipo interdisciplinario (depresión, ansiedad, falsas expectativas, etc.).
Respecto a las limitaciones del dispositivo, en nuestro trabajo encontramos que no hemos tenido un reporte certero de caídas, ya que las detectadas por los dispositivos no fueron referidas por los pacientes, sus familiares o sus diarios de movimiento. En este sentido, creemos que los reportes de caídas pudieron haberse correspondido con el retiro del dispositivo en las horas de descanso o movimientos bruscos como sentarse o acostarse. Además, hemos tenido pacientes con mucho tiempo sin lectura, a pesar de que ellos refieren haber tenido colocado el dispositivo. En este sentido, la falta de registro durante las horas de descanso puede contribuir a este problema y constituye otra limitación.
Con respecto al primer punto, hemos encontrado poca información al respecto en la bibliografía consultada. La explicación es que los algoritmos de estos dispositivos no fueron validados para la detección de estas. En su mayoría, fueron diseñados y validados para detectar el estado motor del paciente.
Con respecto al tiempo de lectura del aparato, Rodríguez-Molinero et al.7 y Bayés et al.5 manifiestan también estas limitaciones en sus investigaciones. Sin embargo, dichos autores manifiestan que, de todas maneras, la cantidad de información recogida es superior a la reportada por el paciente, los diarios de movimientos y sus familiares o cuidadores.
Concluimos este trabajo afirmando que estas herramientas resultaron útiles para tener una medida objetivable del estado motor de los pacientes que se encontraban en etapas avanzadas de la enfermedad, con dificultad para controlar síntomas motores, con inconsistencias en sus relatos diarios, con sospecha de toma inadecuada (por falta o exceso de medicación) y en aquellos pacientes que se encaminaban a un tratamiento de mayor complejidad para ayudar en la toma de decisiones por parte del equipo tratante. Por otro lado, también observamos cierta utilidad en los pacientes ya implantados con ECP en la detección y objetivación de síntomas de progresión de la enfermedad, no referidos por el paciente, que pudieron requerir ajuste dual de estimulación cerebral y medicación. Las limitaciones de este trabajo son el carácter retrospectivo del mismo y el tamaño muestral pequeño; de todas maneras, creemos importante reportar nuestra experiencia en este tipo de pacientes.
FinanciaciónEste trabajo no requirió fuentes de financiación.
Conflicto de interesesLos autores declaran no tener conflictos de interés.