Existe evidencia de que el calcio juega un papel importante en la patogenia del accidente cerebrovascular (ACV) isquémico, relacionándose con la extensión de la isquemia y, por ende, con el pronóstico del paciente. Este estudio tuvo como objetivo determinar si la hipocalcemia es un factor predictor de la mortalidad intrahospitalaria en pacientes con enfermedad cerebrovascular isquémica.
Materiales y métodosEstudio de casos y controles. Incluyo historias clínicas de 162 pacientes 1:1 (81 casos y 81 controles), atendidos en entre 2015 y 2018. Se calculó el Odds Ratio (OR) y se realizó análisis multivariado por regresión logística para evaluar la hipocalcemia como predictor de la letalidad en el ACV isquémico.
ResultadosEl calcio iónico fue significativamente inferior en los fallecidos que en los controles (0,73 y 0,41 mmol/L, respectivamente, p<0,001), siendo la hipocalcemia un factor predictor independiente de mortalidad luego del análisis multivariado (ORa: 2,58; intervalo de confianza [IC] 95%: 1,16-9,01). Asimismo, de los factores intervinientes evaluados, fueron la hipertensión arterial (ORa: 5,13, IC 95%: 2,41-10,94), diabetes mellitus (ORa: 2,58, IC 95%: 1,18-5,62), ACV previo (ORa: 1,85, IC 95%: 1,62-5,52) y presentar proteína C reactiva (PCR) elevada (ORa: 2,23, IC 95%: 1,92-5,42) los factores predictores que se mantuvieron significativos luego de realizar el ajuste multivariado.
ConclusiónSe concluye que la hipocalcemia es un predictor de mortalidad intrahospitalaria por ACV isquémico.
There is evidence that calcium plays an important role in the pathogenesis of ischemic cerebrovascular accident (CVA), relating to the extent of ischemia and, therefore, to the patient's prognosis. This study aimed to determine if hypocalcemia is a predictor of in-hospital mortality in patients with ischemic cerebrovascular disease.
Materials and methodsCase-control study. I included medical records of 162 patients 1:1 (81 cases and 81 controls), seen between 2015 and 2018. The odds ratio (OR) was calculated and a multivariate logistic regression analysis was performed to evaluate hypocalcemia as a predictor of mortality in ischemic stroke.
ResultsIonic calcium was significantly lower in the deceased than in the controls (0.73 and 0.41 mmol/L, respectively, p<0.001), with hypocalcemia being an independent predictor of mortality after multivariate analysis (ORa: 2.58; 95%CI).: 1.16-9.01). Likewise, the intervening factors evaluated were arterial hypertension (ORa: 5.13, 95%CI: 2.41-10.94), diabetes mellitus (ORa: 2.58, 95%CI: 1.18-5.62), previous stroke (ORa: 1.85, 95%CI).: 1.62-5.52) and presenting high c-reactive protein (ORa: 2.23, 95% CI: 1.92-5.42), the predictive factors that remained significant after performing the multivariate adjustment.
ConclusionIt is concluded that hypocalcemia is a predictor of in-hospital mortality due to ischemic stroke.
La enfermedad cerebrovascular se refiere a un grupo de enfermedades neurológicas que se presentan de manera súbita por alteraciones en la circulación cerebral1. Representan una causa importante de morbilidad y mortalidad a nivel mundial y su prevalencia ha percibido en paralelo con el envejecimiento de la población2.
Ocurre cuando se produce una obstrucción temporal o permanente de los vasos sanguíneos. El daño y las repercusiones clínicas son proporcional a la extensión de la región afectada3. Siendo ciertas condiciones las que pueden aumentar o disminuir el riesgo de desarrollar un accidente cerebrovascular (ACV) isquémico4,5.
El diagnóstico del ACV isquémico requiere pruebas de imagen, una historia clínica detallada y un examen físico minucioso. Es importante también la evaluación a través de la Escala Nacional de Institutos de Salud para Accidentes Cerebrovasculares (NIHSS) que permite estratificar el deterioro neurológico, determinar el tratamiento adecuado y predecir la evolución del paciente después de un ACV6,7.
La identificación temprana de predictores de severidad como características clínicas, de laboratorio y epidemiológicas, permite una intervención inmediata y personalizada para mejorar los desenlaces del paciente. El monitoreo constante es fundamental para mejorar el pronóstico y la supervivencia8,9.
El calcio desempeña un papel importante en el organismo, siendo aproximadamente el 99% presente en el tejido óseo y el resto en los fluidos y tejidos blandos10,11. El flujo de calcio desde la sangre al cerebro ocurre principalmente en los plexos coroideos. En condiciones en las que el tejido neuronal está expuesto a la acción oxidativa de la peroxidación lipídica, se produce una degeneración del espacio extracelular, que resulta en una pérdida de la capacidad protectora de almacenamiento del calcio. Esto provoca un gradiente anómalo de calcio desde la sangre hacia el cerebro, lo que se traduce en hipocalcemia en proporción a la extensión del daño cerebral12.
Se ha propuesto que el calcio iónico puede aumentar hasta 1,5 veces en la isquemia aguda, y actualmente se están estudiando los bloqueadores de los canales de calcio como posibles predictores de daño cerebral13,14.
Algunos estudios han estudiado la relación de los valores de calcio sérico y su asociación con AVC isquémico. Chung et al., concluyeron que los niveles elevados de calcio sérico corregido se asociaron a mortalidad a largo plazo posterior de un ACV isquémico agudo (p<0,05)12. Ganti et al., identificaron entre los resultados que 48 (33,6%) de sujetos con hipocalcemia tuvieron un riesgo relativo asociado a mortalidad de 2,9 (1,4-5,9) comparado con la población con valores de calcio en rangos normales15. Borah et al., identificaron que los niveles de calcio en suero más altos al ingreso se asociaron con volúmenes de infarto cerebral más pequeños, pudiéndose estos niveles utilizarse como indicador pronóstico en el ictus isquémico (r=0,578, p<0,05)11. Gupta et al., realizaron un seguimiento de 90 días en pacientes con ictus isquémico agudo. Encontraron que la frecuencia de resultados adversos en el grupo de pacientes con hipocalcemia fue de 50%, mientras que en el grupo con normocalcemia, la frecuencia fue de 16% (p<0,05)16. Cheungpasitporn et al., realizaron un estudio transversal en donde se observó un mayor porcentaje de muertes en sujetos que presentaron niveles de calcio sérico menores de 9,6mg/dL. Posterior al ajuste de factores de confusión se determinó que el calcio sérico<8,4 y > 10,1 se asociaron con mayor riesgo de mortalidad (OR 2,86 IC 95% 1,98-4,17)17.
Evidencia reciente indica que la hipocalcemia podría constituir un marcador pronóstico en el accidente cerebrovascular isquémico. Diversos estudios han reportado su asociación con mayor extensión de la lesión, inflamación sistémica y mayor mortalidad, aunque persisten resultados contradictorios entre el uso de calcio total e iónico18-22.
Investigaciones adicionales y metaanálisis han reforzado la necesidad de evaluar parámetros bioquímicos como predictores de desenlaces clínicos y mortalidad en este contexto23-26.
El presente estudio tuvo como objetivo, demostrar la capacidad predictiva de la hipocalcemia sobre la mortalidad en personas afectadas de enfermedad cerebrovascular.
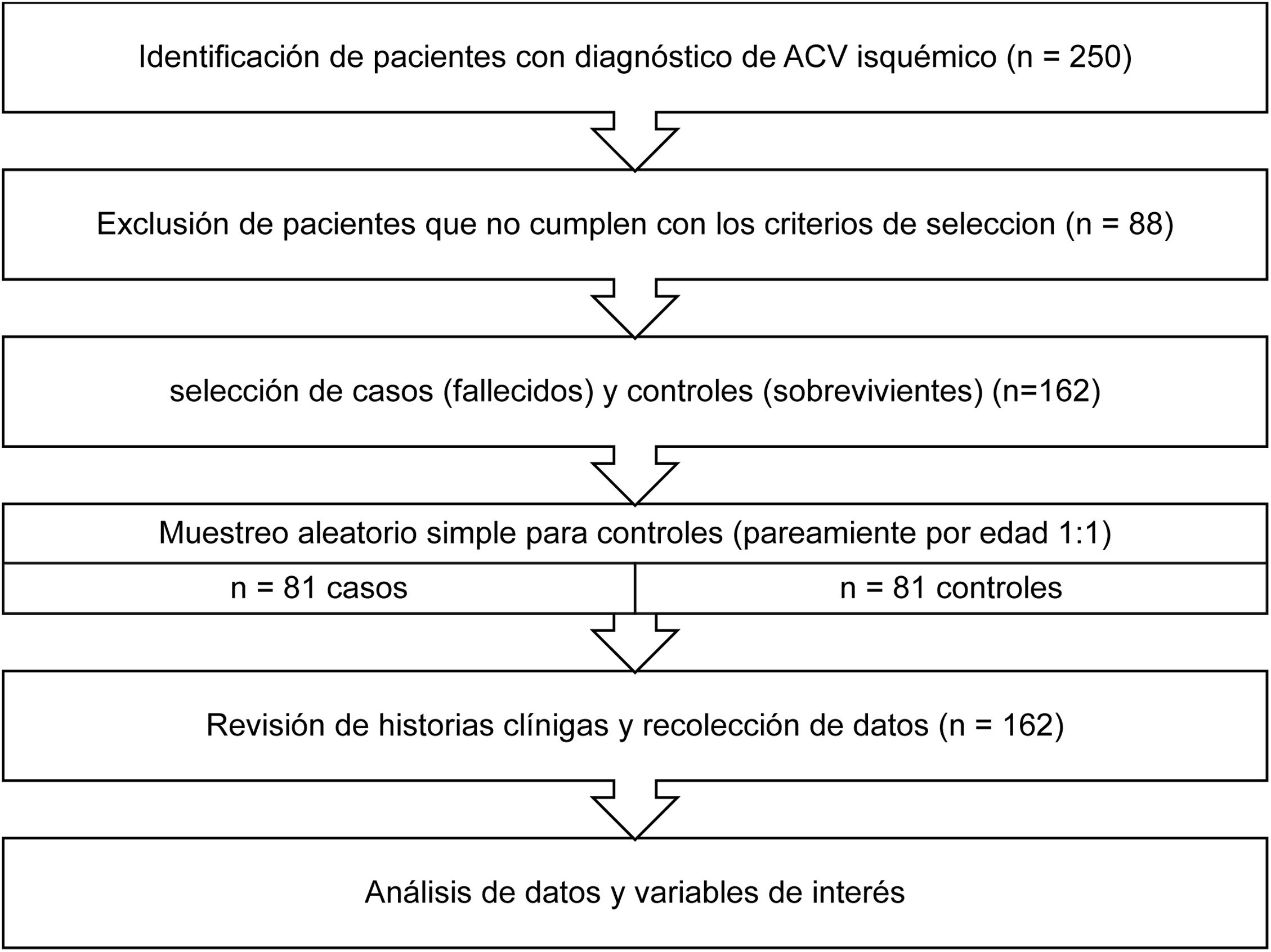
Material y métodosDiseño del estudioSe llevó a cabo un estudio de casos y controles con una proporción de 1:1. La población de estudio incluyó a 162 pacientes con diagnóstico de ictus isquémico-atendidos en el Servicio de Emergencia de un hospital en Perú. Los casos fueron definidos como pacientes fallecidos debido a un ACV isquémico, mientras que los controles fueron pacientes que sobrevivieron al episodio de ACV isquémico y fueron dados de alta en condición de curados o mejorados (fig. 1)27,28.
Criterios de inclusión y exclusiónCasos: Se incluyeron pacientes de ambos sexos, mayores de 40 años, con historia clínica completa y con registro de fallecimiento atribuido al ACV isquémico como causa básica.
Controles: Se incluyeron pacientes de ambos sexos, mayores de 40 años, con historia clínica completa, que fueron dados de alta después del ACV isquémico en condición de curados o mejorados.
Criterios de exclusión: Se excluyeron pacientes con enfermedad renal crónica, aquellos en tratamiento con inhibidores de la reabsorción ósea, pacientes que recibieron corticoterapia en los últimos 90 días, presencia de hiperparatiroidismo, y aquellos que fueron dados de alta voluntaria o se encontraban en estado de postración crónica.
Procedimiento de recolección de datosEl proyecto fue aprobado por el Comité de Investigación de la Escuela de Medicina de la Universidad Privada Antenor Orrego (UPAO). Debido a la emergencia sanitaria en Perú, se esperó la normalización para tramitar los permisos necesarios ante la Gerencia y Oficina de Capacitación y Docencia de la Red Asistencial La Libertad – EsSalud. Posteriormente, se obtuvo la lista completa de pacientes con diagnóstico de ACV isquémico atendidos en el Servicio de Emergencia del Hospital Víctor Lazarte Echegaray durante el periodo 2015-2018.
Se separaron los casos (pacientes fallecidos) y los controles (sobrevivientes) según los criterios de inclusión. Los controles fueron seleccionados mediante un muestreo aleatorio simple, pareando a los controles con los casos según la edad, de tal manera que cada caso tuviera un control de edad similar.
Recolección y registro de datosLa recolección de datos se realizó mediante la observación directa de las historias clínicas, utilizando una ficha diseñada específicamente para este estudio. En dicha ficha se registraron todas las variables relevantes, incluyendo la presencia o ausencia de hipocalcemia, así como otros hallazgos pertinentes en las historias clínicas.
Análisis estadísticoSe realizó el análisis estadístico con el paquete estadístico SPSS v29.0 (IBM Corporation, 2017). A través de estadística descriptiva los resultados obtenidos se plasmaron a través de una tabla cruzada donde halló frecuencias tipos absolutas y porcentuales, además de medidas de tendencia central y dispersión.
A través de estadística analítica se ejecutó el análisis Bivariado mediante tablas de contingencia. Se realizaron medidas de asociación, usándose la prueba de X2 de Pearson cuando la variable fue categórica, y la prueba t de Student cuando la variable fue cuantitativa con previa evaluación de la normalidad de la distribución por Kolmogórov-Smirnov.
Se analizaron medidas de riesgo con el cálculo del OR y su intervalo de confianza (IC) 95%, donde el valor superior a uno indicaría que dicha variable aumenta el riesgo y en caso de ser menor a 1, esta variable se consideraría de protección.
Finalmente, con todas las variables significativas (p<0,05) del análisis bivariado, se construyó un modelo de regresión logística para el análisis multivariado que determinó los factores predictores independientes para mortalidad por ACV isquémico.
Aspectos éticosEl desarrollo de esta investigación tuvo con la autorización del comité de Investigación y Ética del Hospital Víctor Lazarte Echegaray y de la Universidad Privada Antenor Orrego. No se utilizó consentimiento informado, ya que, al ser un estudio de casos y controles, solo se recogieron datos clínicos de las historias de los pacientes. La investigación respetó los principios éticos internacionales y nacionales, presentes en la última actualización de la Declaración de Helsinki de la Asociación médica mundial en octubre de 2013, el Consejo Internacional de Organizaciones de las Ciencias Médicas (CIOMS) y el Código de Ética y Deontología del Colegio Médico del Perú en su capítulo 6, con especial énfasis en su artículo número 42 y 4829.
ResultadosDe los 162 pacientes ingresados al estudio 81 fueron parte del grupo casos mientras que 81 al grupo control. Se realizó un análisis bivariado de factores predictores de mortalidad intrahospitalaria en pacientes adultos con enfermedad cerebrovascular isquémica. Del total de pacientes con ACV isquémico, el 61,7% eran hombres y el 72,8% presentaban hipertensión arterial, la cual se asoció significativamente con un mayor riesgo de mortalidad (OR=3,90, IC 95%: 2,02-7,55, p<0,001). Otros factores asociados con mayor riesgo incluyeron aleteo auricular (OR=4,09, IC 95%: 1,10-15,25, p=0,022), diabetes mellitus (OR=2,15, IC 95%: 1,11-4,14, p=0,021), dislipidemia (OR=2,29, IC 95%: 1,15-4,55, p=0,017), obesidad (OR=2,23, IC 95%: 1,16-4,27, p=0,015) y antecedentes de ACV previo (OR=2,81, IC 95%: 1,10-7,20, p=0,027). No se encontraron diferencias significativas en la edad entre los grupos (p=0,920) (tabla 1).
Análisis bivariado de factores predictores de mortalidad intrahospitalaria en pacientes adultos con enfermedad cerebrovascular isquémica
| Mortalidad por ACV isquémico | ||||
|---|---|---|---|---|
| Si81 (%) | No81 (%) | OR (IC 95%) | Valor p | |
| Edad (años) | 68,3±10,9 | 68,1±13,8 | No aplica | 0,920* |
| Género | ||||
| Masculino | 50 (61,7%) | 44 (54,3%) | 1,36 (0,73-2,54) | 0,339 |
| Femenino | 31 (38,3%) | 37 (45,7%) | ||
| HTA | ||||
| Si | 59 (72,8%) | 33 (40,7%) | 3,90 (2,02-7,55) | <0,001 |
| No | 22 (27,2%) | 48 (59,3%) | ||
| Fibrilación auricular | ||||
| Si | 16 (19,8%) | 8 (9,9%) | 2,25 (0,90-5,59) | 0,077 |
| No | 65 (80,2%) | 73 (90,1%) | ||
| Flutter auricular | ||||
| Si | 11 (13,6%) | 3 (3,7%) | 4,09 (1,10-15,25) | 0,022 |
| No | 70 (86,4%) | 78 (96,3%) | ||
| Diabetes Mellitus | ||||
| Si | 36 (44,4%) | 22 (27,2%) | 2,15 (1,11-4,14) | 0,021 |
| No | 45 (55,6%) | 59 (72,8%) | ||
| Antecedente IMA | ||||
| Si | 6 (7,4%) | 3 (3,7%) | 2,08 (0,50-8,62) | 0,303 |
| No | 75 (92,6%) | 78 (96,3%) | ||
| Dislipidemia | ||||
| Si | 32 (39,5%) | 18 (22,2%) | 2,29 (1,15-4,55) | 0,017 |
| No | 49 (60,5%) | 63 (77,8%) | ||
| Obesidad | ||||
| Si | 38 (46,9%) | 23 (28,4%) | 2,23 (1,16-4,27) | 0,015 |
| No | 43 (53,1%) | 58 (71,6%) | ||
| ACV previo | ||||
| Si | 17 (21%) | 7 (8,6%) | 2,81 (1,10-7,20) | 0,027 |
| No | 64 (79%) | 74 (91,4%) | ||
| PCR | ||||
| Elevado | 27 (33,3%) | 12 (14,8%) | 2,87 (1,33-6,19) | 0,006 |
| No elevado | 54 (66,7%) | 69 (85,2%) | ||
| Hiperglicemia | ||||
| Si | 25 (30,9%) | 18 (22,2%) | 1,56 (0,77-3,16) | 0,213 |
| No | 56 (69,1%) | 63 (77,8%) | ||
La edad se expresa en promedio ± desviación estándar. Cifras en negrita corresponden a valores p<0,05.
El análisis de la hipocalcemia como factor predictor de mortalidad intrahospitalaria en pacientes adultos con enfermedad cerebrovascular isquémica reveló que los pacientes que fallecieron presentaban niveles significativamente más bajos de calcio iónico (0,73±0,41 mmol/L) en comparación con aquellos que sobrevivieron (1,1±0,45 mmol/L), con una p<0,001. Además, el 23,5% de los pacientes fallecidos presentaban hipocalcemia en comparación con el 8.6% de los sobrevivientes, lo que se asoció con un riesgo significativamente mayor de mortalidad intrahospitalaria (OR=3,24, IC 95%: 1,27-8,21, p=0,010). Estos hallazgos subrayan la importancia de monitorear los niveles de calcio en pacientes con ACV isquémico (tabla 2).
Análisis de la hipocalcemia como factor predictor de mortalidad intrahospitalaria en pacientes adultos con enfermedad cerebrovascular isquémica
| Mortalidad por ACV Isquémico | ||||
|---|---|---|---|---|
| Variables | Sí (n=81) | No (n=81) | OR (IC 95%) | Valor p |
| Calcio iónico (mmol/L) | 0,73±0,41 | 1,1±0,45 | No aplica | <0,001* |
| Hipocalcemia | ||||
| Sí | 19 (23,5%) | 7 (8,6%) | 3,24 (1,27–8,21) | 0,010 |
| No | 62 (76,5%) | 74 (91,4%) | ||
El calcio iónico se expresa en promedio±desviación estándar. Cifras en negrita corresponden a valores p<0,05.
El análisis multivariado identificó varios factores significativamente asociados con un mayor riesgo de mortalidad intrahospitalaria en pacientes con enfermedad cerebrovascular isquémica. La hipertensión arterial (ORa=5,13, IC 95%: 2,41-10,94, p<0,001), la diabetes mellitus (ORa=2,58, IC 95%: 1,18-5,62, p=0,017), los antecedentes de ACV previo (ORa=1,85, IC 95%: 1,62-5,52, p=0,027), y los niveles elevados de proteína C reactiva (PCR)
(ORa=2,23, IC 95%: 1,92-5,42, p=0,007) se asociaron significativamente con un mayor riesgo de mortalidad. Aunque no se encontraron asociaciones estadísticamente significativas, se observó una tendencia hacia un mayor riesgo de mortalidad en pacientes con flutter auricular (ORa=3,59, IC 95%: 0,74-17,42, p=0,112) y obesidad (ORa=1,88, IC 95%: 0,86-4,11, p=0,113). La hipocalcemia también se asoció significativamente con un mayor riesgo de mortalidad (ORa=3,23, IC 95%: 1,16-9,01, p=0,025), destacando la importancia de monitorear los niveles de calcio en estos pacientes (tabla 3).
Análisis multivariado de los factores predictores de mortalidad intrahospitalaria en pacientes adultos con enfermedad cerebrovascular isquémica
| Variable | ORa | IC 95% | Valor p |
|---|---|---|---|
| Hipertensión arterial | 5,13 | 2,41 – 10,94 | <0,001 |
| Flutter auricular | 3,59 | 0,74 – 17,42 | 0,112 |
| Diabetes mellitus | 2,58 | 1,18 – 5,62 | 0,017 |
| Dislipidemia | 1,45 | 0,58 – 3,63 | 0,419 |
| Obesidad | 1,88 | 0,86 – 4,11 | 0,113 |
| ACV previo | 1,85 | 1,62 – 5,52 | 0,027 |
| Proteína C reactiva | 2,23 | 1,92 – 5,42 | 0,007 |
| Hipocalcemia | 3,23 | 1,16 – 9,01 | 0,025 |
ORa: Odds Ratio ajustado, obtenido por regresión logística construido con las variables. Hipertensión arterial (Si), flutter auricular (Si), diabetes mellitus (Si), dislipidemia (Si), obesidad (Si), ACV previo (Si), proteína C reactiva (elevada), hipocalcemia (Si).
Datos recolectados de historias clínicas de pacientes con ACV isquémico atendidos en el Hospital Víctor Lazarte Echegaray entre 2015 y 2018. Cifras en negrita corresponden a valores p<0,05
El ACV es de las principales enfermedades cardiovasculares, con morbilidad y mortalidad elevada8. La edad promedio en los casos fue de 68,3 años, similar a los 68,1 años promedio de los controles que no fallecieron (p=0,920). Aunque no se realizó pareamiento según el sexo del paciente, este factor no se mostró significativo para mayor probabilidad de mortalidad (p=0,339); al respecto, otros autores tampoco han logrado identificarla como un factor de riesgo de mortalidad30,31.
La hipertensión arterial es un factor predictor de mortalidad por ACV isquémico (OR: 5,13, IC 95%: 2,41-10,94). Russell et al., concuerdan al indicar que la hipertensión aumenta en 2,2 veces el riesgo de ACV (IC 95%: 1,32-3,80)32. De forma similar, De Stefano et al., indicaron que la hipertensión arterial (HTA) es un factor de riesgo independiente para el deceso en pacientes que han sufrido un ACV isquémico (ORa: 1,17, IC 95%: 1,.15-1,19)33. En contraste, Chung et al.12, Dabilgou et al.30 y Kasereka et al.31, no evidenciaron que la HTA incremente significativamente el riesgo de muerte por ACV isquémico. El paciente con HTA tiene mayor probabilidad de presentar otras comorbilidades que puedan aumentar su riesgo de muerte34. Por ende, aunque se considera para la presente investigación como un factor predictor de mortalidad, la HTA debe ser analizada por separado en investigaciones futuras.
La diabetes mellitus fue un factor predictor de mortalidad, en donde se muestra que aumenta este riesgo en 2,58 veces (IC 95%: 1,18-5,62). Gattringer et al., concuerdan al indicar que la diabetes mellitus (DM) es factor de riesgo independiente de deceso por ACV isquémico (ORa: 1,22, IC 95%: 1,08-1,38)35. De Stefano et al., reporta resultados similares, en donde el riesgo de muerte por ACV isquémico se incrementa en 1,36 veces en pacientes con diabetes mellitus previa (IC 95%: 1,334-1,387, p<0,001)33; así mismo Chung et al., identificaron a la DM como un factor que aumenta en 1,32 veces la probabilidad de muerte (IC 95%: 1,07-1,63, p=0,01)12. Es así como, el daño microvascular, el incremento de la viscosidad sanguínea, permeabilidad vascular e inflamación, puede incrementar la extensión del daño y con ello, la muerte del paciente36.
Otro factor importante considerado fue el antecedente de ACV (OR: 1,85, IC 95%: 1,62-5,52). Gattringer et al., evidenciaron la existencia de este antecedente en el 26% de los pacientes fallecidos y en el 22,9% de quienes sobrevivieron (p<0,001)35. Russell et al., también reportan datos similares, al indicar que dicho riesgo de muerte es de 2,31 veces (IC 95%: 1,43-5,74)32. Kortazar et al., informan que el ACV previo aumenta en 3,29 veces la probabilidad de fallecer dentro de los siete días posteriores a presentar un nuevo ACV isquémico (p=0,04) cuando se tiene ACV previo37. Estos pacientes presentan riesgo de mayor extensión de la lesión, gravedad de la enfermedad, posibilidad de complicación multiorgánica y fallecimiento38.
La PCR estuvo elevada en el 33,3% de los casos, superior a los controles (14,8%) (ORa: 2,23, IC 95%: 1,92-5,42). Yu et al., encontraron que la PCR elevada incrementa el riesgo de muerte en 2,4 veces (IC 95%: 1,1-2,51)39. El tejido dañado por la isquemia induce la síntesis de PCR, participando directa e indirectamente sobre el daño vascular, ocasionando disfunción endotelial y promoviendo la muerte celular40.
El motivo principal de la investigación fue analizar a la hipocalcemia como un factor predictor de muerte posterior a un ACV isquémico. Los pacientes fallecidos no solo presentaron menor promedio de calcio iónico que los pacientes sobrevivientes (0,73 y 1,1 mmol/L, respectivamente, p < 0,001). Además, la hipocalcemia (calcio iónico menor a 1,15 mmol/L), se presentó en el 23,5% de los casos y solo en el 8,6% de los controles, manteniéndose como un factor predictor luego del análisis multivariado (ORa: 3,23, IC 95%: 1,16-9,01). Pocos estudios han indicado que el calcio sérico se relaciona con la mortalidad. Ganti et al., en su estudio reportaron un 33,6% de hipocalcemia en sujetos fallecidos por ACV isquémico, determinando que este riesgo es de 2,9 veces (IC 95%: 1,4-5,9)15. Chung et al., encuentra que los pacientes fallecidos presentan menor valor de calcio que los sobrevivientes (8,8 y 9mg/dL)12. Sin embargo, trabajaron con el calcio total a diferencia del presente estudio que se trabajó con calcio iónico en mmol/L.
El valor del calcio como marcador predictor de mortalidad es controversial, estudios previos han mostrado que el nivel bajo de calcio sérico está asociado con un mal resultado e infarto extenso en pacientes con ACV isquémico11,41,42. El mecanismo fisiopatológico no está bien definido, estudios experimentales mencionan que cuando la velocidad de flujo sanguíneo cerebral cae por debajo de 10mL/min/100g, se produce una alteración en la despolarización de la membrana celular dependiente de ATP, con pérdida rápida de sodio y potasio hacia el extracelular, ocasionando una entrada rápida y masiva de calcio a la célula43,44. Este calcio intracelular elevado activa las fosfolipasas de membrana y quinasas, ocasionando daño en la membrana celular con la consecuente lisis celular y esto refuerza el fracaso para mantener la homeostasis del calcio; como resultado, se extrae más calcio de la sangre hacia las células neuronales44.
Con relación a las patologías cardiacas, únicamente el flutter auricular presentó significancia estadística en el análisis bivariado, sin embargo, no se mantuvo como factor predictor independiente luego del análisis multivariado (p=0,112). Kortazar et al., indica que la fibrilación auricular (p=0,140) o el infarto agudo de miocardio previo (p=0,21) no son factores independientes para mortalidad por ACV isquémico37. Russell et al., dentro de los factores para mortalidad por ACV isquémico, tampoco lograron identificar a la fibrilación auricular como un factor de riesgo significativo (p=0,730)32. Liu et al., no lograron encontrar riesgo significativo entre la fibrilación auricular y la mortalidad posterior a ACV isquémico (p=0,386)45.
ConclusionesLa hipocalcemia fue un predictor de mortalidad en pacientes adultos con enfermedad cerebrovascular isquémica. La hipertensión arterial, diabetes mellitus, enfermedad cerebrovascular isquémica previa y PCR reactiva elevada, son factores predictores intervinientes para mortalidad por enfermedad cerebrovascular isquémica.
LimitacionesLos casos y controles pueden no ser representativos de la población general, lo que limita la generalización de los resultados, especialmente si la mortalidad no está relacionada con los niveles de calcio. La naturaleza documental del estudio puede implicar información incompleta, afectando la validez de los resultados. Además, es difícil determinar el momento exacto de la hipocalcemia, complicando la evaluación de la causalidad. Por último, los estudios de casos y controles no permiten evaluar la incidencia de una enfermedad, ya que los casos ya han ocurrido.
AgradecimientosNinguno.
Aspectos éticosTodos los autores certifican que cumplen con los criterios actuales de autoría del Comité Internacional de Editores de Revistas Médicas (ICMJE).
Contribuciones de los autoresAspinoza Baigorria A, Cabanillas Mejia E: Conceptualización, Análisis formal, Investigación, Metodología, Recursos, Software, Validación, Visualización, Aprobación del manuscrito final.
Zavaleta-Corvera C, De la Cruz Davila M: Redacción, Revisión y edición, Aprobación del manuscrito final.
FinanciaciónLos autores declaran que este trabajo no recibió ninguna subvención de agencias de financiamiento en los sectores público, comercial o sin fines de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses