El acelerado envejecimiento poblacional ha incrementado las enfermedades neurodegenerativas como la demencia, lo que ha motivado la búsqueda de diferentes factores contextuales que promueven o impiden su desarrollo. En este estudio se hizo un análisis secundario del estudio poblacional de «Salud, Bienestar y Envejecimiento» (Bogotá, 2012) para conocer la situación de personas adultas mayores residentes en Bogotá, con el objetivo de establecer el papel mediador o moderador de variables sociodemográficas y de bienestar en la relación entre depresión y demencia.
Se contó con los datos de 2.000 adultos mayores de 60años o más. Se utilizó el PROCESS V4 con una p<0,05. Se encontró que el nivel educativo, la autopercepción y la comparación de salud, la participación social y la actividad física fueron factores mediadores; la edad y el acceso a la salud resultaron moderadores de la relación entre depresión y demencia. Los presentes resultados señalan directrices para el cuidado del adulto mayor, desde el modelo de los factores modificables que permiten un envejecimiento activo.
The accelerated population aging has increased neurodegenerative diseases such as dementia, which has led to find different contextual factors that promote or prevent their development. In this study, a secondary analysis of the population study of «Health, Well-being and Aging» (SABE) Bogotá, 2012, was made, to know the situation of older adults residing in Bogotá, with the objective of establishing the mediating or moderating role of sociodemographic variables and of well-being in the relationship between depression and dementia.
Data from 2000 adults over 60years of age were available. PROCESS V4 was used with a P<.05. Educational level, self-perception and comparison of health, social participation and physical activity were found to be mediating factors; age and access to health were moderators of the relationship between depression and dementia. These results indicate guidelines for the care of the elderly, from the model of modifiable factors that allow active aging.
La población mundial está envejeciendo con mayor rapidez que en el pasado. Entre 2015 y 2050, el porcentaje de mayores de 60años aumentará del 12% al 22%, y el 80% de ellos vivirán en países de ingresos medianos y bajos1. Esta transición demográfica exige prepararse para afrontar los cambios socioeconómicos, culturales y sociosanitarios, porque el envejecimiento supone una alta carga de enfermedad, discapacidad y dependencia. Además, se acompaña de numerosas enfermedades y comorbilidades, en especial la demencia, una de las principales causas de discapacidad y dependencia, que impacta a quien la padece, a sus cuidadores, a sus familiares y a la sociedad en general1.
La descripción detallada de las circunstancias que rodean el desarrollo de las demencias, sus condiciones de vida, el estado de salud, las actividades y el empleo del tiempo libre de las personas mayores de 60años son fundamentales para crear e instaurar estrategias que permitan mejorar la salud de la población. Aunque el envejecimiento es el principal factor de riesgo de demencia2-4 no es una consecuencia directa, lo que brinda la oportunidad de intervenir en «los factores de riesgo modificables»1. Identificar y controlar los factores de riesgo propios de cada contexto puede evitar, retrasar o lentificar la aparición de la demencia y promover estilos de vida saludables propios del «envejecimiento activo», como lo declara la OMS1.
Para establecer las particularidades del adulto mayor del contexto colombiano se realizó un análisis secundario del estudio «Salud, Bienestar y Envejecimiento» (SABE), Bogotá, 2012, (estudio poblacional descriptivo transversal) que revisa, en personas de 60años o más, aspectos sociodemográficos, del entorno social, las condiciones de vida, la violencia y la discapacidad5. Mediante este análisis se pueden determinar y jerarquizar los factores de riesgo y los de protección para las demencias.
La edad avanzada es el principal factor de riesgo. Las tasas de demencia aumentan a mayor edad2-4, aunque no existe una relación causal, lo que brinda la oportunidad de intervenir con «los factores de riesgo modificables»1,6. La mayor prevalencia de demencia (2/3 del total de casos) la presentan las mujeres, y aumenta cuando pertenecen a un bajo nivel socioeconómico. Ser mujer es un factor de riesgo, principalmente en los países en desarrollo, por la inequidad de género y las disparidades socioeconómicas, que le proporcionan mayor vulnerabilidad7,8.
Una problemática de salud mental frecuentemente asociadas con la demencia es la depresión6,9,10. Esta asociación se ha explicado porque la depresión surge como consecuencia de la demencia en sus estados iniciales, debido a la progresiva pérdida de autonomía; también podría ser el pródromo, o un factor de riesgo; las personas deprimidas tienen mayor riesgo de demencia, y este se relaciona con la gravedad y la duración de los síntomas depresivos9-12. Otros autores enfatizan en la coincidencia clínica o la comorbilidad, negando alguna relación de causalidad o de dependencia10,12-14. En la vejez existen circunstancias que favorecen la depresión, como la soledad, la presencia de enfermedades crónicas o psiquiátricas, los déficits sensoriales (hipoacusia o pérdida de la visión), los problemas de movilidad y el menor poder adquisitivo, entre otras.
Además, la depresión implica reducción de actividades sociales, recreativas y físicas, nutrición inadecuada, consumo de alcohol, nicotina y otras drogas; y diversos comportamientos que podrían contribuir a desarrollar trastornos neurocognitivos, con mayor probabilidad (2,5 veces más) que los no deprimidos. Las mujeres tienen más depresión que los hombres en la vejez14,15.
El nivel socioeconómico bajo es un factor de riesgo suficientemente identificado, dadas las limitaciones propias de un reducido poder adquisitivo que interactúa con la salud física, mental y social. La mayor prevalencia de demencia en este nivel se explican por el escaso acceso a: la educación, que ejercita y aumenta la reserva cognitiva7 y le ayuda a resistir una mayor patología cerebral antes de mostrar sintomatología7,16; a la realización de actividad física; a las actividades de ocio y a las actividades estimulantes y placenteras; al compromiso social7,8 y a la salud17, entre otros.
El limitado acceso a la salud se relaciona con una alta prevalencia de demencia y dificulta lograr diagnósticos e intervenciones tempranas para retrasar/controlar esta y las enfermedades comórbidas, a la vez que restringe el ingreso a programas de promoción de la salud y prevención de enfermedades17,18. Las diferencias socioeconómicas, culturales y políticas de cada país ofrecen desigualdad en el acceso a los tratamientos, al cuidado y al desarrollo de hábitos saludables19.
También se han determinado otros factores protectores, como la autopercepción positiva del estado de salud, propia de quienes trabajan activamente para conservar una buena salud. Este indicador permite monitorear y detectar la aparición de enfermedades, establecer los comportamientos de salud o riesgo, priorizar tratamientos, prevenir enfermedades y la mortalidad20,21. Otro factor protector es la nutrición adecuada, porque en la vejez suceden numerosos cambios en el organismo (digestivos, óseo-musculares, inmunológicos, etc.), y una nutrición apropiada prepara el cerebro con una óptima reserva cognitiva8,16. Un bajo nivel nutricional se asocia con demencia22, y sumado al consumo de alcohol y de tabaco, aumenta la probabilidad de trastornos neurocognitivos6,23. La desnutrición se relaciona con mayor fragilidad, morbilidad y mortalidad24, y la autopercepción del estado nutricional repercute en su alimentación e informa de posibles desequilibrios de nutrición en estas personas vulnerables22.
Las creencias y las prácticas espirituales/religiosas disminuyen la ansiedad, la depresión, el aislamiento, el riesgo de suicidio, y proporcionan un afrontamiento que facilita una mejor adaptación a los retos del envejecimiento. Las mujeres generalmente muestran un mayor bienestar espiritual que los hombres25-27.
La actividad física es uno de los hábitos saludables y de autocuidado más importantes: caminar, practicar deportes, participar en juegos y recreación son actividades que se pueden realizar con cualquier nivel de capacidad e implican disfrute y bienestar1, combaten el sedentarismo (alto predictor de demencia) y se relacionan con una mejor salud cognitiva, lo que contribuye a tener una mayor satisfacción en la vida28,29.
El apoyo y la participación social en la vejez son trascendentales, porque se van perdiendo roles y redes sociales por problemas de movilidad o por traslados, por muerte de los seres queridos, llegando en algunos casos al aislamiento30; este se vincula con depresión, suicidio, inactividad física, lo que a su vez trae comorbilidades, deterioro físico y funcional, reducción de la función cognitiva, demencia y mayor riesgo de mortalidad29-32. La interacción social positiva fortifica y mantiene la «reserva cognitiva» que previene/retarda la demencia y fortalece el sistema inmune, disminuye la vulnerabilidad al tabaquismo, al alcoholismo y a la obesidad e incrementa la actividad física por las actividades sociales-diversionales33,34. La socialización del adulto mayor promueve la salud física y mental, siendo esencial en la prevención de la demencia y en el logro de un envejecimiento saludable y exitoso31.
Se describieron algunos factores de riesgo y factores protectores o hábitos saludables2,11,30,34. El bienestar incluye la existencia de numerosos factores protectores que previenen las enfermedades físicas y mentales o disminuyen el avance de estas; es un marcador de la calidad de vida y ayuda al envejecimiento activo1.
El conocimiento del contexto para el control de las demencias es fundamental, porque la identificación de los factores de riesgo y protectores particulares de cada entorno guía efectivamente al control de las demencias, lo que llevó a plantear el siguiente objetivo: «Establecer los factores mediadores y moderadores de las variables sociodemográficas y de bienestar (autopercepción de salud, comparación de salud con otros, acceso a salud, nutrición, actividad física, importancia de la espiritualidad, participación y apoyo social) en la relación entre la depresión y la demencia en adultos mayores residentes de Bogotá».
Materiales y métodosSe efectuó un análisis secundario de la encuesta SABE, Bogotá, 2012, realizada por el Ministerio de Salud y Protección social con Colciencias y la Universidad Javeriana.
Los participantes se seleccionaron mediante un muestreo probabilístico, por conglomerados, con un nivel de confiabilidad del 95%: 2.000 personas de 60años o más residentes de las zonas urbana y rural de Bogotá5.
El instrumento fue el cuestionario SABE adaptado y aplicado en Bogotá; incluye aspectos sociodemográficos, información personal y familiar, características de la vivienda, componente biográfico, experiencias de violencia, estado de salud, cognición, discapacidad, estado funcional, acceso a servicios de salud y medicación5.
Con las respuestas a este cuestionario se trasformaron las variables para analizarlas en el presente estudio.
Variable criterioDemencia, mediante el Montreal Cognitive Assessment (MoCA), con una puntuación de 23 o más/30 (sensibilidad de 92,7%), a la que se sumaba la discapacidad funcional cuando necesitaba ayuda en dos o más actividades de la vida diaria con la escala Lawton AIVD. Se clasificó con y sin demencia8.
Variable predictoraDepresión, evaluada con la escala Yesavage, con un puntaje de 6 en adelante5, y el autorreporte de ansiedad y depresión para los valores perdidos, si contestan moderadamente o mucho. Se clasificó en con y sin depresión
Variables sociodemográficasSexo: hombre, mujer.
Edad: clasificada en rangos de 60 a 69, 70 a 79 y 80 o más años5,8.
Nivel educativo: dividido en 0 años, de 1 a 5 años, de 6 a 11 años, y 12 o más años; en el sistema educativo colombiano, 12 o más corresponden a la educación superior8.
Nivel socioeconómico: se clasificaron los estratos 1 y 2 como bajo; 3 y 4, medio, y 5 y 6, alto5,8; en Colombia en los niveles más altos son más costosos los servicios públicos.
Variables de bienestar o hábitos saludablesActividad física: evaluada con ¿qué tan frecuentemente caminó al menos 10minutos fuera de la casa o apartamento por cualquier razón?; ¿realizó deportes ligeros o actividades recreativas como jardinería o actividades semejantes al menos 10minutos/día?; ¿realizó actividades deportivas o recreativas moderadas como bailar, jugar voleibol, o actividades semejantes al menos 10minutos/día?, y ¿realizó deporte o actividades recreativas vigorosas, como trotar, nadar, correr en bicicleta, jugar a fútbol o actividades semejantes al menos 10minutos? Se clasificó en actividad física fuerte, moderada o débil. Las respuestas afirmativas se clasificaron según la frecuencia. Cada pregunta puntuaba 0: no realiza y 1 (si realiza, incluía una puntuación de 1 a 12). Se agrupó en 0: nunca; leve: 1 a 2; moderado: 3 a 12.
Percepción del estado nutricional: evaluada con ¿se considera usted bien nutrido? [Sí/No]. Y ¿se nutre con proteína? [Sí/No]5.
Autopercepción del estado de salud medida con ¿considera ested que su estado de salud es: excelente, muy bueno, bueno, regular o malo? Se clasificó en excelente-muy buena, buena-regular y mala5.
Comparación de la salud: clasificada con ¿en comparación con personas de su edad, diría que su salud está? en mejor, igual y peor.
Acceso a la salud: se categorizó en dicotómica, en 1: contributivo y 2: subsidiado-vinculado y ninguno8.
Apoyo social: evaluado con ¿cuál de las siguientes ayudas o apoyo recibe de estas personas? Se contabilizó la respuesta afirmativa a las clases de ayuda: emocional, instrumental, cognoscitiva. Se clasificó en cada categoría (familiar o no-familiar), y en apoyo social se agruparon el apoyo familiar y el apoyo de no-familiares, sumando las ayudas que recibe en cada una. Luego se sumaron los de apoyo familiar y no-familiar en «apoyo social», categorizándose en: 0: sin apoyo; 1: uno de los dos (social o familiar); 2: ambos.
Participación social: medida con ¿participa usted en su comunidad: en participación social, ciudadana y comunitaria? Cada una tenían la respuesta de sí/no, se sumaban, quedando: 0: ninguna, 1: en una de ellas, 2 y 3: participación en dos/tres de las anteriores.
Autopercepción de la importancia de la espiritualidad: evaluada con ¿qué importancia tiene para usted la espiritualidad, la fe o la religión en su vida? Se clasificó en: importante, regularmente importante y no importante.
Principios éticosEl estudio SABE Bogotá cumple con los principios éticos de la Declaración de Helsinki (1975); fue aprobado por el Comité de Investigación y Ética de la Universidad Javeriana e investigaciones del Hospital Universitario San Ignacio. Los participantes y cuidadores firmaron el consentimiento informado5.
En el presente estudio se mantienen los principios éticos para utilizar los datos y publicar los resultados obtenidos.
ResultadosInicialmente se recodificaron las variables, se realizó análisis descriptivo, luego mediante la chi cuadrado se realizaron los análisis bivariados y finalmente los análisis de mediación simple y de moderación.
Del total de la muestra, 1.249 (62,45%) eran mujeres; 960 (48%) estaban en el rango de 60 a 69años, 702 (35,1%) en el de 70 a 79años y 338 (16,9%) de 80años o más.
Respecto al nivel educativo, sin años de estudio fueron 244 (12,2%); de 1 a 5 años, 1.111(55,5%), y de 6 años o más, 645 (32,25%). Del nivel socioeconómico bajo fueron 1.038 (51,9%); del medio, 897 (44,85%), y del alto, 65 (3,25%).
Sobre las variables de interés, 188 (9,40%) personas presentaron demencia; 541 (27,10%) tenían depresión, y 101 (53,7%) tenían demencia y depresión.
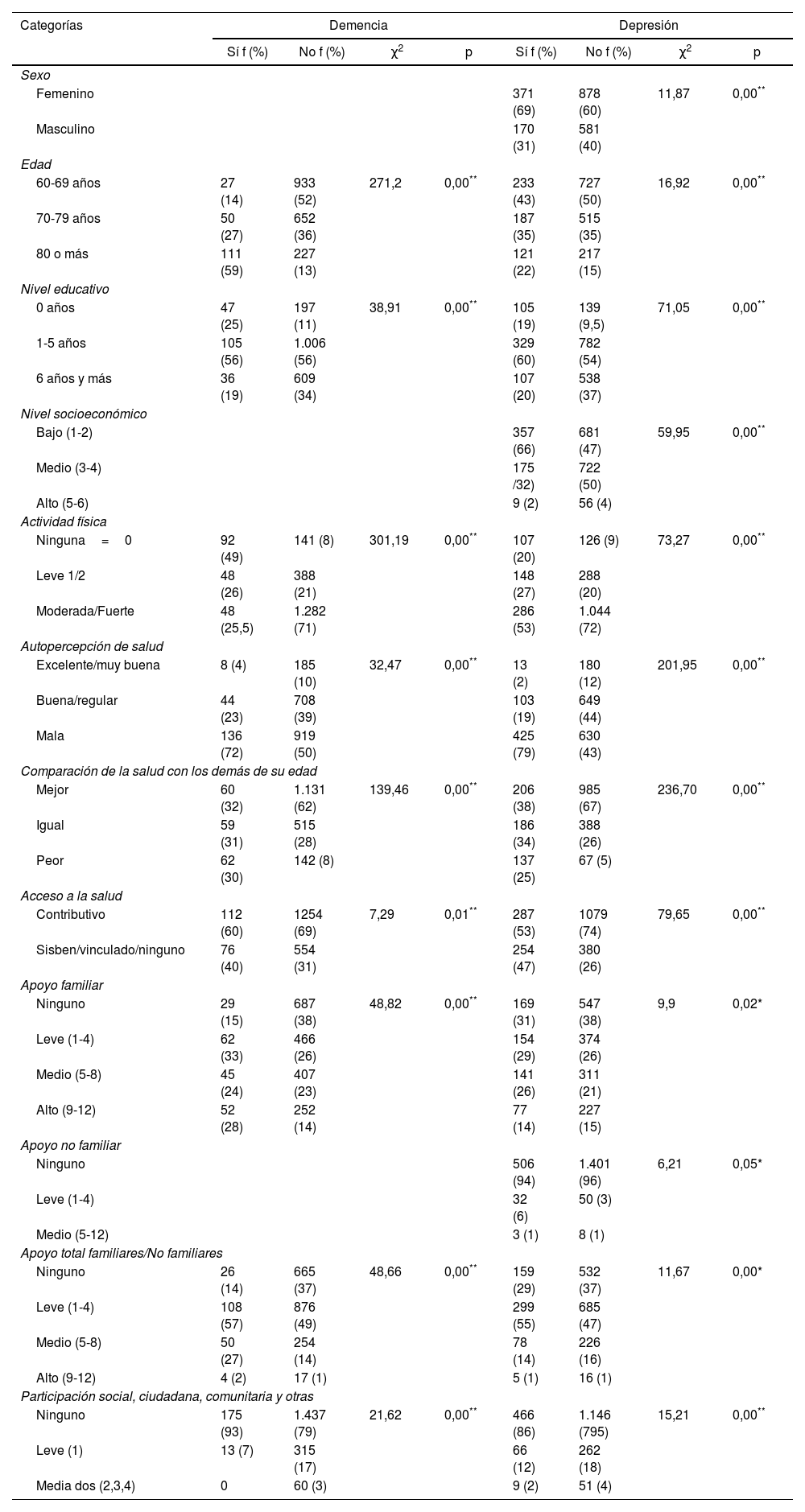
Los análisis bivariados que resultaron significativos de la asociación entre demencia y depresión con las demás variables se sintetizan en la tabla 1 y fueron la base para los siguientes análisis.
Resultados obtenidos mediante la prueba chi cuadrado de las variables sociodemográficas, de salud, de actividad física, de apoyo y de participación social
| Categorías | Demencia | Depresión | ||||||
|---|---|---|---|---|---|---|---|---|
| Sí f (%) | No f (%) | χ2 | p | Sí f (%) | No f (%) | χ2 | p | |
| Sexo | ||||||||
| Femenino | 371 (69) | 878 (60) | 11,87 | 0,00** | ||||
| Masculino | 170 (31) | 581 (40) | ||||||
| Edad | ||||||||
| 60-69 años | 27 (14) | 933 (52) | 271,2 | 0,00** | 233 (43) | 727 (50) | 16,92 | 0,00** |
| 70-79 años | 50 (27) | 652 (36) | 187 (35) | 515 (35) | ||||
| 80 o más | 111 (59) | 227 (13) | 121 (22) | 217 (15) | ||||
| Nivel educativo | ||||||||
| 0 años | 47 (25) | 197 (11) | 38,91 | 0,00** | 105 (19) | 139 (9,5) | 71,05 | 0,00** |
| 1-5 años | 105 (56) | 1.006 (56) | 329 (60) | 782 (54) | ||||
| 6 años y más | 36 (19) | 609 (34) | 107 (20) | 538 (37) | ||||
| Nivel socioeconómico | ||||||||
| Bajo (1-2) | 357 (66) | 681 (47) | 59,95 | 0,00** | ||||
| Medio (3-4) | 175 /32) | 722 (50) | ||||||
| Alto (5-6) | 9 (2) | 56 (4) | ||||||
| Actividad física | ||||||||
| Ninguna=0 | 92 (49) | 141 (8) | 301,19 | 0,00** | 107 (20) | 126 (9) | 73,27 | 0,00** |
| Leve 1/2 | 48 (26) | 388 (21) | 148 (27) | 288 (20) | ||||
| Moderada/Fuerte | 48 (25,5) | 1.282 (71) | 286 (53) | 1.044 (72) | ||||
| Autopercepción de salud | ||||||||
| Excelente/muy buena | 8 (4) | 185 (10) | 32,47 | 0,00** | 13 (2) | 180 (12) | 201,95 | 0,00** |
| Buena/regular | 44 (23) | 708 (39) | 103 (19) | 649 (44) | ||||
| Mala | 136 (72) | 919 (50) | 425 (79) | 630 (43) | ||||
| Comparación de la salud con los demás de su edad | ||||||||
| Mejor | 60 (32) | 1.131 (62) | 139,46 | 0,00** | 206 (38) | 985 (67) | 236,70 | 0,00** |
| Igual | 59 (31) | 515 (28) | 186 (34) | 388 (26) | ||||
| Peor | 62 (30) | 142 (8) | 137 (25) | 67 (5) | ||||
| Acceso a la salud | ||||||||
| Contributivo | 112 (60) | 1254 (69) | 7,29 | 0,01** | 287 (53) | 1079 (74) | 79,65 | 0,00** |
| Sisben/vinculado/ninguno | 76 (40) | 554 (31) | 254 (47) | 380 (26) | ||||
| Apoyo familiar | ||||||||
| Ninguno | 29 (15) | 687 (38) | 48,82 | 0,00** | 169 (31) | 547 (38) | 9,9 | 0,02* |
| Leve (1-4) | 62 (33) | 466 (26) | 154 (29) | 374 (26) | ||||
| Medio (5-8) | 45 (24) | 407 (23) | 141 (26) | 311 (21) | ||||
| Alto (9-12) | 52 (28) | 252 (14) | 77 (14) | 227 (15) | ||||
| Apoyo no familiar | ||||||||
| Ninguno | 506 (94) | 1.401 (96) | 6,21 | 0,05* | ||||
| Leve (1-4) | 32 (6) | 50 (3) | ||||||
| Medio (5-12) | 3 (1) | 8 (1) | ||||||
| Apoyo total familiares/No familiares | ||||||||
| Ninguno | 26 (14) | 665 (37) | 48,66 | 0,00** | 159 (29) | 532 (37) | 11,67 | 0,00* |
| Leve (1-4) | 108 (57) | 876 (49) | 299 (55) | 685 (47) | ||||
| Medio (5-8) | 50 (27) | 254 (14) | 78 (14) | 226 (16) | ||||
| Alto (9-12) | 4 (2) | 17 (1) | 5 (1) | 16 (1) | ||||
| Participación social, ciudadana, comunitaria y otras | ||||||||
| Ninguno | 175 (93) | 1.437 (79) | 21,62 | 0,00** | 466 (86) | 1.146 (795) | 15,21 | 0,00** |
| Leve (1) | 13 (7) | 315 (17) | 66 (12) | 262 (18) | ||||
| Media dos (2,3,4) | 0 | 60 (3) | 9 (2) | 51 (4) | ||||
Con las variables significativas se realizó análisis de moderación con tres análisis de regresión a=variable independiente (VI); b=variable moderadora (VM), y c=VI con la variable dependiente (VD).
Y de mediación simple con cuatro: a=relación entre VI y VM; b=relación entre la VM y la VD; c=relación entre VI y VD; c’=efecto indirecto de la relación entre la VI y VD y el % de mediación.
Se utilizó el método de Bootstraping corregido con 5.000 muestras, con un intervalo de confianza de 95% y p≤0,05; se utilizó la siguiente convención p≤0,05* y p≤0,00**.
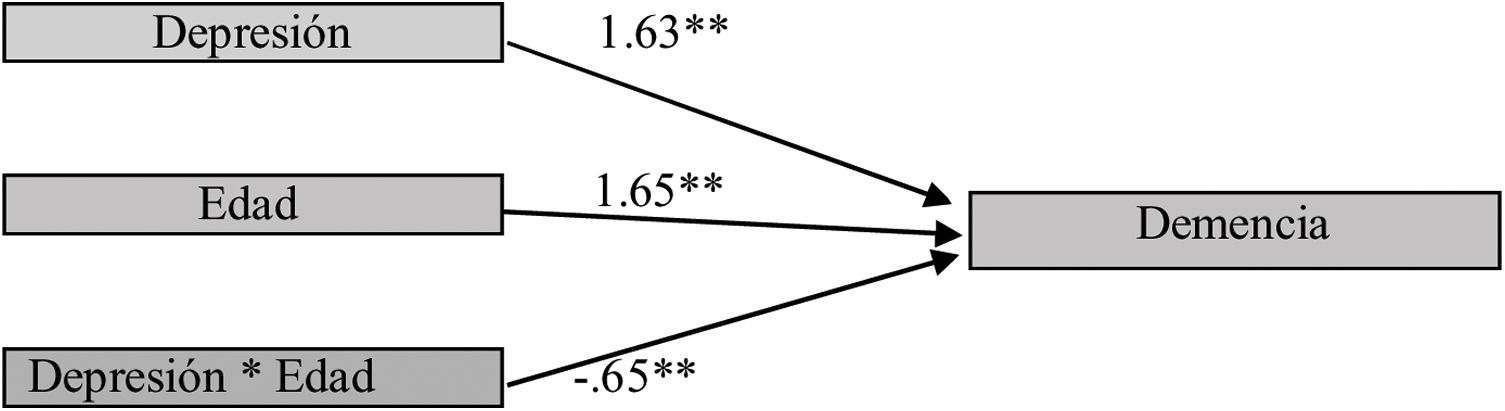
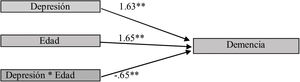
El análisis de moderación mostró el papel moderador de la edad sobre la depresión (Dp) y la demencia (Dm); cuando la Dp aparece en menor edad (XM) −0,65, aumenta la probabilidad de la Dm (X→Y|M=0,74=1,15, p<0,00**) (fig. 1).
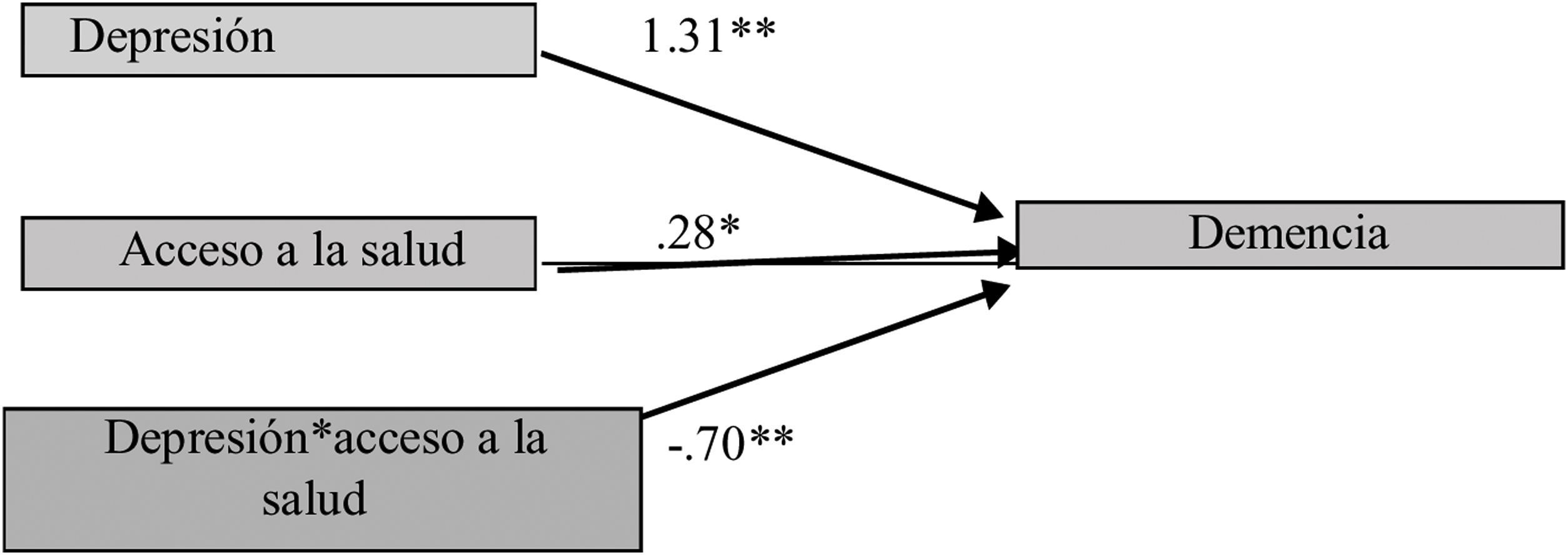
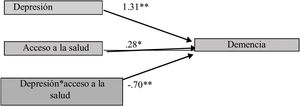
Asimismo, con el acceso a la salud, es moderadora de la Dp y de la Dm; las personas sin acceso a servicios de salud tienen mayor probabilidad de tener Dp y la probabilidad de Dm aumenta (X→Y|M=0,54=0,94, p=0,00**). A mayor acceso a la salud menor Dp y probabilidad de tener Dm, como se presenta en la figura 2.
El análisis de mediación mostró que el nivel educativo (NE) media la relación entre la Dp y la Dm. Su porcentaje de mediación explica el 12% del efecto total, porque tiene un efecto indirecto significativo sobre la Dm (a*b=0,15 [IC95%: 0,79 a 0,23]). A mayor NE menor Dp y, por lo tanto, menor Dm, como se describe en la figura 3.
El nivel socioeconómico no media la relación entre la Dp y la Dm (a*b=−0,001 [IC95%: −0,013 a 0,08]).
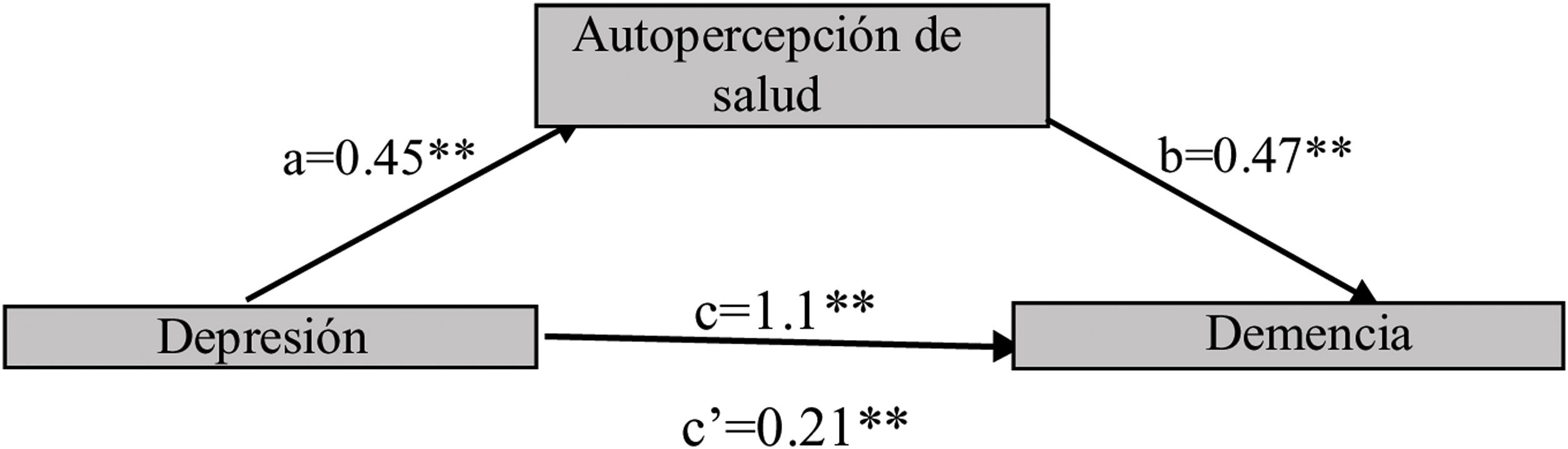
La autopercepción negativa de la salud media la relación entre la Dp y la Dm, por un efecto indirecto significativo de la Dp sobre la Dm a través de la autopercepción negativa de salud (a*b=0,21 [IC95%: 0,086 a 0,38]). El efecto mediador explica el 19% del efecto total (fig. 4).
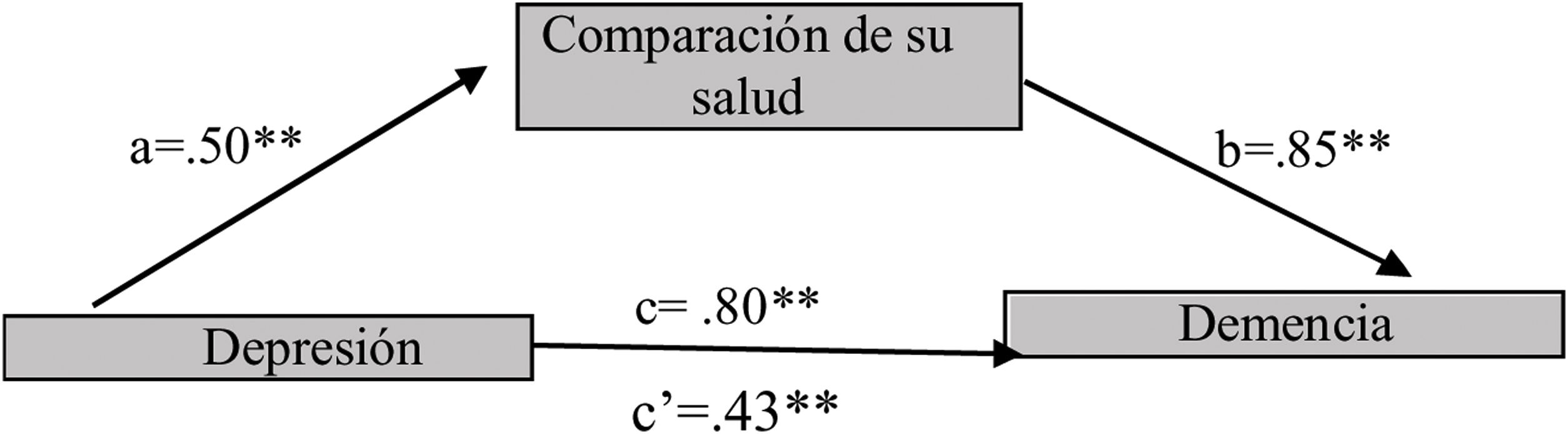
Cuando al comparar su salud es peor que la de las otras personas, existe mediación de la relación entre la Dp y la Dm, por el efecto indirecto significativo de la Dp sobre la Dm (a*b=0,43 [IC95%: 0,29 a 0,57]), como se enseña en la figura 5. El tamaño del efecto o porcentaje de mediación explica el 53% del efecto total, lo que implica que aumenta la Dp y su relación con la Dm.
La participación social media negativamente sobre la Dm a través de la relación entre la Dp y la Dm (a*b=−0,103 [IC95%: 0,048 a 0,181]), y la mayor participación social reduce la Dp a través de su relación entre la Dp y la Dm (fig. 6). Este efecto mediador explica el 8% del efecto total.
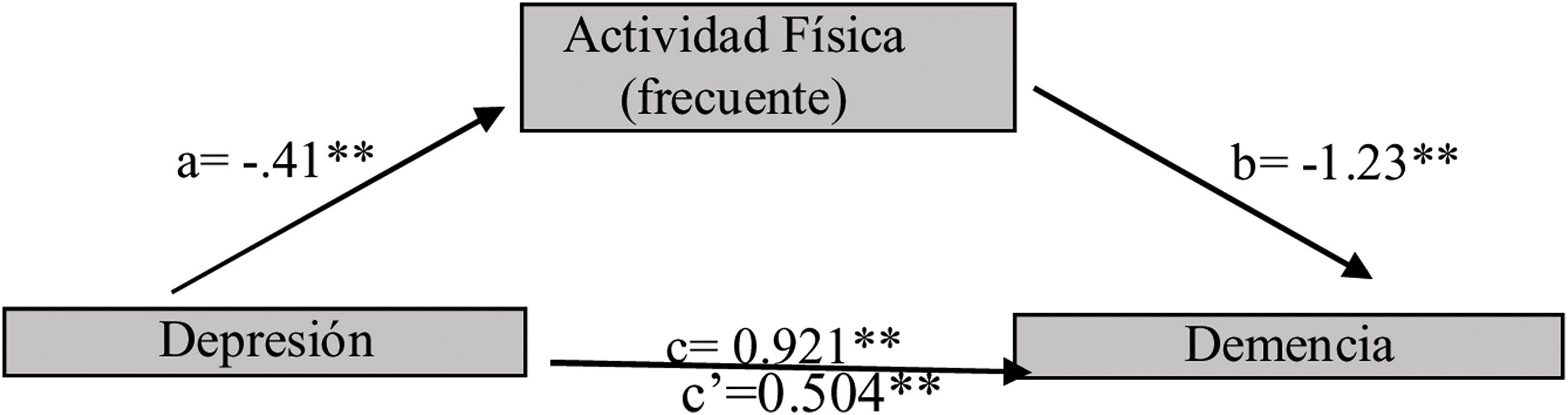
La actividad física frecuente es mediador inverso de la Dm a través de la relación entre la Dp y la Dm (a*b=0,504 [IC95%: 0,80 a 0,665]), como se representa en la figura 7. El tamaño del efecto explica el 55,7% del efecto total; a mayor frecuencia de actividad física, menor Dp y probabilidad de Dm.
No se encontraron efectos mediadores del apoyo familiar y del apoyo social en la relación entre la Dp y la Dm; el efecto indirecto no fue significativo.
DiscusiónLos hallazgos indican que la Dp es un fuerte factor de riesgo para la Dm. Los adultos mayores con síntomas depresivos tienen mayor probabilidad de presentar Dm, comparados con quienes no la tienen, y es una relación reiteradamente corroborada10,11,14. Su alta frecuencia de aparición simultánea resalta la importancia de encontrar los factores que podrían mediar o moderar relación.
De los factores sociodemográficos examinados, el nivel educativo media la relación entre la Dp y la Dm: a mayor nivel educativo, menores Dp y Dm. Esto se debe a que la ejercitación a través de las actividades cognitivas de la educación mantiene la activación e incrementa la función cognitiva/intelectual, lo que aumenta la reserva cognitiva, que disminuye o retrasa la susceptibilidad del cerebro a la neurodegeneración7,17,27. Asimismo, el bajo nivel educativo es un factor de riesgo para la Dp y para la Dm11; es un indicador del bajo nivel socioeconómico, en el que existen numerosas restricciones de acceso a condiciones de bienestar, lo que aumenta la vulnerabilidad a los trastornos cognitivos.
Sobre las variables de bienestar, la autopercepción de salud media la relación entre la Dp y la Dm: una buena percepción de salud debilita esta relación; al igual que con la comparación del estado de salud con los demás de su misma edad, el percibirse con «mejor» salud explica el 50% del efecto total. El creer que su salud es buena se relaciona con una mejor salud física y mental y un mejor rendimiento cognitivo, puesto que las personas asumirán conductas de salud y tomarán medidas para garantizar un envejecimiento saludable, que implica menor Dp, mejor desempeño en las actividades diarias, mayor longevidad y mejor funcionamiento cognitivo1,20,22.
La participación social media la relación entre la Dp y la Dm, y la mayor participación social debilita esta relación30,32,35. La participación y las relaciones sociales son esenciales para garantizar el bienestar, la mayor satisfacción con la vida, el afecto positivo y el optimismo, lo que no se encuentra en las personas con trastornos neurocognitivos27,30,32. El aislamiento social reduce la función cognitiva y aumenta la Dm, así como las comorbilidades y la mortalidad29,31; por otro lado, la alta interacción social positiva aumenta y mantiene la función cognitiva que previene o retarda los síntomas de Dm33, reduce las enfermedades, fortalece el sistema inmune e incrementa la actividad física por las actividades sociales18,35. La socialización del adulto mayor reduce la probabilidad de padecer Dm y ayuda a lograr un envejecimiento saludable y exitoso31.
La actividad física también es mediadora de la relación entre la Dp y la Dm. El entrenamiento físico, además de mejorar la función física y la independencia de los adultos mayores, mejora la función cognitiva por la conocida relación entre motricidad y cognición, que reduce el riesgo de Dm. La actividad física promueve un envejecimiento saludable, mejora la cognición, el funcionamiento independiente y la salud psicológica, convirtiéndose en un factor protector que atenúa la relación entre la Dp y la Dm27,32.
La edad es una variable moderadora; cuando la Dp se produce a menor edad, la probabilidad de desarrollar Dm se incrementa. Posiblemente porque la Dp temprana puede alterar la respuesta al estrés con la disfunción del eje hipotálamo-pituitario-adrenal (HPA) y el aumento de los corticoides, que lesiona el cerebro produciendo cuerpos de Lewy, enfermedad vascular e hipercortisolemia con la subsecuente atrofia hipocampal, además de la inflamación crónica9. También los malos hábitos de salud producto de la Dp le dan mayor vulnerabilidad y daño cognitivo27,30.
El acceso a salud también tiene un papel moderador de la relación entre Dp y Dm: a menor acceso, mayores Dp y Dm. Es fundamental para el mantenimiento de la salud, por los diagnósticos y tratamientos oportunos a todas las problemáticas de salud a las que está expuesto el adulto mayor. Una desigualdad en el acceso a la salud impide mantener una salud adecuada y se asocia con otras restricciones que conllevan a una progresión desfavorable de las enfermedades incapacitantes, como la Dm y la Dp17,20,21.
De esta forma, se determinaron diferentes variables que afectan la relación entre la Dp y la Dm, lo que permite establecer factores de riesgo y protectores en el contexto colombiano. La disminución de los primeros y el fortalecimiento de los segundos debe ser la meta de los programas sociales dirigidos a incrementar el bienestar y el envejecimiento saludable y exitoso.
A partir de estos resultados, se recomienda realizar programas al adulto mayor que incentiven la actividad física, brinden oportunidades de socialización y participación social, así como diferentes actividades de estimulación cognitiva. Que se den mayores posibilidades de atención en salud al adulto mayor, aspectos que, además de prevenir los trastornos cognitivos, podrían optimizar la salud de esta población. Para una prevención efectiva se necesita comenzar con programas dirigidos a poblaciones de adultos menores de 60años para consolidar buenos hábitos de salud en el adulto mayor.
Es necesario resaltar que este es un análisis secundario de la encuesta SABE, por lo que existen algunas limitaciones, propias de los estudios transversales, que ofrecen relaciones de asociación, no de causalidad; aunque estos hallazgos pueden guiar a diseñar posteriores estudios dirigidos explícitamente a establecer relaciones de causalidad.
En segundo lugar, la clasificación de la Dm y de la Dp o síntomas depresivos, así como de las diferentes variables de interés, se debe mirar cautelosamente, puesto que ciertos factores determinados en otros estudios como protectores, en el presente no lo fueron, posiblemente por la clasificación inicial o por la falta de datos al respecto, como es el caso de la espiritualidad25-27, y el nivel socioeconómico7,17,19, de alta importancia para el bienestar.
No obstante, este estudio es de gran relevancia porque muestra las características propias de la población bogotana, describe la realidad sociodemográfica y sus relaciones con su contexto personal, socioeconómico y ambiental, y señala los factores que pueden aumentar o disminuir el desarrollo de la Dm a través de su relación con la Dp. Estos resultados son reafirmados por diferentes estudios y sirven de insumo para la implementación de programas dirigidos al envejecimiento saludable, enfocándose en la prevención de la Dp y, por lo tanto, de la Dm.
Se enfatiza en que las intervenciones psicosociales deben incluir la modificación de los pensamientos negativos hacia la vejez y potencializar las redes de apoyo sociales familiares, de amigos, vecinos y miembros de la comunidad.
Estos hallazgos tienen implicaciones para el diseño de estrategias que contribuyen al envejecimiento saludable a nivel físico y psicológico, dirigidas a poblaciones vulnerables como los adultos mayores, y resaltan la importancia de la prevención y la detección temprana para el control de la Dp y de la Dm. Esto a su vez reduce el alto impacto del trastorno cognitivo a nivel personal, familiar y social.
FinanciaciónLa presente investigación ha sido financiada por la Universidad Católica de Colombia y el Colegio de la Frontera Norte de México.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.