El electroencefalograma (EEG) es una prueba diagnóstica esencial en epilepsia. Su uso en los Servicios de Urgencias (SU) es limitado, estando habitualmente restringido al diagnóstico y el manejo del estado epiléptico no convulsivo (EENC). Sin embargo, pueden existir otras situaciones en las que, por su perfil temporal, el EEG puede ser una herramienta útil en este entorno.
MétodosEstudio observacional retrospectivo, sobre la base de la historia clínica, de los pacientes atendidos en el SU de nuestro hospital por crisis epilépticas (CE) y sospecha de EENC a los que se realizó un EEG, en el periodo 2015-2016, recogiendo variables demográficas y clínicas.
ResultadosSe reclutó a 87 pacientes, con una edad media de 44 años. El motivo de consulta más frecuente fue CE, el 59,8% por primera CE (pCE) y el 27,6% por CE en paciente con epilepsia; en 12,6% la sospecha era EENC. Se observaron descargas epileptiformes interictales (DEI) en el 38,4% de los pacientes atendidos por pCE y en el 33,3% de los epilépticos conocidos; el 36,4% de los posibles EENC se confirmaron mediante EEG. El EEG con DEI supuso un inicio o cambio de tratamiento crónico en el 59,8% de los pacientes.
ConclusionesEl EEG es una herramienta útil en el manejo de las CE en los SU, tanto de situaciones agudas graves como el EENC, como en el estudio diagnóstico de la epilepsia de debut o no filiada.
Electroencephalography (EEG) is an essential diagnostic tool in epilepsy. Its use in emergency departments (ED) is usually restricted to the diagnosis and management of non-convulsive status epilepticus (NCSE). However, EDs may also benefit from EEG in the context of other situations in epilepsy.
MethodsWe conducted a retrospective observational study using the clinical histories of patients treated at our hospital's ED for epileptic seizures and suspicion of NCSE and undergoing EEG studies in 2015 and 2016. We collected a series of demographic and clinical variables.
ResultsOur sample included 87 patients (mean age of 44 years). Epileptic seizures constituted the most common reason for consultation: 59.8% due to the first episode of epileptic seizures (FES), 27.6% due to recurrence, and 12.6% due to suspected NCSE. Interictal epileptiform discharges (IED) were observed in 38.4% of patients reporting FES and in 33.3% of those with a known diagnosis of epilepsy. NCSE was confirmed by EEG in 36.4% of all cases of suspected NCSE. Presence of IED led to administration of or changes in long-term treatment in 59.8% of the patients.
ConclusionsEEG is a useful tool for seizure management in EDs, not only for severe, sudden-onset clinical situations such as NCSE but also for diagnosis in cases of non-affiliated epilepsy and in patients experiencing the first episode of epilepsy.
Las crisis epilépticas (CE) suponen el 1% de las consultas generales en un Servicio de Urgencias (SU)1. Su manejo precisa la realización de una adecuada anamnesis, examen físico y exploración neurológica. En muchas ocasiones requiere la petición de pruebas complementarias, entre las que se encuentran estudios analíticos, electrocardiograma y tomografía computarizada cerebral, con la finalidad principal de descartar etiologías agudas potencialmente peligrosas para el paciente2.
El electroencefalograma (EEG) es una prueba diagnóstica principal dentro del estudio de la epilepsia3. Dado el desarrollo cada vez mayor de la atención sanitaria en todos sus niveles y el incremento de la demanda de una atención cada vez más precisa y especializada, el paso de los laboratorios de EEG a ofrecer sus servicios a las urgencias en epilepsia es algo inevitable y necesario. Sin embargo, existen opiniones que advierten sobre el progresivo abuso del EEG urgente4, dado que su indicación más ampliamente aceptada es el diagnóstico de estado epiléptico no convulsivo (EENC), admitiendo su utilidad en otras situaciones, como el estudio de coma de causa no filiada o el diagnóstico de trastornos paroxísticos de origen no epiléptico5-8. Se aconseja, por lo tanto, darle un uso razonable, puesto que la utilización indiscriminada puede traer consecuencias negativas para el funcionamiento rutinario de los laboratorios de EEG, sin aportar en muchas ocasiones información necesaria para el manejo de los pacientes en el SU.
Por otra parte, distintos estudios han mostrado la mayor rentabilidad diagnóstica de un EEG realizado de forma precoz (menos de 24-48 h) tras una CE9-13, puesto que se ha observado que las descargas epileptiformes interictales (DEI) son más frecuentes las horas/días siguientes a una CE14,15. Este hecho puede ser de especial relevancia en el manejo de una pCE no provocada, o en CE en pacientes sin un diagnóstico electroencefalográfico previo claro, permitiendo una impresión diagnóstica lo más precisa posible de forma temprana, y por lo tanto, un enfoque y manejo terapéutico seguro y rápido.
A continuación, presentamos un estudio descriptivo sobre la utilización del EEG solicitado desde el SU de nuestro hospital, para posteriormente desarrollar una discusión valorando las distintas situaciones en las que su uso puede ser rentable en este entorno.
Pacientes y métodosSe ha llevado a cabo una revisión de las historias clínicas de los pacientes mayores de 14 años atendidos en el SU del Hospital Clínico Universitario Lozano Blesa de Zaragoza a los que se ha realizado un EEG por CE o sospecha de EENC y valoración por parte del Servicio de Neurología de guardia durante los años 2015-2016. La indicación del EEG era establecida por el neurólogo evaluador del caso y todos los EEG se han efectuado dentro de las primeras 24 h tras el inicio de la clínica. El Servicio de Neurofisiología de nuestro hospital ofrece la posibilidad de realizar EEG urgente de lunes a viernes entre las 8:00h y 15:00h, sin posibilidad en fin de semana, por lo que los casos recogidos han sido atendidos, valorados por Neurología y realizado el EEG entre los domingos a las 9:00h y los viernes hasta las 15:00h, para ajustarse a la ventana temporal de EEG dentro de las primeras 24 h tras la CE o el inicio de la clínica. El aparato de EEG utilizado fue un Nihon Kohden EEG-1200. Los registros se efectuaron con colocación de electrodos según el sistema internacional 10-20 durante 30 min, en reposo y con maniobras de activación (apertura y cierre ocular, fotoestimulación, hiperventilación) en los casos en que fuera posible. Se recogieron variables demográficas y las siguientes variables clínicas: antecedente de epilepsia u otras patologías predisponentes, fármacos antiepilépticos (FAE) previos, motivo de consulta en el SU, tipo de CE, exploración neurológica, resultado de tomografía computarizada cerebral, resultado de EEG con las siguientes categorías: normal, DEI generalizada (DEIg), DEI focal, enlentecimiento generalizado, enlentecimiento focal (Ef), y compatible con EENC; fármacos iniciados en el SU, destino al alta y diagnóstico al alta. En los pacientes con epilepsia previa a los que se realizó EEG en contexto de una CE, se ha recogido el motivo de su indicación si constaba en la historia clínica.
Se ha utilizado el programa informático SPSS v.22 para elaborar el estudio estadístico mediante análisis univariante.
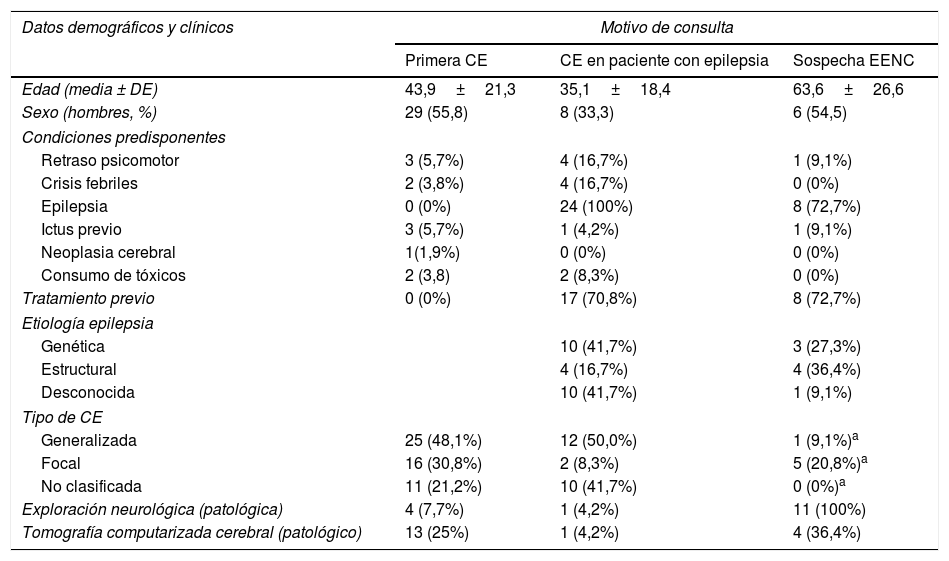
ResultadosSe reclutó a 87 pacientes, con una edad media de 44 años (14-92), 44 de ellos mujeres (50,6%); 52 fueron atendidos como pCE (59,8%), 24 como CE en paciente con epilepsia (27,6%), y 11 como sospecha de EENC (12,6%). Los datos demográficos, los antecedentes de epilepsia o de otras condiciones predisponentes, el tipo de CE y la presencia de datos patológicos en la exploración neurológica y en la neuroimagen urgente quedan recogidos en la tabla 1.
Características demográficas y clínicas según motivo de consulta
| Datos demográficos y clínicos | Motivo de consulta | ||
|---|---|---|---|
| Primera CE | CE en paciente con epilepsia | Sospecha EENC | |
| Edad (media ± DE) | 43,9±21,3 | 35,1±18,4 | 63,6±26,6 |
| Sexo (hombres, %) | 29 (55,8) | 8 (33,3) | 6 (54,5) |
| Condiciones predisponentes | |||
| Retraso psicomotor | 3 (5,7%) | 4 (16,7%) | 1 (9,1%) |
| Crisis febriles | 2 (3,8%) | 4 (16,7%) | 0 (0%) |
| Epilepsia | 0 (0%) | 24 (100%) | 8 (72,7%) |
| Ictus previo | 3 (5,7%) | 1 (4,2%) | 1 (9,1%) |
| Neoplasia cerebral | 1(1,9%) | 0 (0%) | 0 (0%) |
| Consumo de tóxicos | 2 (3,8) | 2 (8,3%) | 0 (0%) |
| Tratamiento previo | 0 (0%) | 17 (70,8%) | 8 (72,7%) |
| Etiología epilepsia | |||
| Genética | 10 (41,7%) | 3 (27,3%) | |
| Estructural | 4 (16,7%) | 4 (36,4%) | |
| Desconocida | 10 (41,7%) | 1 (9,1%) | |
| Tipo de CE | |||
| Generalizada | 25 (48,1%) | 12 (50,0%) | 1 (9,1%)a |
| Focal | 16 (30,8%) | 2 (8,3%) | 5 (20,8%)a |
| No clasificada | 11 (21,2%) | 10 (41,7%) | 0 (0%)a |
| Exploración neurológica (patológica) | 4 (7,7%) | 1 (4,2%) | 11 (100%) |
| Tomografía computarizada cerebral (patológico) | 13 (25%) | 1 (4,2%) | 4 (36,4%) |
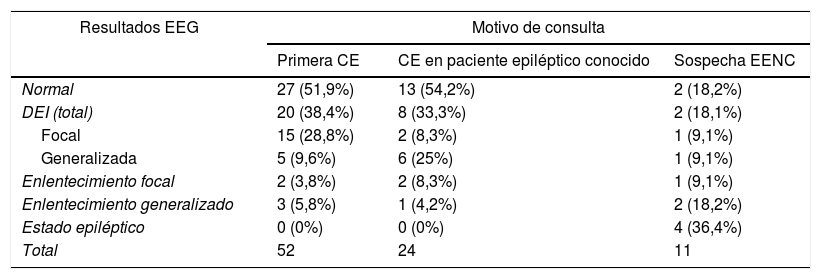
El resultado del EEG fue patológico en 45 pacientes (51,7%); de ellos, 30 mostraron DEI (34,5%), 11 enlentecimiento patológico (12,6%), y 4 trazado compatible con EENC (4,6%) (tabla 2). En 59 pacientes (67,8%) se llevó a cabo una acción terapéutica con FAE, siendo una medida crónica (inicio o cambio en su tratamiento de base) en 52 (59,8%) y tratamiento agudo para EENC o CE en el resto. El levetiracetam (LEV) fue el FAE más utilizado globalmente (en 45 pacientes, 51,7%).
Patrón electroencefalográfico según motivo de consulta
| Resultados EEG | Motivo de consulta | ||
|---|---|---|---|
| Primera CE | CE en paciente epiléptico conocido | Sospecha EENC | |
| Normal | 27 (51,9%) | 13 (54,2%) | 2 (18,2%) |
| DEI (total) | 20 (38,4%) | 8 (33,3%) | 2 (18,1%) |
| Focal | 15 (28,8%) | 2 (8,3%) | 1 (9,1%) |
| Generalizada | 5 (9,6%) | 6 (25%) | 1 (9,1%) |
| Enlentecimiento focal | 2 (3,8%) | 2 (8,3%) | 1 (9,1%) |
| Enlentecimiento generalizado | 3 (5,8%) | 1 (4,2%) | 2 (18,2%) |
| Estado epiléptico | 0 (0%) | 0 (0%) | 4 (36,4%) |
| Total | 52 | 24 | 11 |
CE: crisis epiléptica; DEI: descargas epileptiformes interictales; EEG: electroencefalograma; EENC: estado epiléptico no convulsivo.
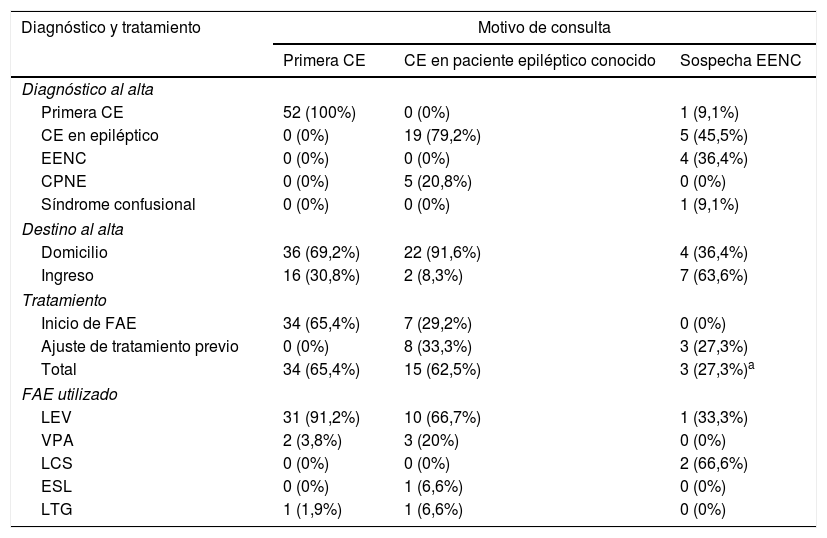
Respecto a los 52 pacientes atendidos por pCE, cabe destacar que 15 (28,8%), al realizar una anamnesis exhaustiva, refirieron síntomas previos al episodio actual indicativos de eventos epilépticos. Respecto al resultado del EEG, fue patológico en 25 pacientes (48,1%), presentando DEI 20 pacientes (38,4%) (tabla 2). Se inició tratamiento con FAE al alta en 34 pacientes (65,4%), entre los que se encontraban los 20 pacientes con alteraciones epileptiformes en el EEG y los que habían presentado eventos previos indicativos de origen epiléptico; de los 18 pacientes en los que no se inició tratamiento, 17 presentaban un EEG normal y uno un Ef. Los FAE iniciados y el destino al alta pueden verse en la tabla 3.
Diagnóstico y tratamiento según motivo de consulta
| Diagnóstico y tratamiento | Motivo de consulta | ||
|---|---|---|---|
| Primera CE | CE en paciente epiléptico conocido | Sospecha EENC | |
| Diagnóstico al alta | |||
| Primera CE | 52 (100%) | 0 (0%) | 1 (9,1%) |
| CE en epiléptico | 0 (0%) | 19 (79,2%) | 5 (45,5%) |
| EENC | 0 (0%) | 0 (0%) | 4 (36,4%) |
| CPNE | 0 (0%) | 5 (20,8%) | 0 (0%) |
| Síndrome confusional | 0 (0%) | 0 (0%) | 1 (9,1%) |
| Destino al alta | |||
| Domicilio | 36 (69,2%) | 22 (91,6%) | 4 (36,4%) |
| Ingreso | 16 (30,8%) | 2 (8,3%) | 7 (63,6%) |
| Tratamiento | |||
| Inicio de FAE | 34 (65,4%) | 7 (29,2%) | 0 (0%) |
| Ajuste de tratamiento previo | 0 (0%) | 8 (33,3%) | 3 (27,3%) |
| Total | 34 (65,4%) | 15 (62,5%) | 3 (27,3%)a |
| FAE utilizado | |||
| LEV | 31 (91,2%) | 10 (66,7%) | 1 (33,3%) |
| VPA | 2 (3,8%) | 3 (20%) | 0 (0%) |
| LCS | 0 (0%) | 0 (0%) | 2 (66,6%) |
| ESL | 0 (0%) | 1 (6,6%) | 0 (0%) |
| LTG | 1 (1,9%) | 1 (6,6%) | 0 (0%) |
ESL: acetato de eslicarbacepina; FAE: fármacos antiepilépticos; LEV: levetiracetam; LCS: lacosamida; LTG: lamotrigina; VPA: valproato.
De los 24 pacientes con epilepsia previa, 11 presentaban un EEG patológico (45,8%), presentando 8 DEI (33,3%) (tabla 2). El motivo de petición de EEG fue: la normalidad de EEG previos ambulatorios en 8 pacientes (33,3%), de los cuales 4 mostraron un registro patológico con DEI; el no tener datos de su historia previa de epilepsia en 3 pacientes (12,5%) de los cuales 2 presentaron trazado con DEI; la sospecha de crisis psicógena no epiléptica (CPNE) en 5 pacientes (20,8%) y no especificado en 8 (33,3%). Los datos de la intervención terapéutica (inicio, cambio o adición de FAE) pueden verse en la tabla 3.
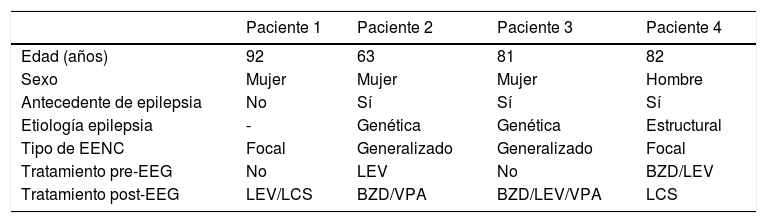
En 11 pacientes se sospechó EENC, de los cuales el EEG fue patológico en 9 (81,8%), mostrando un trazado compatible con EE en 4 (36,4%). Se instauró terapia con FAE en 10 pacientes (90,9%, todos excepto un paciente con diagnóstico de síndrome confusional). De estos 10 pacientes, 3 fueron ingresados, 2 con diagnóstico de CE en paciente con epilepsia y uno como pCE; otros 3 fueron finalmente diagnosticados de CE en paciente con epilepsia y dados de alta tras un periodo de observación en el SU con ajuste de su tratamiento crónico (tabla 3); los 4 pacientes restantes fueron los diagnosticados de EENC: en 2 de ellos se inició tratamiento FAE previo al EEG ante la alta sospecha clínica y en los otros 2 el tratamiento fue posterior a la confirmación con EEG; las características de estos 4 pacientes y el tratamiento instaurado vienen recogidos en la tabla 4.
Datos clínicos, patrones EEG y tratamiento en los pacientes con EENC
| Paciente 1 | Paciente 2 | Paciente 3 | Paciente 4 | |
|---|---|---|---|---|
| Edad (años) | 92 | 63 | 81 | 82 |
| Sexo | Mujer | Mujer | Mujer | Hombre |
| Antecedente de epilepsia | No | Sí | Sí | Sí |
| Etiología epilepsia | - | Genética | Genética | Estructural |
| Tipo de EENC | Focal | Generalizado | Generalizado | Focal |
| Tratamiento pre-EEG | No | LEV | No | BZD/LEV |
| Tratamiento post-EEG | LEV/LCS | BZD/VPA | BZD/LEV/VPA | LCS |
La utilización del EEG urgente/precoz es objeto de polémica dada la dificultad de encontrar un equilibrio entre las indicaciones en las que el EEG puede tener rentabilidad diagnóstica y la sobrecarga asistencial que se puede generar si se amplían esas indicaciones más allá de lo razonable. Sin embargo, existen situaciones en las que el EEG precoz puede tener mayor rentabilidad que realizarlo de forma ambulatoria. Pasaremos a repasar los distintos cuadros en los que se podría plantear su utilidad.
Primera CEEn nuestro estudio, las pCE han sido el motivo principal de consulta por el que se ha realizado un EEG precoz. El concepto clásico de epilepsia definido tras 2 CE no provocadas se ha ampliado desde la definición práctica de la ILAE de 2014, permitiendo el diagnóstico de epilepsia tras una pCE en pacientes con una probabilidad mayor del 60% de recurrencia16. Por ello, el manejo diagnóstico precoz de una pCE cobra aún mayor significación. Un metaanálisis de la Academia Americana de Neurología (AAN) sobre el manejo de pCE en adultos revisó un artículo de clase i y 10 de clase ii sobre la rentabilidad del EEG, encontrando una media del 29% de anomalías significativas (DEI)17; sin embargo, para matizar esta cifra, hay que tener en cuenta que en otra revisión por parte de Pohlmann-Eden y Newton diferencian la rentabilidad entre el EEG convencional y EEG con registro de sueño, con cifras menores de detección de DEI en el primero (12-27% vs. 23-50%)18. Por otra parte, existen distintos estudios en los que se relaciona la realización de un EEG convencional en un plazo corto tras una CE (24-48 h) con un mayor porcentaje de hallazgo de DEI9-13. King et al. observaron en su estudio prospectivo de 300 pacientes con pCE, un porcentaje significativamente mayor (51%) de DEI en los EEG realizados en las primeras 24 h tras la CE respecto a los realizados más tardíamente (34%)9. En nuestro trabajo, el 38,4% de los pacientes con pCE presentaron DEI en el EEG, siendo una proporción mayor que la presentada en el metaanálisis de la AAN en el que no se diferencian los estudios según el intervalo temporal CE-EEG, y mayor aún que la orquilla del 12-27% de rentabilidad del EEG convencional observada en la revisión de Pohlmann-Eden y Newton, con la que sería más comparable al excluir los estudios con registro de sueño; que nuestra cifra sea menor que la publicada por King et al. puede tener relación con la franja de edad de los pacientes incluidos en cada trabajo, al introducir en el suyo población pediátrica y observando en ellos un mayor número de casos con DEI respecto a la población adulta (59% vs. 39%). De igual forma, otros autores han aportado distintos porcentajes de anomalías significativas en EEG realizados de forma precoz, como Sierra-Marcos et al. (41%), Paliwal et al. (48,6%), Schreiner y Pohlmann-Eden (26,8%) o Yigit et al. (43,3%)10-13. Otros trabajos, sin embargo, aconsejan que la solicitud y la realización de un EEG tras una pCE sea valorada y coordinada de forma ambulatoria desde unidades específicas19,20; este manejo debe ser consensuado dependiendo de las características de cada centro, aunque en nuestra opinión el EEG precoz solicitado por parte de un neurólogo tras la evaluación individualizada de cada caso es una opción de manejo ventajosa en cuanto a su mayor sensibilidad en la detección de DEI.
Otro dato de especial interés es el 28,8% de pacientes que, al realizar una anamnesis más extensa, refirieron algún síntoma sutil sugerente de epilepsia previo al episodio de pCE. Habitualmente, estos eventos que pueden pasar desapercibidos son compatibles con crisis de ausencia, mioclonías o auras epilépticas9. Independientemente del resultado del EEG, en nuestra serie al 100% de estos pacientes se les inició tratamiento con FAE ante el alto riesgo de recurrencia, ya que el evento por el que consultaron se podría clasificar como la pCE «evidente». Es un dato que se debe destacar que nos debe hacer recordar la importancia de una anamnesis lo más completa posible incluso en situaciones y entornos como el SU.
Estado epiléptico no convulsivoLa sospecha de EENC es la indicación de más amplio consenso de EEG urgente. Una encuesta efectuada a directores de una serie de laboratorios de EEG acreditados sobre la realización de estudios urgentes mostró que no existía un amplio acuerdo sobre los cuadros clínicos en los que era apropiado un EEG urgente, con la excepción de la sospecha de EENC21. En el 12,6% de los pacientes de nuestro estudio se sospechó inicialmente EENC, confirmándose mediante EEG en el 36,4% de ellos. En un estudio que analizaba los patrones de EEG de pacientes ancianos ingresados con diagnóstico de delirium, hallaron un 28% de patrones compatibles con EENC en la monitorización electroencefalográfica realizada en las primeras 24 h tras su atención en el SU22; otro estudio prospectivo sobre la incidencia del EENC observó que en la mitad de los casos el diagnóstico no era sospechado por el médico responsable del paciente23; todo ello nos lleva a pensar que esta condición está probablemente infradiagnosticada, y que deben implementarse protocolos para la detección de pacientes con sospecha diagnóstica de EENC. De hecho, hasta ahora el único dato clínico consistente entre diferentes estudios como factor de riesgo de EENC en pacientes con sospecha clínica es la presencia de una CE previa24-26, lo que hace difícil una selección muy precisa de casos. Todo ello hace que se mantenga el protagonismo del EEG en el diagnóstico y manejo del EENC, y plantea que su uso, la realización de protocolos de manejo y la formación de profesionales capacitados para su interpretación deben estar más ampliamente extendidos. El desarrollo de sistemas de EEG más sencillos, útiles en este contexto clínico27, puede ayudar a la consecución de estos objetivos.
Crisis epiléptica en paciente con epilepsiaEl valor del EEG en el manejo crónico de la epilepsia es limitado, no existe necesidad de su realización a un paciente con epilepsia por haber presentado una CE, aunque en determinadas situaciones, como el cambio de semiología o el aumento evidente de frecuencia de CE, puede aportar datos de interés28. Respecto al EEG precoz en las primeras 24 h tras una CE, existen casos muy seleccionados en los que puede tener utilidad diagnóstica. Así pues, esta mayor probabilidad de evidenciar DEI en esta ventana temporal nos brinda la posibilidad de intentar adecuar diagnósticos que previamente eran dudosos. En nuestro trabajo, 24 pacientes (27,6%) tenían un diagnóstico previo de epilepsia; de ellos, 8 (33,3%) no tenían un diagnóstico claro del tipo de CE debido a los datos dudosos en anamnesis y la ausencia de hallazgos patológicos en los registros EEG previos; de otros 3 pacientes (12,5%) no se disponía de datos de su historia previa de epilepsia. El EEG precoz fue patológico en 4 pacientes (50%) del primer grupo y en 2 (66,7%) del segundo grupo; de estos 6 pacientes, en 4 se modificó el tratamiento con FAE sobre la base del resultado del EEG, guiando el FAE de inicio en un paciente y modificando el tratamiento en 3 pacientes en los que se detectaron DEIg y estaban siendo tratados con FAE no adecuados. De modo que, globalmente, en un tercio de los pacientes en los que se ha considerado adecuado la realización de EEG bajo esta indicación, el EEG ha influido en la decisión terapéutica y ha aportado nuevos datos sobre su epilepsia. Por lo tanto, aunque admitiendo que en esta población el EEG realizado desde el SU no está en general indicado, puede sernos útil en casos específicos, principalmente en pacientes con EEG previos repetidamente normales, dentro del estudio de su epilepsia y del manejo de FAE crónico. Todo ello debe estar supeditado a la organización y gestión del laboratorio de Neurofisiología, más aún en estos casos en que la indicación no se basa en el manejo urgente del paciente. De hecho, hemos detectado un 33,3% de casos dentro de este grupo en los que no estaba justificada la realización del EEG precoz bajo esta indicación, lo que debe prevenirnos sobre el abuso de esta posibilidad técnica.
Crisis psicógenas no epilépticasCinco pacientes de nuestra serie fueron dados de alta con el diagnóstico de CPNE, todos ellos con diagnóstico previo de epilepsia. En todos ellos el EEG interictal fue normal. En un paciente se obtuvo un registro ictal, también sin anomalías epileptiformes. El gold standard para el diagnóstico de CPNE es la combinación de la sospecha clínica de episodios de esta naturaleza y la confirmación con un vídeo-EEG ictal normal. La normalidad del EEG interictal no descarta la posibilidad de CE; sin embargo, se ha propuesto la documentación de esta normalidad interictal en los niveles diagnósticos de posible y probable CPNE29. Respecto a su rentabilidad diagnóstica desde el SU, probablemente sea baja debido a la complejidad de estos pacientes, por lo que en estos casos la realización de un EEG precoz, aunque nos aporte un dato más en su estudio, probablemente no sea rentable ni necesaria para su manejo.
1.1Electroencefalograma precoz y tratamiento tras una primera crisis epilépticaEl tratamiento con FAE tras una pCE es un tema ampliamente debatido. Un metaanálisis reciente sobre los riesgos de recurrencia tras una pCE identificaba las DEI en el EEG como uno de ellos, junto con las alteraciones en neuroimagen potencialmente epileptógenas y las CE nocturnas; además, señalaba que el tratamiento con FAE tras las pCE reduce el riesgo de recurrencia en los siguientes 2 años, no cambiando sin embargo el pronóstico a largo plazo30. La decisión de tratar o no es complicada, debiendo basarse en el análisis de estos factores de riesgo de recurrencia, la ocupación del paciente, su necesidad de conducción, preferencias personales y los efectos adversos de los FAE31. Debe ser, por lo tanto, una decisión individualizada y consensuada con el paciente. Un estudio reciente, prospectivo y con tamaño muestral considerable, señala que el mayor tiempo libre de CE tras la pCE puede ser un factor predictor de disminución del riesgo de recurrencia32 a largo plazo, lo que podría justificar una tendencia a valorar de la forma más precoz y amplia posible la pCE, que derive también en una decisión de inicio de tratamiento rápida. Un cuestionario sobre inicio de tratamiento tras una pCE realizado a un grupo de expertos españoles reveló un amplio consenso en tratar a pacientes con DEI en EEG, con alteraciones estructurales en la resonancia magnética, y en pacientes con edad avanzada33. En nuestro trabajo, el 100% de los pacientes con una pCE en los que se observaron DEI en el EEG fueron tratados con FAE, frente al 37% de los que tenían un EEG normal y al 80% con anomalías no epileptiformes, siendo concordante con las recomendaciones referidas previamente. Los FAE más utilizados fueron LEV y VPA, lo cual también coincide con las recomendaciones del consenso referido, y son 2 fármacos aconsejados en un metaanálisis de la ILAE como monoterapia de inicio en adultos en CE focales (LEV, recomendación nivel A) y CE tónico-clónicas generalizadas (VPA, recomendación nivel C)34. Así pues, la realización de un EEG precoz puede ser una herramienta útil también en la toma de decisiones terapéuticas desde el mismo SU, no solo dentro de la actuación diagnóstica.
Nuestro estudio cuenta con las limitaciones de su naturaleza retrospectiva y un tamaño muestral no muy elevado. Sin embargo, los resultados apoyan la tesis de que el EEG es una herramienta útil dentro del manejo diagnóstico y terapéutico de la epilepsia dentro de los SU, siendo una técnica indispensable dentro del manejo del EENC, y probablemente rentable en el de pCE no provocadas, ya que permite en esta última situación tomar decisiones terapéuticas de forma precoz. Aunque cada vez más frecuentemente utilizado, son necesarios mayores esfuerzos para ampliar su disponibilidad en el ámbito de la urgencia hospitalaria y para poner en marcha protocolos de indicaciones y actuación dentro de cada centro para su uso adecuado, racional y eficiente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.