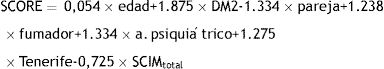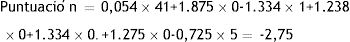Uno de los principales objetivos de la rehabilitación en el lesionado medular es la reintegración del individuo a su entorno familiar, social y laboral. El objetivo de este trabajo ha sido identificar los factores que determinan el destino al alta tras una lesión medular aguda traumática.
Material y métodosSe ha realizado un estudio descriptivo retrospectivo de los 305 pacientes que han sufrido una lesión medular y han completado el periodo de rehabilitación en la Unidad de Lesionados Medulares del Hospital Insular de Gran Canaria, entre 2001-2018.
ResultadosEn el periodo del estudio ha habido un incremento de los pacientes derivados a un centro sociosanitario, pasando del 9,14% entre 2001-2010 al 18,4% entre 2011-2018 (p < 0,01). De las 20 variables en relación significativa con el destino al alta en el estudio univariante, siete variables la tuvieron en el estudio multivariante: edad (odds ratio [OR] 1,05, intervalo de confianza [IC] 95%, 1,02-1,08), vivir en pareja (OR 0,26, IC 95%, 0,09-0,76), residir en otra isla (OR 3,57, IC 95%, 1,32-9,63), ser fumador (OR 3,44, IC 95%, 1,26-9,44), diabético (OR 6,51, IC 95%, 1,46-29,02), tener un antecedente psiquiátrico (OR 3,79, IC 95%, 1,31-10,93) y la valoración funcional de la Spinal Cord Independence Measure (SCIM III) (OR 0,48, IC 95%, 0,33-0,69).
ConclusionesEn este estudio se ha observado que la edad avanzada, ser residente en la isla de Tenerife, no estar casado, ser fumador, tener diabetes mellitus tipo 2 (DM2), tener un antecedente psiquiátrico y la puntuación baja en el SCIM total son factores predictores para que un paciente que ha sufrido una lesión medular traumática en Canarias sea derivado a una residencia.
One of the main goals of the rehabilitation of patients with spinal cord injury (SCI) is the reintegration of the individual to their family, social, and work setting. The objective of this study was to identify the factors that determine the discharge destination after a traumatic spinal cord injury.
Material and methodsWe conducted a retrospective descriptive study of 305 patients with SCI who completed the rehabilitation treatment at the spinal injury unit of Hospital Insular de Gran Canaria between 2001 and 2018.
ResultsDuring the study period, we observed an increase in the number of patients referred to long-term care centres, from 9.14% between 2001 and 2010 to 18.4% between 2011 and 2018 (p < .01). Of 20 variables that presented a significant association with destination at discharge in the univariate study, 7 presented a significant association in the multivariate study: age (OR: 1.05; 95% CI, 1.02-1.08), living with a partner (OR: 0.26; 95% CI, 0.09-0.76), residing on another island (OR: 3.57; 95% CI, 1.32-9.63), smoking (OR: 3.44; 95% CI, 1.26-9.44), diabetes (OR: 6.51; 95% CI, 1.46-29.02), history of psychiatric disorders (OR: 3.79; 95% CI, 1.31-10.93), and scores on the Spinal Cord Independence Measure-III (SCIM-III) (OR: 0.48; 95% CI, 0.33-0.69).
ConclusionsOur findings identified advanced age, living on the island of Tenerife, not being married, smoking, type 2 diabetes mellitus, history of psychiatric disorders, and low SCIM-III scores as predictive factors of referral to a long-term care centre in patients with traumatic SCI in the Canary Islands.
La lesión medular es uno de los eventos traumáticos más importantes que puede sufrir una persona. Esta lesión ocasiona una serie de disfunciones físicas, psíquicas, familiares, sociales y económicas que van a afectar no solo al paciente, sino también a su entorno1. En la literatura existen diferentes estudios a nivel mundial sobre la incidencia de la lesión medular de origen traumático. En ellos, la incidencia tiene una gran variabilidad que oscila entre los 15 y los 40 casos por millón año (c/m/a). Estas diferencias en la incidencia se deben principalmente a la metodología empleada y a diferencias socioculturales, económicas y de salud pública entre países2. Según los últimos estudios regionales en España, la incidencia oscila entre los 9,8 y los 21,7 c/m/a3–5.
El objetivo principal de la rehabilitación en el lesionado medular es proporcionar todas las herramientas al paciente para que consiga la máxima independencia en función de su lesión neurológica, edad y comorbilidad6. El otro gran objetivo es la reintegración del paciente al entorno familiar, social y laboral7. Por tanto, que el paciente que ha sufrido una lesión medular y ha completado un periodo de rehabilitación intensiva en un centro especializado sea derivado al alta hospitalaria a una residencia sociosanitaria o a un centro de pacientes crónicos no puede ser considerado un buen resultado8. Si bien es cierto que estos centros proporcionan la asistencia y los cuidados médicos que el paciente puede precisar, también implica una restricción de la independencia del individuo y de la interacción con su entorno más cercano, lo cual es percibido como una pérdida de calidad de vida. Este destino al alta es la única alternativa cuando el paciente no dispone de un entorno que pueda cubrir las necesidades asistenciales que necesita9.
Existen en la literatura diferentes estudios en los que se ha valorado con mayor o menor profundidad el destino al alta de los pacientes que han ingresado en unidades especializadas por una lesión medular aguda6,7,10–12. Todos estos trabajos que se remontan hasta principios del año 2000 y que tenían como referencia a una población predominantemente joven que había sufrido una lesión medular como consecuencia, en la mayoría de los casos, de un accidente de tráfico. Desde entonces hasta ahora el perfil del lesionado medular ha cambiado de forma sustancial. La media de edad del paciente está aumentando y está asociada principalmente a un predominio de las caídas en gente mayor como principal causa de lesión medular3. Este tipo de pacientes de mayor edad condiciona un cambio en la planificación de su proceso rehabilitador con unos objetivos funcionales menos ambiciosos, lo que condiciona una mayor discapacidad13. Esto a su vez ha provocado un aumento de la derivación de estos pacientes a una residencia o centro sociosanitario3.
El objetivo de este trabajo es determinar qué factores condicionan que un paciente que ha sufrido una lesión medular y ha completado un programa de rehabilitación en un centro especializado, sea derivado a una residencia sociosanitaria/centro de crónicos vs. un domicilio particular (propio, familiar o de amigos). Conocer estos factores desde el inicio del proceso rehabilitador permitiría anticipar al equipo multidisciplinar con el paciente y su entorno, las posibilidades de destino en el momento del alta hospitalaria. Asimismo, estos datos pueden ser de interés para los servicios sociales y sanitarios que intervienen en la derivación de estos pacientes a estos centros cuando es necesario.
Material y métodosPoblación de estudioSe ha realizado un estudio retrospectivo descriptivo de todos los pacientes que han sufrido una lesión medular de origen traumático y que han completado un programa de rehabilitación intensivo en una unidad especializada para este tipo de lesión. La Unidad de Lesionados Medulares (ULM) de Canarias se encuentra en el Complejo Hospitalario Universitario Insular Materno-Infantil (CHUIMI) de Gran Canaria, España, y es centro de referencia regional para todo la Comunidad Canaria. Esta región está compuesta por ocho islas, siendo Gran Canaria y Tenerife, las dos capitales, las islas más pobladas (859.835 y 933.402 habitantes, respectivamente). Según el Instituto Canario de Estadística, la población de la Comunidad Canaria en el 2018 era de 2.177.00014.
Criterios de inclusión y exclusiónSe han incluido todos los pacientes que han ingresado en la Unidad de Lesionados Medulares por una lesión medular aguda de origen traumático (códigos 806 y 952 del ICD-9) desde el 1 de enero del 2001 hasta el 31 de diciembre de 2018. Se han excluido aquellos pacientes fallecidos durante el ingreso en la unidad, pacientes transferidos a otras unidades/centros hospitalarios antes de finalizar el programa de rehabilitación y pacientes menores de 15 años. De los 335 pacientes que ingresaron durante el periodo del estudio, nueve pacientes fallecieron durante el ingreso y 21 fueron trasladados a su región o país de origen, por lo que la muestra del estudio fue de 305 pacientes.
Fuente de informaciónLa información ha sido obtenida de la base de datos hospitalaria y de la documentación clínica de los pacientes durante el periodo de ingreso. El autor principal del estudio ha recogido los datos anualmente a partir de los registros hospitalarios, ha contrastado los pacientes incluidos en el estudio con el Servicio de Admisión y Traslados, y ha sido el responsable de la codificación de los datos durante todo el periodo del estudio. A pesar de ello, y debido a la ausencia de un registro regional de los pacientes hospitalizados, no se ha podido contrastar el destino definitivo de los pacientes de la isla de Tenerife. Estos pacientes, a través de los servicios sociales hospitalarios de su isla, serían posteriormente trasladados a una residencia sociosanitaria. El estudio fue aprobado por el Comité de Ética del CHUIMI (CEIm-CHUIMI-2017/969.).
VariablesLas variables recogidas se han organizado en diferentes categorías:
- -
Variables sociodemográficas: edad, sexo, estado civil, número de hijos, isla de residencia, domicilio habitual, nivel estudios y situación laboral.
- -
Variables relacionadas con los antecedentes tóxicos o médicos: tabaco, alcohol, drogas, diabetes mellitus, hipertensión arterial (HTA), cardiopatía isquémica y antecedentes psiquiátricos.
- -
Variables relacionadas con la lesión medular: año de la lesión, etiología, accidente laboral, fractura vertebral, intervención de la fractura, lesión neurológica (tetraplejia completa, tetraplejia incompleta, paraplejia completa, paraplejia incompleta), tipo de lesión medular, severidad de la lesión, según la clasificación American Spinal Injury Association (ASIA) (tabla 1)15 y manejo vesical de la vejiga neurógena al alta.
Tabla 1.Escala de ASIA13
Grado lesión neurólogica Descripción clínica ASIA A. Completa No función sensitiva ni motora por debajo del nivel neurológico incluyendo niveles S4-S5. ASIA B. Incompleta Función sensitiva, pero no motora, por debajo del nivel neurológico incluyendo niveles S4-S5. ASIA C. Incompleta Función motora conservada debajo del nivel neurológico, incluyendo niveles S4-S5. Más de la mitad de los músculos por debajo presentan un balance muscular menor a 3. ASIA D. Incompleta Función motora conservada debajo del nivel neurológico, incluyendo niveles S4-S5. La mitad de los músculos por debajo presentan un balance muscular mayor a 3. ASIA E. Normal Recuperación total de la función sensitiva y motora. - -
Variables hospitalarias: tiempo desde la lesión hasta el ingreso en la ULM, tiempo de estancia hospitalaria en la ULM y destino al alta.
- -
Variable funcional: se ha medido la función con la Spinal Cord Independence Measure Scale (SCIM, versión III)16, determinándose la SCIM por apartados y SCIM total. Las puntuaciones de cada subgrupo y total se agruparon por su puntuación (cada 5 puntos en subgrupo 1 de autocuidados; cada 10 puntos en subgrupo 2 de respiración y esfínteres, y subgrupo 3 de movilidad; y cada 20 puntos en SCIM total).
Para mejorar la precisión del estudio en el análisis multivariante, los valores de diferentes variables se agruparon de forma binaria. Así, en estado civil los valores se agruparon en pareja/casado vs. las demás; la vivienda en propia (solo, conyugal o paterna) vs. al resto; la situación laboral entre activos laboralmente vs. al resto; los fumadores (diario y ocasional) vs. al resto; el consumo de alcohol (tóxico y diario) vs. al resto; drogas (duras y/o blandas) vs. no drogas; presencia de antecedente psiquiátrico vs. ausencia y residencia en la isla de Tenerife vs. al resto.
Estudio estadísticoLas variables categóricas se han resumido en frecuencias y porcentajes, y las cuantitativas en medias y desviaciones típicas (SD) cuando los datos seguían una distribución normal, o en medianas y rangos intercuartílicos (IQR = percentiles 25-75), en caso contrario. Los porcentajes se compararon usando, según procediera, el test χ2 o el exacto de Fisher; las medias mediante el t test; y las medianas mediante el test de Wilcoxon para datos independientes. Para determinar qué factores tenían una asociación independiente con el destino se ha realizado una regresión logística multivariante. Las variables que mostraron una asociación significativa con el destino fueron incluidas en el análisis multivariante. Entonces se realizó una selección de las variables basada en los métodos best subset regression y criterio de información de Akaike (AIC). El modelo obtenido se resumió en coeficientes, errores estándar (SE), valores p y OR, las cuales se estimaron mediante intervalos de confianza al 95% (IC 95%). Del modelo logístico se dedujo un SCORE de predicción, el cual de definió como la combinación lineal de las variables que da el modelo logístico. Este SCORE proporciona una regla predictiva para el destino del paciente de la siguiente forma: un paciente es susceptible de ser derivado a una residencia, si y solo si, su SCORE supera un cierto umbral C (cut off). Cada cut off C tiene asociada una sensibilidad y una especificidad. La curva receiver operating characteristics (ROC) consiste en la representación gráfica de las sensibilidades frente a sus correspondientes coeficientes falsos positivos (1 - especificidad). La capacidad discriminante de la regla predictiva se evaluó mediante el área bajo la correspondiente curva ROC. Se consideró como cut off óptimo aquel que minimiza la cantidad (punto de la curva más próxima a la esquina superior izquierda):
Para este valor de corte óptimo, se estimaron la sensibilidad y especificidad mediante IC 95%. El nivel de significación se ha establecido para p < 0,05. Los datos se han analizado con el R package, version 3.5.1 (R Development Core Team, 2018)17.
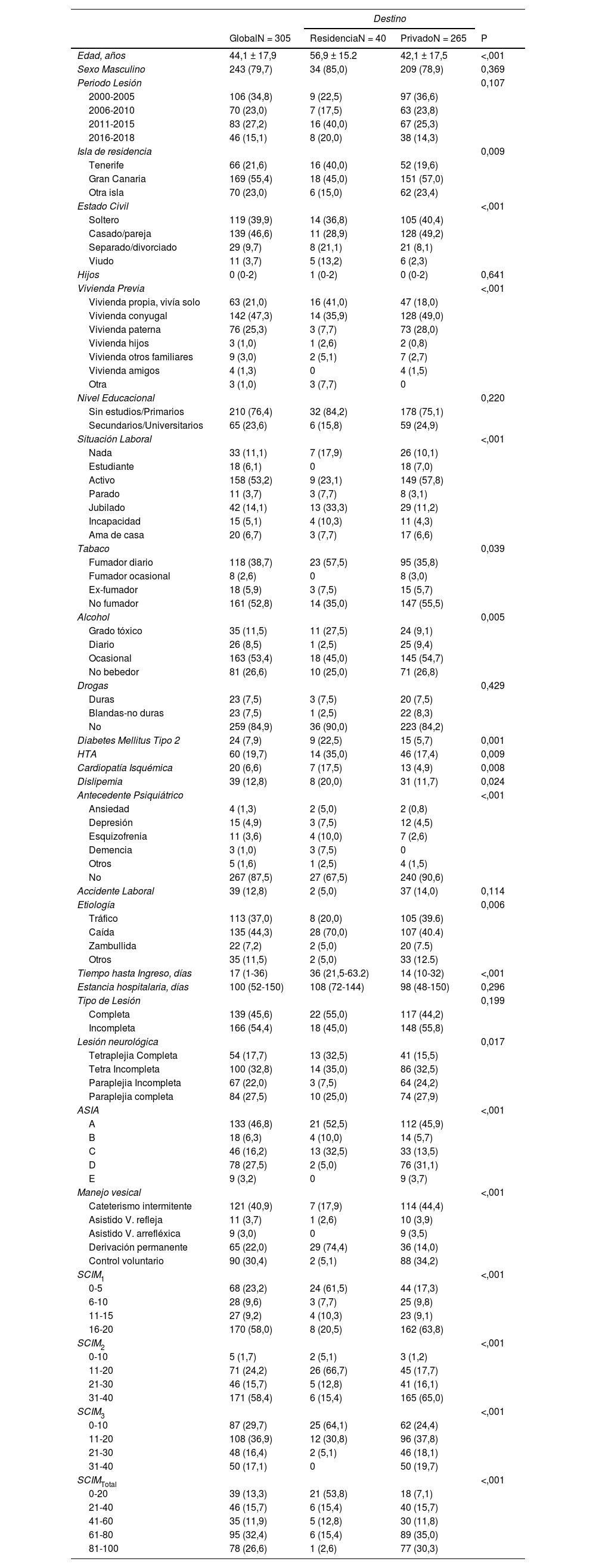
ResultadosLas características de la población estudiada y el destino al alta hospitalaria están descritas en la tabla 2, a partir de un análisis univariante. Las variables que se relacionaron de forma significativa con el destino al alta a un centro sociosanitario fueron: la edad, isla de residencia, estado civil, vivienda previa, situación laboral en el momento de la lesión, antecedente de fumador, alcohol, DM tipo 2, HTA, dislipemia, antecedente psiquiátrico, la etiología de la lesión, el tiempo desde la lesión hasta la llegada a la ULM, la lesión neurológica, la clasificación ASIA, el manejo vesical al alta hospitalaria y la función del individuo valorada por la SCIM en los tres subgrupos de función y en el total.
Características de los pacientes: globales y respecto al destino (Residencia socio-sanitaria/Domicilio privado)
| Destino | ||||
|---|---|---|---|---|
| GlobalN = 305 | ResidenciaN = 40 | PrivadoN = 265 | P | |
| Edad, años | 44,1 ± 17,9 | 56,9 ± 15.2 | 42,1 ± 17,5 | <,001 |
| Sexo Masculino | 243 (79,7) | 34 (85,0) | 209 (78,9) | 0,369 |
| Periodo Lesión | 0,107 | |||
| 2000-2005 | 106 (34,8) | 9 (22,5) | 97 (36,6) | |
| 2006-2010 | 70 (23,0) | 7 (17,5) | 63 (23,8) | |
| 2011-2015 | 83 (27,2) | 16 (40,0) | 67 (25,3) | |
| 2016-2018 | 46 (15,1) | 8 (20,0) | 38 (14,3) | |
| Isla de residencia | 0,009 | |||
| Tenerife | 66 (21,6) | 16 (40,0) | 52 (19,6) | |
| Gran Canaria | 169 (55,4) | 18 (45,0) | 151 (57,0) | |
| Otra isla | 70 (23,0) | 6 (15,0) | 62 (23,4) | |
| Estado Civil | <,001 | |||
| Soltero | 119 (39,9) | 14 (36,8) | 105 (40,4) | |
| Casado/pareja | 139 (46,6) | 11 (28,9) | 128 (49,2) | |
| Separado/divorciado | 29 (9,7) | 8 (21,1) | 21 (8,1) | |
| Viudo | 11 (3,7) | 5 (13,2) | 6 (2,3) | |
| Hijos | 0 (0-2) | 1 (0-2) | 0 (0-2) | 0,641 |
| Vivienda Previa | <,001 | |||
| Vivienda propia, vivía solo | 63 (21,0) | 16 (41,0) | 47 (18,0) | |
| Vivienda conyugal | 142 (47,3) | 14 (35,9) | 128 (49,0) | |
| Vivienda paterna | 76 (25,3) | 3 (7,7) | 73 (28,0) | |
| Vivienda hijos | 3 (1,0) | 1 (2,6) | 2 (0,8) | |
| Vivienda otros familiares | 9 (3,0) | 2 (5,1) | 7 (2,7) | |
| Vivienda amigos | 4 (1,3) | 0 | 4 (1,5) | |
| Otra | 3 (1,0) | 3 (7,7) | 0 | |
| Nivel Educacional | 0,220 | |||
| Sin estudios/Primarios | 210 (76,4) | 32 (84,2) | 178 (75,1) | |
| Secundarios/Universitarios | 65 (23,6) | 6 (15,8) | 59 (24,9) | |
| Situación Laboral | <,001 | |||
| Nada | 33 (11,1) | 7 (17,9) | 26 (10,1) | |
| Estudiante | 18 (6,1) | 0 | 18 (7,0) | |
| Activo | 158 (53,2) | 9 (23,1) | 149 (57,8) | |
| Parado | 11 (3,7) | 3 (7,7) | 8 (3,1) | |
| Jubilado | 42 (14,1) | 13 (33,3) | 29 (11,2) | |
| Incapacidad | 15 (5,1) | 4 (10,3) | 11 (4,3) | |
| Ama de casa | 20 (6,7) | 3 (7,7) | 17 (6,6) | |
| Tabaco | 0,039 | |||
| Fumador diario | 118 (38,7) | 23 (57,5) | 95 (35,8) | |
| Fumador ocasional | 8 (2,6) | 0 | 8 (3,0) | |
| Ex-fumador | 18 (5,9) | 3 (7,5) | 15 (5,7) | |
| No fumador | 161 (52,8) | 14 (35,0) | 147 (55,5) | |
| Alcohol | 0,005 | |||
| Grado tóxico | 35 (11,5) | 11 (27,5) | 24 (9,1) | |
| Diario | 26 (8,5) | 1 (2,5) | 25 (9,4) | |
| Ocasional | 163 (53,4) | 18 (45,0) | 145 (54,7) | |
| No bebedor | 81 (26,6) | 10 (25,0) | 71 (26,8) | |
| Drogas | 0,429 | |||
| Duras | 23 (7,5) | 3 (7,5) | 20 (7,5) | |
| Blandas-no duras | 23 (7,5) | 1 (2,5) | 22 (8,3) | |
| No | 259 (84,9) | 36 (90,0) | 223 (84,2) | |
| Diabetes Mellitus Tipo 2 | 24 (7,9) | 9 (22,5) | 15 (5,7) | 0,001 |
| HTA | 60 (19,7) | 14 (35,0) | 46 (17,4) | 0,009 |
| Cardiopatía Isquémica | 20 (6,6) | 7 (17,5) | 13 (4,9) | 0,008 |
| Dislipemia | 39 (12,8) | 8 (20,0) | 31 (11,7) | 0,024 |
| Antecedente Psiquiátrico | <,001 | |||
| Ansiedad | 4 (1,3) | 2 (5,0) | 2 (0,8) | |
| Depresión | 15 (4,9) | 3 (7,5) | 12 (4,5) | |
| Esquizofrenia | 11 (3,6) | 4 (10,0) | 7 (2,6) | |
| Demencia | 3 (1,0) | 3 (7,5) | 0 | |
| Otros | 5 (1,6) | 1 (2,5) | 4 (1,5) | |
| No | 267 (87,5) | 27 (67,5) | 240 (90,6) | |
| Accidente Laboral | 39 (12,8) | 2 (5,0) | 37 (14,0) | 0,114 |
| Etiología | 0,006 | |||
| Tráfico | 113 (37,0) | 8 (20,0) | 105 (39.6) | |
| Caída | 135 (44,3) | 28 (70,0) | 107 (40.4) | |
| Zambullida | 22 (7,2) | 2 (5,0) | 20 (7.5) | |
| Otros | 35 (11,5) | 2 (5,0) | 33 (12.5) | |
| Tiempo hasta Ingreso, días | 17 (1-36) | 36 (21,5-63.2) | 14 (10-32) | <,001 |
| Estancia hospitalaria, días | 100 (52-150) | 108 (72-144) | 98 (48-150) | 0,296 |
| Tipo de Lesión | 0,199 | |||
| Completa | 139 (45,6) | 22 (55,0) | 117 (44,2) | |
| Incompleta | 166 (54,4) | 18 (45,0) | 148 (55,8) | |
| Lesión neurológica | 0,017 | |||
| Tetraplejia Completa | 54 (17,7) | 13 (32,5) | 41 (15,5) | |
| Tetra Incompleta | 100 (32,8) | 14 (35,0) | 86 (32,5) | |
| Paraplejia Incompleta | 67 (22,0) | 3 (7,5) | 64 (24,2) | |
| Paraplejia completa | 84 (27,5) | 10 (25,0) | 74 (27,9) | |
| ASIA | <,001 | |||
| A | 133 (46,8) | 21 (52,5) | 112 (45,9) | |
| B | 18 (6,3) | 4 (10,0) | 14 (5,7) | |
| C | 46 (16,2) | 13 (32,5) | 33 (13,5) | |
| D | 78 (27,5) | 2 (5,0) | 76 (31,1) | |
| E | 9 (3,2) | 0 | 9 (3,7) | |
| Manejo vesical | <,001 | |||
| Cateterismo intermitente | 121 (40,9) | 7 (17,9) | 114 (44,4) | |
| Asistido V. refleja | 11 (3,7) | 1 (2,6) | 10 (3,9) | |
| Asistido V. arrefléxica | 9 (3,0) | 0 | 9 (3,5) | |
| Derivación permanente | 65 (22,0) | 29 (74,4) | 36 (14,0) | |
| Control voluntario | 90 (30,4) | 2 (5,1) | 88 (34,2) | |
| SCIM1 | <,001 | |||
| 0-5 | 68 (23,2) | 24 (61,5) | 44 (17,3) | |
| 6-10 | 28 (9,6) | 3 (7,7) | 25 (9,8) | |
| 11-15 | 27 (9,2) | 4 (10,3) | 23 (9,1) | |
| 16-20 | 170 (58,0) | 8 (20,5) | 162 (63,8) | |
| SCIM2 | <,001 | |||
| 0-10 | 5 (1,7) | 2 (5,1) | 3 (1,2) | |
| 11-20 | 71 (24,2) | 26 (66,7) | 45 (17,7) | |
| 21-30 | 46 (15,7) | 5 (12,8) | 41 (16,1) | |
| 31-40 | 171 (58,4) | 6 (15,4) | 165 (65,0) | |
| SCIM3 | <,001 | |||
| 0-10 | 87 (29,7) | 25 (64,1) | 62 (24,4) | |
| 11-20 | 108 (36,9) | 12 (30,8) | 96 (37,8) | |
| 21-30 | 48 (16,4) | 2 (5,1) | 46 (18,1) | |
| 31-40 | 50 (17,1) | 0 | 50 (19,7) | |
| SCIMTotal | <,001 | |||
| 0-20 | 39 (13,3) | 21 (53,8) | 18 (7,1) | |
| 21-40 | 46 (15,7) | 6 (15,4) | 40 (15,7) | |
| 41-60 | 35 (11,9) | 5 (12,8) | 30 (11,8) | |
| 61-80 | 95 (32,4) | 6 (15,4) | 89 (35,0) | |
| 81-100 | 78 (26,6) | 1 (2,6) | 77 (30,3) | |
Datos expresados en medias ± SD, frecuencias (%) y medianas (IQR)
Durante el periodo de estudio se ha observado un aumento de la derivación de estos pacientes a un centro sociosanitario. Entre el 2001-2010 fueron derivados el 9,14% de los pacientes, mientras que entre el 2011-2018 lo fueron el 18,4% (p < 0,01). Una de las asociaciones significativas más fuertes fue la edad avanzada. De los pacientes menores de 30 años, ninguno fue derivado a un centro sociosanitario; de los pacientes entre 31-45 años fueron derivados el 10%; mientras que de los mayores de 75 años fueron derivados a un centro sociosanitario el 42,5% (p < 0,01).
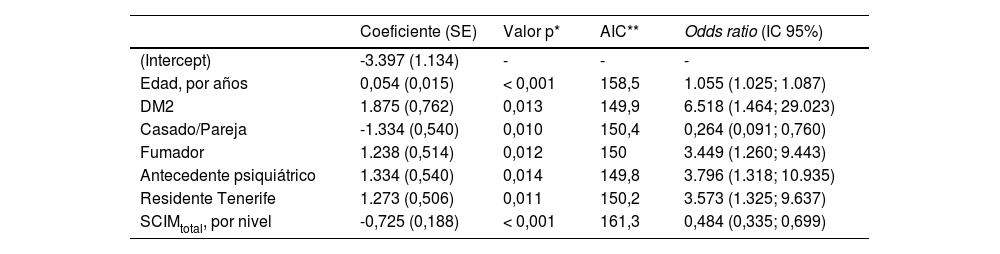
Los resultados del análisis por regresión logística multivariante se muestran en la tabla 3. De las 20 variables significativas en el análisis univariante, siete fueron significativas en el estudio multivariante: la edad (años), ser residente en la isla de Tenerife, estar casado, ser fumador, tener DM tipo 2, tener un antecedente psiquiátrico y la puntuación en la SCIM total.
Regresión logística multivariante para destino a una residencia
| Coeficiente (SE) | Valor p* | AIC** | Odds ratio (IC 95%) | |
|---|---|---|---|---|
| (Intercept) | -3.397 (1.134) | - | - | - |
| Edad, por años | 0,054 (0,015) | < 0,001 | 158,5 | 1.055 (1.025; 1.087) |
| DM2 | 1.875 (0,762) | 0,013 | 149,9 | 6.518 (1.464; 29.023) |
| Casado/Pareja | -1.334 (0,540) | 0,010 | 150,4 | 0,264 (0,091; 0,760) |
| Fumador | 1.238 (0,514) | 0,012 | 150 | 3.449 (1.260; 9.443) |
| Antecedente psiquiátrico | 1.334 (0,540) | 0,014 | 149,8 | 3.796 (1.318; 10.935) |
| Residente Tenerife | 1.273 (0,506) | 0,011 | 150,2 | 3.573 (1.325; 9.637) |
| SCIMtotal, por nivel | -0,725 (0,188) | < 0,001 | 161,3 | 0,484 (0,335; 0,699) |
AIC: criterio de información de Akaike; DM2: diabetes mellitus tipo 2.
De la regresión logística se deduce el siguiente SCORE (combinación lineal de las variables del modelo):
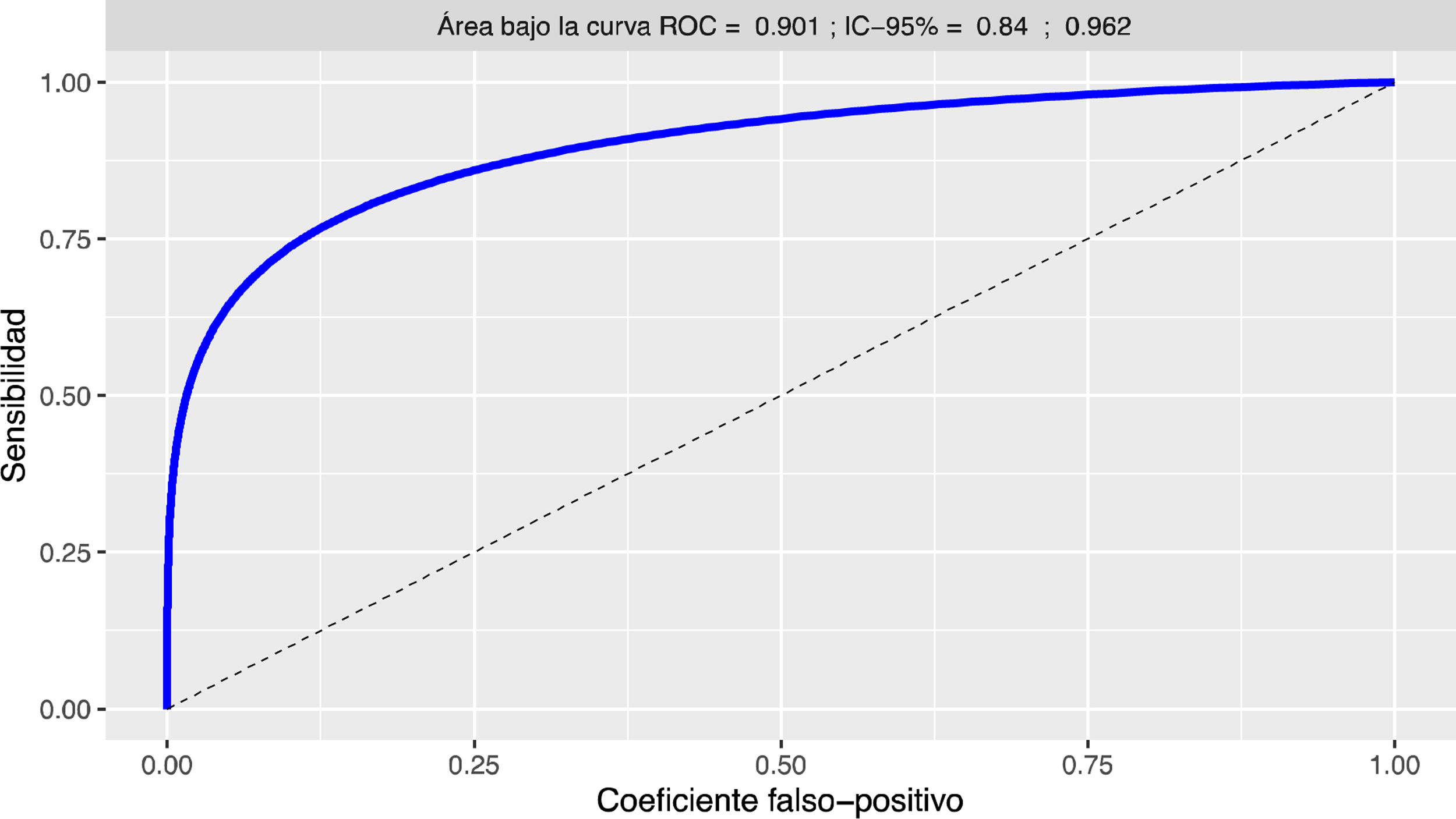
La figura 1 muestra la curva ROC correspondiente al SCORE de predicción para el destino. El área bajo la curva estimada fue de 0,901 (IC 95% = 0,84; 0,962). El valor de corte óptimo fue de 1.028. Esto significa que un paciente con un SCORE superior a este valor es susceptible de ser derivado a una residencia. Para este predictor, la sensibilidad estimada es de 0,868 (IC 95% = 0,763; 0,947) y la especificidad de 0,813 (IC 95% = 0,735; 0,948).
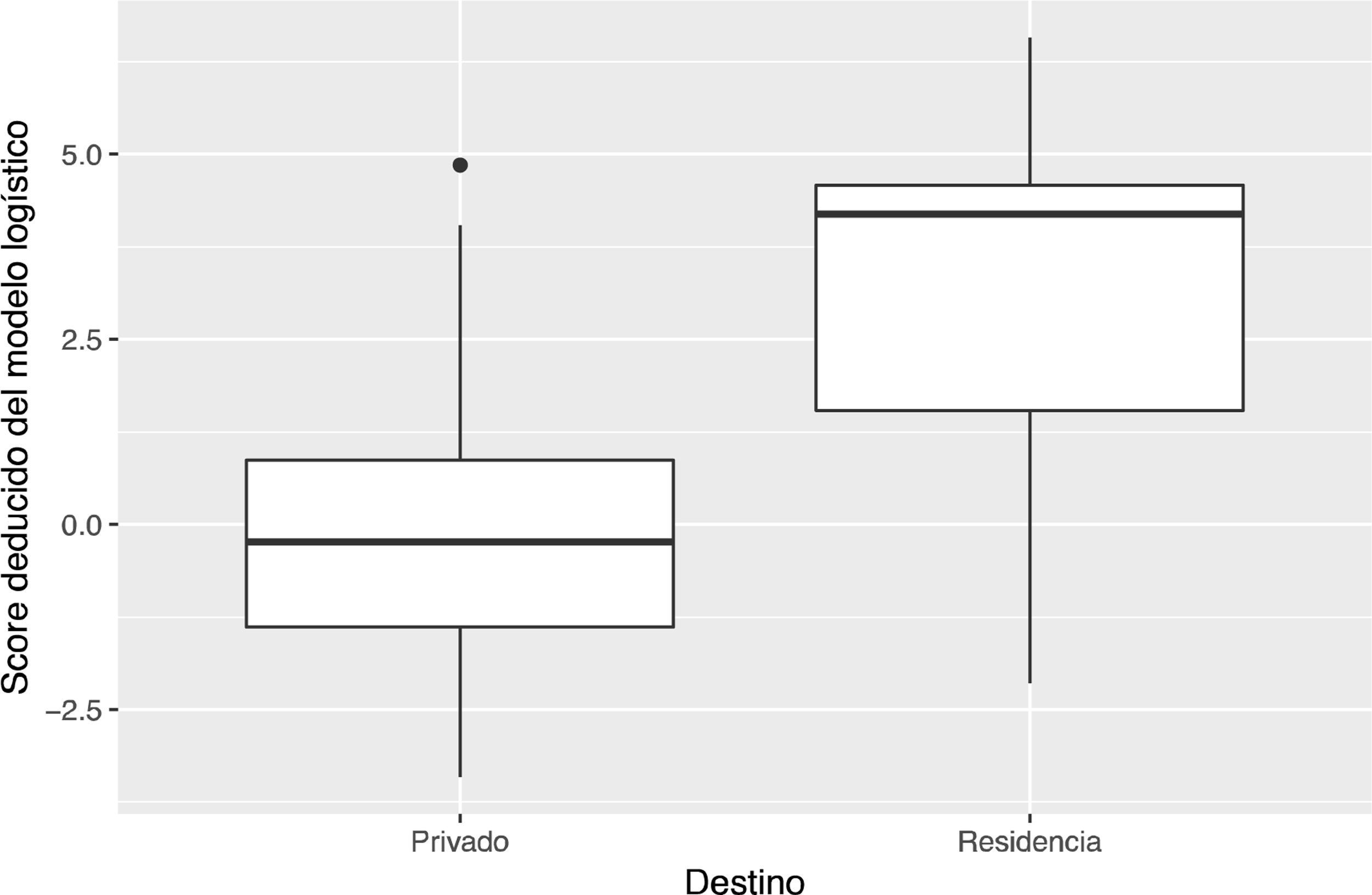
En la figura 2 queda reflejado el poder discriminante de la puntuación. Ejemplo: paciente de 41 años, no diabético (DM2 = 0), casado (Pareja = 1), no fumador (fumador = 0), sin antecedente psiquiátrico (a. psiquiátrico = 0), de Gran Canaria (Tenerife = 0) y SCIMtotal = nivel 5. En este caso, su puntuación es:
DiscusiónActualmente existe un consenso generalizado de que los pacientes que sufren una lesión medular aguda deben ser trasladados a una Unidad de Lesionados Medulares (ULM), tan pronto como sea posible. Diversos estudios han observado que el traslado precoz a centros especializados mejora la función y la independencia y disminuye la estancia hospitalaria, las complicaciones derivadas de la lesión y su gravedad y la mortalidad del lesionado medular respecto a otros hospitales traumatológicos no especializados en su manejo18–20. Asimismo, estas unidades cumplen de forma más eficaz con otro de los objetivos con estos pacientes en el momento del alta hospitalaria, un mayor porcentaje de retorno al domicilio privado y, por tanto, a su reintegración en la comunidad21.
A pesar de que el destino al alta hospitalaria tras una lesión medular traumática ha sido estudiado ampliamente en EE. UU.9,22, Australia11, Canadá7 o Reino Unido10, no existe información reciente al respecto en nuestro medio. En nuestro estudio, el 86,8% de los pacientes ha retornado a su entorno sociofamiliar. Es un dato similar al australiano (86,2%)11 y a otros estudios similares con un porcentaje que oscila entre el 80 y 95%8,22.
En este estudio se han identificado los factores que han influido para que un paciente que ha sufrido una lesión medular traumática aguda y ha completado su periodo de rehabilitación en la ULM de Canarias, sea derivado a un centro sociosanitario vs. un domicilio privado (propio, conyugal, familiar o amigos). Estudios recientes habían observado un incremento del paciente que es derivado a centros de crónicos22,23. En Canarias entre el 2001-2005, el porcentaje de pacientes que fueron derivados a un centro de crónicos fue del 8,5%, un porcentaje que aumentó de forma significativa al 20% entre el 2011-2015 y que continúa con esta misma tendencia en este estudio del mismo autor3. Este aumento se podría deber al cambio en el perfil de la población diana, con un predominio de la población de edad más avanzada que sufre una lesión medular, en la mayoría de los casos cervical incompleta y como consecuencia de una caída3,5.
En este trabajo se han observado diferentes variables que se han relacionado de forma significativa con el destino a un centro sociosanitario como son factores sociodemográficos (edad, estado civil, residencia habitual o actividad laboral), antecedentes tóxicos o patológicos (tabaco, alcohol, DM2, HTA, dislipemia, cardiopatía isquémica, accidente cerebrovascular, antecedente psiquiátrico), factores relacionados con la lesión (etiología, ASIA, lesión neurológica y tiempo de ingreso) y factores relacionados con la función al alta hospitalaria (manejo vesical, subgrupos de SCIM y SCIM total). De entre estas variables, las que mantienen asociación independiente con el destino al alta son aquellas que resultaron seleccionadas en el análisis logístico multivariante, el cual se resume en la tabla 2. Se observa cómo la edad es un factor predictor que incrementa en 0,054/año el riesgo del paciente con lesión medular a ser derivado a un centro de crónicos. Este dato coincide con otras series de estudios de los años 90 y principios del 20007,22,24. Hsieh observó que por debajo de los 30 años solo fueron derivados el 2% de los pacientes, mientras que en los mayores de 60 años el porcentaje aumentaba al 17,2%. Este dato estaba relacionado en su estudio con una menor puntuación en la Functional Independence Measure (FIM) al ingreso y al alta y que estaba condicionada por una lesión neurológica que suele ser más severa (tetraplejia incompleta) y por una menor capacidad para el aprovechamiento del programa de rehabilitación, respectivamente25,26. DeVivo presentaba datos similares a este estudio, siendo derivados el 1,4% de los pacientes entre 16-30 años y el 22,2% de los mayores de 75 años (en el estudio actual 2,6 y 18,4%, respectivamente)6. Resulta evidente que al aumentar la edad media de los pacientes que sufren una lesión medular y su esperanza de vida, se debe poner especial atención en proporcionar los recursos específicos para esta población que, si sigue esta tendencia, seguirá aumentando.
Los antecedentes patológicos previos a la lesión se han relacionado con el destino al alta a una residencia, un dato ampliamente observado en el análisis univariante y que se confirmó de forma significativa en la regresión multivariante específicamente con el consumo de tabaco, la DM tipo 2 y la presencia de antecedentes psiquiátricos. Aunque la edad podría estar relacionada con estos hábitos tóxicos y antecedentes, también existe en la actualidad una mayor concienciación de la salud que está más arraigada en diferentes sectores de la sociedad, relacionada con la actividad laboral y los niveles educacionales27. En este estudio fueron derivados el 5,6% de los activos laboralmente vs. el 21,5% de los que no trabajaban (p < 0,01). En cambio, respecto al nivel educacional, aunque fueron derivados a un centro sociosanitario el 15,2% de pacientes sin estudios o estudios primarios y este porcentaje disminuyó al 9,2% entre los que tenían estudios secundarios o universitarios, la diferencia no fue significativa. La asociación de los antecedentes tóxicos y médicos con el destino al alta es un dato interesante y no valorado en estudios similares.
Un dato propio de este estudio, y que es similar a otros estudios con Unidades que aglutinan diferentes islas o abarcan grandes territorios11, es el porcentaje de pacientes derivados a un hospital más cercano a su domicilio antes de ser derivados a un centro sociosanitario y que en nuestro estudio residían en la isla de Tenerife. Esto se debe a que estos pacientes podían finalizar el tratamiento rehabilitador en un centro de su isla, cerca de su entorno sociofamiliar y desde este centro (con capacidad para gestionar recursos sociosanitarios propios), se procedería a la posterior derivación a un centro de crónicos.
La vida en pareja fue un factor protector de la derivación a una residencia (OR = 0,264; IC 95% = 0,091-0,760). A pesar de la cobertura sanitaria universal y gratuita del Sistema Sanitario Español, los recursos sociales son limitados y las ayudas a domicilio a personas con gran discapacidad que viven solas no cubren toda la asistencia que estos pacientes pueden llegar a precisar. Cuando el entorno más cercano no puede proporcionar el cuidado adicional que precisan estos pacientes, derivarlos a residencias sociosanitarias o centros de crónicos constituyen la única opción. Vivir con pareja es probable que sea una medida sustituta del apoyo social disponible en el hogar y el entorno general del lesionado medular.
Finalmente, se ha observado como cabría esperar, que una mayor puntuación en SCIM total es un factor protector para que el paciente retorne a un domicilio particular. Esto refleja, como en otros estudios, que una puntuación baja en la SCIM requiere proporcionalmente de una mayor asistencia diaria que aquellos con puntuaciones más altas. Este resultado también estaría relacionado con el grado de severidad de la lesión medular: a mayor gravedad de la lesión (valorado como ASIA o lesión neurológica), mayor necesidad de asistencia y, por tanto, mayor riesgo a ser derivado a un centro sociosanitario11.
Limitaciones del estudioExisten en este estudio una serie de limitaciones que impiden una generalización de los resultados y las conclusiones. Cada país, e incluso cada región en un mismo país, tiene las propias particularidades que no dependen solo de los sistemas sociosanitarios, sino también de las particularidades poblacionales y geográficas. Esta unidad, que cubre las necesidades de un archipiélago de ocho islas cuya única vía de comunicación rápida y eficaz es por aire, puede haber condicionado diferentes periodos de tiempo de rehabilitación, en función del origen del paciente. Por esta razón, los pacientes procedentes de la isla de Tenerife (la otra capital de la región) que dispone de recursos sociales propios, pueden estar sobreestimados al ser trasladados al alta inicialmente a un hospital de su isla de forma transitoria, previo a su destino final que no siempre puede haber sido ha sido un centro sociosanitario. Pese a no disponer de todos los datos, los autores de este trabajo consideran que el número de pacientes derivados finalmente a un domicilio privado han sido escasos. Para confirmar esta creencia y corregir este pequeño sesgo se debería determinar el lugar de residencia final de paciente, pasados unos meses del alta hospitalaria.
Otra limitación puede ser que, a pesar de contar con los mismos recursos sanitarios, rehabilitadores y sociales para todos los pacientes, en este estudio no se han recogido otras variables que podrían haber influenciado de forma significativa en el análisis realizado. Estas variables incluyen las posibles indemnizaciones recibidas tras un posible accidente de tráfico o laboral, el poder adquisitivo del paciente o las características del entorno del domicilio del paciente: rural vs. urbano o accesible vs. con barreras arquitectónicas.
ConclusionesEn este estudio se ha observado que la edad avanzada, ser residente en la isla de Tenerife, no estar casado, ser fumador, tener DM tipo2, tener un antecedente psiquiátrico y la puntuación baja en SCIM total predicen con una alta sensibilidad y especificidad que un paciente que ha sufrido una lesión medular traumática y ha completado un programa de rehabilitación, sea derivado a una residencia sociosanitaria y no a un domicilio particular. El paciente con lesión medular cada vez tiene más edad, más comorbilidades y un entorno sociofamiliar más limitado. Con esta perspectiva, es lógico pensar que la derivación de estos pacientes a residencias sociosanitarias o centros crónicos seguirá creciendo en los próximos años. El conocimiento de los factores que predisponen para que un paciente con lesión medular aguda tras un periodo de rehabilitación especializada retorne a la comunidad o a un centro de crónicos es útil a diferentes niveles. Para todo el equipo multidisciplinar que trabaja directamente en el programa de rehabilitación, esta información ayuda, por un lado, a planificar de forma más realista los objetivos a conseguir durante el ingreso, y por otro, a planificar conjuntamente con el paciente y su entorno más cercano el destino al alta y las reformas o ayudas que va precisar. Para los sistemas sociosanitarios esta información es útil para planificar y poder destinar de forma más eficiente los recursos necesarios para cubrir las necesidades de esta población.
Ética de la publicación científicaEl Comité de Ética de Investigación del CHUIMI aprobó este estudio retrospectivo (CEIm-CHUIMI-2017/969). Se han tenido en cuenta las responsabilidades éticas de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Contribución de los autoresTodos los autores participaron de forma sustancial en:
- -
la concepción y el diseño del estudio, o la adquisición de datos, o el análisis y la interpretación de los datos
- -
el borrador del artículo o la revisión crítica del contenido intelectual
- -
la aprobación definitiva de la versión que se presenta.