Analizar y sintetizar la literatura existente sobre guías, protocolos y recomendaciones clínicas que den respuesta a un paciente que manifiesta deseo de adelantar la muerte (DAM).
MétodoRevisión de la literatura. Se diseñó una estrategia de búsqueda que se implementó en MEDLINE PubMed y en el metabuscador Google Académico. Se incluyeron en la revisión los artículos, protocolos, guías o procedimientos en los que se aportaban recomendaciones sobre el modo en que los profesionales deberían abordar el DAM, publicados hasta noviembre de 2015. Se extrajeron las distintas recomendaciones con una matriz de datos que sirvió para analizar y categorizar la información.
ResultadosSe incluyeron las recomendaciones publicadas en una guía clínica, un capítulo de libro, 5 artículos científicos y una página web. Las categorías obtenidas fueron: el contexto legal, el contexto de la comunicación con el paciente, temas a informar, aspectos a consensuar, habilidades de comunicación del profesional y responsabilidades del profesional.
ConclusionesLa síntesis de recomendaciones puede facilitar la práctica clínica a la hora de abordar el DAM.
To conduct an analysis and synthesis of the literature on guidelines, protocols and recommendations that respond to a patient manifesting a wish to hasten death (WTHD).
MethodLiterature review, a search strategy was designed of MEDLINE PubMed and Google Scholar meta-search engine. Articles, protocols, guidelines and procedures published up until November 2015 and offering recommendations on how professionals should address the WTHD were classified and the various recommendations were extracted in a matrix which served to analyse and categorise the data.
ResultsRecommendations published in a clinical guide, a book chapter, five scientific articles and a website were obtained. It was noted that the experts attach importance to: legal context, communication context, issues to be informed, and issues for consensus, communication skills and professional duties.
ConclusionsA synthesis of recommendations can facilitate clinical practice in addressing the WTHD.
En las últimas décadas, diversos estudios muestran que el deseo de adelantar la muerte (DAM) es un fenómeno que puede aparecer con relativa frecuencia en el contexto de final de vida1-3, con una prevalencia de entre el 1,5 y el 38,7%. Este amplio rango puede estar relacionado con la población estudiada y/o los diferentes instrumentos utilizados para evaluar el DAM4. En cualquier caso, diversos autores han puesto de manifiesto que los pacientes que expresan DAM suelen encontrarse en un estado muy avanzado de su enfermedad, tienen un pronóstico de vida limitado y suelen tener una fuerte carga sintomática5,6. Para entender mejor el fenómeno del DAM se han llevado a cabo diversos estudios que analizan los factores7-12 y actitudes con los que se relaciona, tanto desde el punto de vista del paciente13-19 como de los profesionales6, o de los familiares20,21. Asimismo, también se ha podido concluir que el DAM es una reacción a un sufrimiento multidimensional19.
Varios autores19,22,23 sostienen que el DAM podría englobar distintos significados: la aceptación de la muerte como un proceso natural, el deseo de que la muerte venga pronto para acabar con el sufrimiento o hasta el deseo explícito de quitarse la vida con o sin ayuda del profesional. Se podría identificar, erróneamente, el DAM con la petición de eutanasia; sin embargo, el DAM sería un concepto más amplio que en la mayoría de casos expresa la petición de ayuda ante el sufrimiento. Debido a esta falta de claridad conceptual, recientemente un grupo de expertos internacionales, siguiendo una metodología Delphi, ha consensuado una definición sobre el DAM24. De esta forma, el DAM podría entenderse como un fenómeno reactivo frente al sufrimiento que se da en el contexto de enfermedades que pueden suponer una amenaza para la vida por el cual el paciente no ve otra salida que acabar con su vida. Este deseo puede expresarse de forma espontánea o tras ser preguntado sobre ello, pero debe ser diferenciado de la aceptación de la muerte inminente o de un deseo de morir de forma natural, aunque preferiblemente pronto. El DAM puede surgir en respuesta a uno o más factores, incluyendo los síntomas físicos (presentes o previstos), los trastornos psicológicos (por ejemplo, depresión, desesperanza, miedos, etc.), el sufrimiento existencial (por ejemplo, pérdida del sentido de la vida), o aspectos sociales (por ejemplo, la sensación de que uno es una carga)24.
Los pacientes que presentan DAM pueden expresarlo a los profesionales de la salud que les atienden. Por lo tanto, los profesionales necesitan saber dar respuesta o, al menos, acoger y escuchar de manera activa aquello que el paciente refiere25. Con frecuencia los profesionales evitan explorar este deseo, factor que puede añadir un malestar adicional al paciente26,27. En una publicación reciente25 se muestra cómo reaccionan los profesionales ante la expresión del DAM en pacientes con procesos muy avanzados de enfermedad; este estudio enfatiza que los profesionales desarrollan sus propios mecanismos de defensa, a la vez que aprenden a dar respuesta a estas situaciones por la propia experiencia. Una respuesta apropiada al DAM de estos pacientes precisa cierta preparación del profesional, tanto en habilidades comunicativas como en el conocimiento de dicho fenómeno. Dada la complejidad emocional del paciente que refiere desear morir, los profesionales de la salud (más allá de los especializados en cuidados paliativos) necesitarían una formación específica para dar respuesta al DAM24.
Hasta el momento se ha publicado una única guía clínica en la que se especifica cómo dar respuesta a la petición de querer adelantar la muerte28. Ante el hecho de disponer de una única guía clínica, se realizó una búsqueda de la literatura sobre las recomendaciones basadas en la experiencia de distintos clínicos. El objetivo de este trabajo es analizar y sintetizar la literatura existente hasta el momento sobre guías, protocolos y recomendaciones que den respuesta a un paciente que presenta DAM.
Material y métodoSe llevó a cabo una revisión de la literatura tras diseñar una estrategia de búsqueda mediante términos MeSH y texto libre que se implementó en la base de datos de MEDLINE PubMed y en el metabuscador de Google Académico, desde su puesta en marcha hasta noviembre de 2015.
La estrategia de búsqueda respondía a la siguiente pregunta de investigación: ¿qué orientaciones, recomendaciones o guías clínicas existen para profesionales de la salud que se encuentran ante un paciente que refiere desear adelantar la muerte? El diseño de la estrategia de búsqueda se relacionó con 3 ámbitos/dominios: recomendaciones o guías clínicas, el contexto se focalizó en cuidados paliativos y/o enfermedad avanzada, y la población se delimitó a pacientes que desean adelantar su muerte. Para la selección de artículos y guías clínicas se definieron los siguientes criterios de inclusión: a) que el artículo describiera cómo abordar el DAM por parte del profesional; b) que abordara el tema del DAM —en sí mismo— o en el contexto de petición de eutanasia o suicido asistido; y c) que estuviera publicado en inglés o español. Se excluyeron aquellos artículos que abordaran el DAM en contextos clínicos que no fueran de enfermedad avanzada o cuidados paliativos. La selección de artículos y guías clínicas fue llevada a cabo por dos miembros del equipo investigador de forma independiente (MG y AR); la inclusión final de los artículos y guías para revisar se decidió en el seno del equipo investigador.
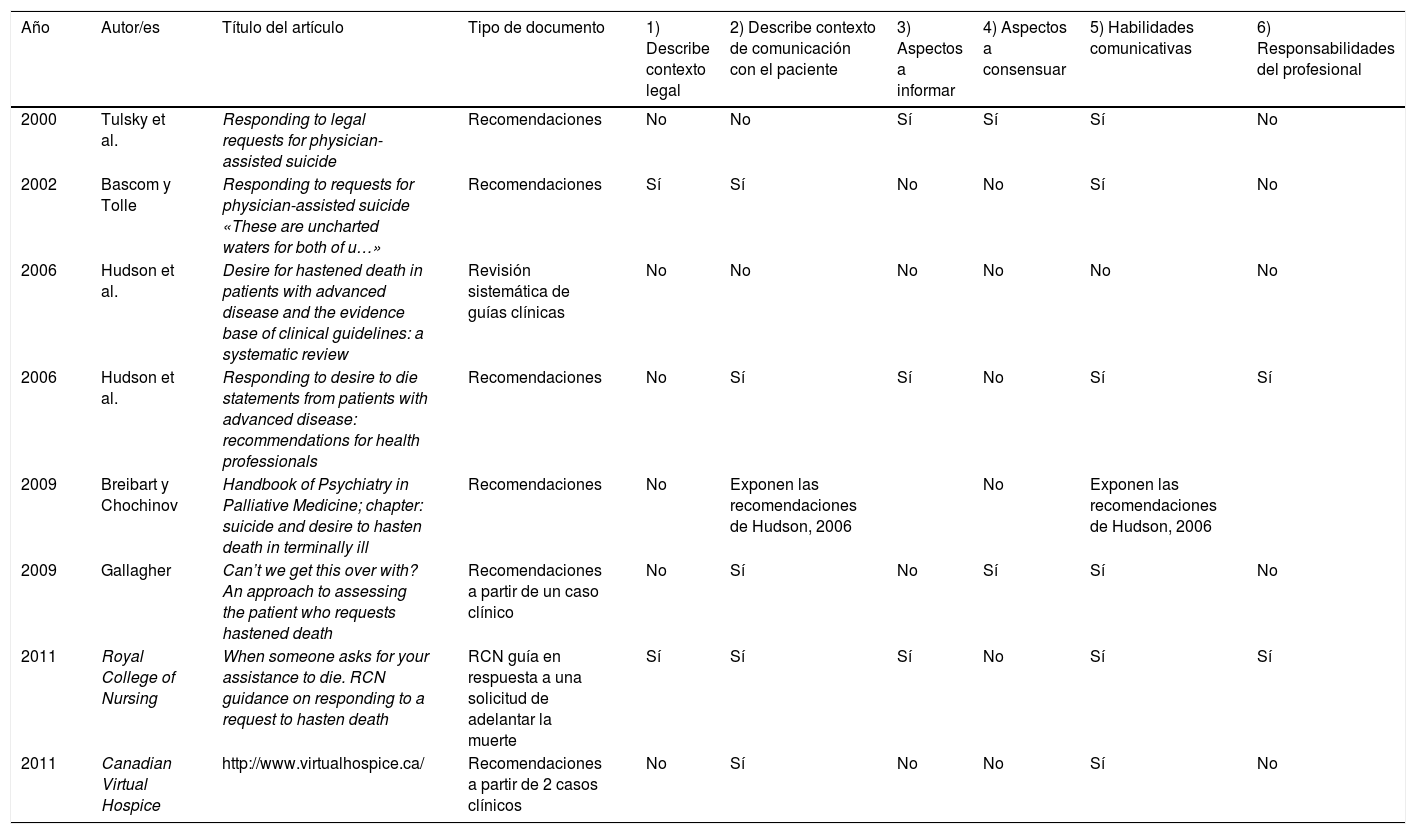
ResultadosTras aplicar la búsqueda en MEDLINE PubMed se obtuvieron 353 artículos de los cuales 6 cumplían criterios de inclusión26,29-33. Al realizar la búsqueda en Google Académico se identificaron una página web de interés34 y una guía clínica específica para abordar la petición de adelantar la muerte, desarrollada por el Royal College of Nursing en Reino Unido28. En total se analizaron 8 documentos: una guía clínica, una página web, y 6 artículos (uno de los cuales es un capítulo de libro). Los artículos incluidos no eran experimentales, sino comentarios, reflexiones, resúmenes de casos clínicos, entre otros.
Dos investigadores (MG y AR) extrajeron y analizaron los datos de los documentos a través de una matriz diseñada para clasificar toda la información. Se detectaron recomendaciones que pertenecían a 6 categorías distintas en función de si hacían referencia a: 1) el contexto legal; 2) el contexto en el que debía darse la conversación/exploración del DAM; 3) los temas que se deben informar; 4) los temas que se deben consensuar; 5) las habilidades de comunicación terapéutica por parte del profesional, y por último 6) las responsabilidades del profesional. Finalmente, se sintetizó la información obtenida (tabla 1) indicando el documento de procedencia. Solo uno de los documentos29 ofrecía recomendaciones para cada una de las categorías mencionadas anteriormente. El resto de documentos se centraban en orientar acerca del contexto en el que debe darse la comunicación con el paciente, y en las habilidades de comunicación que debiera tener el profesional que va a abordar el tema. El contexto legal y los aspectos a consensuar con el paciente fueron, en general, las categorías menos exploradas.
Síntesis de la información de los documentos incluidos
| Año | Autor/es | Título del artículo | Tipo de documento | 1) Describe contexto legal | 2) Describe contexto de comunicación con el paciente | 3) Aspectos a informar | 4) Aspectos a consensuar | 5) Habilidades comunicativas | 6) Responsabilidades del profesional |
|---|---|---|---|---|---|---|---|---|---|
| 2000 | Tulsky et al. | Responding to legal requests for physician-assisted suicide | Recomendaciones | No | No | Sí | Sí | Sí | No |
| 2002 | Bascom y Tolle | Responding to requests for physician-assisted suicide «These are uncharted waters for both of u…» | Recomendaciones | Sí | Sí | No | No | Sí | No |
| 2006 | Hudson et al. | Desire for hastened death in patients with advanced disease and the evidence base of clinical guidelines: a systematic review | Revisión sistemática de guías clínicas | No | No | No | No | No | No |
| 2006 | Hudson et al. | Responding to desire to die statements from patients with advanced disease: recommendations for health professionals | Recomendaciones | No | Sí | Sí | No | Sí | Sí |
| 2009 | Breibart y Chochinov | Handbook of Psychiatry in Palliative Medicine; chapter: suicide and desire to hasten death in terminally ill | Recomendaciones | No | Exponen las recomendaciones de Hudson, 2006 | No | Exponen las recomendaciones de Hudson, 2006 | ||
| 2009 | Gallagher | Can’t we get this over with? An approach to assessing the patient who requests hastened death | Recomendaciones a partir de un caso clínico | No | Sí | No | Sí | Sí | No |
| 2011 | Royal College of Nursing | When someone asks for your assistance to die. RCN guidance on responding to a request to hasten death | RCN guía en respuesta a una solicitud de adelantar la muerte | Sí | Sí | Sí | No | Sí | Sí |
| 2011 | Canadian Virtual Hospice | http://www.virtualhospice.ca/ | Recomendaciones a partir de 2 casos clínicos | No | Sí | No | No | Sí | No |
RCN: Royal College of Nursing.
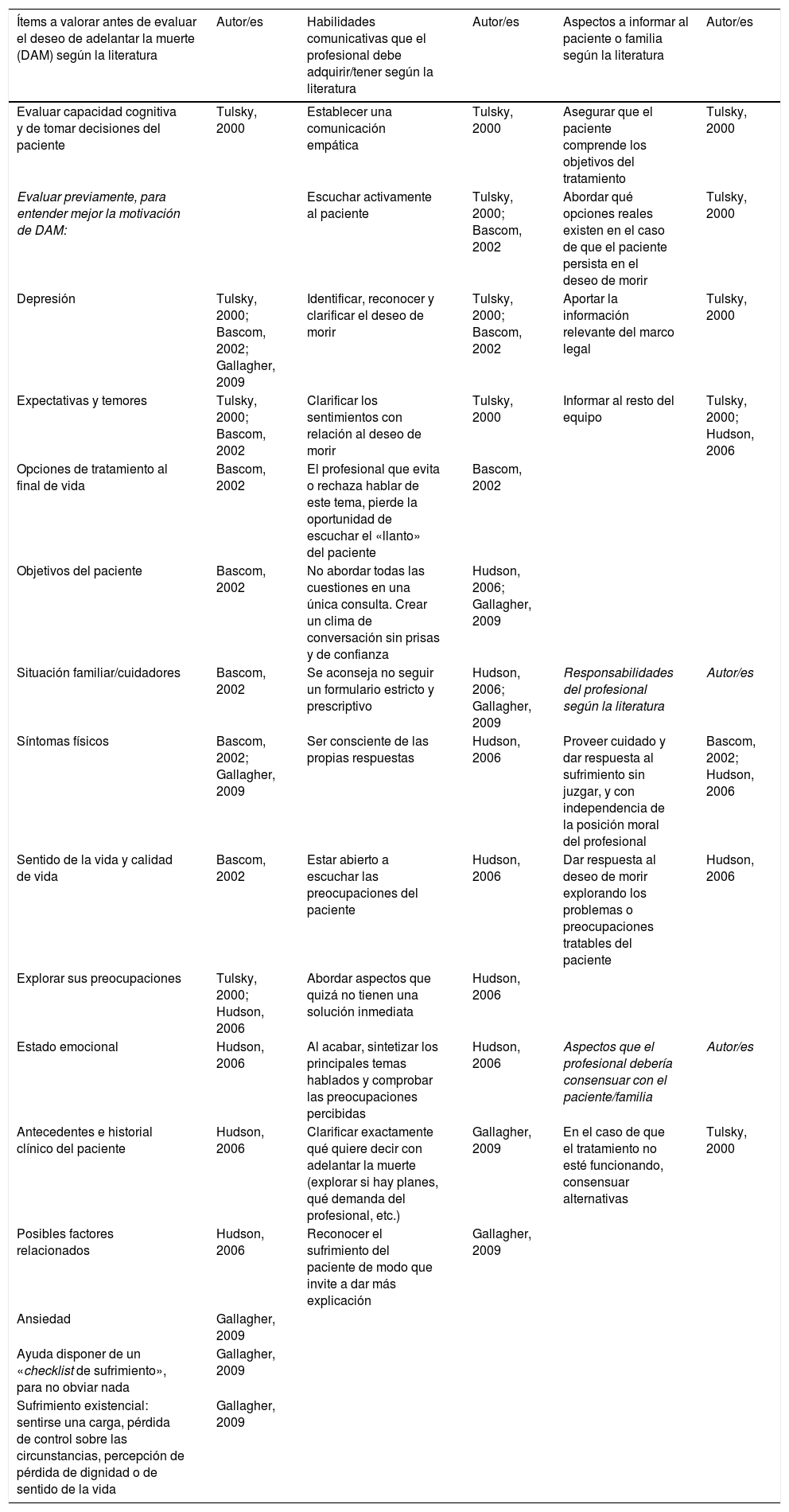
Posteriormente, se desglosaron todas las recomendaciones de cada una de las categorías, señalando los autores que ofrecían cada una de esas recomendaciones. En la tabla 2 se muestra la síntesis de dichas recomendaciones.
Síntesis de las recomendaciones y fuentes de las que se extrae la información
| Ítems a valorar antes de evaluar el deseo de adelantar la muerte (DAM) según la literatura | Autor/es | Habilidades comunicativas que el profesional debe adquirir/tener según la literatura | Autor/es | Aspectos a informar al paciente o familia según la literatura | Autor/es |
|---|---|---|---|---|---|
| Evaluar capacidad cognitiva y de tomar decisiones del paciente | Tulsky, 2000 | Establecer una comunicación empática | Tulsky, 2000 | Asegurar que el paciente comprende los objetivos del tratamiento | Tulsky, 2000 |
| Evaluar previamente, para entender mejor la motivación de DAM: | Escuchar activamente al paciente | Tulsky, 2000; Bascom, 2002 | Abordar qué opciones reales existen en el caso de que el paciente persista en el deseo de morir | Tulsky, 2000 | |
| Depresión | Tulsky, 2000; Bascom, 2002; Gallagher, 2009 | Identificar, reconocer y clarificar el deseo de morir | Tulsky, 2000; Bascom, 2002 | Aportar la información relevante del marco legal | Tulsky, 2000 |
| Expectativas y temores | Tulsky, 2000; Bascom, 2002 | Clarificar los sentimientos con relación al deseo de morir | Tulsky, 2000 | Informar al resto del equipo | Tulsky, 2000; Hudson, 2006 |
| Opciones de tratamiento al final de vida | Bascom, 2002 | El profesional que evita o rechaza hablar de este tema, pierde la oportunidad de escuchar el «llanto» del paciente | Bascom, 2002 | ||
| Objetivos del paciente | Bascom, 2002 | No abordar todas las cuestiones en una única consulta. Crear un clima de conversación sin prisas y de confianza | Hudson, 2006; Gallagher, 2009 | ||
| Situación familiar/cuidadores | Bascom, 2002 | Se aconseja no seguir un formulario estricto y prescriptivo | Hudson, 2006; Gallagher, 2009 | Responsabilidades del profesional según la literatura | Autor/es |
| Síntomas físicos | Bascom, 2002; Gallagher, 2009 | Ser consciente de las propias respuestas | Hudson, 2006 | Proveer cuidado y dar respuesta al sufrimiento sin juzgar, y con independencia de la posición moral del profesional | Bascom, 2002; Hudson, 2006 |
| Sentido de la vida y calidad de vida | Bascom, 2002 | Estar abierto a escuchar las preocupaciones del paciente | Hudson, 2006 | Dar respuesta al deseo de morir explorando los problemas o preocupaciones tratables del paciente | Hudson, 2006 |
| Explorar sus preocupaciones | Tulsky, 2000; Hudson, 2006 | Abordar aspectos que quizá no tienen una solución inmediata | Hudson, 2006 | ||
| Estado emocional | Hudson, 2006 | Al acabar, sintetizar los principales temas hablados y comprobar las preocupaciones percibidas | Hudson, 2006 | Aspectos que el profesional debería consensuar con el paciente/familia | Autor/es |
| Antecedentes e historial clínico del paciente | Hudson, 2006 | Clarificar exactamente qué quiere decir con adelantar la muerte (explorar si hay planes, qué demanda del profesional, etc.) | Gallagher, 2009 | En el caso de que el tratamiento no esté funcionando, consensuar alternativas | Tulsky, 2000 |
| Posibles factores relacionados | Hudson, 2006 | Reconocer el sufrimiento del paciente de modo que invite a dar más explicación | Gallagher, 2009 | ||
| Ansiedad | Gallagher, 2009 | ||||
| Ayuda disponer de un «checklist de sufrimiento», para no obviar nada | Gallagher, 2009 | ||||
| Sufrimiento existencial: sentirse una carga, pérdida de control sobre las circunstancias, percepción de pérdida de dignidad o de sentido de la vida | Gallagher, 2009 |
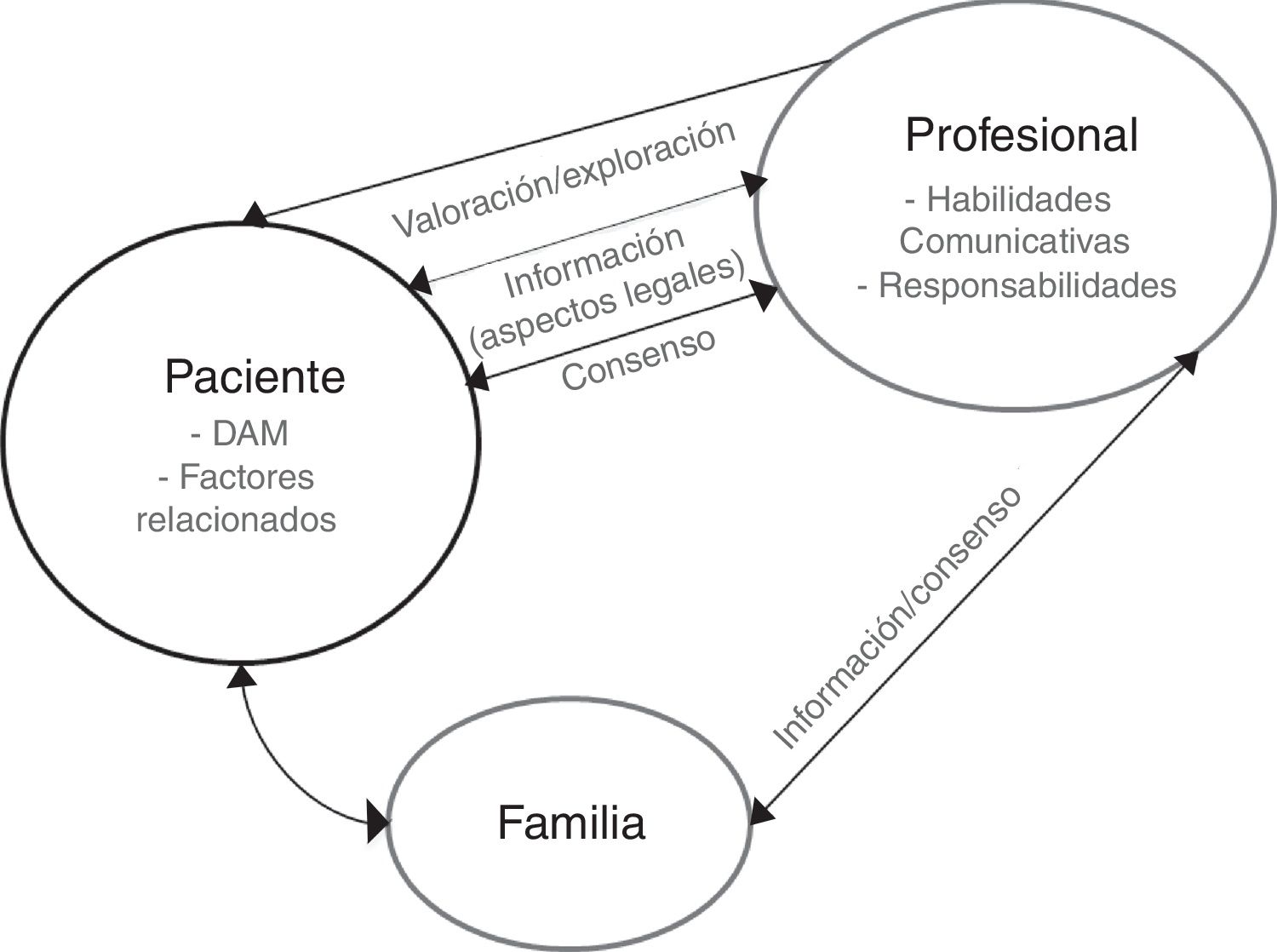
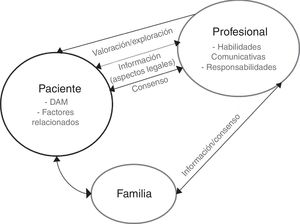
Tras el análisis de las categorías identificadas, y a la luz de cada una de las recomendaciones, se elaboró un mapa conceptual para entender todos los elementos que forman parte de la respuesta del profesional ante el DAM que expresa un paciente (fig. 1). Se identificó a la «familia» como elemento importante en el proceso de respuesta (además del paciente y profesional implicados). Asimismo, se destacaron los siguientes aspectos:
- a)
existencia de posibles factores relacionados con el DAM;
- b)
información por parte del profesional tanto al paciente como a la familia;
- c)
consideración de aspectos a consensuar entre el profesional y el paciente/familia;
- d)
abordaje de aspectos legales;
- e)
habilidades comunicativas del profesional que atiende al paciente con DAM;
- f)
responsabilidades del profesional.
En el análisis del conjunto de recomendaciones se observa que el contexto legal solo es recomendado en dos ocasiones. El primero26, se trata de un artículo desarrollado en los Estados Unidos, en un estado en el que el suicidio asistido está legalizado. El segundo28, por el contrario, está desarrollado en un contexto en el que la eutanasia y el suicidio asistido están penalizados, de modo que explicitan que el profesional deberá expresar claramente al paciente que nunca llevarán a cabo ninguna acción exclusivamente orientada a acortar o acabar con la vida del paciente.
Los aspectos más tratados en los distintos documentos son la descripción del contexto en el que se debería llevar a cabo esta conversación, así como las habilidades comunicativas que debería tener el profesional. El contexto no se centra en el espacio físico, sino en la información que el profesional debe tener antes de abordar el DAM. Esta información necesaria sería la exploración previa de la historia clínica y las opciones de tratamiento26,30,31, los síntomas físicos26,33, el estado emocional26,29-31,33, el sufrimiento33, los aspectos relacionados con la dimensión existencial26,33, los posibles factores relacionados con el DAM30,31, así como la situación familiar y/o cuidadores26.
DiscusiónEsta revisión categoriza y sintetiza las distintas recomendaciones clínicas existentes hasta el momento sobre el abordaje del DAM; y ofrece una información relevante y útil para los clínicos que se encuentran ante situaciones similares de expresión del DAM. Hudson et al.30 realizaron la primera revisión sistemática con el objetivo de identificar las guías clínicas publicadas, no obstante, los autores concluyeron no haber encontrado ninguna.
Una revisión sistemática cualitativa de nuestro grupo19 explica cómo el DAM puede entenderse como un grito de ayuda (como un deseo de vivir pero no de ese modo), como un medio de acabar con el sufrimiento o bien como una manera de control de la situación. Las categorías que emergen de esta metaetnografía permiten comprender mejor el fenómeno del DAM y los factores que subyacen en dicho fenómeno.
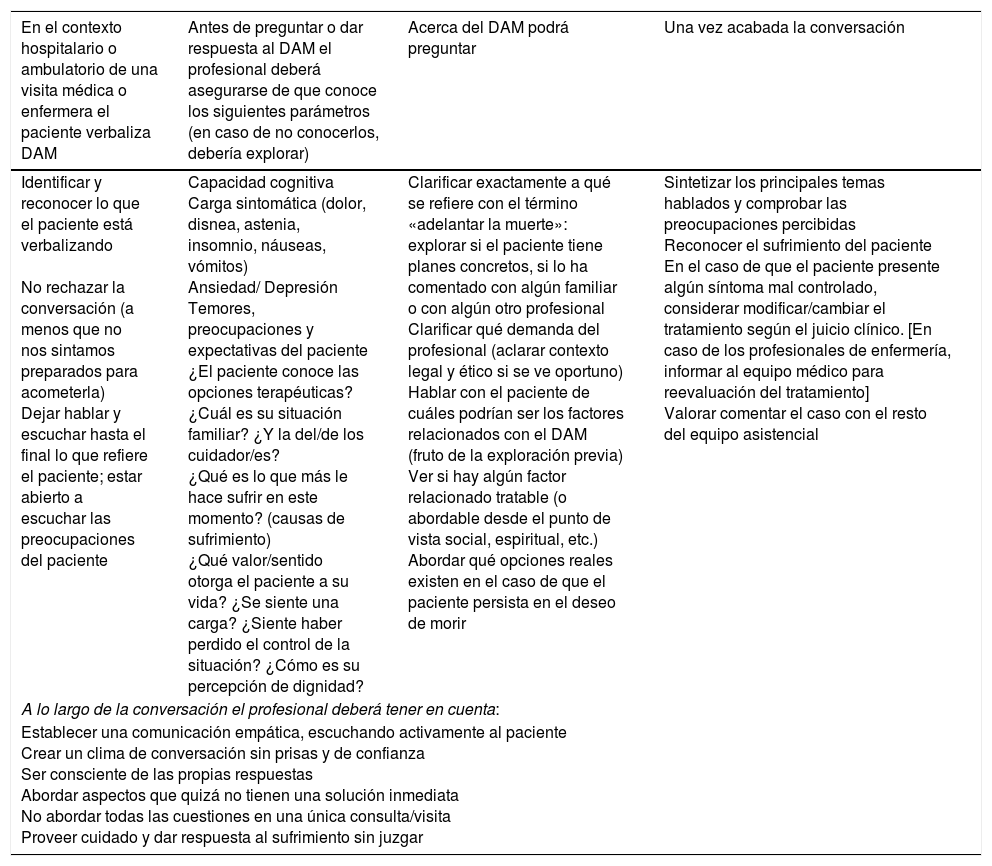
El modo en que debe abordarse, según la información obtenida de los distintos documentos, tiene muchas similitudes. Por un lado, en cuanto a las categorías a considerar (familia, responsabilidades, información) y, por otro, porque en todos los casos requiere cierta habilidad comunicativa y asertividad por parte del clínico. Sin embargo, que los hallazgos sean comunes, no implica que el abordaje sea necesariamente idéntico. El modo en el que se debe abordar este tipo de temas debe ser adecuado al contexto cultural y social de los pacientes, tal y como reflejaban Villavicencio et al.11 en un estudio reciente. Así pues, algunas de las recomendaciones de la guía clínica publicada por el Royal College of Nursing28 requerirían cierta adaptación a otros contextos por su estilo de abordaje quizá demasiado directo y «frío» en contextos mediterráneos. Adaptar el modo de expresar del clínico al contexto cultural o social específico es fundamental para que el paciente perciba un entorno y palabras adecuadas a lo que se le pregunta. Si bien adecuar el modo y contexto en el que se realizan las preguntas es importante, de igual manera lo será adaptar el tipo de respuesta por parte de los profesionales que atiendan al paciente. En algunas publicaciones recientes19,24, se propone que el abordaje del DAM, debido a su etiología multifactorial, exigiría una respuesta multidisciplinar. En base a la información sintetizada en el presente estudio, algunas recomendaciones para la respuesta al DAM en la práctica clínica se listan en la tabla 3.
Recomendaciones para el abordaje del deseo de adelantar la muerte (DAM) en base a la información sintetizada de la revisión de la literatura
| En el contexto hospitalario o ambulatorio de una visita médica o enfermera el paciente verbaliza DAM | Antes de preguntar o dar respuesta al DAM el profesional deberá asegurarse de que conoce los siguientes parámetros (en caso de no conocerlos, debería explorar) | Acerca del DAM podrá preguntar | Una vez acabada la conversación |
|---|---|---|---|
| Identificar y reconocer lo que el paciente está verbalizando No rechazar la conversación (a menos que no nos sintamos preparados para acometerla) Dejar hablar y escuchar hasta el final lo que refiere el paciente; estar abierto a escuchar las preocupaciones del paciente | Capacidad cognitiva Carga sintomática (dolor, disnea, astenia, insomnio, náuseas, vómitos) Ansiedad/ Depresión Temores, preocupaciones y expectativas del paciente ¿El paciente conoce las opciones terapéuticas? ¿Cuál es su situación familiar? ¿Y la del/de los cuidador/es? ¿Qué es lo que más le hace sufrir en este momento? (causas de sufrimiento) ¿Qué valor/sentido otorga el paciente a su vida? ¿Se siente una carga? ¿Siente haber perdido el control de la situación? ¿Cómo es su percepción de dignidad? | Clarificar exactamente a qué se refiere con el término «adelantar la muerte»: explorar si el paciente tiene planes concretos, si lo ha comentado con algún familiar o con algún otro profesional Clarificar qué demanda del profesional (aclarar contexto legal y ético si se ve oportuno) Hablar con el paciente de cuáles podrían ser los factores relacionados con el DAM (fruto de la exploración previa) Ver si hay algún factor relacionado tratable (o abordable desde el punto de vista social, espiritual, etc.) Abordar qué opciones reales existen en el caso de que el paciente persista en el deseo de morir | Sintetizar los principales temas hablados y comprobar las preocupaciones percibidas Reconocer el sufrimiento del paciente En el caso de que el paciente presente algún síntoma mal controlado, considerar modificar/cambiar el tratamiento según el juicio clínico. [En caso de los profesionales de enfermería, informar al equipo médico para reevaluación del tratamiento] Valorar comentar el caso con el resto del equipo asistencial |
| A lo largo de la conversación el profesional deberá tener en cuenta: | |||
| Establecer una comunicación empática, escuchando activamente al paciente Crear un clima de conversación sin prisas y de confianza Ser consciente de las propias respuestas Abordar aspectos que quizá no tienen una solución inmediata No abordar todas las cuestiones en una única consulta/visita Proveer cuidado y dar respuesta al sufrimiento sin juzgar | |||
Una de las fortalezas de este estudio es que esta síntesis de recomendaciones recoge la información publicada hasta el momento, por autores que provienen de contextos sociales muy diversos (EE.UU., Canadá, Gran Bretaña, Australia). No obstante, todos proceden del contexto angloamericano. Del mismo modo que las escalas, cuestionarios y entrevistas, necesitan, además de una traducción, una adaptación al contexto cultural y social en el que se vaya a administrar; pensamos que estas recomendaciones deberían adaptarse a nuestro contexto. En el estudio de validación de la forma española de la Schedule of Attitudes towards Hasten Death (SAHD)11, los autores hacían referencia a la necesidad de adaptación del instrumento al contexto mediterráneo. Además de adaptar el lenguaje, se detectó la necesidad de administrar el instrumento de un modo distinto al que proponían los autores del instrumento en su versión original para que la evaluación del DAM no fuera una fuente de mayor malestar para el paciente.
La principal limitación de esta revisión es la relacionada con las fuentes de información. Además de la búsqueda en MEDLINE PubMed, se buscó información a través del metabuscador Google Académico para intentar localizar más información disponible en formato de guía, protocolo, etc. Sin embargo, puede existir material trabajado y desarrollado para contextos o lugares específicos y que estos no estén disponibles.
Como propuesta para futuros estudios parecería razonable trabajar con diversos expertos en el tema para consensuar, a la luz de la literatura, cómo abordar el DAM y cómo responder a dicho deseo por parte de los profesionales.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Los autores quieren agradecer a la Cátedra WeCare: Atención al final de la vida de la Universitat Internacional de Catalunya, y a Áltima la financiación de este proyecto.
Parte de este trabajo se presentó en una comunicación tipo póster en el XXCongreso Nacional de la SECPAL en Sevilla 2016.