Describir las características clínicas y los problemas de salud que afectan a la población que recibe cuidados paliativos y de soporte en su domicilio prestados por los equipos de atención primaria.
MétodoEstudio observacional prospectivo realizado por profesionales pertenecientes a 5 Redes Centinelas Sanitarias (Asturias, Castilla y León, Extremadura, La Rioja, Comunitat Valenciana) mediante un cuestionario por cada paciente que recibió atención paliativa con participación del equipo de atención primaria, durante un periodo de 3 meses, utilizando una definición y unos criterios comunes basados en el tipo de atención recibida y no en el diagnóstico clínico. Se recogieron problemas de salud causantes de la situación, los síntomas y el estado funcional del paciente además de otras variables relacionadas con su proceso clínico y entorno de apoyo.
ResultadosSe recogieron 1.192 casos, de los que 1.043 respondían a la definición de incapacidad funcional y 149 eran enfermos terminales. La mayor proporción correspondía a mujeres en situación de incapacidad. Ambos tipos de pacientes presentaban como media 3 o más problemas de salud que justificaban la atención paliativa o de soporte, aunque existen diferencias entre los problemas que tenían un tipo y otro de pacientes. La mitad recibía cuidados por 4 o menos síntomas, pero un 10% tenían 8 o más síntomas, con diferencias significativas en los síntomas más prevalentes entre los 2 tipos de pacientes.
ConclusionesLos cuidados paliativos en atención primaria se prestan a pacientes con problemas de salud que provocan incapacidad. Las Redes Centinelas son una herramienta útil en la investigación en cuidados paliativos
The aim of this paper is to describe the clinical characteristics and health problems affecting the population receiving palliative care and support at home by primary care teams.
MethodA prospective observational study was conducted by professionals from 5 Sentinel Health Networks (Asturias, Castile and Leon, Extremadura, La Rioja, and the Community of Valencia) who completed a questionnaire for each patient receiving palliative care involving a primary care team during a period of 3 months, and using a common definition and criteria for the type of care, rather than the clinical diagnosis. This questionnaire addressed the health problems that caused the situation, the symptoms, the patient's functional status, and other variables related to the clinical process and supportive environment.
ResultsData were collected on a total of 1,192 cases, of which 149 were terminally patients, and 1,043 meet the definition of functional disability. The large majority were women with functional disability. Both types of patients had a mean of 3 or more health problems that justified palliative or supportive care, although there were differences between the problems presented by each type of patient. Half of them received care for 4 or fewer symptoms, but 10% had 8 or more symptoms. There were significant differences in the most prevalent symptoms between the 2 types of patients.
ConclusionsPalliative care in primary care is provided to patients with health problems that cause disability. The Sentinel Networks are a useful tool for research in palliative care.
El envejecimiento de la población y el incremento del número de personas mayores han supuesto un aumento de las enfermedades crónicas, degenerativas e incapacitantes, incluido el cáncer, a las que se aplican cuidados paliativos1, lo cual constituye un verdadero problema de salud pública2. Los síntomas que presentan los pacientes con enfermedades crónicas avanzadas son similares a los que tienen los enfermos con cáncer avanzado3, y este paralelismo no se limita a los síntomas físicos, sino también a las consecuencias psicológicas y sociales de la enfermedad.4
Los recursos destinados a los cuidados paliativos han aumentado en los últimos años en nuestro país5,6. Sin embargo estos no se distribuyen de forma homogénea y existen diferencias en la organización y en el tipo de prestación de cuidados paliativos7,8. La atención paliativa no se define únicamente por la disponibilidad de cuidados paliativos, sino por las necesidades de los pacientes a los que se les prestan. Se han publicado trabajos que plantean la cuestión de cómo estimar la población que necesita cuidados paliativos9, o intentan responder a la pregunta de cuántas personas necesitan cuidados paliativos10–12, entre los que merece una mención especial el proyecto NECPAL, que además ofrece un instrumento para la identificación de esos pacientes13. En este sentido, nuestro grupo ha publicado una estimación de la prevalencia de pacientes que necesitan atención paliativa y de soporte en el domicilio, mediante la utilización de las Redes Centinelas Sanitarias (un sistema de vigilancia epidemiológica basado en la colaboración voluntaria de profesionales sanitarios de atención primaria), para el estudio de la frecuencia de las enfermedades y los determinantes de la salud14. El programa de registro se denominó estudio APASO, y establece la prevalencia para el conjunto de la población española en 309 por 100.000 habitantes (intervalo de confianza del 95% [IC95%]: 286-332)15.
El objetivo del estudio APASO era estimar la prevalencia y describir a los pacientes que reciben tratamientos paliativos o de soporte en el domicilio dispensados por los equipo de atención primaria considerando que existe una actividad y una demanda asistencial de cuidados paliativos y de soporte muy superior a la reflejada en los sistemas de información tradicionales. Los cuidados paliativos a enfermos terminales (principalmente pacientes de cáncer en situación terminal) se enfrentan a problemas clínicos y sociosanitarios similares a otras muchas enfermedades crónicas que se comparten en el periodo del final de la vida, y como se ha mencionado, se trata de un serio problema de salud pública.
En el presente trabajo se describen las características sociodemográficas y clínicas (problemas de salud que ocasionan los cuidados, principales síntomas tratados y estado funcional) de los pacientes incluidos en el mencionado estudio.
Material y métodoLos datos proceden del estudio sobre atención paliativa y de soporte de los equipos de atención primaria en el domicilio (APASO), estudio observacional prospectivo realizado por las Redes Centinelas Sanitarias del Principado de Asturias, Comunidad Autónoma de Castilla y León, Extremadura, La Rioja y la Comunitat Valenciana. La descripción completa de la muestra puede encontrarse en otra publicación15.
Se incluyeron en este estudio a todas las personas que por un problema de salud recibían, a juicio del profesional, atención paliativa en el domicilio con el soporte del equipo de atención primaria. Durante el periodo de registro se incluyeron a todos los pacientes que cumplían los criterios siguientes:
- •
La atención que recibían aquellas personas que no tenían perspectivas de curación o de restitución del estado funcional previo
- •
El objetivo de la atención no era prolongar la supervivencia sino mejorar la calidad de vida, a través de:
- –
La atención a los síntomas molestos y penosos
- –
Tratamientos enfocados al bienestar del paciente
- –
Extender la atención al entorno de cuidadores
Esta definición comprendía las siguientes situaciones:
- 1.
Pacientes terminales: presencia de una enfermedad progresiva y avanzada con escasa o nula posibilidad de respuesta al tratamiento curativo, y un pronóstico de vida limitado (probabilidad elevada de fallecimiento en los próximos 6 meses).
- 2.
Pacientes con incapacidad funcional, inmovilizados o con procesos crónicos en estadios avanzados que le impidan realizar por sí mismo las actividades de autocuidado y de la vida cotidiana (cuidado personal y mantenimiento del entorno).
Las enfermedades que padecían los pacientes fueron codificadas con la Clasificación Internacional de Enfermedades (CIE-9)16 y agrupadas en grandes grupos de causas.
Participaron 218 profesionales sanitarios (médicos y enfermeras) que atendían una población total de 282.216 personas mayores de 14 años, representativa de la población respectiva de sus comunidades autónomas de acuerdo con los estándares de organización y funcionamiento de las Redes Centinelas Sanitarias14.
La información se recogió mediante un cuestionario elaborado para el presente estudio y cumplimentado por el profesional sanitario, para cada paciente que recibió atención paliativa con participación del equipo de atención primaria, durante un periodo de 3 meses. Este cuestionario recogía las siguientes variables:
- •
Datos de identificación
- •
Problemas de salud (enfermedades) de base, origen de los cuidados paliativos o de soporte (por orden de importancia en relación con los cuidados paliativos)
- •
Cuidados paliativos o de soporte que recibe: Tratamiento de dolor, de los problemas psíquicos (depresión, ansiedad, etc.), del insomnio, del estado confusional agudo, de los problemas de la cavidad oral, de la diarrea, del estreñimiento, de la incontinencia fecal, de la obstrucción intestinal, de las náuseas y vómitos, uso de sonda nasogástrica, del hipo, de la disnea, de la tos, oxigenoterapia, de la incontinencia urinaria, uso de sonda urinaria, de la retención de orina, de las úlceras de decúbito, del prurito, de la anorexia, de la astenia, del edema, etc.
- •
Tipo de paciente: terminal, con incapacidad funcional
- •
Ubicación del paciente en el momento actual: hospital, domicilio propio, domicilio de un familiar, residencia o centro asistencial
- •
Número de visitas programadas y a demanda en el último mes
- •
Número de veces que ha necesitado asistencia urgente en el último mes
- •
Valoración de dependencia (índices de Barthel y Karnofsky)
- •
Datos del cuidador principal: edad, sexo, relación, cambió de domicilio, abandono del trabajo, tiempo empleado como cuidador, número de consultas médicas en el último mes.
- •
Fuente de información
Se realizaron distribuciones estadísticas de las variables del estudio, con IC95%, y se contrastaron hipótesis de independencia entre variables con la prueba de chi-cuadrado.
Al tratarse de un estudio epidemiológico en situación de práctica clínica habitual no se consideró necesario obtener el consentimiento informado de los participantes.
ResultadosSe recogieron un total de 1.192 casos. La edad media de los pacientes era de 82,45 años (IC95%: 81,8-83). El 17,11% eran menores de 75 años y el 46,81% mayor de 84. En el estudio se registraron 792 mujeres y 400 hombres.
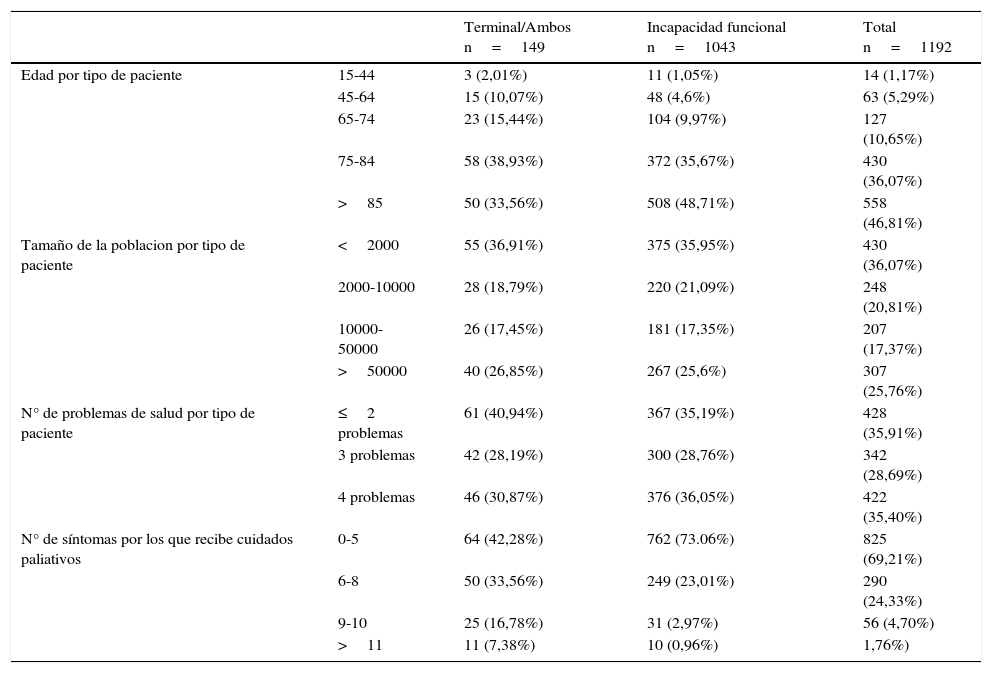
Del total de casos, 1.043 (87,5% [IC95%: 85,62-89,38]) respondían a la definición de incapacidad funcional, 149 (12,5% [IC95%: 10,62-14,37]) eran enfermos terminales y 32 (2,68% [IC95%: 1,77-3,60]) pacientes reunían ambas condiciones en el momento del estudio (para el análisis de datos estos pacientes se consideran terminales). La tabla 1 resume los datos demográficos, así como el número de problemas de salud y el número de síntomas por paciente.
Edad, tamaño de la población de residencia, n.o de problemas de salud y n.o de síntomas por tipo de paciente
| Terminal/Ambos n=149 | Incapacidad funcional n=1043 | Total n=1192 | ||
|---|---|---|---|---|
| Edad por tipo de paciente | 15-44 | 3 (2,01%) | 11 (1,05%) | 14 (1,17%) |
| 45-64 | 15 (10,07%) | 48 (4,6%) | 63 (5,29%) | |
| 65-74 | 23 (15,44%) | 104 (9,97%) | 127 (10,65%) | |
| 75-84 | 58 (38,93%) | 372 (35,67%) | 430 (36,07%) | |
| >85 | 50 (33,56%) | 508 (48,71%) | 558 (46,81%) | |
| Tamaño de la poblacion por tipo de paciente | <2000 | 55 (36,91%) | 375 (35,95%) | 430 (36,07%) |
| 2000-10000 | 28 (18,79%) | 220 (21,09%) | 248 (20,81%) | |
| 10000-50000 | 26 (17,45%) | 181 (17,35%) | 207 (17,37%) | |
| >50000 | 40 (26,85%) | 267 (25,6%) | 307 (25,76%) | |
| N° de problemas de salud por tipo de paciente | ≤2 problemas | 61 (40,94%) | 367 (35,19%) | 428 (35,91%) |
| 3 problemas | 42 (28,19%) | 300 (28,76%) | 342 (28,69%) | |
| 4 problemas | 46 (30,87%) | 376 (36,05%) | 422 (35,40%) | |
| N° de síntomas por los que recibe cuidados paliativos | 0-5 | 64 (42,28%) | 762 (73.06%) | 825 (69,21%) |
| 6-8 | 50 (33,56%) | 249 (23,01%) | 290 (24,33%) | |
| 9-10 | 25 (16,78%) | 31 (2,97%) | 56 (4,70%) | |
| >11 | 11 (7,38%) | 10 (0,96%) | 1,76%) |
La visita que originó la inclusión en el registro fue realizada en el 41,61% de los casos por el médico y la enfermera de forma conjunta, en el 35,57% solo la enfermera, y en el 21,39% por el médico solo. En el 1,42% restante de los casos, el médico y la enfermera fueron acompañados por la unidad de apoyo de cuidados paliativos.
Los pacientes con incapacidad funcional tenían una distribución por edad más envejecida que los terminales (p<0,05). Las mujeres tenían una mayor proporción de incapacidad funcional que los hombres (p<0,05), representando en conjunto el 60,82% de todos los registros.
Algo más de un tercio de los pacientes vive en localidades de menos de 2.000 habitantes, y una cuarta parte en localidades de más de 50.000 habitantes. Había un mayor porcentaje de cuidados paliativos en localidades de menos de 10.000 habitantes. No había diferencias significativas entre el tipo de paciente al que se presta cuidados paliativos en función del tamaño de la localidad de residencia.
Más de la mitad de los pacientes (64,09%) presentaba en el momento de la visita 3 o más problemas de salud, sin diferencias significativas entre los 2 tipos de pacientes, que sí existieron en la distribución del número de síntomas entre los 2 tipos de pacientes, mayor en los terminales.
En los 149 pacientes terminales se registraron un total de 400 problemas de salud (2,68 problemas de salud por paciente como media). En los 1.043 pacientes con incapacidad funcional se recogieron 2.978 problemas (2,85 problemas de salud por paciente como media).
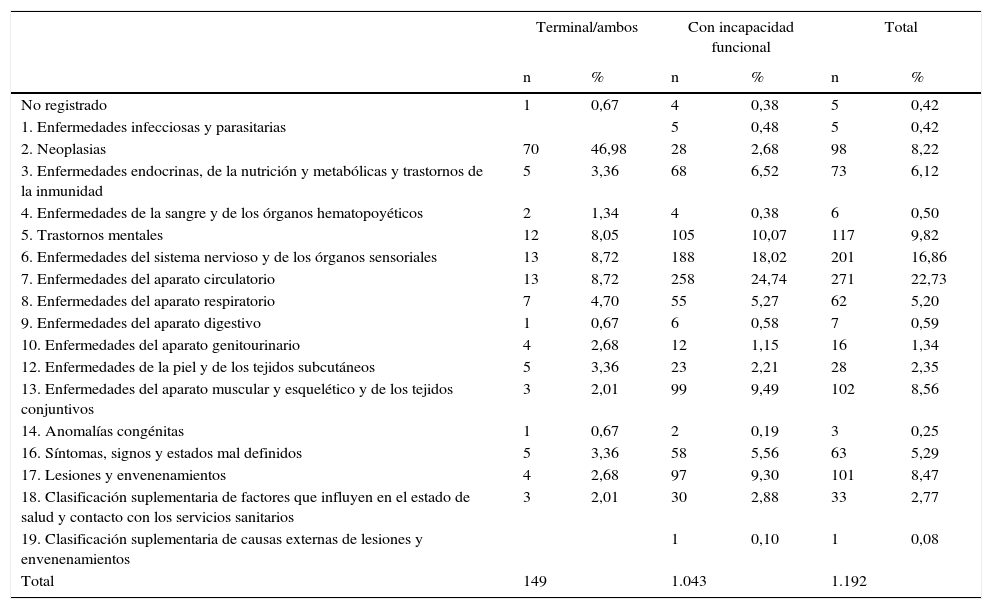
La tabla 2 recoge el primer problema de salud por el que las personas recibían atención paliativa domiciliaria, codificado según los grupos de la CIE-916. Un 22,73% de los sujetos presentaban problemas de aparato circulatorio, un 16,86% enfermedades del sistema nervioso, un 9,82% trastornos mentales, y en un 8,22% el diagnóstico principal era neoplasia.
Primer problema de salud por tipo de paciente
| Terminal/ambos | Con incapacidad funcional | Total | ||||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| No registrado | 1 | 0,67 | 4 | 0,38 | 5 | 0,42 |
| 1. Enfermedades infecciosas y parasitarias | 5 | 0,48 | 5 | 0,42 | ||
| 2. Neoplasias | 70 | 46,98 | 28 | 2,68 | 98 | 8,22 |
| 3. Enfermedades endocrinas, de la nutrición y metabólicas y trastornos de la inmunidad | 5 | 3,36 | 68 | 6,52 | 73 | 6,12 |
| 4. Enfermedades de la sangre y de los órganos hematopoyéticos | 2 | 1,34 | 4 | 0,38 | 6 | 0,50 |
| 5. Trastornos mentales | 12 | 8,05 | 105 | 10,07 | 117 | 9,82 |
| 6. Enfermedades del sistema nervioso y de los órganos sensoriales | 13 | 8,72 | 188 | 18,02 | 201 | 16,86 |
| 7. Enfermedades del aparato circulatorio | 13 | 8,72 | 258 | 24,74 | 271 | 22,73 |
| 8. Enfermedades del aparato respiratorio | 7 | 4,70 | 55 | 5,27 | 62 | 5,20 |
| 9. Enfermedades del aparato digestivo | 1 | 0,67 | 6 | 0,58 | 7 | 0,59 |
| 10. Enfermedades del aparato genitourinario | 4 | 2,68 | 12 | 1,15 | 16 | 1,34 |
| 12. Enfermedades de la piel y de los tejidos subcutáneos | 5 | 3,36 | 23 | 2,21 | 28 | 2,35 |
| 13. Enfermedades del aparato muscular y esquelético y de los tejidos conjuntivos | 3 | 2,01 | 99 | 9,49 | 102 | 8,56 |
| 14. Anomalías congénitas | 1 | 0,67 | 2 | 0,19 | 3 | 0,25 |
| 16. Síntomas, signos y estados mal definidos | 5 | 3,36 | 58 | 5,56 | 63 | 5,29 |
| 17. Lesiones y envenenamientos | 4 | 2,68 | 97 | 9,30 | 101 | 8,47 |
| 18. Clasificación suplementaria de factores que influyen en el estado de salud y contacto con los servicios sanitarios | 3 | 2,01 | 30 | 2,88 | 33 | 2,77 |
| 19. Clasificación suplementaria de causas externas de lesiones y envenenamientos | 1 | 0,10 | 1 | 0,08 | ||
| Total | 149 | 1.043 | 1.192 | |||
Como segundo problema de salud volvían a ser más frecuentes los relativos al aparato circulatorio (20,05%), pero seguidos esta vez por alteraciones endocrinas y de la nutrición (9,98%), y por las enfermedades del aparto musculoesquelético (9,98%).
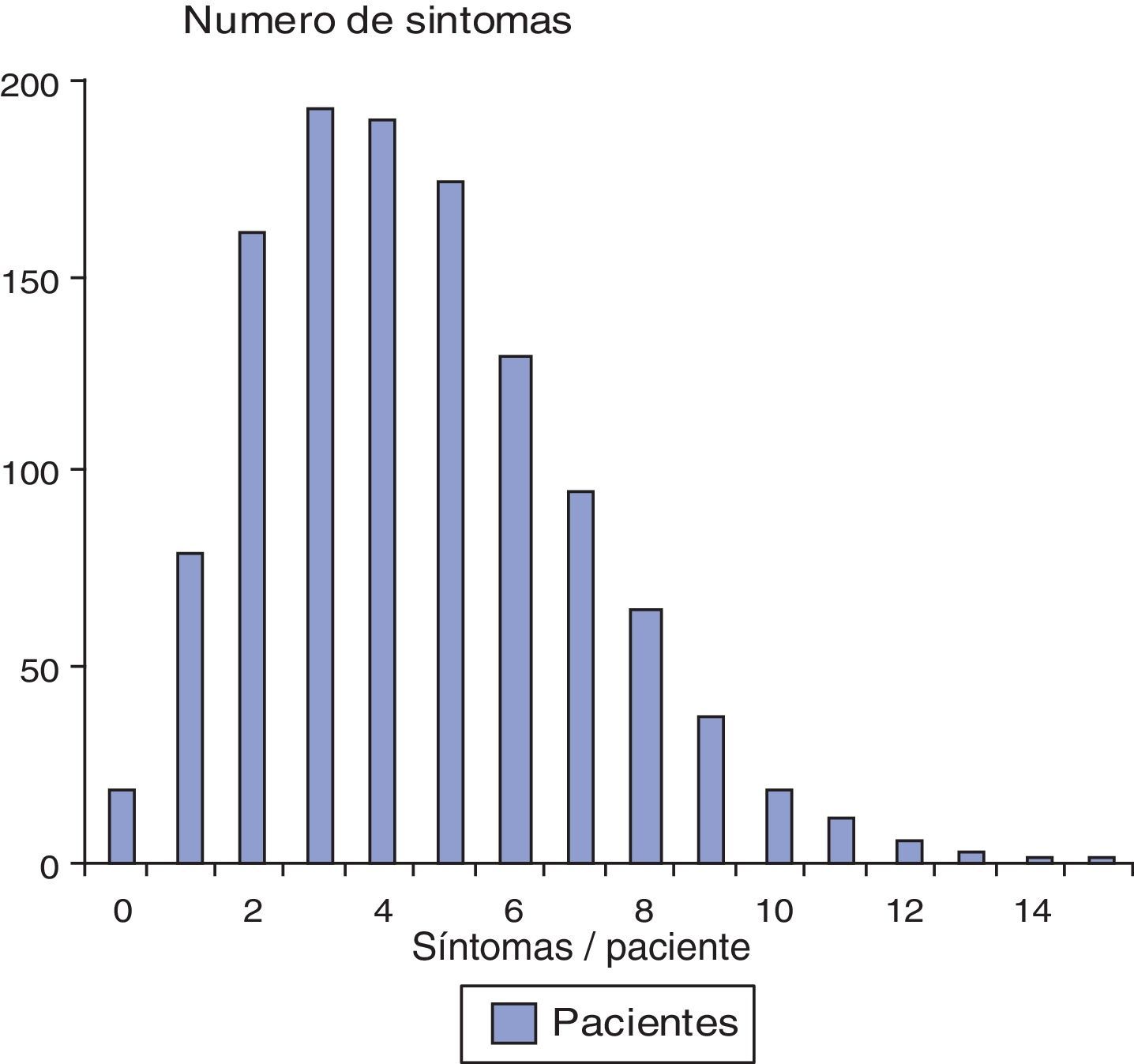
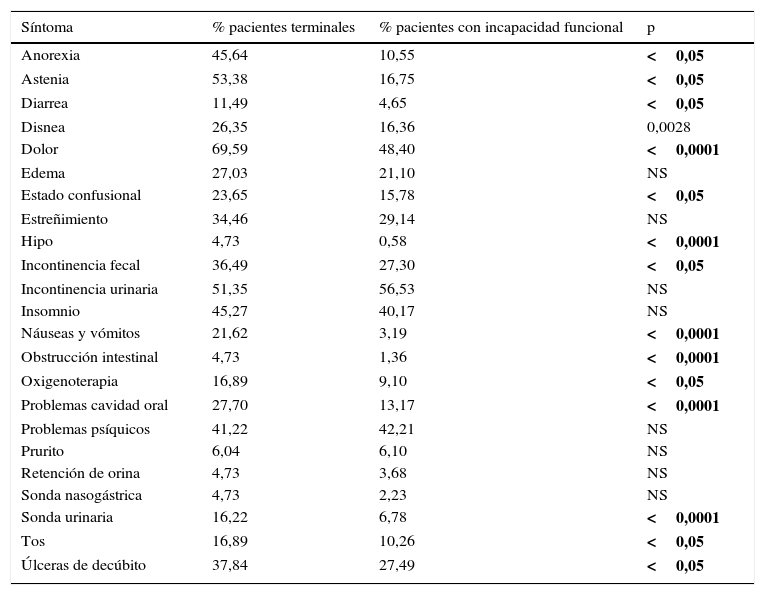
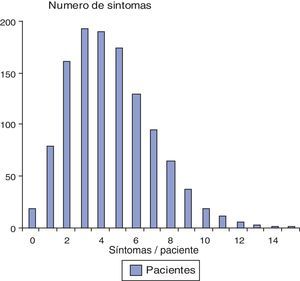
La mitad de los pacientes recibió cuidados por 4 o menos síntomas, pero un 10% tiene 8 o más síntomas (fig. 1). Los síntomas o problemas que requirieron atención paliativa se muestran en la tabla 3, indicando las diferencias significativas entre la sintomatología presentada por los distintos tipos de pacientes. Más del 25% de los enfermos terminales presentaban dolor, astenia, incontinencia urinaria, anorexia, insomnio, problemas psíquicos, úlceras de decúbito, incontinencia fecal, estreñimiento, problemas con la cavidad oral, edema y disnea; y más del 25% de los pacientes con incapacidad funcional presentaban incontinencia urinaria, dolor, problemas psíquicos, insomnio, estreñimiento, úlceras de decúbito e incontinencia fecal.
Sintomatología por tipo de paciente
| Síntoma | % pacientes terminales | % pacientes con incapacidad funcional | p |
|---|---|---|---|
| Anorexia | 45,64 | 10,55 | <0,05 |
| Astenia | 53,38 | 16,75 | <0,05 |
| Diarrea | 11,49 | 4,65 | <0,05 |
| Disnea | 26,35 | 16,36 | 0,0028 |
| Dolor | 69,59 | 48,40 | <0,0001 |
| Edema | 27,03 | 21,10 | NS |
| Estado confusional | 23,65 | 15,78 | <0,05 |
| Estreñimiento | 34,46 | 29,14 | NS |
| Hipo | 4,73 | 0,58 | <0,0001 |
| Incontinencia fecal | 36,49 | 27,30 | <0,05 |
| Incontinencia urinaria | 51,35 | 56,53 | NS |
| Insomnio | 45,27 | 40,17 | NS |
| Náuseas y vómitos | 21,62 | 3,19 | <0,0001 |
| Obstrucción intestinal | 4,73 | 1,36 | <0,0001 |
| Oxigenoterapia | 16,89 | 9,10 | <0,05 |
| Problemas cavidad oral | 27,70 | 13,17 | <0,0001 |
| Problemas psíquicos | 41,22 | 42,21 | NS |
| Prurito | 6,04 | 6,10 | NS |
| Retención de orina | 4,73 | 3,68 | NS |
| Sonda nasogástrica | 4,73 | 2,23 | NS |
| Sonda urinaria | 16,22 | 6,78 | <0,0001 |
| Tos | 16,89 | 10,26 | <0,05 |
| Úlceras de decúbito | 37,84 | 27,49 | <0,05 |
NS: no significativa.
Los enfermos terminales presentan una mayor variedad y frecuencia de síntomas respecto a los pacientes con incapacidad funcional, siendo esta diferencia estadísticamente significativa para dolor, astenia, anorexia, problemas en cavidad oral, vómitos, obstrucción intestinal, hipo, problemas de salud que requieren la implantación de sonda urinaria, tos, necesidad de oxigenoterapia, diarrea, estado confusional, incontinencia fecal y úlceras de decúbito.
Como indicadores de dependencia se recogieron el índice de Barthel y el índice de Karnofski. Existía mayor dependencia en el grupo de los pacientes terminales y en las mujeres. Los resultados obtenidos se muestran en la tabla 4.
Indicadores de dependencia
| Índice de Barthel (%) | |||||
|---|---|---|---|---|---|
| Tipo de paciente | Dependencia total <20 | Dependencia grave =20-35 | Dependencia moderada =40-55 | Dependencia leve ≥60 | Independencia |
| Terminal | 53,69 | 8,05 | 10,74 | 18,79 | 8,05 |
| Incapacidad funcional | 37,39 | 17,55 | 17,07 | 26,27 | 1,63 |
| Sexo | |||||
| Hombres | 33,5 | 17,75 | 19 | 26,75 | 3 |
| mujeres | 42,42 | 15,66 | 14,9 | 24,62 | 2,15 |
| Índice de Karnofski (%) | |||
|---|---|---|---|
| Tipo de paciente | Incapaz de valerse por sí mismo. Necesita los cuidados de instituciones u hospitales | Incapaz de trabajar, capaz de vivir en casa y atender por sí mismo sus necesidades personales. Necesita una asistencia variable | Capaz de realizar actividades normales y trabajar. No requiere una atención especial |
| Terminal | 59,06 | 38,26 | 1,34 |
| Incapacidad funcional | 30,78 | 65,20 | 2,30 |
| Sexo | |||
| Hombres | 35,75 | 60 | 2 |
| mujeres | 33,59 | 62,75 | 2,27 |
Los resultados de nuestro estudio no son originales en cuanto al número y tipo de síntomas que presentan los pacientes que reciben atención paliativa en domicilio17,18, y la principal aportación es la utilización de Redes Centinelas Sanitarias. Estas cumplen una serie de criterios de calidad respecto a la selección de los profesionales, diseño de la muestra, representatividad, coordinación y comunicación, que permiten una recogida de datos descentralizada y un análisis e interpretación de los datos de forma conjunta14. A pesar de ello, existen algunos aspectos del diseño que se pueden considerar puntos débiles. Los miembros de las Redes Centinelas son profesionales de atención primaria, accesibles a la población que atienden. Sin embargo, no todos los profesionales registraron casos, lo que puede ser un sesgo en función del interés de los profesionales. Se estimó que el tiempo de registro, 3 meses, era suficiente para captar a la población que recibe cuidados paliativos en un cupo medio de atención primaria, dada su frecuentación por múltiples necesidades, pero esto también puede ser discutible.
El punto de partida del trabajo es la prestación de atención paliativa por los equipos de atención primaria en función de los objetivos terapéuticos y de la percepción del profesional, y no el diagnóstico del paciente. De los casos recogidos, la inmensa mayoría (87,5%) corresponden a la categoría de pacientes con incapacidad funcional, bien por inmovilidad, bien por patologías crónicas, condiciones asociadas a fragilidad y envejecimiento. Las comunidades autónomas participantes en el estudio tienen un porcentaje de envejecimiento (mayores de 65 años) superior a la media nacional19. Las situaciones de dependencia serían las que con más frecuencia precisarían de atención paliativa.
En atención primaria se observa que los cuidados paliativos se prestan en una variedad de problemas crónicos de salud. Un estudio con 61 médicos de atención primaria mostró que el 48% de los pacientes tenían cáncer y el 38% enfermedades cardiovasculares20. En nuestro estudio los 2 tipos de pacientes presentan una complejidad similar y más del 90% no son oncológicos. Las neoplasias son el problema fundamental en la mitad de los pacientes terminales; hay un número similar de pacientes en esta categoría como consecuencia de otro problema. En el caso de los pacientes con incapacidad funcional, los principales problemas son los relacionados con el aparato circulatorio y el sistema nervioso. En estas categorías se encuentran ictus y demencias, que también suponen un porcentaje considerable para los enfermos terminales (8,72%). Nuestros pacientes reciben cuidados paliativos por más de un problema de salud. Un 64,09% presentaban 3 o más problemas de salud. La comorbilidad es otra de las circunstancias asociadas al envejecimiento, y es un condicionante de las situaciones de fragilidad.
Los pacientes presentan síntomas variados. En nuestro estudio, aunque se encuentran diferencias significativas en la prevalencia de algunos síntomas, mayores en los enfermos terminales (dolor, astenia, anorexia, problemas en cavidad oral, vómitos, obstrucción intestinal, hipo y problemas de salud que requieren la implantación de sonda urinaria), no existen síntomas exclusivos en una u otra categoría. Esto es consistente con otros estudios21. La prevalencia de dolor crónico está alrededor del 30-50% en pacientes con cáncer en tratamiento activo y del 70-90% en enfermedad avanzada22. Nuestro estudio muestra un 69% de pacientes con dolor entre los terminales y un 48% entre los no terminales. También los trastornos mentales se presentan en un porcentaje importante en ambas categorías. Puede ser un indicador de las dificultades que implica la adaptación a la enfermedad por parte de pacientes y familiares.
Nuestro estudio aborda cuestiones relevantes para la prestación de cuidados paliativos en atención primaria y para la planificación de los servicios. Un aspecto importante es que solo la cuarta parte de los pacientes residen en localidades de más de 50.000 habitantes, y un tercio en localidades de menos de 2.000 habitantes, con peor accesibilidad a servicios especializados. La cobertura de recursos está condicionada por la dispersión geográfica. Sin embargo no existen diferencias entre el medio rural y el urbano en cuanto a las necesidades ni a la provisión de este tipo de cuidados por los equipos de atención primaria. La visita de inclusión fue realizada mayoritariamente por médicos y enfermeras de atención primaria, en un 41,61% de las ocasiones de forma conjunta, y solo en un 1,42% de los casos acompañados de la unidad de apoyo de cuidados paliativos. Sin embargo, nuestro trabajo no ha abordado la cuestión de la complejidad de los pacientes, que es la que puede condicionar que los equipos de atención primaria puedan prestar atención paliativa o que, debido a la necesidad de tratamiento o técnicas complejas, estos tengan que ser prestados por equipos de soporte especializados.
La Estrategia en cuidados paliativos del Sistema Nacional de Salud23 señala que una cobertura óptima por parte de equipos o unidades específicas sería del 60% de los pacientes oncológicos y del 30% de los no oncológicos, en función de la complejidad de las necesidades de los pacientes. Los médicos y enfermeras de atención primaria tienen capacidad para coordinar todos los aspectos relacionados con el cuidado y manejo de pacientes ancianos y enfermedades terminales, pero pueden tener dificultades y la comunicación con los equipos de apoyo es fundamental. Cuando se ha estudiado la influencia que las unidades de apoyo tienen sobre la actividad de los equipos de atención primaria, se ha visto que estos no reducen su actividad, sino que se implican más en la atención paliativa6, y para los profesionales es una actividad valiosa y satisfactoria. Este modelo de atención centrado en las necesidades del paciente, en su capacidad funcional y en su calidad de vida es un modelo adecuado para los pacientes crónicos y pacientes ancianos con comorbilidad.
ConclusionesEl estudio APASO ha permitido conocer y cuantificar alguna características clínicas y sociodemográficas de los pacientes que reciben atención paliativa en el domicilio en atención primaria, aunque es necesario recoger más información sobre la complejidad de los pacientes y el tipo de cuidados paliativos que ofrecen los equipos de atención primaria
Las Redes Centinelas Sanitarias son un instrumento útil y ágil para la investigación epidemiológica en cuidados paliativos, y la información que se obtiene a través de las mismas es de interés para la planificación de los servicios.
Responsabilidades éticasDerecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
FinanciaciónEste trabajo ha sido cofinanciado por el Fondo de Investigación Sanitaria n.o PI06/1083
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.