El pronóstico predicho por los cardiópatas españoles respecto a la reanimación cardiopulmonar se aleja significativamente de la realidad. Buscamos determinar si existen diferencias de percepción con respecto a otros pacientes y elaborar hipótesis que puedan justificarlo.
MétodoEstudio descriptivo mediante encuesta a una serie consecutiva de pacientes cardiológicos, no cardiológicos y a estudiantes de medicina.
ResultadosTras una parada cardiorrespiratoria intrahospitalaria los pacientes cardiológicos refirieron una supervivencia media al alta total (76 vs. 62%; p < 0,01) y libre de deterioro cognitivo (65 vs. 55%; p = 0,02) significativamente superior a la de los pacientes no cardiológicos, a pesar de tener una edad media superior y haber presenciado en más ocasiones maniobras de reanimación. Los estudiantes de medicina refieren supervivencias (62 y 48% respectivamente) que también se encuentran muy alejadas de la realidad. Aunque ambos grupos de pacientes referían que el médico era su principal fuente de información sobre la salud (91 y 90%), el contacto principal con la reanimación había sido a través de series o películas de televisión. Ningún paciente rechazó la participación en el estudio.
ConclusionesEl paciente cardiológico tiene una visión de los resultados de la reanimación cardiopulmonar más optimista que el resto. Este hecho debe tenerse en cuenta, puesto que podría comprometer el desarrollo de las conversaciones sobre sus cuidados al final de la vida.
The outcomes regarding cardiopulmonary resuscitation predicted by Spanish cardiac patients are far from the reality. We sought to determine differences of perception with respect to other patients and develop hypotheses that might justify them.
MethodDescriptive study using an interview-guided survey with a consecutive series of cardiac patients, non-cardiac patients, and medical students.
ResultsFollowing in-hospital cardiac arrest, cardiac patients reported a significantly higher mean survival to discharge (76 vs. 62%, p<0.01) and free from neurological disability (65 vs. 55%, p=0.02) than non-cardiac patients, despite being older and having more frequently undergone resuscitation manoeuvres. Medical students also reported survivals (62 and 48%, respectively) that are also far from the reality. Although both groups of patients reported that physicians were their main source of health information (91 and 90%), their main contact with resuscitation had been through TV series and/or movies. No patient declined to participate in the study.
ConclusionCardiac patients have a more optimistic vision of the results of cardiopulmonary resuscitation. This fact should be taken into account in planning conversations about end-of-life care.
A pesar de que la supervivencia actual al alta tras una parada cardiorrespiratoria (PCR) intrahospitalaria es menor del 25% y de que cerca del 30% de esos supervivientes presentan secuelas neurológicas significativas1, hemos podido comprobar recientemente que la supervivencia media al alta (75,6 ± 23,0%) y la supervivencia media libre de deterioro neurológico significativo (64,5 ± 26,2%) predicha por una serie consecutiva de pacientes cardiológicos ambulatorios españoles se aleja de forma significativa de esa realidad2.
La cardiología está implicada de manera directa en el diagnóstico y tratamiento de las principales causas de mortalidad3, y la insuficiencia cardíaca —causa más frecuente de ingreso hospitalario en mayores de 65 años— condiciona múltiples reingresos, tanto más frecuentes cuanto más cercano a su muerte se encuentra el paciente4. Pese a ello, la atención a los cuidados al final de la vida está menos extendida que en otras especialidades5,6. Estos cuidados deberían siempre respetar los deseos y preferencias del paciente5,7. Sin embargo, el excesivo optimismo de nuestros pacientes respecto a maniobras como la reanimación cardiopulmonar (RCP) podrían afectar a sus preferencias8-10 y condicionar el desarrollo de las órdenes de no reanimar o de los documentos de voluntades anticipadas en el ámbito de la enfermedad cardiovascular. Hemos observado que, con esa visión tan optimista, los pacientes cardiológicos estudiados por nuestro equipo deseaban ser reanimados en un 89% de los casos en su situación actual, cifra que se reducía al 55% en caso de presentar una enfermedad crónica con esperanza de vida menor de 12 meses2.
En nuestros días los medios de comunicación constituyen una de las principales fuentes de información sobre la salud11,12. Pero tanto las causas y características demográficas de los pacientes que presentan una PCR como los porcentajes de supervivencia mostrados tras la RCP se alejan también ampliamente de los datos objetivos13,14.
Con base en estos antecedentes elaboramos el presente estudio con el objetivo principal de conocer si el optimismo mostrado por los pacientes cardiológicos es común a otros grupos de pacientes, así como de elaborar hipótesis sobre las posibles explicaciones.
MétodosEstudio transversal y descriptivo, desarrollado a través de una encuesta voluntaria y anónima, realizada durante una entrevista presencial y personal, en el que se compararon las respuestas de una serie consecutiva de pacientes al finalizar su consulta hospitalaria de cardiología general (grupo 1, n = 130, resultados parcialmente publicados2), con los de los obtenidos en otra serie consecutiva de pacientes sin historia cardiológica al finalizar su consulta hospitalaria de otra especialidad médica (grupo 2, n = 57). Simultáneamente se interrogó sobre el resultado estimado de una PCR intrahospitalaria a un grupo de estudiantes de medicina en sus últimos 2cursos de formación universitaria (grupo 3, n = 95).
La hoja de recogida de datos (fig. 1) incluyó en primer término datos básicos de filiación del paciente (edad, sexo, estado civil, religión y nivel de estudios). Se interrogó al paciente sobre el porcentaje percibido de supervivencia al alta —total y libre de deterioro cognitivo significativo— tras una PCR intrahospitalaria. Tras ello, se le pidió que respondiera a sus deseos de someterse a una RCP en caso de PCR en su situación médica actual y en caso de presentar una enfermedad crónica con una esperanza de vida menor de 12 meses. A continuación, se le preguntó sobre sus principales fuentes de información sobre la salud y sobre la visualización previa directa o a través de medios de comunicación de una RCP. En último lugar, se deseaba conocer la persona que al paciente le gustaría que tomase las decisiones sobre los cuidados al final de su vida.
Se realizó un estudio comparativo posterior entre las respuestas dadas por diferentes grupos de pacientes, con un subanálisis de los pacientes cardiológicos en función de su religión, fuente de información y de la persona que desearía que tomara las decisiones sobre el final de su vida.
Para la comparación entre los grupos de pacientes se usó el test de la χ2 o el test exacto de Fisher para las variables categóricas, y el test de la t de Student para variables cuantitativas.
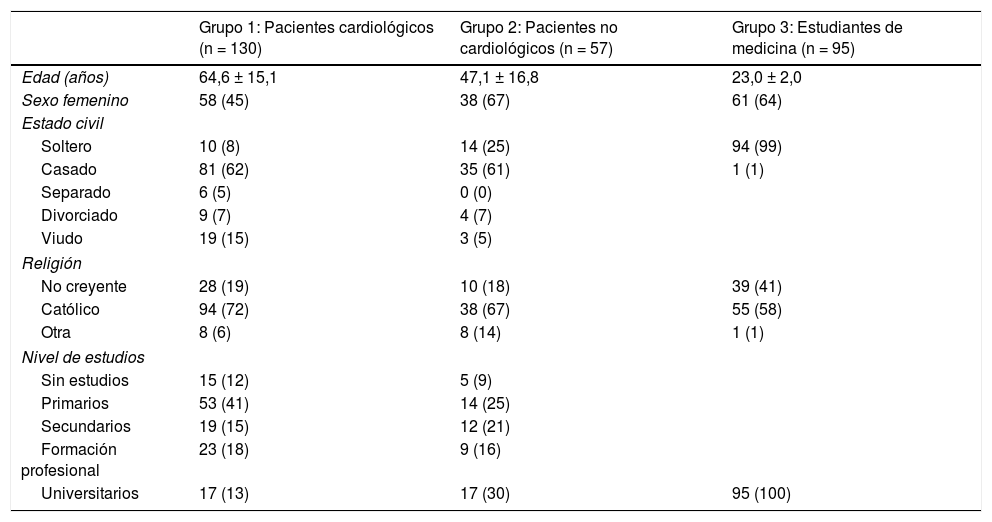
ResultadosPacientes cardiológicos (grupo 1)Un total de 130 pacientes cardiológicos consecutivos fueron incluidos en el estudio (tabla 1). Ninguno de ellos rechazó su participación y tan solo 2 pacientes prefirieron no contestar a alguna pregunta sobre sus deseos de reanimación. Los resultados relativos a las predicciones de este primer grupo con respecto a la PCR intrahospitalaria, sus deseos de RCP con base en ellos y las preferencias en la toma de decisiones sobre sus cuidados al final de la vida han sido ya comunicados (tabla 2)2.
Características demográficas de los sujetos incluidos en el estudio
| Grupo 1: Pacientes cardiológicos (n = 130) | Grupo 2: Pacientes no cardiológicos (n = 57) | Grupo 3: Estudiantes de medicina (n = 95) | |
|---|---|---|---|
| Edad (años) | 64,6 ± 15,1 | 47,1 ± 16,8 | 23,0 ± 2,0 |
| Sexo femenino | 58 (45) | 38 (67) | 61 (64) |
| Estado civil | |||
| Soltero | 10 (8) | 14 (25) | 94 (99) |
| Casado | 81 (62) | 35 (61) | 1 (1) |
| Separado | 6 (5) | 0 (0) | |
| Divorciado | 9 (7) | 4 (7) | |
| Viudo | 19 (15) | 3 (5) | |
| Religión | |||
| No creyente | 28 (19) | 10 (18) | 39 (41) |
| Católico | 94 (72) | 38 (67) | 55 (58) |
| Otra | 8 (6) | 8 (14) | 1 (1) |
| Nivel de estudios | |||
| Sin estudios | 15 (12) | 5 (9) | |
| Primarios | 53 (41) | 14 (25) | |
| Secundarios | 19 (15) | 12 (21) | |
| Formación profesional | 23 (18) | 9 (16) | |
| Universitarios | 17 (13) | 17 (30) | 95 (100) |
Los datos se expresan como n (%) o media ± desviación estándar.
p < 0,01 para la comparación de la edad de ambos grupos de pacientes.
Resumen de los resultados de las encuestas realizadas en el grupo 1 (pacientes cardiológicos, n = 130)
| Supervivencias predichas tras RCP | |
| % de supervivencia total media al alta | 76 ± 23 |
| % de supervivencia libre de deterioro neurológico significativo | 65 ± 26 |
| En su estado actual | |
| Desea RCP | 116 (89) |
| Rechaza RCP | 1 |
| No se lo había planteado | 12 (9) |
| En caso de enfermedad con esperanza de vida < 12 meses | |
| Desea RCP | 71 (55) |
| Rechaza RCP | 22 (17) |
| No se lo había planteado | 34 (26) |
| ¿Quién desearía que tomase una decisión sobre los cuidados al final de su vida? | |
| Yo mismo | 89 (69) |
| Mi médico | 28 (22) |
| Mi familiar | 12 (9) |
Los datos se expresan como n (%) o media ± desviación estándar.
RCP: reanimación cardiopulmonar.
Fuente: Realizada a partir de los datos publicados por Ruiz-García et al.2.
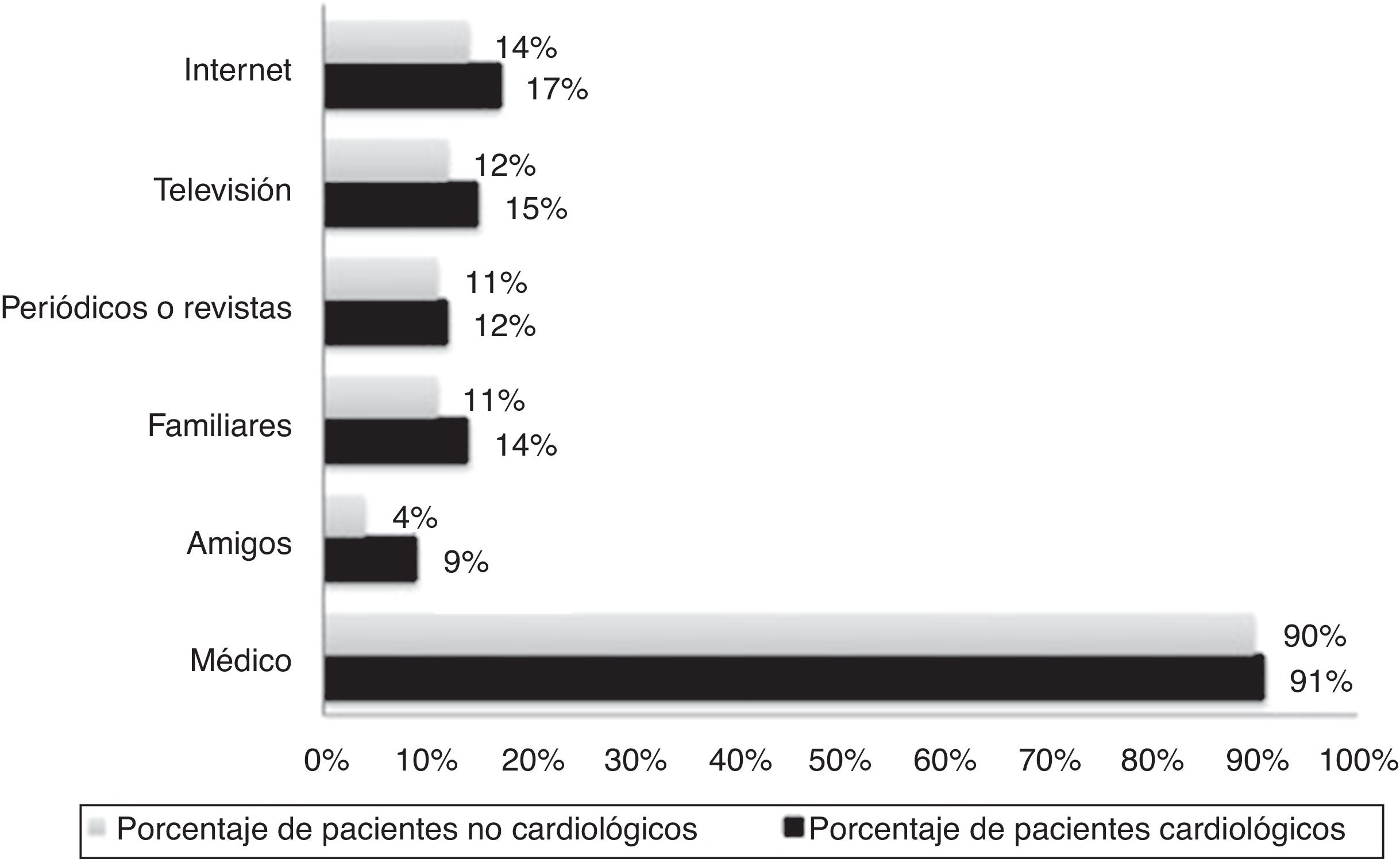
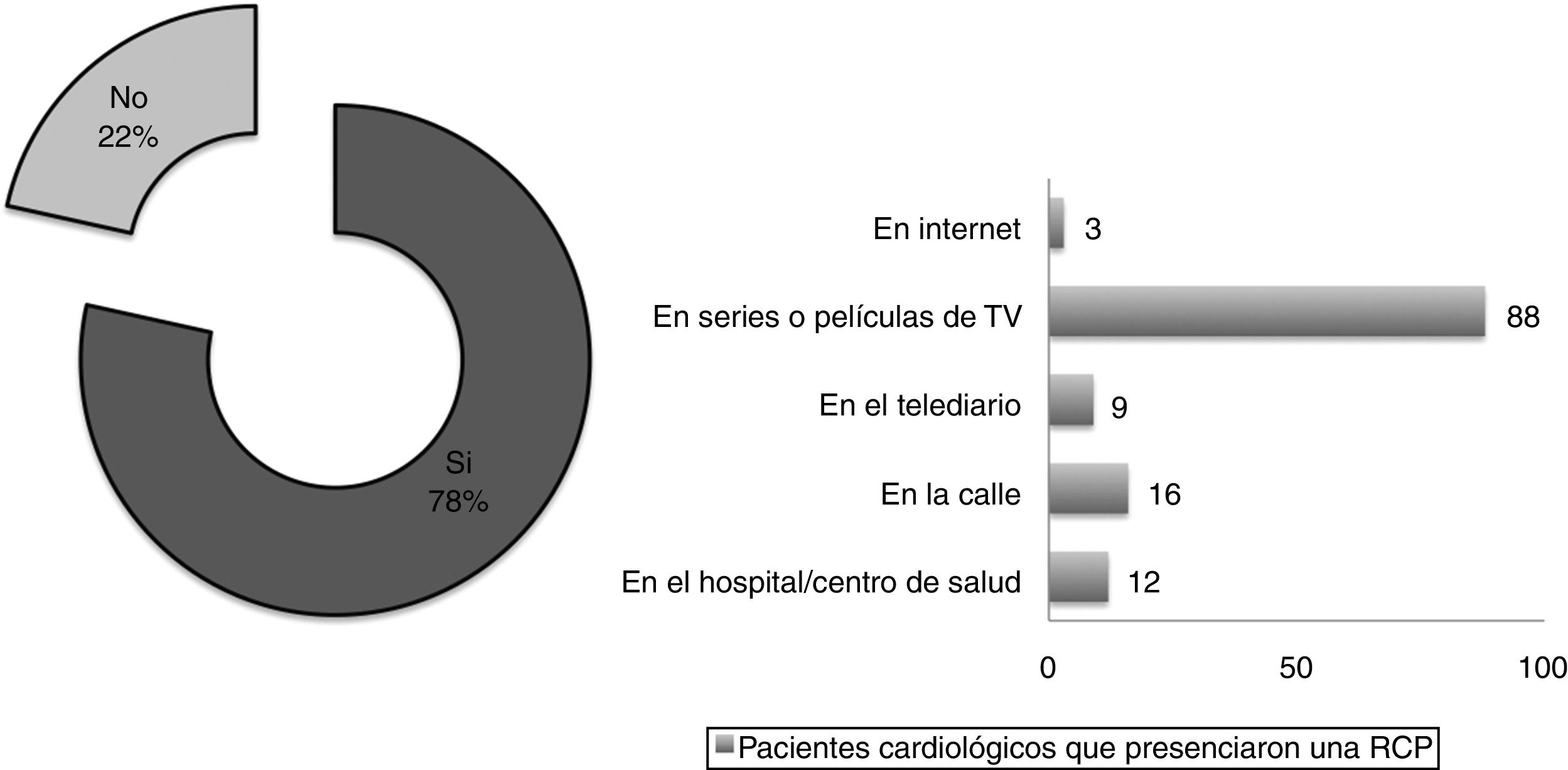
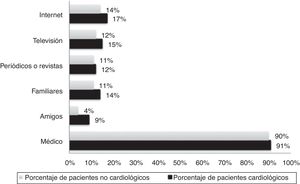
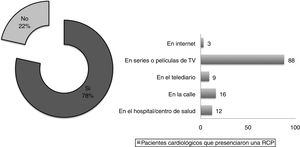
Estos pacientes señalaron mayoritariamente (91%) que el médico constituía una de sus principales fuentes de información sobre su salud, mientras que los medios de comunicación, tales como la televisión, prensa escrita o Internet, tan solo lo eran para un 15, 12 y 17% de ellos (fig. 2). Sin embargo, la mayoría de los pacientes que había visto o presenciado una RCP lo había hecho a través de una película o serie de televisión (fig. 3).
Aquellos pacientes que referían ser católicos y los que referían no obtener la información sobre su salud del médico tenían también visiones más optimistas sobre la supervivencia al alta tras una PCR intrahospitalaria que aquellos pacientes no creyentes (77,1 vs. 69,2%: p = 0,12) y que los que obtenían la información del médico (80,3 vs. 75,1%, p = 0,23), si bien en este caso las diferencias no alcanzaban la significación estadística.
Entre los 116 pacientes (89%) que deseaban tomar parte activa principal en las decisiones sobre los cuidados al final de la vida, el 87% deseaba ser reanimado en el momento actual y el 53% continuaba deseándolo en caso de presentar una enfermedad crónica con esperanza de vida <12 meses. En el caso de los que preferían no ser ellos lo que tomasen dichas decisiones, esos mismos porcentajes eran respectivamente del 95% (p = 0,22) y del 60% (p = 0,56).
Pacientes no cardiológicos (grupo 2)Un total de 57 pacientes no cardiológicos consecutivos fueron incluidos en el estudio (tabla 1). Tampoco ninguno de ellos rechazó su participación, aunque en este caso 4 pacientes prefirieron no contestar a alguna pregunta sobre sus deseos de reanimación.
A pesar de ser significativamente más jóvenes que los pacientes cardiológicos, sus predicciones de supervivencia eran menos optimistas. Su supervivencia media total predicha al alta era del 61,7 ± 28,6% (p < 0,01) y la libre de deterioro neurológico significativo del 54,7 ± 29,6% (p = 0,02).
Sin embargo, no existieron diferencias en cuanto a sus deseos en caso de PCR. En su estado actual, 53 pacientes (93%; p = 0,59) deseaban ser reanimados y 36 pacientes (63%; p = 0,34) lo continuaba deseando en caso de tener una esperanza de vida menor a un año motivada por la presencia de una enfermedad crónica.
También para la mayoría (90%; p = 0,79) el médico constituía una de sus fuentes principales de información sobre su salud (fig. 2). En este grupo de pacientes no cardiológicos existía un mayor porcentaje (39%; p = 0,03) que refería no haber presenciado o visto una RCP con anterioridad. Entre los que sí lo habían hecho, también las películas o series de televisión eran el medio principal (63%).
No existían diferencias significativas en cuanto al número de pacientes (n = 45; 79%; p = 0,16) que desearían ser ellos mismos los que tomasen las decisiones sobre los cuidados al final de su vida, aunque se reducía a 3 (5%; p < 0,01) el número de pacientes a los que les gustaría confiar esa decisión a su médico. Nadie relegaría esa decisión a su representante legal.
Estudiantes de medicina (grupo 3)Incluimos en nuestro trabajo a 95 estudiantes de medicina de quinto y sexto cursos (tabla 1). Estos refirieron una supervivencia media al alta hospiltalaria tras una RCP del 62,1 ± 18,1% (mediana 65%; IQR 50-75%) y una supervivencia libre de deterioro cognitivo significativo del 47,6 ± 18,9% (mediana 50%; IQR 30-60%).
Una mayoría (85%) refería haber visto o presenciado una RCP con anterioridad, aunque 14 estudiantes (15%) negaban haberlo hecho. De los que sí lo reconocían, 57 estudiantes (70%) la había presenciado en un hospital/centro de salud, pero 19 estudiantes (23%) lo habían hecho exclusivamente a través de series o películas.
DiscusiónLos pacientes cardiológicos entrevistados tienen una visión significativamente más optimista de los resultados de la RCP en el contexto de una PCR intrahospitalaria que los pacientes no cardiológicos. Los profesionales que tratamos a pacientes cardiológicos deberíamos ser conscientes de esta situación de cara al desarrollo de las conversaciones sobre los cuidados al final de la vida, y aportar al paciente y a sus familiares la información objetiva, real, deseada y actualizada que precisan para la toma de decisiones.
Las predicciones tan favorables de los pacientes cardiológicos, aun a pesar de tener mayor edad y haber visualizado o presenciado una RCP con más frecuencia, pueden ser fruto, en primer lugar, del optimismo relativo que sobre el pronóstico de muchas enfermedades cardiovasculares comparten tanto el paciente y sus familiares como los médicos que se ocupan de su cuidado15. Un ejemplo de ello es el trabajo de Allen et al.16, en el que los pacientes con insuficiencia cardíaca en clase funcional IV estimaban su supervivencia en el mismo número de años que aquellos en clase funcional I.
En algunos ocasiones los pacientes han llegado a reconocer que la televisión es su principal fuente de información sobre los cuidados de la salud11. En nuestro caso, los pacientes todavía parecen confiar en el médico para ello. Sin embargo, al valorar su posible contacto con una RCP, la mayoría —en los 2grupos de pacientes— lo tenía a través de series o películas de televisión, aunque existía un mayor porcentaje de pacientes no cardiológicos que no habían visto o presenciado previamente una RCP. Conviene preguntarse qué tipo de información están obteniendo nuestros pacientes. A este respecto, cuando se revisaron las PCR aparecidas en varios capítulos de 3series televisivas, la supervivencia inmediata mostrada fue del 77% y, en apariencia, el 67% sobrevivió al alta hospitalaria. Además, al contrario de lo que ocurre en la vida real, en la mayoría de los casos la PCR se producía en niños, adolescentes o adultos jóvenes, y era consecuencia de un traumatismo agudo, mientas que solo el 28% eran secundarias a una causa cardíaca primaria13. Nuevas revisiones de otras series14 continúan evidenciando esa falta de concordancia entre la ficción y la realidad, lo que posiblemente está contribuyendo al optimismo generalizado que hemos observado.
Dada esa confianza en el médico, es destacable la visión irrealista que sobre los resultados de la RCP tienen los estudiantes de medicina próximos a finalizar su carrera. Es muy probable que en el entrenamiento médico impartido en técnicas de RCP se esté haciendo nula o escasa referencia al resultado real de la mayoría de las PCR. A tal extremo que incluso se ha observado que aquellas personas con cierto grado de entrenamiento médico personal en RCP pueden tener una visión significativamente más optimista que aquellos que no la poseen17. La falta de conocimiento público de los resultados de una PCR intrahospitalaria es muy preocupante, pues podría añadir una carga emocional importante en todo el personal sanitario y una manifiesta incomprensión social si estos intentos de reanimación son, contrariamente a lo esperado, ineficaces.
En España es todavía elevado el desconocimiento que tienen los pacientes del significado de un documento de voluntades anticipadas, e incluso de un derecho tan básico como su capacidad de rechazar un tratamiento18. Por ello, aunque nuestros pacientes deseaban mayoritariamente tomar parte activa en las decisiones relativas a los cuidados al final de sus vidas, no nos extrañó el encontrar un único paciente cardiológico con un testamento vital redactado. Deberíamos recordar a nuestros pacientes la importancia que tiene estos documentos de cara a facilitar la concordancia entre sus deseos y sus cuidados al final de su vida19.
Finalmente, creemos destacable la plena colaboración y disposición de todos los pacientes a los que les fue propuesta su inclusión en el estudio, lo que debe hacernos huir del miedo o rechazo muchas veces generalizado6,20,21 a iniciar conversaciones relativas a los cuidados al final de la vida en cardiología.
LimitacionesEs un estudio realizado con una muestra reducida de pacientes, aunque similar al de las escasas encuestas disponibles al respecto llevadas a cabo en otros países y especialidades. Fue realizado, además, de manera ambulatoria, en ausencia de enfermedad o descompensación clínica aguda, lo que podría haber facilitado la colaboración del paciente y haber condicionado los deseos expresados durante la entrevista. Por ello. las conclusiones extraídas deben ser extrapoladas con reservas a estadios más avanzados o inestables de la enfermedad cardiovascular. Es igualmente probable que alguna de las diferencias encontradas entre las respuestas dadas por los diferentes grupos analizados pueda haber estado influida por el diferente personal que realizó las entrevistas (Grupo 1: J. Ruiz-García; Grupos 2 y 3: MS. Ballester-Jiménez y A. Algora).
ConclusionesEl pronóstico de la RCP intrahospitalaria predicho por los pacientes cardiológicos analizados es significativamente más optimista que el de los pacientes no cardiológicos, a pesar de su mayor edad y de haber visto o presenciado una RCP con mayor frecuencia. Aunque los médicos continuamos constituyendo su fuente principal de información sobre la salud, los pacientes no parecen disponer de la información objetiva necesaria para la toma de decisiones en los cuidados al final de su vida, ni tampoco los estudiantes de medicina próximos a finalizar su formación universitaria parecen poder facilitarla. La mayoría de los pacientes solo ha tenido contacto con las maniobras de RCP a través de series o películas de televisión.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.