En un país del Cuerno de África una muchacha con un linfoma en fase terminal sufría un dolor intenso permanente. El autor expone la falta de medicamentos efectivos para el tratamiento del dolor severo en estas latitudes.
In the Horn of Africa a young woman had a terminal lymphoma and suffered an intense and continuous pain. The author discusses the lack of effective medications for treating severe pain in theses latitudes.
La falta de medicamentos adecuados para el tratamiento del dolor severo, constituye una dificultad importante en los países de escasos medios y con unas estructuras sanitarias deficientes. Describimos un caso que pone en evidencia, de forma dramática, dicho problema.
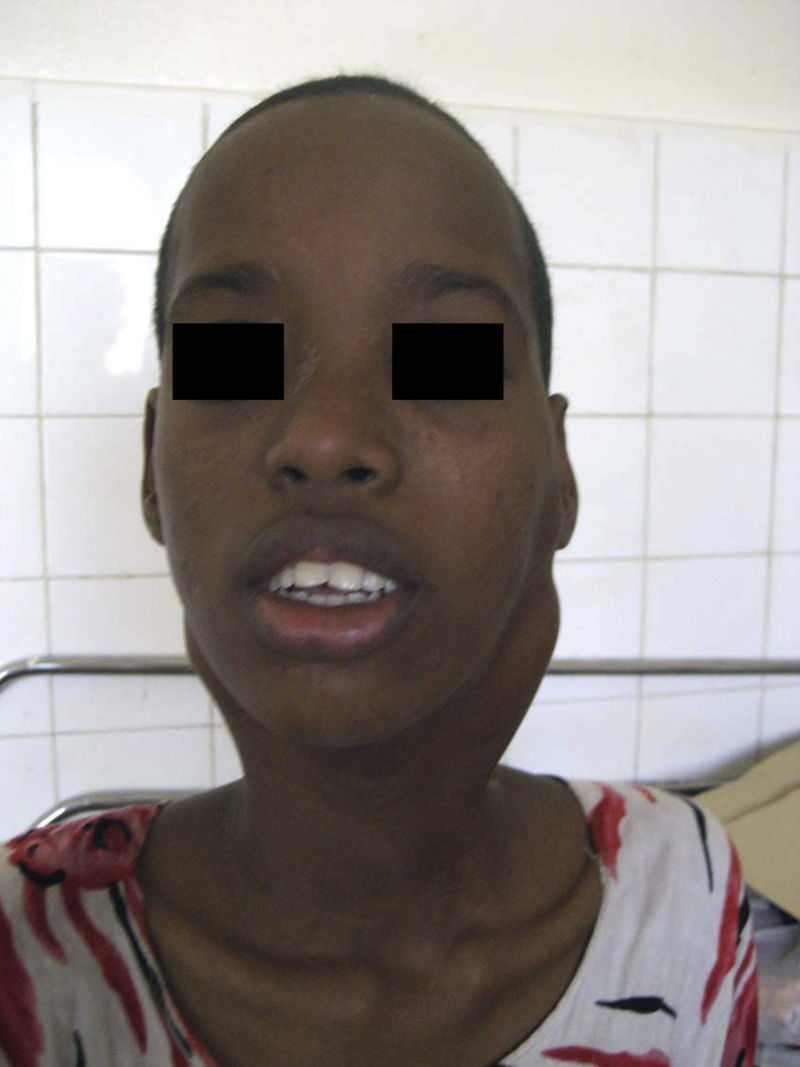
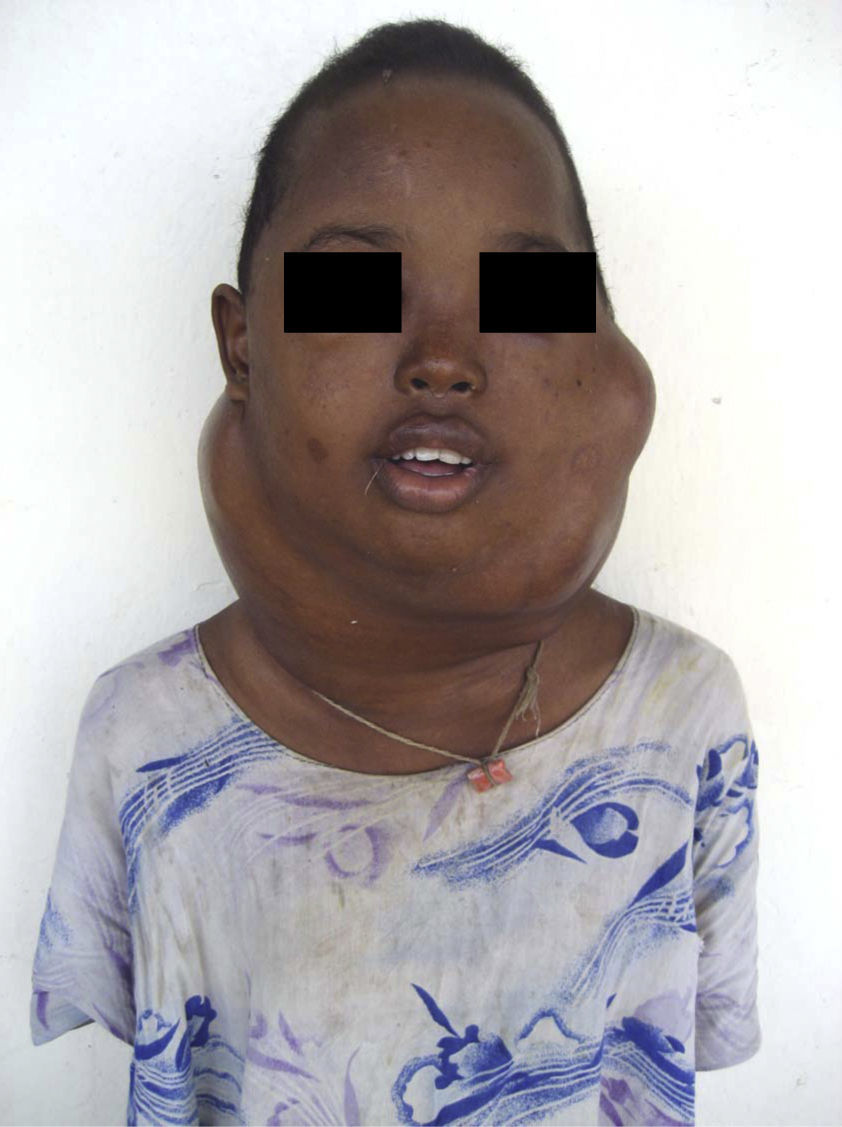
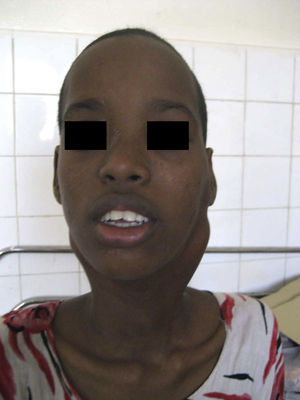
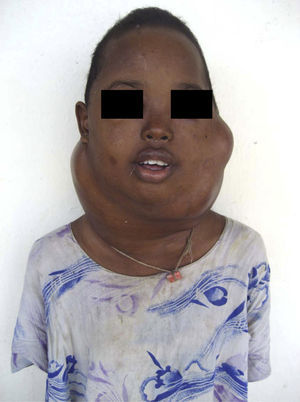
Caso clínicoConocí a Filsen, una muchacha de 15 años, en el hospital público de la capital de un país del Cuerno de África. Provenía del servicio de tuberculosis y nos fue referida porque a pesar de recibir tratamiento contra esta enfermedad, durante semanas, las adenopatías cervicales que padecía no disminuían de tamaño. Pensé que quizás debíamos esperar aún un tiempo pero cuando la examiné me di cuenta de que además de las adenopatías sufría una parálisis del nervio motor ocular externo izquierdo. Ello me puso sobre aviso de que la enfermedad que la afectaba no era únicamente lo que a simple vista se veía. Se quejaba de un dolor intenso en la región afectada (fig. 1). Una biopsia era absolutamente necesaria, pero no fue fácil obtenerla porque en dicho país no había un servicio de anatomía patológica. Me dirigí a un laboratorio particular que previo pago de una suma importante envió la muestra a Francia. Durante los pocos meses que siguieron Filsen acudía a diario a mi consulta. El dolor se iba incrementando y las adenopatías aumentaban rápidamente de tamaño. Yo le administraba los pocos analgésicos que estaban a nuestra disposición, pero todos eran de escasa potencia y ella, entre sollozos, se quejaba continuamente de que el dolor era insoportable. Hubo mañanas en que la encontraba sentada en el suelo delante de mi despacho quejándose a grandes voces y bañada en lágrimas. El personal sanitario —enfermeras y médicos— sabiendo que poco podían hacer, la ignoraban, haciendo ver que no la veían, y pasaban de largo o como mucho le explicaban que yo no tardaría en llegar. Yo buscaba por todas partes e interrogaba al farmacéutico del hospital y él, como un favor especial, me daba de vez en cuando una pequeña dosis de morfina; lo lamentaba pero la poca de que disponía estaba destinada al servicio de cirugía. Así pasaron las semanas y las masas cervicales seguían creciendo dando a la pobre enferma un aspecto dramático e irreal (fig. 2), y yo aunque estuviera ya en casa seguía oyendo los gritos y las quejas de Filsen. Tres meses después de nuestro primer encuentro falleció y las lamentaciones se extinguieron; no así mi preocupación y mi malestar por lo vivido. El informe que llegó de Francia indicaba que se trataba de un linfoma no hodgkiniano poco diferenciado.
DiscusiónDesgraciadamente, esta situación no es única y no por ser ignorada debemos olvidarla. Conocemos el mal estado de los sistemas sanitarios que prevalece en los lugares con escasos medios económicos. Sabemos que las desigualdades en el disfrute de la atención a la salud son consecuencia de unos determinantes económicos y sociales; afortunadamente desde hace unos años se ha encarado esta situación y se intenta mejorarla1. Nos importa el estado de la salud de la población mundial, pero parece que no damos mucha importancia al bienestar de los enfermos concretos que se hallan en situación terminal: su sufrimiento en los últimos días parece que no nos incumbe. ¿Es porque sabemos que el fin es inevitable y al estar cercano se considera un desperdicio de recursos? ¿Es acaso menos importante aliviar los padecimientos del paciente porque ha llegado al fin de su trayecto vital? ¿Debe estar su despedida inmersa en el dolor y en el malestar?
Los cuidados paliativos, tal como los define la Organización Mundial de la Salud (OMS) «la atención destinada a mejorar la calidad de vida de los enfermos y prevenir y aliviar su sufrimiento ante las enfermedades terminales», no se encontraban en la agenda del diálogo mundial sobre la salud hasta hace poco. Se ha calculado que 20 millones de personas requieren cuidados paliativos durante el año que precederá a su muerte, pero tan solo 20 países (de los 234 existentes) han integrado dichos cuidados en sus sistemas de salud2. Otro informe estima que 40 millones de pacientes en el mundo requieren cuidados paliativos, pero que solo el 10% de ellos los recibe3. El 80% de la población mundial no tiene acceso al tratamiento adecuado del dolor, y en más de 150 países no se encuentra morfina (el medicamento más eficaz para su tratamiento y de muy bajo precio, e incluido en la lista de medicamentos esenciales de la OMS)4; en ellos los únicos analgésicos de que se dispone para los enfermos con cáncer o con sida son el paracetamol y la aspirina5. La distribución de la morfina es muy desigual: la personas que viven en los países ricos y que representan el 15% de la población mundial utilizan el 94% de la morfina consumida con fines medicinales6,7. Menos de un cuarto de los países africanos dispone de morfina oral8, y su consumo por habitante (un indicador de la atención paliativa) en el continente africano es el más bajo del mundo9. Parece que consideramos que el hecho de no disfrutar de los recursos económicos que permitan llevar una vida plena y dichosa hace innecesario atenderla cuando esta se acaba. ¿O es que pensamos que los pobres no sienten dolor? Un estudio realizado en un centro oncológico de la India identificó algunos factores que contribuían al tratamiento inadecuado del dolor: conceptos equivocados acerca del uso de los opioides, el papel del personal sanitario, las barreras burocráticas y los obstáculos socio-económicos y legales prevalentes10.
Nuestro afán curativo y nuestra obsesión por extender la vida del enfermo olvida, ignora, e incluso desprecia otros aspectos que no sean puramente los relacionados con prolongar su permanencia entre nosotros, sin tener en cuenta otros que los puramente cronológicos: la calidad de vida, las prioridades del paciente y de su familia, o su propia dignidad. La Asamblea de la Salud Mundial ha determinado que los cuidados paliativos constituyen una responsabilidad ética, tanto si la enfermedad o condición sufrida puede o no curarse11. El no poder aplicar una terapia determinada para curar una enfermedad no es razón para no atender, para no cuidar, y para no aliviar los problemas y el sufrimiento que esta provocará. Sin embargo, en África, iniciativas como las de Merriman y Harding en Uganda12, siguiendo el ejemplo de la Dra. Saunders en el Reino Unido, o en nuestro país la publicación reciente de un libro sobre cuidados paliativos en pediatría, y con una buena parte dirigida a dicho continente13, indican que algo está cambiando, y ello es muy necesario porque los enfermos de sida y de cáncer aumentan de forma muy significativa en los países con pocos recursos14.
ConclusiónFilsen ha dejado de sufrir, pero para que un drama parecido deje de reproducirse es fundamental que 2 principios esenciales guíen nuestras acciones presentes y nuestros planes futuros:
Primero: que los ciudadanos de los países en vías de desarrollo puedan gozar en un futuro no muy lejano de la misma atención y de los mismos cuidados de salud que aquellos de los países ricos, y
Segundo: que el no curar deje de ser sinónimo de no cuidar.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEl autor declara no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
Agradezco a mi esposa Tere sus sugerencias al revisar el texto.