La integración de la musicoterapia (MT) en el equipo de cuidados paliativos puede ayudar a pacientes y cuidadores a manejar algunas necesidades físicas, emocionales, sociales y espirituales que se presentan: facilitar cambios en la percepción del dolor y la ansiedad, normalizar el entorno, mejorar el estado de ánimo, relajar, facilitar la expresión y canalización de emociones, conectar con aspectos espirituales y ofrecer apoyo para saber decir adiós o facilitar el proceso de duelo.
ObjetivosValorar la satisfacción de los cuidadores y los beneficios obtenidos con la intervención musicoterapéutica recibida en el programa de MT implantado en una unidad de cuidados paliativos (UCP) de la Comunidad de Madrid.
MétodoEstudio cualitativo descriptivo prospectivo tras el diseño y la puesta en marcha del programa de MT. Elaboramos un cuestionario de satisfacción ad hoc a los familiares participantes, como indicador para su evaluación, que consta de 18 preguntas: 5 referidas a datos personales, 6 de tipo cerrado, 4 de tipo abierto y 3 con escalas de valoración de 0 a 10 puntos. El cuestionario se entregó a los familiares/cuidadores al finalizar la sesión de MT. Se interrumpió la entrega y recogida de cuestionarios tras alcanzar 100 encuestas recibidas. Las respuestas fueron analizadas a través de una estadística descriptiva con hoja de cálculo Excel para los datos cuantitativos y mediante el programa Atlas.ti (v.5.2) para los aspectos cualitativos.
ResultadosEl perfil del acompañante durante las sesiones de MT es el de una mujer de 55 años, hija del enfermo/a. Cantar (47%) y tocar o improvisar con instrumentos (46%) son las técnicas preferidas. El apoyo emocional (valorado en 9,1/10) y la relajación (9/10) son los beneficios más considerados. Las respuestas cualitativas se clasifican en 3 temas: verbalización de la enfermedad, beneficios de la musicoterapia y sugerencias para el programa. Entre los beneficios destacan la percepción de apoyo, participación activa en familia, relajación y bienestar, facilitación de la comunicación, mejora del estado de ánimo, percepción diferente del paso del tiempo y conexión con el mundo espiritual. La valoración global del programa de MT recibe una puntuación media de 9,43/10.
ConclusionesLa MT recibe una valoración muy positiva por parte de los cuidadores de los pacientes ingresados en la UCP. Los beneficios descritos incluyen la percepción de apoyo, la relajación, el cambio en el estado de ánimo y la facilitación de comunicación verbal y no verbal.
The integration of music therapy (MT) in a palliative care team may help patients and caregivers to handle arising needs in the physical, emotional, social and spiritual dimensions: facilitating changes in the perception of pain and anxiety, normalizing the environment, improving mood, promoting relaxation, facilitating the emotional management, tuning into spiritual aspects, as well as offering support to help the farewell and grieving process for relatives and friends.
ObjectiveTo evaluate the satisfaction of caregivers and the benefits achieved with the intervention with a MT programme implemented in a Palliative Care Unit (PCU) in Madrid.
MethodA pilot descriptive qualitative study was conducted following the design and starting up of the MT programme. We designed a specific satisfaction questionnaire with 18 questions: 5 of them referred to personal details, 6 with closed questions, 4 with open questions, and 3 with evaluation scales from 0 to 10 points. The questionnaire was delivered to the relatives/carers once the MT session was finished. Distribution and collection of questionnaires ended once 100 surveys were collected. The answers were analyzed using descriptive statistics with an Excel spreadsheet for the quantitative information, and with Atlas.ti (v.5.2) program for the qualitative aspects.
ResultsA 55 year old woman, daughter of the patient is the usual profile of the patient's companion during MT performances. Preferred techniques are singing (47%) and playing or improvising with instruments (46%). Emotional support (9.1/10) and relaxation (9/10) are the main achievements obtained. Qualitative responses are distributed into three categories: Verbalization of the illness, benefits of the MT, and suggestions for the program. The most emphasized benefits are: perception of support, active family participation, relaxation and well-being, simplification of the communication, mood improvement, different perception of time passing and connection with spirituality. The overall evaluation of the MT programme received a mean score of 9.43/10.
ConclusionsMT is highly valued by relatives and friends of the patients cared for in the PCU. Reported benefits include perception of support, relaxation, positive mood changes and facilitation of verbal and nonverbal communication.
En una medicina integral la musicoterapia (MT) puede ser un elemento complementario al abordaje realizado por el equipo interdisciplinar.
Los ámbitos en los que incide la música (físico, emocional, social, cognitivo y espiritual) pueden relacionarse con los abarcados por el concepto de salud1 y con las recomendaciones en cuidados paliativos para tratar las necesidades de la persona como un todo. Se dirige a la promoción del bienestar y la calidad de vida del enfermo y su familia mediante un buen control de síntomas, un adecuado apoyo emocional, un ajustado proceso de comunicación y flexibilidad para la adaptación a las necesidades, realizado por un equipo multidisciplinar competente2–4.
La música, con los elementos que la componen (sonido, ritmo, melodía y armonía) es un lenguaje no verbal, universal. Las personas somos seres innatos a la música. A través de estos elementos realizamos nuestras primeras percepciones y comunicaciones. Nos enriquecemos con estructuras sonoro/musicales procedentes del mundo externo y movilizamos nuestros recursos internos al servicio de la comunicación humana (inter e intrapersonal). Esta interacción con el entorno sonoro se extiende a lo largo de toda la vida5.
La MT es definida por la World Federation of Music Therapy como «el uso de la música y/o sus elementos musicales (sonido, ritmo, melodía y armonía) por un musicoterapeuta cualificado, con un cliente o grupo, en un proceso designado para facilitar y promover la comunicación, relaciones, aprendizaje, movilización, expresión, organización y otros objetivos terapéuticos relevantes para poner en orden las necesidades físicas, emocionales, mentales, sociales y cognitivas»6.
En el ámbito médico la MT puede ayudar en el diagnóstico, tratamiento, comunicación (verbal y no verbal) y prevención7. Actualmente se incluye en el grupo de terapias creativas utilizadas por la Sociedad de Oncología Integrativa (Society for Integrative Oncology [SIO]) y la Medicina Complementaria y Alternativa (Office of Cancer Complementary and Alternative Medicine [OCCAM])8. El papel no invasivo y el volumen de estudios con grupos controles lo facilitan. Se recurre a ella para facilitar el manejo de los síntomas (especialmente dolor, náuseas y ansiedad) y mejorar la calidad de vida9. También se corrobora su eficacia en el tratamiento integral en oncología y cuidados paliativos, así como la necesidad de crear sinergias terapéuticas entre tratamientos convencionales y complementarios10–13.
Entre los objetivos abarcables encontramos: reducir la percepción de dolor y ansiedad, promover la relajación, distraer, normalizar el entorno hospitalario, aumentar las verbalizaciones relacionadas con la enfermedad, facilitar la canalización de emociones a través de la música y la comunicación no verbal, ofrecer herramientas de control, reducir la impotencia, ayudar al paciente a tratar aspectos de su enfermedad y muerte y, finalmente, apoyar a las familias en aspectos relacionados con la persona/paciente14.
La inclusión de la MT en los cuidados al final de la vida sigue un ritmo creciente según demuestra la revisión de la literatura: desde monográficos en revistas de cuidados paliativos15 a metaanálisis. Uno de ellos revisa 11 estudios evaluando su efectividad en la calidad de vida, espiritualidad, humor, relajación, nivel de energía, bienestar, respuesta al tratamiento y reducción del dolor16. Otro metaanálisis analiza 61 estudios publicados desde 1983 desde una perspectiva objetivista, constructivista o mixta. Reflexiona sobre la capacidad de la MT para ayudar a pacientes, familiares, cuidadores y equipo asistencial; revisa las variables prácticas y métodos utilizados; estudia las percepciones del efecto en pacientes, terapeutas, familiares, equipo y observadores independientes; repasa los instrumentos de medida y considera la presencia de grupos control17.
Una revisión Cochrane con 51 estudios y 3.663 sujetos evalúa la eficacia de la MT al final de la vida en respuestas fisiológicas, psicológicas y sociales. Los datos apuntan un posible beneficio en la calidad de vida, poca evidencia fuerte en la percepción de dolor y ansiedad; diferencia significativa con música en directo frente a música grabada en el dolor; reducción de la necesidad de analgésicos similares a la morfina una hora después y una diferencia significativa en el bienestar possesión. A pesar de que el beneficio es pequeño y no se puede considerar un tratamiento de primera línea, animan a continuar investigando para obtener mayor evidencia científica18.
Otras líneas de estudio abiertas incorporan a los familiares en la evaluación. Son mayoritariamente de tipo cualitativo, y refuerzan los beneficios de la MT en situaciones de adversidad19–24.
Las últimas revisiones bibliográficas en cuidados paliativos añaden literatura neurobiológica que demuestra cómo la música modula la actividad de estructuras cerebrales límbicas y paralímbicas, y cómo estas contienen densidad de receptores de ligandos que pueden estar asociados con el dolor, la ansiedad y la depresión25.
La Fundación Instituto San José (Madrid) incorporó en noviembre de 2009 la MT en su equipo multidisciplinar. Su inclusión refuerza el modelo de trabajo que caracteriza la Orden Hospitalaria de San Juan de Dios para ofrecer unos servicios de apoyo al enfermo y su familia desde la hospitalidad, calidad, respeto, responsabilidad y espiritualidad. En 2012 la UCP acogió 530 pacientes nuevos, con una estancia media de 18,26 días y un índice de rotación de 20,3226.
El papel de la familia en nuestra unidad tiene un papel esencial como dadora y receptora de apoyo. Su presencia en las sesiones de MT es primordial. Presentamos, en nuestro trabajo, la evaluación del programa de MT desde su visión y experiencia.
Material y métodoDiseñoEstudio cualitativo descriptivo prospectivo sobre una población de cuidadores de usuarios de una UCP mediante cuestionario autoevaluado.
La UCP objeto del estudio está ubicada en un hospital de perfil sociosanitario de la ciudad de Madrid. Dispone de 30 camas de ingreso y distintos espacios comunes para la realización de actividades terapéuticas y de esparcimiento de pacientes y cuidadores.
ParticipantesLa derivación de los pacientes a MT se realiza por varias vías: reunión diaria con el equipo médico, reunión semanal con el equipo asistencial completo y sesión de acogida semanal a los cuidadores principales en la Escuela de familias englobada en el Programa de atención a los cuidadores principales. Los pacientes son invitados a participar en las sesiones y es obligado el beneplácito de los cuidadores. Se incluye a aquellos que desean participar en la sesión. No hay criterios de exclusión por la condición clínica o cognitiva del paciente, solo por negativa del paciente y/o la familia.
Descripción de la intervenciónLas sesiones pueden ser individuales o familiares. Las sesiones individuales se realizan mayoritariamente en la habitación del paciente. Las sesiones grupales se llevan a cabo en la habitación y en el espacio de actividades complementarias (Espacio Caixa de atención integral). La duración media de las sesiones es de 30min, aunque varía en función de las necesidades detectadas.
Las técnicas utilizadas son habitualmente activas. La audición de música en vivo, la improvisación instrumental y vocal, junto con el canto y la composición, facilitan la empatía con la persona a nivel físico y emocional, modulando y acompañando hacia la consecución de objetivos, ya sean físicos, emocionales, sociales, cognitivos o espirituales.
Los instrumentos musicales se adaptan a cada situación y preferencia musical del paciente: arpa, guitarra, acordeón, clarinete, flauta travesera, darbuka y varios instrumentos de pequeña percusión, determinada e indeterminada (sonajeros, claves, panderos y panderetas, ocean drum, palos de lluvia, láminas sonoras, cortina musical…). Estos permiten crear ambientes sonoros suaves y envolventes, o favorecer la descarga emocional y catarsis.
ProcedimientoSe registra en la historia clínica el número de sesiones, de pacientes y de participantes, la enfermedad, la edad, los objetivos, las técnicas y otros aspectos musicales, psicológicos o familiares que se consideren relevantes.
InstrumentoCuestionario elaborado ad hoc que pretende analizar el grado de satisfacción de los familiares sobre la MT y su consideración como recurso terapéutico en nuestra UCP. Recoge aspectos sociodemográficos, musicales y propios de la sesión. Está compuesta por una parte cuantitativa y otra cualitativa, con un total de 18 preguntas: 5 referidas a datos personales, 6 de tipo cerrado, 4 de tipo abierto y 3 con escalas de valoración de 0 a 10 puntos (fig. 1).
La entrega del cuestionario se realiza, desde febrero de 2012, cada 15 días, los segundos y cuartos martes de cada mes; los martes que coinciden con días festivos o ausencias de la musicoterapeuta no se lleva a cabo la actividad de MT y, por tanto, no se entregan encuestas.
Se invita a los familiares/cuidadores a colaborar en la investigación. El criterio de inclusión es haber participado en una sesión de MT. Aunque el paciente reciba más de una sesión, el familiar participante que responde es siempre diferente. No hay criterios de exclusión, salvo la negativa del cuidador a participar. No hay grupo control.
La hoja se entrega al finalizar la sesión. Los familiares la rellenan y devuelven al equipo cuando lo consideran oportuno. Se interrumpe la entrega y recogida de cuestionarios tras alcanzar 100 encuestas recibidas. La muestra se selecciona por conveniencia quedando constituida por las 100 primeras encuestas recibidas (n=100).
Periodo de estudio: desde febrero de 2012 hasta febrero de 2013.
Análisis de los datos: estadística descriptiva con hoja de cálculo Excel para estudiar los porcentajes de respuesta y participación y el análisis de los datos cuantitativos.
En cuanto a los aspectos cualitativos el conjunto de respuestas escritas ha sido analizado mediante el programa Atlas.ti (v.5.2).
Las transcripciones se clasifican por consenso en códigos y categorías. La información se reduce hasta llegar a la saturación de los campos de significado, estableciendo relaciones entre conceptos para obtener concepciones más globales y teorizar, según el modelo de la teoría emergente (Grounded theory). Es un esquema recursivo, circular27, basado en un método de comparación constante y muestreo teórico28,29.
El análisis sigue criterios de validez, fiabilidad y objetividad para determinar categorías y códigos, con el fin de obtener unos resultados verdaderos, aplicables y consistentes.
Ética: la participación fue voluntaria, tras recibir un consentimiento informado verbal, el cuestionario fue anónimo y los datos se trataron con las máximas garantías de confidencialidad.
ResultadosSesiones de musicoterapiaEn el periodo de estudio se han realizado 846 sesiones de musicoterapia. Con 585 sesiones predomina la intervención grupal (69,15%) sobre la intervención individual (261 sesiones y 30,85%). En las intervenciones han participado un total de 332 pacientes (174 hombres y 158 mujeres) y 686 cuidadores (245 hombres y 441 mujeres).
La música es en directo. Los instrumentos melódicos (arpa, guitarra, acordeón, clarinete, flauta travesera) predominan sobre los de pequeña percusión (68,1% frente al 31,9%); los ritmos binarios (67%) frente a los ternarios (33%); las tonalidades mayores frente a las menores (61% frente a 39%), armonías sencillas (i-iv-v) y en cuanto a intensidad se modula de pianísimo (pp) a mezzoforte (mf).
El estilo musical es variado, destacando 2 aspectos: las improvisaciones armónicas (40%), creadas para relajar, sincronizar y modular el ritmo respiratorio y cardíaco, y las piezas pertenecientes a la historia musical del paciente y su familia (60%), que inciden especialmente en el aspecto emocional y social. Estas piezas van desde folklore español (jotas, valses, pasodobles, canciones de tuna…) a religiosas y espirituales, populares del mundo, música celta, pop-rock, bandas sonoras de cine, etc.
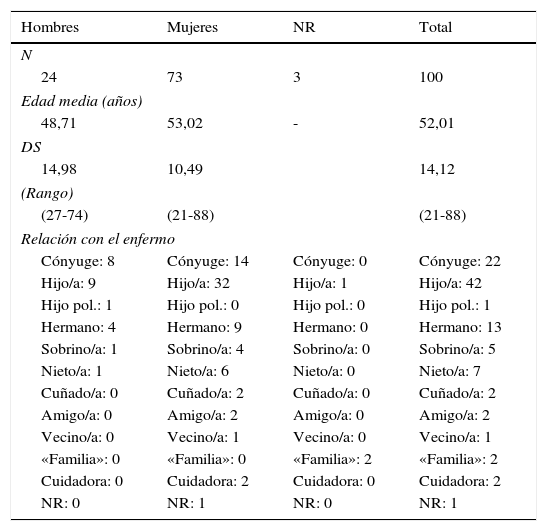
Encuesta de satisfacción: datos descriptivosLos datos sociodemográficos de los encuestados aparecen en la tabla 1. El perfil del cuidador durante las sesiones de MT es el de una mujer de 55 años, hija del enfermo/a.
Datos sociodemográficos de los encuestados
| Hombres | Mujeres | NR | Total |
|---|---|---|---|
| N | |||
| 24 | 73 | 3 | 100 |
| Edad media (años) | |||
| 48,71 | 53,02 | - | 52,01 |
| DS | |||
| 14,98 | 10,49 | 14,12 | |
| (Rango) | |||
| (27-74) | (21-88) | (21-88) | |
| Relación con el enfermo | |||
| Cónyuge: 8 | Cónyuge: 14 | Cónyuge: 0 | Cónyuge: 22 |
| Hijo/a: 9 | Hijo/a: 32 | Hijo/a: 1 | Hijo/a: 42 |
| Hijo pol.: 1 | Hijo pol.: 0 | Hijo pol.: 0 | Hijo pol.: 1 |
| Hermano: 4 | Hermano: 9 | Hermano: 0 | Hermano: 13 |
| Sobrino/a: 1 | Sobrino/a: 4 | Sobrino/a: 0 | Sobrino/a: 5 |
| Nieto/a: 1 | Nieto/a: 6 | Nieto/a: 0 | Nieto/a: 7 |
| Cuñado/a: 0 | Cuñado/a: 2 | Cuñado/a: 0 | Cuñado/a: 2 |
| Amigo/a: 0 | Amigo/a: 2 | Amigo/a: 0 | Amigo/a: 2 |
| Vecino/a: 0 | Vecino/a: 1 | Vecino/a: 0 | Vecino/a: 1 |
| «Familia»: 0 | «Familia»: 0 | «Familia»: 2 | «Familia»: 2 |
| Cuidadora: 0 | Cuidadora: 2 | Cuidadora: 0 | Cuidadora: 2 |
| NR: 0 | NR: 1 | NR: 0 | NR: 1 |
El 52% de los encuestados tiene experiencias previas en actividades musicales. Mencionan, de mayor a menor frecuencia, las siguientes: ir a conciertos, escuchar música, cantar en coros, cantar, ser músico profesional, estudiar música, tocar en una banda de música, bailar e, incluso, recibir MT.
En relación con el programa de MT reciben información sobre el mismo por parte del equipo de MT (68%), personal sanitario (17%), escuela de familias (4%), otros pacientes (3%), otros (5%) y no contesta (3%).
Preguntados por la actividad que estaban realizando antes de la sesión de MT se recogen las siguientes respuestas:
- •
Hablar con el paciente u otro familiar: 45%.
- •
Estar sentados en silencio: 17%.
- •
Leer: 15%.
- •
Pasear fuera de la habitación: 10%.
- •
Ver la televisión: 7%.
- •
Otros: 6%.
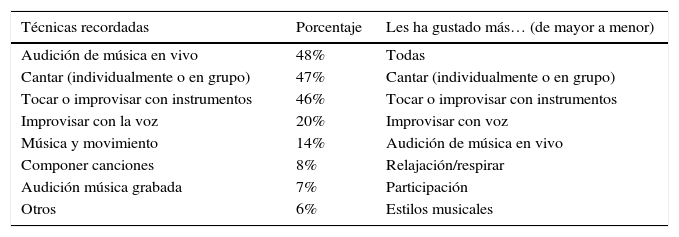
De la propia sesión de MT las técnicas utilizadas que más recuerdan son la audición de música en vivo (48%), cantar (47%) y tocar o improvisar con instrumentos (46%). Estas 2 últimas actividades son las que más les han gustado (tabla 2).
Técnicas recordadas y preferencias tras la sesión de MT
| Técnicas recordadas | Porcentaje | Les ha gustado más… (de mayor a menor) |
|---|---|---|
| Audición de música en vivo | 48% | Todas |
| Cantar (individualmente o en grupo) | 47% | Cantar (individualmente o en grupo) |
| Tocar o improvisar con instrumentos | 46% | Tocar o improvisar con instrumentos |
| Improvisar con la voz | 20% | Improvisar con voz |
| Música y movimiento | 14% | Audición de música en vivo |
| Componer canciones | 8% | Relajación/respirar |
| Audición música grabada | 7% | Participación |
| Otros | 6% | Estilos musicales |
La utilización de la habitación como espacio terapéutico es aprobada por el 99% de los encuestados (el 1% no responde). En una escala de 0 a 10 la calificación media es de 9,12 (DS: 1,29). Un 45% indica el motivo de su elección: por la condición física del paciente (28,9%), la intimidad que ofrece (26,6%), percepción de ánimo (20%), lugar de distracción (17,7%) y apoyo espiritual (8,9%).
«Debido al estado de mi madre, de no haber sido en su habitación, no hubiera sido posible».
«Porque no había apenas ruido y solo se oía la música».
«Se ha desarrollado en la habitación del paciente y dado que no se puede mover ha sido genial».
«Por ser el lugar y el momento sagrado, en el cual mi madre viajará hacia su retorno a la vida».
La duración de la sesión es considerada adecuada en un 37%, mientras que un 58% la aumentaría. Nadie la reduciría. Un 5% no responde.
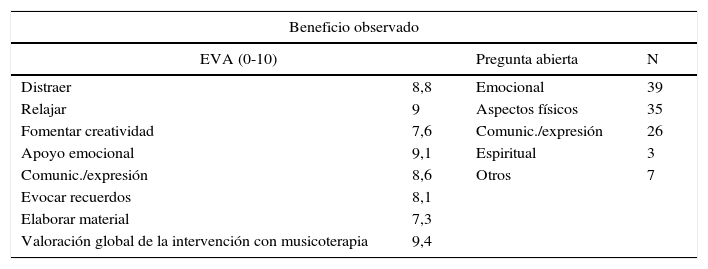
Encuesta de satisfacción: beneficios observadosEl bloque siguiente pregunta por los beneficios observados (mediante escala de 0 a 10 y pregunta abierta) y si recomendarían la MT a otro paciente y/o cuidador y por qué. Un 87% de los encuestados logra beneficios, un 4% no lo hace, un 2% no lo sabe y un 7% no contesta. En cuanto a recomendar el servicio un 96% de los encuestados lo recomendaría a un paciente (el 4% restante no responde) y a un familiar/cuidador en un 78% de los casos (un 22% no responde). Los motivos para recomendar la intervención de MT difieren según se trate de un paciente o de un cuidador y se especifican en la tabla 3.
Beneficios observados y motivos de recomendación
| Beneficio observado | |||
|---|---|---|---|
| EVA (0-10) | Pregunta abierta | N | |
| Distraer | 8,8 | Emocional | 39 |
| Relajar | 9 | Aspectos físicos | 35 |
| Fomentar creatividad | 7,6 | Comunic./expresión | 26 |
| Apoyo emocional | 9,1 | Espiritual | 3 |
| Comunic./expresión | 8,6 | Otros | 7 |
| Evocar recuerdos | 8,1 | ||
| Elaborar material | 7,3 | ||
| Valoración global de la intervención con musicoterapia | 9,4 | ||
| Motivos de recomendación | |||
|---|---|---|---|
| A un paciente | % | A un cuidador | % |
| Relajación | 27 | Relajación | 26 |
| Beneficio, positivo | 22 | Beneficio, positivo | 19 |
| Distracción | 15 | Ánimo | 16 |
| Ánimo | 14 | Apoyo | 13 |
| Espiritualidad | 11 | Particip./comunic. | 13 |
| Apoyo | 8 | Distracción | 8 |
| Particip./comunic. | 3 | Espiritualidad | 5 |
Los beneficios descritos por los cuidadores mediante la pregunta abierta ofrecen un amplio abanico de respuestas: la percepción de apoyo, el cambio en el estado de ánimo y la facilitación de comunicación (verbal y no verbal); respuestas fisiológicas a la música o la mención a la música y su capacidad de empoderamiento, entre otros.
«Se siente querida, ayudada, es un apoyo más».
«Comunicarme con ella a través de otras vías que no sea el lenguaje verbal».
«Respira más despacio y se le veía más tranquilo».
«Creo que no ha tenido tantas molestias a la hora de ser aseada y curada».
«Compruebas que el paciente se siente bien y tú, como familiar, lo agradeces».
«Ha recuperado la movilidad en los dedos tocando la guitarra, se ha emocionado, ha recobrado nuestra infancia».
En la última pregunta, un espacio abierto para recoger comentarios y sugerencias, además de temas aparecidos anteriormente (experiencia positiva y beneficios observados, distracción, participación, conexión con lo espiritual), aparecen temas nuevos, como los agradecimientos, la actitud del equipo y las perspectivas de futuro:
«Quiero darles las gracias por la iniciativa porque he visto los beneficios».
«Gracias por esta experiencia de amor».
«Muchas gracias por aportar luz, alegría y música en estos momentos».
«Agradecer la sonrisa y el momento de paz que ha tenido mi marido».
«Creo que sería bueno tener un tiempo fijo a la semana para esperar este momento (gracias)».
«¿Sería posible que se pudieran dar algunos momentos musicales para la planta en la sala de familiares?»
«Llevarlo a cabo en muchos hospitales es necesario, ya que es buena tanto para ellos como para nosotros».
Mediante el programa Atlas.ti (v.5.2) hemos codificado el conjunto de respuestas escritas en 3 grandes bloques: verbalización de la enfermedad, beneficios de la musicoterapia y servicio de musicoterapia. En la tabla 4 se muestran dichas respuestas categorizadas.
Ejemplos y análisis de comentarios, códigos, categorías y temas
| Textos | Códigos | Categorías | Temas |
|---|---|---|---|
| «No puede levantarse de la cama porque se marea» | Malestar físico | Verbalización sobre la enfermedad | |
| «Al paciente no le apetece salir de la habitación» | Malestar emocional | ||
| «Por estar en fase terminal» | Reconocimiento de la enfermedad | ||
| «Se ha desarrollado en la habitación del paciente y dado que no se puede mover ha sido genial» «Si fuera abierto estás más cohibido, aquí estás en la intimidad» | Entorno | Adaptación Intimidad-comodidad | Beneficio de musicoterapia |
| «La gente está abierta», « entregas sin miedo» «Agradeceros vuestra dedicación y esfuerzo para poder sacar una sonrisa tanto a enfermos a como familiares» | Actitud | Actitud Agradecimientos | |
| «Porque se siente apoyado», «En un hospital porque son momentos relajantes y de ayuda para el paciente y los familiares» | Apoyo/ayuda | ||
| «Dar las gracias por cuidar también de los familiares» | Cuidar al cuidador | ||
| «Se les olvida en un rato su enfermedad», «Te ayuda a desconectar un poco» | Distracción | ||
| «Sonrisas, risas, alegría, ternura, estimulante», «Sacar su lado más alegre, que estaba escondido» | Emoción y estado de ánimo | ||
| «Participas con el equipo», «Los chicos no querían participar y al final estaban encantados» | Participación | ||
| «Mejora la relación» | Relaciones personales | ||
| «Emocional y colaborar cantando», «Cuando el paciente se ha puesto a tocar con ayuda de su nieto el instrumento kalimba» | Compartir experiencia musical | ||
| «No habíamos oído nunca cantar a mi padre», «Normalmente está callado y hoy ha cantado y tocado la pandereta» | Empoderamiento | ||
| «Porque le ha recordado su pasado», «Tocando la guitarra se ha emocionado, ha recobrado nuestra infancia» | Evocar recuerdos | ||
| «Mejoró un poco su respiración (desaceleró)», «Se durmió», «Creo que no ha tenido tantas molestias a la hora de ser aseada y cuidada», «Relajación para los dos» «Ha recuperado la movilidad en los dedos tocando la guitarra», «Estimulante» | Físico | Relajación Activación | |
| «Comunicarme con ella a través de otras vías que no sea el lenguaje verbal», «Más contacto físico», «Le gusta, lo agradece, me lo dice con la cabeza, los ojos. Yo sé que le ha gustado, me miraba moviendo los ojillos diciendo que sí, que le ha gustado» «La música siempre gusta» nos dijo después de la sesión | Comunicación/expresión | No verbal Verbal | |
| «Abre los sentidos del amor», «Libera el espíritu», «Por ser el lugar y el momento sagrado en el cual mi madre viajará hacia su retorno a la vida», «La música ayuda a sanar el alma y trae paz» «El domingo no pude asistir a misa, siempre íbamos los dos juntos. Aquí hemos podido participar un poco de esto», «Te haces más con la iglesia, con todo, es muy espiritual» | Espiritual/religioso | ||
| «Ayuda a desconectar y a salir de la rutina», «Pasar un buen rato», «Por la noche pregunta mi padre cuándo viene la del arpa» «Nos tocaron en vivo con un arpa el paseo nupcial al conocer nuestras intenciones de casarnos» | Vivencia del tiempo | ||
| «No lo puedo asegurar, no se expresa», no contesta | No beneficio | ||
| «Es un tratamiento muy especial», «Es positivo» | Reconocimiento | Servicio de musicoterapia | |
| «Tendrían que ser más días, nos aporta mucho» | Ampliación | ||
| «Juntar a pacientes que puedan y hacer terapia musical en grupo», «Dar algunos momentos musicales para la planta en la sala e familiares» | Sugerencias | ||
| «Que se extienda a otros hospitales» | Universalización | ||
La valoración global de la experiencia del programa de MT recibe una puntuación media de 9,43 (DS: 0,95), con una mediana de 10 puntos y una media de 10 puntos.
DiscusiónLos datos sociodemográficos recogidos se corresponden con los habitualmente encontrados en la literatura para los cuidadores de los pacientes atendidos en una UCP: mujeres, en la edad media de la vida, hijas de los pacientes.
El grado de retorno es muy alto. Se precisó entregar 110 encuestas hasta obtener las 100 que constituían la muestra. No hemos recogido las causas de la no devolución, pero podríamos atribuirlas a la propia dinámica de nuestra unidad, con cambios clínicos rápidos y recambio de pacientes muy alto.
El 52% de los encuestados tiene experiencias previas en actividades musicales. Nos sorprende que ser «músico profesional» predomine sobre «bailar». Quizás bailar es considerada una actividad habitual, no tan digna de anotar como ser músico profesional.
El segundo bloque recoge, mayoritariamente, los beneficios obtenidos por la MT. De las 100 encuestas analizadas un 87% afirma haber observado beneficios en el paciente a quien cuida, mientras que un 4% no los ha percibido. El 9% restante no lo sabe o no contesta.
La revisión Cochrane de MT al final de la vida recoge 2 trabajos que, mediante encuestas, valoran la satisfacción de los participantes. En uno se considera la MT beneficiosa para el cuidador (media 9,4/10; DS: 0,97) y para el ser querido (M=9,4, SD=0,97)18. Otro estudio cualitativo también destaca una mejoría del bienestar del paciente24. Las entrevistas en directo30 o telefónicas31 empiezan a ser utilizadas por los investigadores y recogen comentarios favorables.
En ocasiones, el deterioro de la situación clínica o cognitiva del paciente hacen difícil la percepción de un posible cambio, ya sea positivo o negativo. Para la mayoría de participantes sí ha habido un cambio perceptible y positivo.
Considerar la expresión verbal como única fuente de comunicación y valoración puede condicionar la respuesta. Por otro lado, la dificultad de explicar mediante palabras una experiencia vivida a través de la música puede dar como resultado respuestas en blanco, cortas o incluso un poco sesgadas, aspecto ya recogido por O’Callaghan en 200132.
La comunicación humana va más allá del lenguaje verbal, es predominantemente no verbal (casi un 80%). Recibimos información según la postura y el movimiento del cuerpo, el rostro, la mirada, las sensaciones táctiles y olfativas…33.
A medida que avanza la enfermedad y la capacidad de comunicación verbal disminuye, usar la música como recurso terapéutico adquiere especial significado. Los cuidadores evidencian la importancia del gesto, el contacto visual o incluso el sonido como forma de comunicación y expresión («comunicarme con ella a través de otras vías que no sea el lenguaje verbal», «le gusta, lo agradece, me lo dice con la cabeza, los ojos»).
La literatura ya constata mejoras en el movimiento corporal o la expresión facial en sesiones realizadas con MT34 y se anima a profundizar en variables de comunicación como verbalización, efecto facial o gestos18.
El apoyo emocional y la relajación, por este orden, son las categorías que más han reportado los encuestados como beneficio o motivo para sugerir el servicio, tanto en la pregunta cerrada como en la abierta.
Las respuestas han sido divididas en 3 bloques, según verbalizan sobre el proceso de enfermedad, los beneficios (o no) de la intervención y el servicio de MT. Los temas coinciden con los descritos en los estudios cualitativos realizados con familiares de pacientes oncológicos y paliativos en MT.
Los familiares deben ajustarse continuamente a los cambios dentro de su sistema familiar. Se deben considerar dualmente: como dadores y receptores de cuidados. La literatura recoge la importancia que dan al cuidarse, mantenerse sano y tomar un respiro como forma de adaptación y resistencia. Cuanta más participación de la familia en todo el proceso, mejor adaptación35, pues aumentan su preparación y competencia, disminuyendo su vulnerabilidad. La música suaviza, mantiene, activa y/o confronta al cuidador mientras se ocupa de cuidar. En estudios de MT los cuidadores destacan especialmente formar parte activa del proceso36. Sus historias musicales permiten un mejor entendimiento sobre cómo manejan su rol de cuidador o su vulnerabilidad24.
El abordaje musicoterapéutico sigue el modelo humanista o de musicoterapia creativa (Nordoff-Robbins), basado en los principios de la filosofía humanista, la antroposofía y euritmia. La música proporciona estímulo y medio de respuesta para el cambio terapéutico; determina las reacciones músico-emocionales del paciente; es el medio primario de comunicación y fuente para la evaluación37.
El proceso va de dentro hacia fuera, partiendo de un encuentro musical con el paciente (abriendo un canal de comunicación musical que refleje y apoye su aquí y ahora, el estado físico y emocional de este) y evocando respuestas (vocales, instrumentales, físicas).
La intervención musicoterapéutica pone en marcha la participación de todos los presentes (terapeuta, pacientes, familiares y sanitarios), ya sea de manera más activa o simplemente receptiva, desde la disposición en el espacio («sesión celebrada alrededor de la cama del paciente con los familiares cercanos formando un semicírculo») hasta la disponibilidad emocional («la gente está abierta», «te entregas sin miedo»).
Las técnicas musicales se adaptan a la necesidad del momento. Los participantes escogen entre los diversos métodos38 que les permiten fomentar la creatividad, disponer de control, alcanzar libertad, sanación, equilibrio o estética, dotar de significado, expandir la identidad y el empoderamiento17.
Toda persona tiene una historia musical conectada con su historia biográfica. La elección de la canción en el momento que la persona crea más conveniente facilita su relajación, bienestar o la expresión, a nivel emocional, de lo que desea comunicar30.
La creación o composición de canciones puede ser otra experiencia placentera, de ayuda, calmante y fácil que permite a pacientes y familiares expresarse y grabar acontecimientos significativos de su vida. El tema escogido puede incluir mensajes, autorreflexiones, agradecimientos y recuerdos vividos17. También puede variar a medida que avanza la enfermedad, adaptándose a ella. O’Callaghan describe temas que pueden surgir en cuidados paliativos a lo largo de distintos momentos o fases (esperanza, placer, el mundo, recuerdos, relaciones, necesidades y deseos, sentimientos, pérdida y muerte y paz)39.
Tocar instrumentos junto a otras personas permite sentir cercanía y conexión. La participación activa facilita cambios graduales en las relaciones personales («mejora la relación»). Aumenta el sentido de confianza y capacidad de comunicación profunda. Se comparten notas, instrumentos o recuerdos. Se fortalece el sentimiento de unión y la pertenencia al grupo31.
Las personas se sienten capaces de tocar, cantar, bailar, componer… sentir la música («no habíamos oído nunca cantar a mi padre»).
Otro aspecto interesante es el aprendizaje de estrategias sencillas que los cuidadores hacen para reducir el estrés, fomentar su empoderamiento y reducir su indefensión21: uso de la voz, creación de canciones, seleccionar músicas favoritas. Añadir al conjunto del tratamiento técnicas de relajación muscular progresiva añade resultados significativos en la reducción de la ansiedad y la fatiga en sesiones pre-post y mejora en calidad de vida a largo plazo40.
En otro estudio de O’Callaghan los cuidadores describen cómo su experiencia musical va a menudo asociada a la trayectoria de enfermedad del paciente24. También existe evolución en ellos.
La música facilita la distracción y la evasión. El estado de ánimo mejora («sonrisas, risas, alegría, ternura», «mejora el ánimo») al focalizar en una actividad placentera. Es el principal beneficio descrito por los familiares, y por la literatura de enfoque cualitativo21,24,31,32,34,41. La prevalencia de síntomas depresivos es común en auto-registros de pacientes con cáncer y quizá aumenta al avanzar la enfermedad; la música puede tener un impacto suave positivo sobre el estado de ánimo de este tipo de pacientes25.
También la vivencia del paso del tiempo cambia. En experiencias con MT en pacientes oncológicos se constata una percepción más rápida del paso del tiempo en comparación con un grupo control, además de centrarse menos en la sintomatología y más en sus propias capacidades42.
El bienestar físico, la comodidad y la relajación predominan por encima de la activación, que también se menciona («estimulante», «ha recuperado la movilidad en los dedos tocando la guitarra»). Los datos cuantitativos y los textos cualitativos reflejan la relajación («son momentos relajantes y de ayuda», «relaja al enfermo y a los familiares»). Anotan incluso elementos físicos observados («antes de vosotras estaba muy nerviosa, daba saltitos», «respira más despacio», «relajación en el sistema respiratorio»). La frecuencia respiratoria, la saturación de oxígeno o la frecuencia cardíaca, no objetivados en este estudio, pueden ser indicadores de relajación y bienestar. Coincidiría con la literatura de MT hospitalaria, que se apoya mucho en estos parámetros y empieza a medirlos en UCP; se incluyen en 2 estudios de la revisión Cochrane sobre MT al final de la vida18; en otro, con 200 pacientes, se observa mejoría pre-post en disnea34. También destacan la importancia de entrenar al paciente en la respiración (más que distraer) para mejorar la disnea en enfermedad avanzada43, o se observan cambios en los patrones respiratorios (se vuelve más lenta y profunda) cuando se compara con la respiración del paciente en la vigilia anterior, sin música44.
Para ello, la música en directo (en vivo) es fundamental. Queda corroborado en la revisión Cochrane18 y en el metaanálisis realizado por Standley en 2010 en escenarios médicos y dentales45, donde demuestra que la música en directo tiene un efecto mayor que la música registrada, especialmente si es la preferida del paciente. Más del 70% de los musicoterapeutas norteamericanos prefiere y realiza la música en directo17.
Algunos elementos musicales que facilitan la relajación son el ritmo binario (como el del corazón), instrumentos de timbre suave36,46 y armonías sencillas (i-iv-v), cuyos intervalos implican experiencias vitales que pueden ser de descanso e inactividad, movimiento hacia los otros y el entorno o equilibrio con el mundo externo47. También la sincronización de la música con el paciente apoya o refleja cambios que pueden ser físicos, como el patrón respiratorio43. La música es el estímulo y medio de respuesta para el cambio terapéutico37.
El efecto de la MT quizás no se prolonga en el tiempo o tiene pocos efectos en la reducción de analgésicos18,36,48, pero que la persona pueda tener momentos de bienestar, relajación física y psicológicos positivos al final de su vida son aspectos valiosos a considerar32. Artículos con análisis de casos que ilustran historias de pacientes cuyas vidas y muertes han sido marcadas por la música refuerzan nuestros datos15,49. En este sentido, la armonización del entorno, creando un clima suave y envolvente, permite estar presente incluso en el momento final, acogiendo y encauzando las posibles emociones que puedan surgir.
Las necesidades espirituales adquieren especial importancia en la literatura de cuidados paliativos. La búsqueda de sentido emerge como una motivación recurrente31. La experiencia espiritual en pacientes con cáncer avanzado es frecuente y se expresa mediante la alteración de la conciencia corporal, la reducción del dolor y la ansiedad, una mayor aceptación de la enfermedad y la muerte y una nueva identidad espiritual50.
La música va más allá de lo físico y lo psíquico30. Desde la musicoterapia se realza la espiritualidad facilitando 4 aspectos primarios: trascendencia, fe y esperanza, sentido de significado y objetivo y conexión31. A lo largo de las sesiones podemos abordar estas necesidades, creando algo bello, dando forma al caos, ofreciendo esperanza, para llegar a aceptar y trascender el sufrimiento y conseguir la paz22–24,51,52. La persona toma control, creativamente, de sus circunstancias31; da un valor a lo tocado, permitiéndole releer y cerrar su vida en ese momento, dotándola de significado. Facilita poner en orden emociones, pensamientos, creencias, que le permiten liberarse de la culpa, pedir perdón, agradecer, reconciliarse, sentirse perdonado, amar y ser amado53. Es una conexión entre ellos, los otros y el más allá, en una idea de establecer la vida más allá de uno mismo, una continuidad. Se da importancia a las relaciones, la conexión y la trascendencia31. Los familiares mencionan una mejoría espiritual24 y la facilitación del cierre de vida tanto para el paciente como para el familiar, con una valoración de 8,9/10 (DS: 1,55) en el estudio que la revisión Cochrane recoge con encuesta de satisfacción al familiar18.
Los recuerdos significativos de la sesión pueden ser valorados por los cuidadores como regalos ofrecidos a sus seres queridos20,21, en forma de alegría, paz, significado… («han sido unos momentos tan sublimes que jamás olvidaré, una conexión con el mundo espiritual y mi madre que quedará por siempre en mi memoria, gracias, gracias por esta experiencia de amor»). Estos momentos vividos, junto a elaboraciones de material (grabaciones, vídeos, composición de canciones, escoger músicas para el funeral) pueden influir y ayudar en el preduelo o duelo posterior, al recordar momentos de sus seres queridos como algo muy vital, conectado a la vida a pesar del dolor21,22 («Grato trato recibido por la musicoterapia, por parte de la profesional y los instrumentos, que nos han ayudado a sobrellevar el preduelo. Unión de la familia y armonización con el paciente»).
El tercer bloque analizado reporta desde la valoración del servicio hasta aspectos a mejorar. La valoración positiva de la MT es general en todos los estudios cualitativos17,20,24,30–32,50, incluido el presente. Dicha evaluación puede venir de los pacientes, familiares, equipo sanitario o visitantes de la unidad32. El propio equipo experimenta emociones personales beneficiosas, estado de ánimo, autoconocimiento y unión de equipo, que revierte en la atención del paciente54,55 y en su derivación al servicio de musicoterapia. El paciente puede decidir participar en una sesión si previamente ha oído hablar de ella, discutido sobre sus preferencias musicales, tiene un malestar moderado y se le ofrece música en directo17.
Recogemos el beneficio e idoneidad de la MT en la habitación del paciente y lo constatamos con la valoración positiva que la MT tiene en el entorno hospitalario (valoración de 9,7/10; DS: 4,2) de la revisión Cochrane18.
La figura del musicoterapeuta también es considerada. Debe ir en consonancia con el rol que desempeña, permitiéndole mostrar calma y atributos personales hacia la compasión y la empatía, la aproximación sutil a la situación y con habilidades terapéuticas centradas en la persona, manteniendo un papel de apoyo e interactivo, dentro de una relación terapéutica estable23. Esto implica flexibilidad y capacidad de adaptación ante habituales cambios de la situación, variando entre sesiones preparadas de antemano a sesiones espontáneas31,38.
Nuestros resultados coinciden con otros estudios que también recogen la necesidad de ampliar el servicio de MT, ya sea con horas de atención, ya sea abriendo nuevas posibilidades terapéuticas (sesiones grupales de pacientes; de pacientes y familiares…)19,20,24. En ningún caso se pide reducción del servicio («Nos gustaría que otras familias tuvieran la oportunidad que nosotros hemos tenido con esta sesión de musicoterapia de relación con el paciente que no se puede comunicar con nosotros de manera directa»).
La literatura también recoge la necesidad de que el musicoterapeuta sea especialista en el ámbito ejercido, se mantenga a lo largo del tiempo y forme parte del equipo. De esta manera, cuanto más consolidado está el servicio, más necesidades pueden ser detectadas y, en consecuencia, ser abordadas y evaluadas. Recordemos que establecer guías de práctica clínica que determinen la eficacia y el valor de las terapias complementarias es un objetivo de la oncología integrativa y de los cuidados paliativos para proveer la mejor atención en el cuidado, prevención, control de síntomas y calidad de vida del paciente56,13.
Respecto a las limitaciones del trabajo debemos señalar que se empleó un cuestionario de elaboración ad hoc no validado, que precisaría de un reajuste para futuras investigaciones. La inclusión de participantes se realizó en los días laborales de la musicoterapeuta de la unidad hasta recabar 100 encuestas, de forma que pudo caerse en un sesgo de selección. Por otra parte, no se registraron las causas que llevaron a los cuidadores a no participar, aunque su número fue escaso (10 de 110 encuestas entregadas).
A posteriori nos hemos planteado la adecuación de realizar un estudio pre-post, en donde se hubiera podido analizar la eficacia real de la MT sobre el enfermo o el cuidador y no solamente el grado de satisfacción de este servicio.
Aunque se tuvieron muy en cuenta las consideraciones éticas de participación voluntaria, consentimiento informado verbal, cuestionario anónimo y confidencialidad en el tratamiento de los datos, el estudio no se sometió a la evaluación del comité de investigación y ética clínica del hospital.
Por último, la evaluación de datos cualitativos ofrece dificultades metodológicas para su medición. Sin embargo, creemos que aportan la esencia del trabajo en cuidados paliativos. Con el empleo de programas adecuados como el programa Atlas.ti (v.5.2) hemos podido ordenar y codificar las respuestas abiertas de los cuidadores.
Como conclusión, podemos decir que en nuestro trabajo la MT es valorada positivamente por los cuidadores, quienes opinan que aporta beneficios a nivel físico (mayor relajación y bienestar), lúdico (como elemento distractor y modificador de la percepción del paso del tiempo), de comunicación y expresión emocional, que facilitan una mayor adaptación al proceso que están viviendo con su familiar.
Conflicto de interesesLos autores declaran que no hay conflicto de intereses.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.