La evaluación del bienestar espiritual del paciente es un aspecto crítico y fundamental en la atención holística y multidisciplinar. Disponer de un instrumento válido de evaluación de la espiritualidad con finalidad tanto investigadora como clínica es muy conveniente. En este estudio se examina la presencia de bienestar espiritual, o sentido de la vida, en pacientes en cuidados paliativos a través de un cuestionario con garantías psicométricas de calidad.
Pacientes y MétodosHan participado en este estudio con diseño transversal un total de 60 pacientes en cuidados paliativos. El instrumento básico empleado ha sido la versión española del Cuestionario del Sentido de la Vida (Meaning in Life Scale), de 21 ítems y 4 escalas: Propósito, Falta de significado, Paz, y Beneficios de la espiritualidad. Se proporciona, también, una puntuación global de espiritualidad. Se registraron, además, variables de tipo clínico y sociodemográfico, así como estimaciones del estado de salud, calidad de vida (general y actual), felicidad personal, el grado de religiosidad y la creencia en la existencia de vida ultraterrena.
ResultadosLos resultados muestran que la versión española de este instrumento (Cuestionario del Sentido de la Vida [Meaning in Life Scale]) es una medida de bienestar espiritual con garantías psicométricas de calidad (buena fiabilidad y validez), adecuada para evaluar la complejas exigencias generadas por la enfermedad crónica del paciente en cuidados paliativos. El bienestar espiritual se relaciona significativamente con diversas variables de calidad de vida, percepción de salud, felicidad personal o religiosidad. No existe una relación significativa entre las puntuaciones de espiritualidad y variables sociodemográficas como la edad o el sexo. La presencia de bienestar espiritual en estos pacientes es más baja de la esperada.
ConclusiónEste cuestionario de espiritualidad resulta un instrumento válido para valorar las 4 dimensiones básicas del bienestar espiritual. Los resultados sugieren que considerar y evaluar el bienestar espiritual de los pacientes en cuidados paliativos puede ser de ayuda para la práctica clínica. La presencia de espiritualidad parece desempeñar un papel importante en el bienestar psicológico, el estado de salud y la calidad de vida percibidos por el paciente en cuidados paliativos. El grado de bienestar espiritual de estos pacientes es relativamente bajo.
Assessing spiritual well-being is an essential and critical aspect of holistic and multidisciplinary patient care practice. A valid assessment of spirituality is necessary for clinical and research purposes. This study examined the presence of spiritual well-being, or meaning in life, in palliative care patients using a psychometrically-sound questionnaire of spirituality.
Patients and methodsA cross-sectional study was carried out with 60 palliative care patients. The main instrument, a Spanish-language version of the 21-item Meaning in Life Scale, comprises 4 scales: Purpose, Lessened Meaning, Peace, and Benefits of Spirituality. A total score for Spiritual well-being is also achieved. The following variables were also used: clinical, sociodemographic and assessments on self-rated health, quality of life (general and recently), personal happiness, religiosity, and belief in an afterlife.
ResultsResults of this study demonstrated that the Meaning in Life Scale is a psychometrically-sound measure of spiritual well-being for the palliative care patient (good reliability and validity), as they manage the complex demands of a chronic illness. Spiritual well-being was significantly associated with various quality of life variables, health status, personal happiness, or religiosity in patients on palliative care. No association was found between spirituality scores and sex or age. The presence of spiritual well-being in palliative care patients was lower than expected.
ConclusionThis spirituality questionnaire is a valid instrument to assess 4 core dimensions of spiritual well-being. The results suggest that to address and assess spiritual well-being with palliative care patients may be helpful for clinical praxis. Spirituality may play an important role in the psychological well-being, quality of life, and self-rated health for palliative care patients. Spiritual well-being in these patients was relatively low.
Numerosos estudios han sugerido que la espiritualidad es una necesidad del paciente en situaciones de final de vida1,2. A través de la espiritualidad, el paciente se cuestiona el sentido, el significado, el propósito y la trayectoria de su propia vida, o de su enfermedad. A menudo, también, la espiritualidad se convierte en el principal recurso del que dispone el paciente para afrontar el dolor y el sufrimiento, la evolución de su enfermedad y sus consecuencias3,4. Diversos investigadores, clínicos y organismos sostienen que la evaluación de la espiritualidad y su atención son aspectos de suma relevancia en el cuidado integral del paciente con problemas graves de salud o con enfermedades con compromiso vital5,6. En muchos casos, tanto los pacientes en cuidados paliativos como sus familias recurren a la espiritualidad, o a la religión, como recursos de afrontamiento positivo para hacer frente a su situación y desean que los profesionales sanitarios exploren y atiendan sus necesidades de tipo espiritual7,8. En esta línea, se ha encontrado que el grado de bienestar espiritual se asocia sistemática y significativamente con bienestar psicológico, calidad de vida, percepción de apoyo social, satisfacción con la vida, menor afectividad de tipo depresivo y de estrés negativo, satisfacción con el tratamiento, o con indicadores de crecimiento terapéutico9–15. El paciente presenta bienestar espiritual cuando refiere una sensación de propósito, coherencia, realización personal en la vida, y conserva la creencia de que la vida tiene valor. Tomando como base todo lo anterior, se recomienda que los profesionales sanitarios reconozcan la existencia de necesidades de tipo espiritual de sus pacientes de cara a una atención sanitaria integral de calidad y valorar, en lo posible, su grado de bienestar espiritual2,16-18.
Disponer de un instrumento viable, fiable y válido para evaluar adecuadamente la espiritualidad del paciente es una exigencia perentoria. Un problema frecuente, sin embargo, es que no existe un amplio consenso acerca del concepto «espiritualidad». En muchos casos, por ejemplo, se funde y confunde espiritualidad con religiosidad y un buen número de instrumentos que pretenden medir espiritualidad evalúan realmente religiosidad. La religión puede ser una de las posibles vías de gestión de la espiritualidad personal, pero ni es necesariamente la más importante ni, mucho menos, la única. Recientes revisiones de la literatura científica muestran que la gran mayoría de los expertos sostiene que la espiritualidad se refiere prioritariamente al intento de la persona por comprender el sentido y propósito de su propia vida, pudiendo incorporar práctica religiosa o la creencia en la existencia de un ser superior13,19.
Debido a la falta de consenso acerca de la elección del instrumento ideal para medir el grado de bienestar espiritual del paciente en cuidados paliativos, el objetivo de este trabajo consiste en presentar la aplicación de la versión española de un instrumento de medida multidimensional (Cuestionario del Sentido de la Vida [Meaning in Life Scale, MiLS-Sp]), estandarizado y hetero/autoadministrado, que permita al clínico valorar el grado de bienestar espiritual del paciente en un caso particular o en una situación concreta. Este instrumento deberá contar con suficientes garantías métricas de calidad (baja carga para el entrevistado, viabilidad, fiabilidad, validez) y ser adecuado y útil para la práctica clínica de pacientes en cuidados paliativos. Este cuestionario, no obstante, todavía no ha sido evaluado en pacientes en cuidados paliativos. Desconocemos, además, si puede existir un comportamiento diferencial, ligado a contexto cultural, a la hora de contestar a un cuestionario como el MiLS. Además de aplicar este cuestionario para valorar el grado de bienestar espiritual, se explorará su comportamiento relacional con algunas variables de interés (edad, sexo, salud autoinformada, grado de religiosidad e indicadores de calidad de vida).
Método y pacientesSe ha aplicado un estudio con diseño descriptivo y transversal mediante la aplicación de un cuestionario. Se ha seleccionado el instrumento denominado MiLS20 a partir de una revisión de instrumentos de espiritualidad aparecidos en la bibliografía especializada21–23. El cuestionario MiLS ha sido desarrollado y validado teniendo presentes los modelos teóricos precedentes de sentido en la vida y de la espiritualidad de tipo existencial. Para su adaptación al castellano, se contactó con los autores de la versión original y se les solicitó el instrumento original y la autorización para su validación. Este cuestionario evalúa un concepto único y coherente, la espiritualidad como sentido de vida, a través de 21 ítems y 4 dimensiones o escalas de espiritualidad derivadas a través de análisis factorial exploratorio y confirmatorio: (1) Propósito de vida (compuesta por 7 ítems; alfa de Cronbach=0,90), mide el grado de realización personal y satisfacción con la vida que el paciente siente en la actualidad a partir de su situación personal, y refleja compromiso en actividades, comprensión de uno mismo y optimismo de cara al futuro. (2) Falta de significado (formada por 7 ítems; alfa de Cronbach=0,84), escala que indica una pérdida y disminución de valor y valía en la vida, como falta de motivación para hacer cosas importantes, sensación de confusión sobre uno mismo y sobre la vida en general, y la creencia de que la vida es una experiencia negativa. (3) Paz interior (integrada por 4 ítems; alfa de Cronbach=0,87), escala que evalúa el grado de sensación interna de paz y armonía, de equilibrio personal en uno mismo, experimentar cosas dentro de uno que le hacen sentirse bien, y la presencia de afectividad positiva que proporciona tranquilidad, serenidad y bienestar. (4) Beneficios de la espiritualidad (constituida por 3 ítems, alfa de Cronbach=0,91), evalúa el grado de fuerza, fortaleza y consuelo que proporciona la fe religiosa u otras creencias de tipo espiritual independientes de los sistemas tradicionales de religiosidad. Estas cuestiones se plantean con la instrucción: «Las afirmaciones que siguen se refieren al posible impacto que su enfermedad ha ocasionado en su vida. Por favor, indique su grado de acuerdo o de desacuerdo con las siguientes cuestiones en relación a usted y a su vida en este momento». Además de los valores para cada una de las escalas, el MiLS permite obtener una puntuación global de Espiritualidad (21 ítems; alfa de Cronbach=0,93). Para su adaptación al castellano, se siguió la metodología de Brislin para la traducción-retrotraducción de instrumentos, generando una versión predefinitiva y posterior ensayo de administración24,25.
Se han utilizado asimismo otras preguntas de interés: edad, sexo, estado de salud autodeclarado, calidad de vida general, calidad de vida actual y felicidad personal, grado de religiosidad y creencia en la existencia de una vida ultraterrena. Estas cuestiones han sido estudiadas y validadas en investigaciones anteriores24,25.
Previo consentimiento informado verbal del paciente y su aceptación en participar, así como de la autorización de la dirección y de la valoración positiva del comité de ética del Hospital de San Vicente del Raspeig, se administró mediante entrevista el cuestionario por 3 médicos de paliativos y un psicólogo del mismo centro, estando el paciente en situación clínica estable. La duración de la entrevista osciló entre 20 y 35min, llevándose a cabo en la mayoría de los participantes de una sola vez. Únicamente 2 pacientes requirieron una fragmentación en 2 períodos temporales, si bien fueron entrevistados por el mismo evaluador. Otras variables se obtuvieron de la historia clínica del paciente. La recogida de los datos se realizó durante un período de casi un año, desde agosto de 2009 hasta junio de 2010. El personal médico del hospital seleccionó la muestra consecutiva de los pacientes según los siguientes criterios de inclusión: ser mayor de 18 años, fluidez de la lengua castellana y competencia comunicativa, su aceptación a participar en el estudio, ausencia de deterioro cognoscitivo (valorado, en caso de duda, mediante el test de Pfeiffer) y presentar una problemática de salud no oncológica que precisara de cuidado paliativo. Ninguno de los pacientes seleccionados por el equipo médico fue excluido. Todos los pacientes seleccionados estaban ingresados a cargo de la Unidad de Cuidados Paliativos, cumpliendo criterios de enfermedad no oncológica en fase avanzada y terminal, según criterios de la National Hospice Organization (Prognostic Indicators Guidance at the Gold Standards Framework). El Hospital de San Vicente es un centro de media-larga estancia que dispone de una Unidad de Cuidados Paliativos, con camas específicas y con un equipo interdisciplinar específico, integrado por médicos, personal de enfermería, psicólogo, trabajador social, con apoyo del servicio de rehabilitación y del capellán del centro.
La primera parte de la batería consiste en la aplicación del MiLS-Sp. En la segunda parte, se presenta una serie de preguntas relativas a las variables sociodemográficas, clínicas y de bienestar, tanto subjetivo como de tipo religioso.
Los datos resultantes se han analizado con el paquete estadístico PASW versión 18. Se aplica una estadística descriptiva, correlacional y de análisis diferencial en las variables de interés.
Han participado un total de 60 pacientes no oncológicos con procesos crónicos en fases avanzadas y terminal atendidos en la Unidad de Cuidados Paliativos del Hospital de San Vicente del Raspeig (Alicante), con edades comprendidas entre 29 y 92 años (M=72,95; DE=15,88; mediana=77 años). El 50% son mujeres. El 37,8% está casado en la actualidad. En cuanto al diagnóstico más importante, ha sido la enfermedad pulmonar crónica grave la más prevalente, seguida de la insuficiencia cardiaca crónica avanzada. Otros diagnósticos menos frecuentes han sido: procesos neurológicos crónicos avanzados (por ejemplo, esclerosis lateral amiotrófica), cirrosis hepática avanzada, insuficiencia renal crónica terminal sin posibilidad de trasplante, y pacientes geriátricos en situación de gran fragilidad que rechazaron tratamientos agresivos (por ejemplo, isquemia arterial crónica agudizada en miembros inferiores con rechazo del tratamiento quirúrgico). Al tratarse de pacientes de acusada fragilidad, con entrega afectiva al profesional sanitario y acusada confianza depositada en estos profesionales, se ha procurado seguir en todos los casos las recomendaciones y sugerencias planteadas en la literatura5,6,26,27.
ResultadosEn la tabla 1 se presenta una relación abreviada de los ítems pertenecientes a cada una de las 4 escalas del MiLS-Sp.
Relación abreviada de los ítems de bienestar espiritual para cada una de las escalas (N=60)
| Valor alto | Valor bajo | |
|---|---|---|
| Propósito | ||
| 1. Realizado y satisfecho con la vida | 51,7 | 48,3 |
| 3. Sensación de bienestar en relación con la dirección de la vida | 48,3 | 51,7 |
| 6. Más tranquilo sobre el futuro | 56,7 | 43,3 |
| 7. Vida como experiencia más positiva | 56,7 | 43,3 |
| 9. Mejor de cara al futuro | 56,7 | 43,3 |
| 11. Encontrar nuevas metas y de valor | 51,7 | 48,3 |
| 13. Aprender más como persona | 68,3 | 31,7 |
| Falta significado | ||
| 2. La vida tiene menos sentido | 41,7 | 58,3 |
| 4. No valoro la vida como antes | 50,0 | 50,0 |
| 5. Disfruto menos de la vida | 63,3 | 36,7 |
| 8. Confuso para comprender mi vida | 45,0 | 55,0 |
| 10. No sé quién soy, de dónde vengo, a dónde voy | 36,7 | 63,3 |
| 12. Vida llena de conflicto e infelicidad | 33,3 | 66,7 |
| 14. Hacer cosas que no son importantes para mí | 31,7 | 68,3 |
| Paz interior | ||
| 15. Tener problemas para sentirme en paz | 65,0 | 35,0 |
| 17. Sensación de equilibrio conmigo mismo | 55,0 | 45,0 |
| 18. Encontrando cosas en mi interior me hacen sentir bien | 50,0 | 50,0 |
| 20. Me siento lleno de paz | 76,7 | 23,3 |
| Beneficios espiritualidad | ||
| 16. Fortaleza en mi fe | 63,3 | 36,7 |
| 19. Consuelo en mi fe | 51,7 | 48,3 |
| 21. Enfermedad ha fortalecido mi fe | 35,0 | 65,0 |
Valor alto=agrupación de opciones de respuesta «algo de acuerdo, bastante de acuerdo y muy de acuerdo» en los ítems del 1 al 14, y de las opciones de respuesta «bastante y mucho» en los ítems del 15 al 21. Valor bajo=agrupación de opciones de respuesta «algo en desacuerdo, bastante en desacuerdo y muy en desacuerdo» en los ítems del 1 al 14, y de las opciones de respuesta «nada, muy poco y algo» en los ítems del 15 al 21. Los profesionales interesados en este cuestionario pueden contactar con el primer firmante del artículo.
La media de los porcentajes de los ítems constitutivos de cada escala indica la presencia de valores altos en un 55,72% en Propósito (frente al 44,27% de valores bajos); del 43,1% cumpliendo criterios de Falta de significado (frente al 56,9% con valores bajos); del 61,7% en Paz interior (frente al 38,32% en valores bajos); y del 50% comunicando Beneficios de la espiritualidad, tanto en valores altos como en bajos. La inspección puntual de algunos ítems permite proporcionar información de cierto interés. Así, por ejemplo, la situación de tener una enfermedad con compromiso vital no ha fortalecido su fe o sus creencias espirituales en el 30% de estos pacientes, mientras que únicamente el 35% declara que la enfermedad ha fortalecido bastante (21,7%) o mucho (13,3%) su fe o sus creencias espirituales.
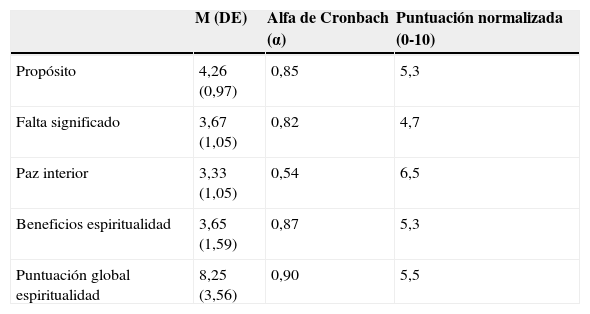
En la tabla 2 se presentan las medias y desviaciones estándar del MiLS-Sp, según el reescalamiento y transformación del trabajo original de validación, tanto para cada una de las escalas como para el cuestionario total, los valores de los coeficientes alfa de Cronbach obtenidos en esta muestra de pacientes y la normalización de las puntuaciones directas de cada una de las escalas y del cuestionario total en una escala de 0 a 10.
Análisis descriptivo del cuestionario de bienestar espiritual (N=60)
| M (DE) | Alfa de Cronbach (α) | Puntuación normalizada (0-10) | |
|---|---|---|---|
| Propósito | 4,26 (0,97) | 0,85 | 5,3 |
| Falta significado | 3,67 (1,05) | 0,82 | 4,7 |
| Paz interior | 3,33 (1,05) | 0,54 | 6,5 |
| Beneficios espiritualidad | 3,65 (1,59) | 0,87 | 5,3 |
| Puntuación global espiritualidad | 8,25 (3,56) | 0,90 | 5,5 |
La consistencia interna del cuestionario de espiritualidad es muy buena (0,90), así como de 3 de las 4 escalas específicas. Únicamente se obtiene un valor bajo en la escala Paz interior (0,54); si se elimina el ítem 15 (el único ítem que se invierte de todo el instrumento), el alfa de Cronbach aumenta a una fiabilidad más satisfactoria (0,65).
Las puntuaciones normalizadas posibilitan una fácil y sencilla interpretación de las medias resultantes. De este modo, en una escala de 0 (la peor puntuación posible en Bienestar espiritual) a 10 (la mejor puntuación posible en Bienestar espiritual), la muestra de pacientes obtiene una puntuación media normalizada del cuestionario de espiritualidad de 5,5.
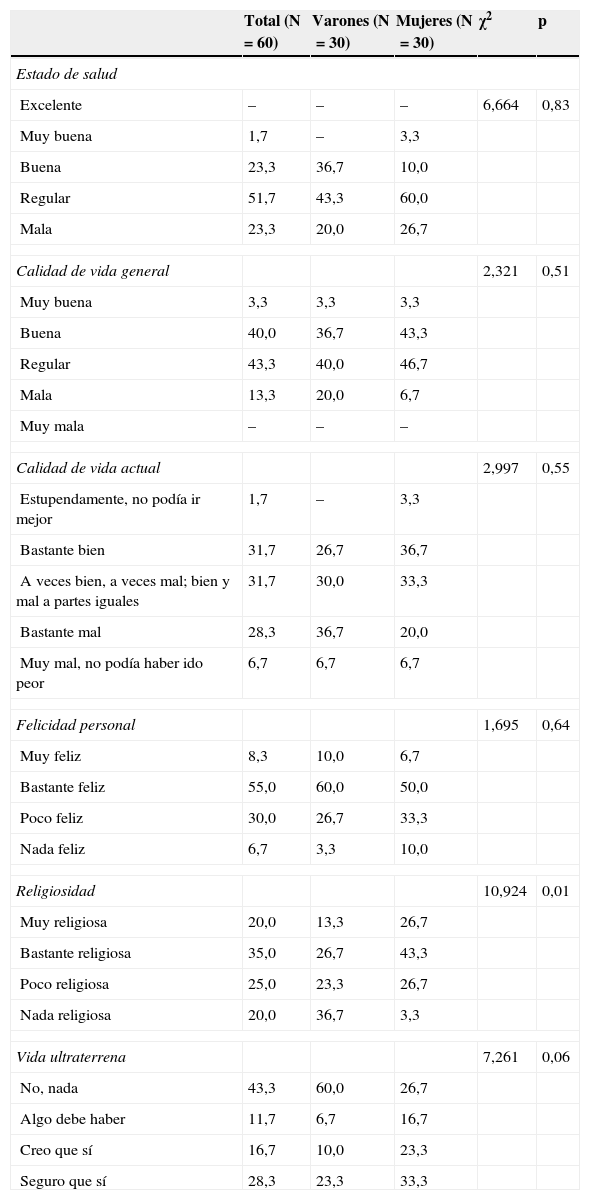
La tabla 3 recoge la distribución en porcentajes, tanto global como por género, de las variables relativas al grado de bienestar subjetivo (estado de salud, calidad de vida y felicidad personal), así como las de bienestar religioso (grado de religiosidad y creencia en la existencia de vida ultraterrena).
Análisis bivariado por sexo de las variables de bienestar subjetivo y bienestar religioso
| Total (N=60) | Varones (N=30) | Mujeres (N=30) | χ2 | p | |
|---|---|---|---|---|---|
| Estado de salud | |||||
| Excelente | – | – | – | 6,664 | 0,83 |
| Muy buena | 1,7 | – | 3,3 | ||
| Buena | 23,3 | 36,7 | 10,0 | ||
| Regular | 51,7 | 43,3 | 60,0 | ||
| Mala | 23,3 | 20,0 | 26,7 | ||
| Calidad de vida general | 2,321 | 0,51 | |||
| Muy buena | 3,3 | 3,3 | 3,3 | ||
| Buena | 40,0 | 36,7 | 43,3 | ||
| Regular | 43,3 | 40,0 | 46,7 | ||
| Mala | 13,3 | 20,0 | 6,7 | ||
| Muy mala | – | – | – | ||
| Calidad de vida actual | 2,997 | 0,55 | |||
| Estupendamente, no podía ir mejor | 1,7 | – | 3,3 | ||
| Bastante bien | 31,7 | 26,7 | 36,7 | ||
| A veces bien, a veces mal; bien y mal a partes iguales | 31,7 | 30,0 | 33,3 | ||
| Bastante mal | 28,3 | 36,7 | 20,0 | ||
| Muy mal, no podía haber ido peor | 6,7 | 6,7 | 6,7 | ||
| Felicidad personal | 1,695 | 0,64 | |||
| Muy feliz | 8,3 | 10,0 | 6,7 | ||
| Bastante feliz | 55,0 | 60,0 | 50,0 | ||
| Poco feliz | 30,0 | 26,7 | 33,3 | ||
| Nada feliz | 6,7 | 3,3 | 10,0 | ||
| Religiosidad | 10,924 | 0,01 | |||
| Muy religiosa | 20,0 | 13,3 | 26,7 | ||
| Bastante religiosa | 35,0 | 26,7 | 43,3 | ||
| Poco religiosa | 25,0 | 23,3 | 26,7 | ||
| Nada religiosa | 20,0 | 36,7 | 3,3 | ||
| Vida ultraterrena | 7,261 | 0,06 | |||
| No, nada | 43,3 | 60,0 | 26,7 | ||
| Algo debe haber | 11,7 | 6,7 | 16,7 | ||
| Creo que sí | 16,7 | 10,0 | 23,3 | ||
| Seguro que sí | 28,3 | 23,3 | 33,3 | ||
No existen diferencias estadísticamente significativas atribuibles al género en percepción del estado de salud, calidad de vida general, calidad de vida actual y grado de felicidad personal. Por el contrario, sí aparece una diferencia significativa e interesante en el grado de religiosidad: las mujeres refieren, frente a los varones, un mayor grado de religiosidad (p=0,01), así como creen, en mayor medida, en la existencia de una vida ultraterrena, si bien esta última diferencia por género no llega a ser significativa al 5%.
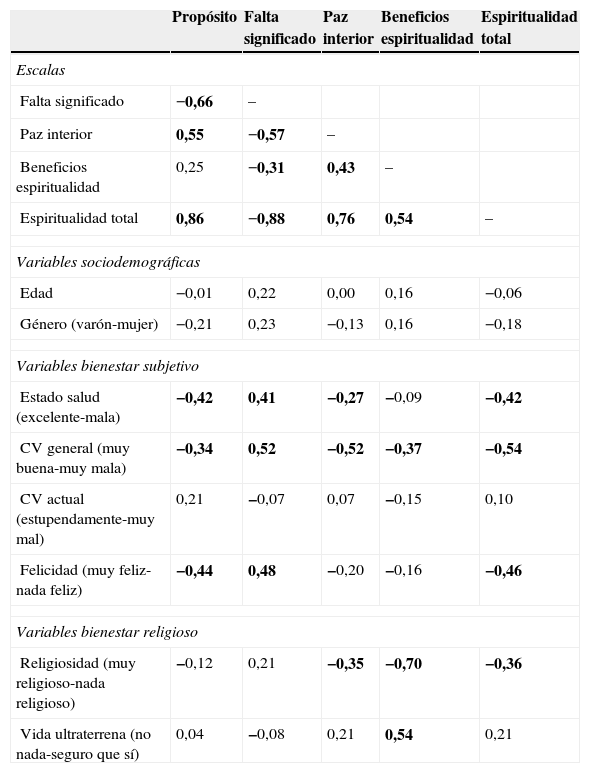
El comportamiento relacional de las escalas entre sí, así como de estas con las variables sociodemográficas, de interés clínico, estado de salud, de bienestar subjetivo y de bienestar religioso se presenta en la tabla 4.
Análisis relacional entre las variables de interés (N=60)
| Propósito | Falta significado | Paz interior | Beneficios espiritualidad | Espiritualidad total | |
|---|---|---|---|---|---|
| Escalas | |||||
| Falta significado | −0,66 | – | |||
| Paz interior | 0,55 | −0,57 | – | ||
| Beneficios espiritualidad | 0,25 | −0,31 | 0,43 | – | |
| Espiritualidad total | 0,86 | −0,88 | 0,76 | 0,54 | – |
| Variables sociodemográficas | |||||
| Edad | −0,01 | 0,22 | 0,00 | 0,16 | −0,06 |
| Género (varón-mujer) | −0,21 | 0,23 | −0,13 | 0,16 | −0,18 |
| Variables bienestar subjetivo | |||||
| Estado salud (excelente-mala) | −0,42 | 0,41 | −0,27 | −0,09 | −0,42 |
| CV general (muy buena-muy mala) | −0,34 | 0,52 | −0,52 | −0,37 | −0,54 |
| CV actual (estupendamente-muy mal) | 0,21 | −0,07 | 0,07 | −0,15 | 0,10 |
| Felicidad (muy feliz-nada feliz) | −0,44 | 0,48 | −0,20 | −0,16 | −0,46 |
| Variables bienestar religioso | |||||
| Religiosidad (muy religioso-nada religioso) | −0,12 | 0,21 | −0,35 | −0,70 | −0,36 |
| Vida ultraterrena (no nada-seguro que sí) | 0,04 | −0,08 | 0,21 | 0,54 | 0,21 |
En negrita, coeficientes de correlación con significación estadística: a partir de 0,250, nivel de significación del 5%; a partir de 0,324 del 1%; a partir de 0,407 del 0,1%.
La media de la matriz de correlaciones entre las escalas es de 0,46 (p<0,001). Las escalas que explican más porcentaje de varianza del grado de espiritualidad son las 2 fundamentales del sentido de vida: Significado (r=0,88; p<0,001) y Propósito (r=0,86; p<0,001). Tanto la puntuación global en espiritualidad como cada una de las escalas del cuestionario, presentan un patrón de independencia con las 2 variables sociodemográficas de interés (edad y sexo). Los pacientes que obtienen puntuaciones más altas en espiritualidad refieren también una mejor calidad de vida general (r=0,54), se consideran personas más felices (r=0,46) y declaran un mejor estado de salud (r=0,42). No obstante, una puntuación más o menos alta en espiritualidad global no se relaciona con el grado de calidad de vida actual (cómo le van al paciente las cosas en la actualidad). De nuevo, son las escalas de Significado y Propósito las que más varianza comparten con las variables de bienestar psicológico.
En cuanto al comportamiento relacional entre espiritualidad y bienestar religioso, son los pacientes que declaran ser más religiosos los que obtienen puntuaciones más altas en espiritualidad (r=0,36; p<0,01), aunque resulta evidente que el responsable principal de esta asociación es la escala de Beneficios de la espiritualidad. En otras palabras, el ingrediente sustantivo de la espiritualidad, el sentido (propósito y significado) de la vida, no muestra asociación significativa con ninguna de las 2 variables de bienestar religioso exploradas. Una vez más, aquellos pacientes que se consideran con mayor grado de religiosidad y que además creen en la existencia de otra vida más allá de esta obtienen mayor beneficio de su fe y opinan que su enfermedad ha fortalecido su fe o sus creencias espirituales.
DiscusiónLos resultados de esta investigación proporcionan, creemos que por primera vez, información cuantitativa del grado de bienestar espiritual en pacientes españoles en cuidados paliativos. En esta línea, podemos disponer ya de una herramienta complementaria de trabajo clínico para la valoración del grado de bienestar espiritual en estos pacientes. Disponer de un instrumento así nos parece de interés habida cuenta de que la exploración de las necesidades espirituales ni parece estar debidamente atendida ni el nivel de concienciación de los profesionales sanitarios, inclusive los de cuidados paliativos, resulta suficiente o satisfactorio27,28. Nuestros resultados, además, destacan la importancia del bienestar espiritual en las vidas de una muestra de pacientes no oncológicos, enfermos que han sido descuidados en mayor medida que los oncológicos en la investigación biopsicosocial y espiritual.
La aplicación del cuestionario ha sido viable y no ha supuesto un esfuerzo físico o emocional inapropiado para el paciente; las necesidades de administración (tiempo, habilidades de lectura y comprensión, o necesidades especiales); tampoco han supuesto una sobrecarga o esfuerzo excesivo para el paciente o para el profesional sanitario. Aunque no se ha medido con rigor, la aceptabilidad y comprensión de las preguntas por parte del paciente han sido francamente buenas. Únicamente el ítem 15 del cuestionario, el único con formulación negativa y que precisa la inversión de sus alternativas de respuesta, parece haber generado dificultad de comprensión. La consistencia interna global del cuestionario es muy alta y en la línea de las muestras originales de validación20.
El comportamiento relacional de las escalas, y del total de bienestar espiritual, con las variables de interés confirma indicios de validez conceptual: espiritualidad se asocia positiva y significativamente con variables de salud percibida, felicidad personal, calidad de vida o religiosidad, y presenta independencia de edad, género, y calidad de vida actual. Resultados similares hemos encontrado recientemente en una muestra de pacientes nefrológicos en situación de hemodiálisis25. Otros autores han hallado también una independencia asociativa entre la edad y el sexo y la espiritualidad29, y una clara tendencia de que puntuaciones más altas en espiritualidad se relacionan con un mayor bienestar personal y un menor sufrimiento psicológico12. Si bien un sentido reducido se asocia estrechamente con estrés y sufrimiento psicológico, y que el sufrimiento genera una búsqueda de sentido que a su vez proporciona una poderosa motivación en el paciente para comprender su situación10, las consecuencias negativas de la enfermedad pueden amortiguarse, en parte, con la coexistencia de respuestas positivas como pueden ser una mayor apreciación de la vida, satisfacción con la vida actual y futura, y la capacidad de encontrar sentido de la experiencia del cáncer30.
Muchas personas que se encuentran gravemente enfermas, o están en situación vital de cierre biográfico, aseguran que la preocupación existencial se ha hecho mucho más importante desde que se encuentran en esta situación31; inclusive, que son las circunstancias excepcionalmente adversas o difíciles las que brindan la oportunidad de crecer espiritualmente más allá de uno mismo10. Nuestros resultados, sin embargo, no avalan un crecimiento personal importante en estos pacientes a partir de su contexto y situación de salud.
El bienestar religioso comparte una buena parte de varianza con la espiritualidad. Si bien un 20% de nuestros pacientes se declara nada religioso y cerca del 45% no cree en la existencia de una vida ultraterrena, nuestros resultados avisan de que la puntuación total en bienestar espiritual se relaciona positiva y significativamente con religiosidad: aquellos pacientes que se declaran más religiosos perciben una mayor sensación de bienestar espiritual global. La escala de Beneficios de la espiritualidad parece ser la responsable principal de esa asociación entre espiritualidad y religiosidad. Es muy probable que aunque tener fe consiste, básicamente, en creer en algo sin pruebas o evidencias objetivas de ello, estos pacientes parecen entender la palabra fe como creencia de tipo religioso (por ejemplo, creer en lo que la Iglesia enseña). Los pacientes que refieren mayores beneficios de la espiritualidad son, también, los que creen en mayor medida en la existencia de otra vida. Por otra parte, una vez más se confirma aquí, como en otros trabajos32,33, un mayor grado de religiosidad declarado por las mujeres frente a los varones. Green y Elliott34 han encontrado que la gente que se considera religiosa tiende a referir mejor salud y felicidad. No obstante, no es la afiliación a una determinada creencia, o su contenido, lo que afecta a la salud o a la felicidad, sino el grado con el que el individuo se identifica en religiosidad. Purnell y Andersen7, por su parte, han hallado en pacientes oncológicos que el bienestar espiritual se asocia significativamente con calidad de vida y con el grado de estrés y sufrimiento traumático, mientras que la práctica religiosa no se asocia con estas variables. Por ello, estos autores recomiendan a los profesionales sanitarios no solo evaluar el grado de espiritualidad sino tener presente que, en la línea de nuestros datos, espiritualidad y religión son 2 constructos relacionados, pero distintos. Resulta conveniente, pues, disponer de instrumentos que evalúen diferencialmente espiritualidad de religiosidad y contar con instrumentos de bienestar espiritual, como en buena parte es nuestro caso, que no incorporen ítems notorios de religiosidad3,19.
En comparación con las muestras originales de validación (principalmente mujeres con cáncer de mama y con edad media inferior a la nuestra), el grado de bienestar espiritual del paciente no oncológico en cuidados paliativos es significativamente más bajo (8,25±3,56 frente a 10,80±3,66)20. Esta diferencia se puede explicar, al menos en parte, por el distinto tipo de pacientes, pero, quizá también, es probable que la cultura estadounidense sea más receptiva y abierta que la nuestra a la hora de abordar los aspectos religiosos y espirituales de la enfermedad35. Recuérdese que el valor medio normalizado de espiritualidad en nuestra muestra es de tan solo 5,5 en una escala de 0 a 10. En cualquier caso, las diferencias culturales entre el mundo anglosajón y el nuestro, a la hora de enfrentarse a conceptos de espiritualidad y religiosidad, merecen una atención mucho más seria y rigurosa de la realizada hasta la fecha. Una mínima muestra de esta necesidad es la evidencia de que a pesar de que los autores originales del MiLS parecen emplear el término fe de manera estrictamente laica o agnóstica, los pacientes entrevistados suelen entenderla prácticamente como virtud teologal. Por otro lado, aunque no parece que estos pacientes hayan contestado el cuestionario en la línea de un sesgo en deseabilidad social, algunos autores han encontrado una relación positiva y modesta entre ambas variables7,36.
Una limitación importante de este estudio tiene que ver con las restricciones propias del uso de cuestionarios. Se es consciente de que el bienestar espiritual se simplifica, forzando al paciente a fundir la riqueza de sus experiencias en una decisión de alternativa de respuesta a un ítem. En este sentido, las respuestas a este instrumento de medida pueden ser de interpretación compleja, porque la comprensión de las preguntas por parte del paciente, y los motivos o razones por las que han contestado de un modo u otro, no se han investigado directamente. Por otra parte, la definición de espiritualidad que se ha utilizado en este estudio se ha basado en la revisión de investigación empírica de la literatura, y en la línea de las revisiones sistemáticas del estado de esta cuestión37, pero todavía no existe consenso unánime en cómo evaluar la espiritualidad. Otra limitación final tiene que ver con la aplicación del MiLS-Sp a una muestra exploratoria y de conveniencia, por lo que no se garantiza la generalización de los resultados encontrados.
ConclusionesEl MiLS-Sp ha mostrado ser un instrumento viable, fiable y válido para evaluar el bienestar espiritual de los pacientes en cuidados paliativos. Las puntuaciones en bienestar espiritual referidas por esta muestra de pacientes son relativamente más bajas de las esperadas o deseables. Este cuestionario puede ser de utilidad para considerar y reconocer el grado de bienestar espiritual y las necesidades espirituales de estos pacientes en contexto clínico y servir como puerta a la facilitación del acompañamiento espiritual.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo ha sido financiado económicamente por la Consellería de Sanitat de la Generalitat Valenciana en su convocatoria de ayudas 2009 para la realización de trabajos de investigación en materia de cuidados paliativos (Proyectos sobre cuidados paliativos no oncológicos e infanto-juveniles).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean expresar su agradecimiento muy especialmente a todos y a cada uno de los pacientes que han participado en este estudio, a la dirección del Hospital de San Vicente (San Vicente del Raspeig, Alicante) y a los profesionales sanitarios que nos han ayudado en el pase de los instrumentos: José López Escudero, María Teresa Aparicio Salvia y José María Ruiz-Prados Garrigós.
Parte de este estudio fue presentado como póster en el 8.° Congreso Nacional de la Sociedad Española de Cuidados Paliativos celebrado en A Coruña los días 5 a 8 de mayo de 2010.