Es importante la atención de las necesidades espirituales de pacientes y familiares para vivir un proceso de final de la vida de calidad. El objetivo del estudio es evaluar cómo perciben los pacientes y los cuidadores principales de una unidad de cuidados paliativos la atención espiritual recibida y compararla entre grupos: paciente, cuidador durante ingreso y cuidador en seguimiento.
MétodoDescriptivo comparativo de corte transversal mediante cuestionario ad hoc (ítems sobre estado emocional, medida de atención espiritual recibida y otros recursos), sobre una población de 219 usuarios de una unidad de cuidados paliativos donde existe servicio de atención espiritual. Criterios de entrada: al menos 2 días de ingreso y un primer contacto con el agente espiritual, sin deterioro cognitivo, que aceptara participar y que pudiera responder.
ParticipantesSe preseleccionaron 145 usuarios, la muestra final fue de 66 usuarios (tasa de respuesta 45,5%), 56 (84,8%) pacientes oncológicos; 38 (57,6%) mujeres y 28 (42,4%) hombres. Media de edad 76 años (desviación típica 9). Tasa de respuesta; pacientes 36,7% (11), cuidadores de ingresados 44,9% (22) y cuidadores en seguimiento 50% (33). Razones de rechazo: 83,5% (66) negativa a participar, 8,9% (10) no contactados y 3,8% (3) el familiar no lo permite.
ResultadosLa atención espiritual ayuda al 88% a sentirse esperanzado, al 83% confortado, al 79,1% a encontrar significado y al 73,4% a comprender el sentido. El 95,2% valora la atención espiritual necesaria en la enfermedad.
ConclusiónAunque el intento de cuantificar la atención espiritual reduce sustancialmente su valor nuestros datos apoyan la hipótesis de que una atención espiritual adecuada mejora la calidad de la vivencia de la fase terminal de la vida y el afrontamiento de la muerte influyendo positivamente sobre el paciente y los familiares.
Aattention to the spiritual needs of patients and caregivers is important in the end of life quality care process. This study aims to assess perception of spiritual care received by patients and main caregivers in a palliative care unit, and to compare this between groups: patient, caregiver during admission, and caregiver in follow-up.
MethodA descriptive comparative cross-sectional study, using an ad hoc questionnaire (items on emotional state, received spiritual attention and other resources), on a population of 219 users of a palliative care unit with a spiritual care service. Entry criteria: at least two days of admission, a first contact with the spiritual care provider, without cognitive impairment, agreement to participate, and able to respond.
ParticipantsA total 145 users were preselected, with a final sample of 66 people (45.5% response rate); 56 (84.8%) were oncology patients; 38 (57.6%) women and 28 (42.4%) men. The mean age was 76 years (standard deviation, 9). Response rate; 36.7% patients (11), caregivers of admitted patients, 44.9% (22) and caregivers of follow up patients, 50% (33). Reasons for rejection: 83.5% (66) refusal to participate, 8.9% (10) not contacted, and 3.8% (3) family did not allow it.
ResultsSpiritual care helped 88% to feel hopeful, 83% comforted, 79.1% to find meaning, and 73.4% to understand the meaning. Al most all (95.2%) valued spiritual care in disease as necessary.
ConclusionAlthough the attempt to quantify the spiritual care substantially reduces its value, our data support the hypothesis that appropriate spiritual care improves the quality of the end of life stage experience and coping with death, and positively influences patient and family members.
Uno de los signos de humanización de la medicina es el avance de la reflexión y la práctica de los cuidados paliativos. Estos constituyen una señal relevante de que los hombres nos preocupamos no solo de curar a quien está enfermo, sino también de cuidar a quien no puede ser curado. Dentro de los cuidados paliativos son muchas las necesidades que hay que atender y consideramos la espiritual una de las más acuciantes debido al momento de fragilidad en el que se encuentra la persona que se enfrenta a lo desconocido.
Toda persona tiene en su interior la capacidad de hacerse la pregunta por el sentido último de las cosas, la visión global de la vida, considerar su complejo mundo de valores. La dimensión espiritual posee un carácter universal; son necesidades de las personas, a la búsqueda de la nutrición del espíritu, de una verdad esencial, de una esperanza, del sentido de la vida y de la muerte1, de donde se deduce su importancia como trabajo integrado de los cuidados paliativos. En este contexto es el agente espiritual el encargado de dar espacio al diálogo interior de aquel que sufre, para que él mismo pueda dar voz a sus preguntas y vida a sus respuestas2.
En cuanto a la investigación en este campo, por un lado existen cuestionarios de medida de espiritualidad3–5 y no son pocos los estudios que al hablar de calidad de vida en cuidados paliativos incluyen la necesidad de abordar las necesidades espirituales y existenciales de la persona6,7 para la mejora de la vivencia de esta última fase de la vida. Pero por otro lado, se encuentran pocos estudios que traten de valorar la atención espiritual recibida en situaciones límite8–11. Con todo, se da valor a las creencias y prácticas religiosas ya que los enfermos practicantes de alguna religión son aptos para vivir más tiempo que los que no lo son9, a la ayuda de agentes pastorales ya que los enfermos que reciben su ayuda están menos deprimidos10, y al bienestar espiritual tanto como al físico ya que benefician en igual medida la calidad de vida11.
En un estudio realizado en enfermos oncológicos atendidos en un hospital de la Comunidad de Madrid12 se recogieron los siguientes datos; al 29% de ellos sus creencias (fe y confianza en Dios) les sosegaban, les daban fuerza y alivio. Un 56% de ellos pensaban que su enfermedad les había cambiado su escala de valores, el 74% daba algún sentido a su enfermedad y el 32% decía que su vida tenía sentido porque la enfermedad les ayudaba a darse cuenta de algo. El 93% manifestaron que poder comunicarse les facilitó la expresión de temores y el darse ellos mismos las respuestas.
Siguiendo el trabajo de la SECPAL de 20082, así como los trabajos de Vimort13, Thieffrey14, Barbero15 y Cachón16, y la propia reflexión, consideramos para nuestro trabajo las siguientes necesidades espirituales;
a) ser reconocido como persona; b) volver a leer su vida; c) encontrar sentido a la existencia; d) liberarse de la culpabilidad, de perdonarse; e) reconciliación, de sentirse perdonado; f) establecer su vida más allá de sí mismo; g) continuidad, de un más allá; h) auténtica esperanza, conexión con el tiempo; i) expresar sentimientos y vivencias religiosos; j) amar y ser amado17.
El objetivo del estudio, atendiendo tanto a estas necesidades como al objetivo de confortar, fue evaluar cómo perciben los pacientes y los cuidadores principales de una unidad de cuidados paliativos (UCP) la atención espiritual recibida. Como objetivo secundario, comparar esta percepción entre los siguientes 3 grupos de población, el paciente, el cuidador principal durante la experiencia del ingreso (mediante entrevista en la unidad) y el cuidador principal 6 meses después del fallecimiento del paciente (mediante entrevista telefónica).
MétodoDiseño: estudio descriptivo comparativo de corte transversal sobre una población de usuarios de una UCP, mediante entrevista estructurada y cuestionario.
La UCP objeto de estudio consta de 32 camas en una planta integrada en un complejo asistencial sociosanitario en la Comunidad de Madrid. En él se encuentra un equipo de servicio de atención espiritual formado por un responsable, un capellán y 2 agentes espirituales, todos ellos dedicados a la atención espiritual (AE). Su objetivo fundamental es acoger, escuchar, explorar, detectar e implementar estrategias de intervención así como recursos y actividades que sirvan para atender y acompañar a las personas (usuarios y usuarios en seguimiento, 6 meses después del fallecimiento de su familiar a través de llamadas telefónicas) en sus necesidades espirituales, ayudando y colaborando a que integren con paz y serenidad la enfermedad, la muerte y/o el duelo (en seguimiento).
Participantes: previamente a la recogida de datos y en base a la tasa de rotación mensual de las camas, se estimó encontrar (a lo largo de los 3 cortes planificados en 3 meses distintos) una población total de 255 usuarios entre pacientes (80) y cuidadores principales de ingresados (80) o en seguimiento (95).
Criterios de entradaCriterios de inclusión: se preseleccionaron aquellos usuarios que hubieran cumplido 2 días o más de ingreso en UCP y hubieran tenido al menos un primer contacto con el agente espiritual, que no tuvieran deterioro cognitivo diagnosticado o evidente ni estado de sedación (durante el primer contacto con el agente espiritual), que estuvieran disponibles (o se pudiera contactar con ellos) y que aceptaran participar en el estudio.
Criterios de exclusión: que no pudieran responder al cuestionario por razones obvias como dificultad con el idioma, alcoholismo, enfermedad senil.
Instrumento: desglosando las necesidades espirituales descritas así como las funciones de la atención espiritual2,18 y posibles sesgos descritos en la literatura12,19,20 se elaboró un cuestionario (Anexo I). Como datos descriptivos de la población el entrevistador recogió variables demográficas y estado anímico del encuestado al contestar. Los ítems del cuestionario estaban orientados a recoger la percepción o sentimiento del usuario y la medida en que cree que esta se debe a la AE (tabla 1, ítems 1 a 14), otros posibles recursos que están utilizando los usuarios (tabla 1, ítems 15 a 20) y valoración directa de la AE recibida (tabla 1, ítems 21 a 24). Las opciones de respuesta eran SÍ/NO, a valorar del 1=nada al 7=mucho.
Respuestas dadas al cuestionario sobre atención espiritual siendo grupo A el paciente, grupo B el cuidador en ingreso y grupo C el cuidador en seguimiento
| % Sí: de las respuestas Sí dadas | Total | Grupo A | Grupo B | Grupo C |
| Media: teniendo como escala 1=Nada y 7=Mucho | % Sí | % Sí | % Sí | % Sí |
| % 5-7: de la suma de las respuestas dadas a los valores 5, 6, y 7 | Media y % 5-7 | Media | Media | Media |
| 1. Dentro de lo que supone este momento de enfermedad, ¿puede encontrarse en paz? | 83,3% | 90,9% | 77,3% | 84,8% |
| 2. ¿En qué medida la AE le ayuda o ha ayudado a aliviar el sufrimiento? | 5,35 y 50,7% | 5,91 | 5,00 | 5,39 |
| 3. ¿Se siente acompañado por las personas de su alrededor? | 93,9% | 90,9% | 95,2% | 97,0% |
| 4. ¿En qué medida siente que la AE le ayuda o ha ayudado a relacionarse consigo mismo y con los demás? | 5,09 y 68,3% | 5,82 | 5,18 | 4,79 |
| 5. En esta situación de enfermedad ¿se vive esperanzado? | 84,8% | 81,8% | 63,6%C | 100%B |
| 6. ¿En qué medida la AE le ayuda o ha ayudado a sentirse esperanzado? | 5,58 y 87,9% | 5,73 | 5,27 | 5,73 |
| 7 En general ¿se siente reconciliado con su historia o con su vida? | 90,9% | 90,9% | 77,3%C | 100%B |
| 8. ¿En qué medida la AE le ayuda o ha ayudado a sentirse reconciliado con su historia o con su vida? | 4,91 y 63% | 5,70 | 4,59 | 4,88 |
| 9. En estos momentos, ¿ha cambiado su manera de ver las cosas, su jerarquía de valores, da importancia a cosas diferentes ahora? | 50,0% | 72,7%C | 63,6%C | 33,3%A,B |
| 10. ¿En qué medida la AE le ayuda o ha ayudado a ordenar esta escala de valores? | 4,78 y 53,9% | 6,00B,C | 4,86A,C | 4,36B |
| 11. En este estado de enfermedad, ¿siente la necesidad de que le llamen por su nombre y de que le traten como a una persona? | 95,5% | 90,9% | 95,5% | 97,0% |
| 12. ¿En qué medida la AE le ayuda o ha ayudado a sentirse o reconocerse persona? | 4,91 y 38% | 6,20 B,C | 4,86A | 4,55A |
| 13. En general ¿siente que todo lo que sucede tiene sentido? | 72,3% | 90,9% | 61,9% | 72,7% |
| 14. ¿En qué medida la AE le ayuda o ha ayudado a comprender el sentido de las cosas que suceden? | 5,19 y 73,4% | 6,10 | 5,19 | 4,91 |
| 15. ¿Cree usted en alguna dimensión de Vida después de la muerte? | 83,3% | 81,8% | 72,7% | 90,9% |
| 16. ¿Es Dios importante para usted? | 90,9% | 90,9% | 86,4% | 93,9% |
| 17. ¿En qué medida es Algo o Alguien que… vigila y ordena? | 3,15 y 21% | 3,20 | 3,85 | 2,69 |
| 18. ¿En qué medida es Algo o Alguien que… apoya y acompaña? | 5,84 y 85,7% | 6,45 | 5,45 | 5,88 |
| 19. ¿En qué medida usted se ha sentido siempre capaz de resolver sus problemas y conflictos? | 5,80 y 85,9% | 5,90 | 5,48 | 6,03 |
| 20. ¿En qué medida siente que tiene alguien en quien apoyarse? | 5,91 y 89,2% | 6,00 | 6,14 | 5,76 |
| 21. ¿Diría que la AE le ayuda o ha ayudado a…sentirse confortado? | 5,60 y 83,1% | 6,00 | 5,41 | 5,61 |
| 22. ¿Diría que la AE le ayuda o ha ayudado a…sentirse perdonado? | 5,08 y 64,2% | 6,20C | 5,00 | 4,79A |
| 23. ¿Diría que la AE le ayuda o ha ayudado a…encontrar significado o sentido? | 5,34 y 79,1% | 5,44 | 5,35 | 5,30 |
| 24. ¿Cree usted necesaria la AE en la enfermedad? | 95,2% | 88,9% | 95,5% | 96,8% |
| 25. En concreto, ¿para qué? Categorías obtenidas: | ||||
| Necesidades psicoafectivas | 72,7% | 54% | 63% | 82% |
| Necesidades espirituales | 66,7% | 36%C | 59% | 82%A |
| Diálogo con la familia | 54,5% | 18%C | 45%C | 73%A,B |
| Diálogo con la enfermedad | 36,4% | 9%B,C | 32%A | 48%A |
| Tradición y valores | 13,6% | 0%C | 0%C | 27%A,B |
* La letra en superíndice indica el grupo con respecto al cual se han encontrado diferencias estadísticamente significativas (i.c 95%).
Se utilizó el mismo cuestionario para paciente y cuidador, pero el paciente lo contestaba con un entrevistador y el cuidador principal en formato autoadministrado. Respecto a los familiares en fase de seguimiento, contactados por el agente espiritual telefónicamente, se modificó el cuestionario telefónico cambiando la palabra «enfermedad» por «duelo» de manera que se preguntaba por los mismos aspectos pero vistos desde la fase del duelo.
Procedimiento: se realizaron 3 cortes transversales a lo largo del año 2010 (junio, julio y septiembre). En cada uno se extrajo el listado de ingresados en la unidad y el de fallecidos 6 meses antes. Se preseleccionó a los posibles participantes descartando a los pacientes o familiares que no cumplían criterios de entrada.
El agente espiritual al visitar a cada usuario de UCP les informaba de que un entrevistador (una persona ajena a la UCP y entrenada para las entrevistas) les contactaría para realizar una entrevista.
El entrevistador se presentaba primero al cuidador principal y le explicaba en qué consistía el estudio, le daba la información pertinente y ofrecía el documento de consentimiento informado. A continuación le entregaba el cuestionario para que lo contestara mientras entrevistaba al paciente, que de la misma manera, recibía la información pertinente y si aceptaba procedía a ser entrevistado. Los cuestionarios a paciente y familiar se contestaban en el mismo momento para evitar que hablaran sobre él antes de contestar. Al terminar la entrevista el entrevistador completaba datos sobre estado anímico observado en ambos participantes.
Por otro lado, el agente espiritual procedió a contactar a los que fueron cuidadores principales de los fallecidos hace 6 meses. Por teléfono les explicó la investigación, les dio la información pertinente, les solicitó el consentimiento verbalmente y si aceptaban les realizaba el cuestionario.
Estadística: descriptiva para estudiar los porcentajes de respuesta y participación, comparaciones (ANOVA de un factor y comparaciones múltiples) para detectar diferencias significativas (intervalo de confianza de 95%) entre las medias de los grupos, y T de student para muestras independientes para contrastes de medias entre 2 grupos.
Ética, confidencialidad y tratamiento de los datos: la participación fue voluntaria, el cuestionario anónimo y los datos tratados con las máximas garantías de confidencialidad. Antes de iniciar el estudio este fue revisado por el Comité de Ética Asistencial del centro.
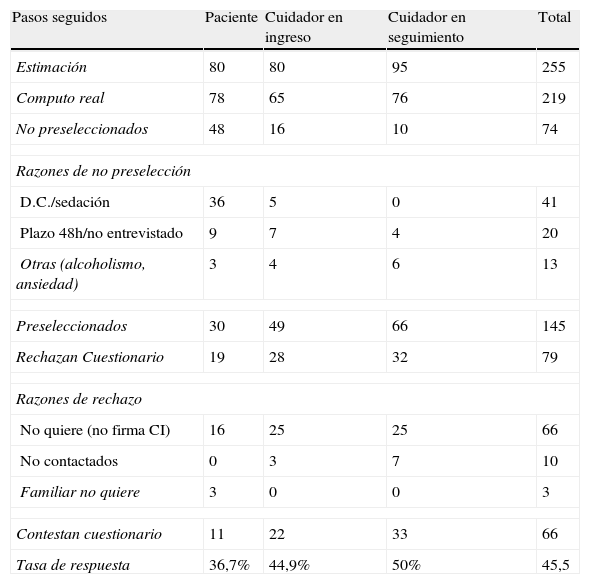
ResultadosFinalmente, la población sobre la que se recogieron los datos estuvo formada por 219 usuarios ya que la tasa de rotación de la UCP fue algo menor que la estimada e ingresaron pacientes sin familiares. Las fases de selección e inclusión de participantes se detallan en la tabla 2.
Proceso de selección e inclusión de participantes. Recuentos del total, por poblaciones y tasas de respuesta resultantes en el estudio
| Pasos seguidos | Paciente | Cuidador en ingreso | Cuidador en seguimiento | Total |
| Estimación | 80 | 80 | 95 | 255 |
| Computo real | 78 | 65 | 76 | 219 |
| No preseleccionados | 48 | 16 | 10 | 74 |
| Razones de no preselección | ||||
| D.C./sedación | 36 | 5 | 0 | 41 |
| Plazo 48h/no entrevistado | 9 | 7 | 4 | 20 |
| Otras (alcoholismo, ansiedad) | 3 | 4 | 6 | 13 |
| Preseleccionados | 30 | 49 | 66 | 145 |
| Rechazan Cuestionario | 19 | 28 | 32 | 79 |
| Razones de rechazo | ||||
| No quiere (no firma CI) | 16 | 25 | 25 | 66 |
| No contactados | 0 | 3 | 7 | 10 |
| Familiar no quiere | 3 | 0 | 0 | 3 |
| Contestan cuestionario | 11 | 22 | 33 | 66 |
| Tasa de respuesta | 36,7% | 44,9% | 50% | 45,5 |
CI: consentimiento informado; D.C.: deterioro cognitivo.
En base a los criterios de entrada expuestos previamente, se pudieron preseleccionar 145 personas (30 pacientes, 49 cuidadores principales de ingresados y 66 cuidadores en seguimiento). Las razones de no preselección de 74 personas fueron; en 41 casos deterioro cognitivo o sedación, en 20 casos no se había cumplido el plazo mínimo de 2 días del ingreso y al menos un contacto con el agente espiritual y en 13 casos se observó que el usuario no podría responder debido a otros problemas (alcoholismo, estado de ansiedad y enfermedad senil).
La muestra final la constituyeron los 66 usuarios que contestaron al cuestionario (tasa de respuesta 45,5%), 56 (84,8%) pacientes oncológicos y 10 (15,2%) no; 38 (57,6%) mujeres y 28 (42,4%) hombres. La media de edad fue de 76 años con una desviación típica de 9. Se distribuyeron en 11 pacientes (tasa de respuesta 36,7%), 22 cuidadores de ingresados (tasa de respuesta 44,9%) y 33 cuidadores en seguimiento (tasa de respuesta 50%).
Las 79 razones para no contestar recogidas por los entrevistadores se agruparon en 3 categorías. El 83,5% (66 usuarios) no quiere (o no firma el consentimiento informado), en un 3,8% de casos (3 pacientes) el familiar no permite o no quiere que se pida participación al paciente y en un 8,9% (10 casos) no se consigue contactar al cuidador principal preseleccionado (no se encuentra al momento de realizar entrevistas o no atiende a la llamada telefónica).
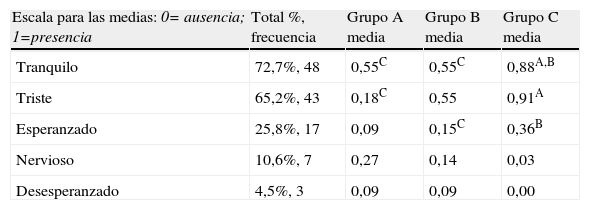
Se muestran los resultados respecto al estado emocional encontrado y diferencias estadísticamente significativas (IC del 95%) encontradas entre los 3 grupos de población en la tabla 3.
Estado emocional de los entrevistados al momento de la entrevista (valoración del entrevistador y del agente espiritual). Total y por poblaciones siendo grupo A el paciente, grupo B el cuidador en ingreso y grupo C el cuidador en seguimiento
| Escala para las medias: 0= ausencia; 1=presencia | Total %, frecuencia | Grupo A media | Grupo B media | Grupo C media |
| Tranquilo | 72,7%, 48 | 0,55C | 0,55C | 0,88A,B |
| Triste | 65,2%, 43 | 0,18C | 0,55 | 0,91A |
| Esperanzado | 25,8%, 17 | 0,09 | 0,15C | 0,36B |
| Nervioso | 10,6%, 7 | 0,27 | 0,14 | 0,03 |
| Desesperanzado | 4,5%, 3 | 0,09 | 0,09 | 0,00 |
*La letra en superíndice indica el grupo con respecto al cual se han encontrado diferencias estadísticamente significativas (i.c 95%).
En la tabla 1 se muestran las respuestas de los encuestados al cuestionario, con los valores obtenidos por el total de la muestra (n=66) así como los valores y las diferencias estadísticamente significativas (IC del 95%) entre muestras poblacionales de paciente (n=11), cuidador en ingreso (n=22) y cuidador en seguimiento (n=33).
Respecto a la pregunta abierta referente a la utilidad concreta de la AE (tabla 1, ítem 25,) se recogieron un total de 53 comentarios que se clasificaron en las 5 categorías descritas en la tabla.
DiscusiónA lo largo de los distintos estudios que hemos ido realizando o revisando de otros autores hemos ido constatando las dificultades que nos encontramos a la hora de investigar en el ámbito de los cuidados paliativos. Es de nuestro interés avanzar en la investigación aun encontrando las dificultades propias de este campo y esta forma, las molestias generadas a pacientes y familiares y la subjetividad de los datos recogidos en paliativos. Nos cuestionamos para comenzar, qué significa que de un total de 219 candidatos a entrar en el estudio la muestra final la constituyen 66 personas (¡y ya es una gran muestra en paliativos!), por otro lado, qué podemos abstraer sobre la necesidad del paciente cuando solamente 11 de los que contestan son pacientes.
O, qué significan nuestros hallazgos cuando existe un porcentaje de familiares que no permiten que sus seres queridos contesten a un cuestionario. Como expone Porta i Sales21, lo mismo que evaluar no es puntuar, el empleo del instrumento rechazado suele ser por un uso impertinente (inoportuno o molesto). Entre estas reflexiones, intentamos avanzar en la investigación sobre las necesidades espirituales en cuidados paliativos.
En una primera aproximación vemos que nuestros resultados apoyan las líneas de trabajo que dan importancia a la AE como ayuda para encontrar esperanza y sentido a la existencia6–12,17. Sobre todo, los usuarios manifiestan que les ayudó a sentirse esperanzados (tabla 1, ítem 6, 88% de respuestas entre 5 y 7) y a comprender el sentido de las cosas que suceden (tabla 1, ítem 14, 73,4% de respuestas entre 5 y 7). Además, el paciente se diferencia de los cuidadores manifestando que la AE le ayudó a cambiar su manera de ver las cosas o su jerarquía de valores, a sentirse persona y reconoce que le ayudó a sentirse perdonado (tabla 1, ítems 10 y 12). Es posible que, dada su situación límite, sea el grupo de población con más necesidad de perdón y en este sentido se acerque al agente espiritual.
La vivencia del cuidador durante el ingreso se caracteriza por la lucha, destaca porque es el que se vive menos esperanzado y menos reconciliado con su vida (tabla 1, ítems 5 y 7). También parece estar más triste que el propio paciente y no está tan tranquilo como lo estará en seguimiento (tabla 3).
El estado emocional de los entrevistados en líneas generales es de tranquilidad y tristeza (tabla 3), pero al segmentar por grupos vemos que existen diferencias significativas. La etapa de seguimiento se manifiesta totalmente esperanzada y reconciliada con su vida (tabla 1, ítems 5 y 7), como también a juicio del entrevistador, más tranquila aunque también más triste (tabla 3).
Es interesante observar que el cuidador en seguimiento valora la atención espiritual igual que en ingreso, necesaria en la enfermedad, pero en este segundo momento, reconoce y verbaliza mucho más la ayuda recibida de atención espiritual incluso es el único que habla en este punto de tradición y valores.
Es importante resaltar que ante la pregunta directa de si usted cree necesaria la atención espiritual en la enfermedad, la respuesta se puede considerar estadísticamente unánime; el 95% de los encuestados cree que sí, sean pacientes o cuidadores, estén en el momento del ingreso o en duelo y en el para qué aluden mayoritariamente a sus necesidades psicoafectivas (73%) y espirituales (67%). También, aunque en menor medida, al diálogo con la familia (54%) y con la enfermedad (36%) y a la tradición y valores (13%).
Pero quizás lo más interesante de todo son los testimonios recogidos en la línea de «¿¿Qué razones tengo yo para esperar? Dígamelo usted…»22. Con el objeto de transmitir algo que en las tablas no se puede recoger, como es la cualidad y la hondura de la vivencia, destacamos las expresiones recogidas directamente de los pacientes y familiares donde expresan su necesidad de respuestas;
«porque nos conduce más al bien que al mal, me ayuda a perdonarme y a encontrar sentido», «lo siento conforme a mi necesidad y me hace afrontar con cariño», «como complemento a la enfermedad para no sentirme peor», «porque te puedes aferrar a una persona, a un Dios, y si tienes fe te puedes sentir confortada», «para llevar con resignación lo que está por llegar y poder aceptarlo y pensar que siempre estarán con nosotros aunque sea de espíritu», «para relajamiento en este momento y hablar cosas confidenciales que uno tiene por dentro que necesita hablarlas», «puedes sentirte liberada, sentir la muerte de una forma natural aun sintiendo miedo no a desaparecer sino a dejar a los seres que quieres», «para sentirse más confortable, en consuelo, respaldada por algo», «aceptar la realidad, convivir con los límites humanos, acompañar al paciente, sentirse aceptado», «para no sentirse solo, no de compañía familiar sino del alma de la propia persona consigo misma», «de momento siento que ha sido un poco escaso, no he tenido oportunidad de valorarlo más seriamente», «encontrar paz», «para llenar el vacío que te produce el dolor y la importancia de todo lo que te rodea. Creo que es de gran ayuda una por interior grande», «consuelo», «acompañar la soledad y dar respuesta a muchas preguntas», «para todo», «para sentirnos mejor»…
Consideramos que nuestros resultados hablan por sí mismos. Como se observa en estas expresiones y concluyen otros estudios12, parece que los enfermos que sufren menos o se sienten bien son aquellos que utilizan estrategias para afrontar su enfermedad y suelen dar significado a su vida. Y que poder comunicarse les sirve para darse respuestas y desahogarse. En este sentido encontramos que la AE en las UCP puede ser uno de los pocos lugares desahogo, intimidad y confianza, donde el usuario puede aliviar su sufrimiento y confortarse.
Limitaciones del estudio: debido a las dificultades especiales y añadidas un estudio de estas características, el tipo de población (en un momento de enfermedad no ya crítica, sino terminal), y el tema que trata (la espiritualidad perteneciente a la esfera íntima de las personas), la lectura de resultados cuantitativos por muy positivos que sean, puede resultar anodina. Las valoraciones que hemos realizado han de tener en cuenta siempre las siguientes limitaciones: los tamaños muestrales son bastante diferentes (11 pacientes, 22 cuidadores y 33 cuidadores en seguimiento), por lo que la significatividad estadística debería extrapolarse con prudencia; se trata de un análisis de corte transversal por lo que no es válido hablar de la transformación que sufre el cuidador como si fuera longitudinal y la mayor proporción de personas que acceden a contestar el cuestionario se encuentra entre los cuidadores en seguimiento y recogidas por el propio agente espiritual, no por el entrevistador, lo que podría condicionar las respuestas. Las elevadas puntuaciones que encontramos en la mayoría de las respuestas apuntan a un efecto techo, lo que sería lo mismo que decir que las variables no discriminan.
ConclusionesLa vivencia espiritual sobrepasa lo mesurable por lo que el intento de cuantificarla la reduce sustancialmente. Aun así, nuestros datos apoyan la hipótesis de que una atención espiritual adecuada mejora la calidad de la vivencia de la fase terminal de la vida y el afrontamiento de la muerte en UCP influyendo positivamente sobre el paciente y los familiares. Esta ayuda «para no sentir sola el alma» se puede entender y materializar no tanto en cifras sino en las experiencias expresadas porque la atención espiritual trabaja en la dimensión no tangible de las personas.
Financiación«Programa de atención integral a personas con enfermedades avanzadas» de la Fundación la Caixa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo presentado previamente como póster en el Congreso de la SECPAL Mallorca 2011.