Analizar la evolución de pacientes en mala situación clínica en Urgencias (probable situación de últimos días) detectada a través de la revisión de historias clínicas electrónicas.
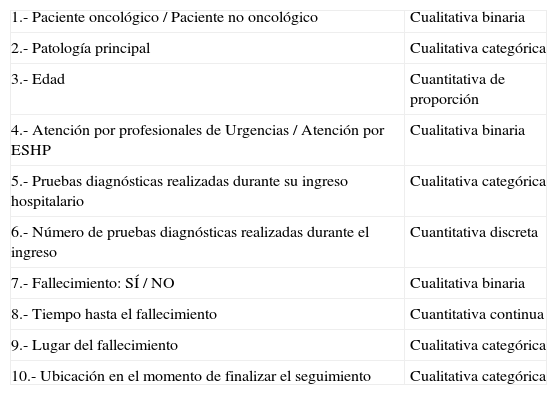
Material y métodoEstudio observacional prospectivo realizado en el Hospital Universitario 12 de Octubre (Madrid). Se revisaron durante un mes las historias electrónicas de pacientes ingresados en Urgencias. Se incluyeron en el estudio a los pacientes en cuya historia clínica figuraban comentarios que hacían estimar un mal pronóstico a corto plazo (menos de 15 días). El seguimiento de estos pacientes finalizó 17 días después. Entre las variables recogidas destacamos: paciente oncológico o no oncológico; patología principal; atención por profesionales de Urgencias o el ESHP (Equipo de Soporte Hospitalario de Paliativos); pruebas diagnósticas realizadas a lo largo del seguimiento; tiempo hasta el fallecimiento; lugar del fallecimiento. Se empleó la t de Student para variables cuantitativas. Para variables cualitativas se empleó el test de la Chi-cuadrada o el test de Fisher. Para comparar los lugares de derivación al alta se empleó la prueba de Kruskal Wallis. El paquete estadístico utilizado fue el SPSS v11.0.
ResultadosSe revisaron 1.455 historias electrónicas. Se incluyeron en el estudio a 54 pacientes (30 no oncológicos, 24 oncológicos), de los cuales 14 (principalmente pacientes oncológicos) fueron derivados al ESHP (25,92%). Al finalizar el seguimiento, habían fallecido 19 pacientes oncológicos (79,17%) y 16 no oncológicos (53,33%). De los 35 pacientes fallecidos, 23 fueron atendidos por profesionales de Urgencias y 12 por el ESHP.
La media de analíticas y pruebas de imagen realizadas a los pacientes en probable situación de últimos días atendidos por profesionales de Urgencias fue 3,57 y 1,83 respectivamente; cuando habían sido atendidos por el ESHP fue 1,5 y 0,17 respectivamente. Seis pacientes atendidos por profesionales de Urgencias fueron sometidos a algún procedimiento invasivo, frente a ninguno de los atendidos por el ESHP.
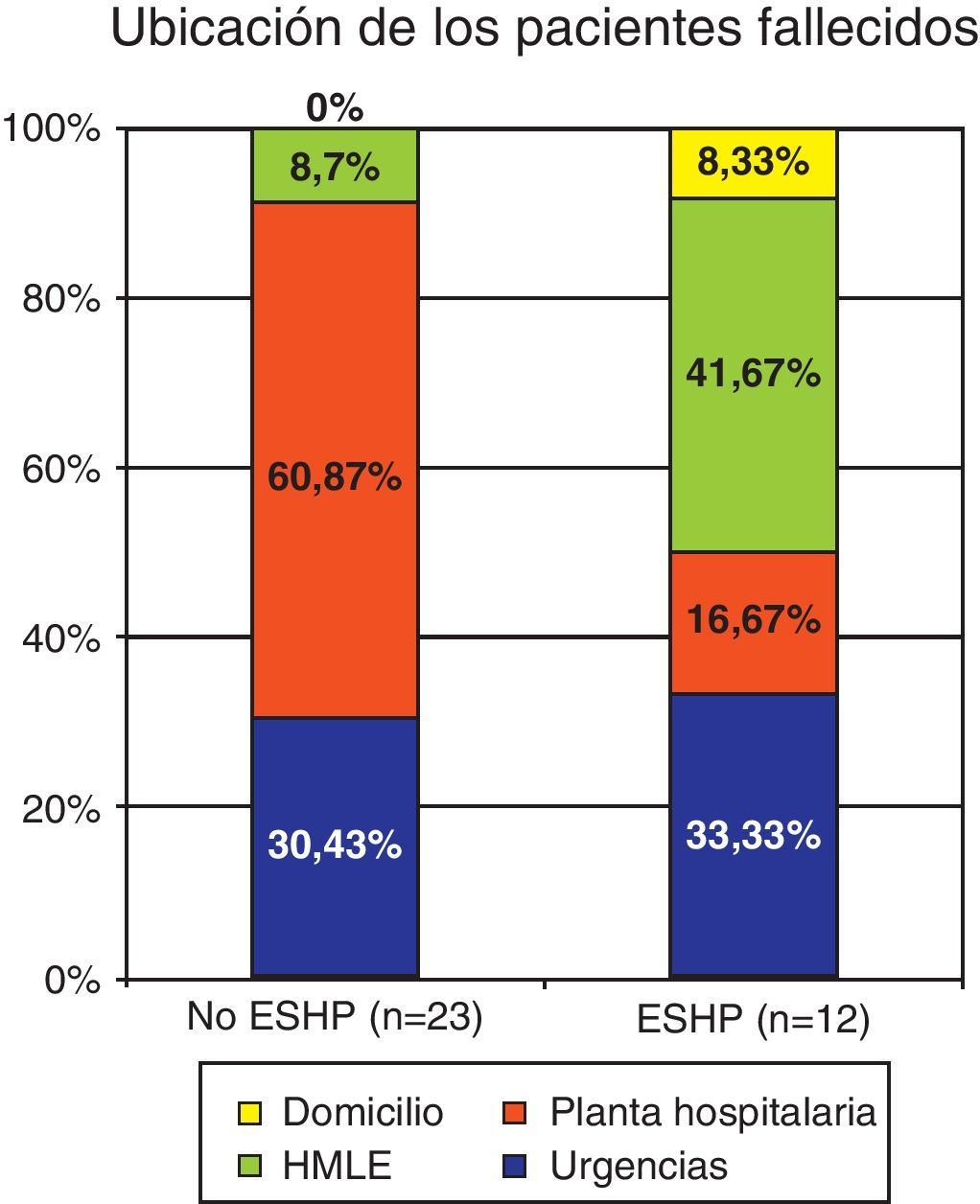
El 61% de los fallecimientos de los pacientes atendidos por profesionales de Urgencias fue en una planta hospitalaria, el 7% fallecieron en una Unidad de Paliativos y ninguno en el domicilio. El 50% de los fallecimientos de los pacientes atendidos por el ESHP fue en una Unidad de Paliativos o en el domicilio; el 16% fallecieron en una planta hospitalaria.
ConclusionesSe realizan pocas derivaciones desde Urgencias a un ESHP de pacientes en probable situación de últimos días, a expensas fundamentalmente de pacientes oncológicos.
Una mala situación clínica en un paciente oncológico percibida a través de una historia electrónica predice con mayor fiabilidad un mal pronóstico a corto plazo que en un paciente no oncológico.
Se realizan menos pruebas diagnósticas y maniobras invasivas a pacientes en situación de últimos días atendidos en un servicio de Urgencias cuando son atendidos por un ESHP.
La mayoría de estos pacientes fallecen en una planta hospitalaria cuando son atendidos por profesionales de Urgencias, mientras que son derivados más frecuentemente a Unidades de Paliativos cuando son atendidos por el ESHP.
Los resultados anteriores nos han llevado a iniciar un proyecto piloto de atención a pacientes paliativos en un servicio de Urgencias, para optimizar la asistencia clínica a estos pacientes.
To analyse the outcome of patients with expected poor prognosis in an Emergency Department (probably at the end of life) using a computerized clinical history review.
Material and methodA descriptive study. We present a prospective review of the computerized clinical history of inpatients at the Emergency Department in University Hospital 12 de Octubre (Madrid) during one month. Patients with a comment of expected poor prognosis or end-of-life situation (less than 15 days) in their computerized clinical history were included in the study. The inpatients were followed up for 17 days.. The variables analysed included: oncological or non-malignant condition; main disease; emergency medical or palliative care in the Emergency Department; medical tests that patients underwent; time until patients died; place where they died. The statistical analysis was performed using the student-t test for quantitative variables, and Chi squared and Fisher tests for qualitative variables. The Kruskal Wallis test was used to compare the location at discharge. The SPSS v11.0 software program was used for statistical analysis.
ResultsWe reviewed 1455 computerized clinical histories. Fifty four patients were included in the study (30 oncology and 24 non-oncology patients). The Palliative Care Support Team (PCST) treated 14, mainly oncology, patients (25.92%). At the end of the follow-up, 19 oncology patients (79.17%) and 16 non-oncology patients (53.33%) had died. Of all the deceased patients, emergency medical services and the PCST attended to 23 and 12 patients, respectively. The mean number of blood and image tests performed in patients in probable last days of life was 3.57 and 1.83, respectively, with emergency medical services care; with PCST care it was 1.5 and 0.17, respectively. Six patients underwent invasive tests when they were seen by emergency doctors, but none of the patients seen by the PCST. Most of deceased patients (61%) attended by emergency medical services died in a Hospital Ward; 7% patients died in Palliative Care Unit, and none of them at home. Fifty per cent of deceased patients attended by the PCST died in a Palliative Care Unit or at home; 16% patients died in a Hospital Ward.
ConclusionsFew referrals are carried out from Emergency Department to PCST when patients, mainly oncology patients, are in probable near-death situation.
A clinical suspicion of poor prognosis detected in the computerized clinical history of an oncology patient predicts with greater reliability a shorter prognosis than in a non-oncology patient.
Fewer diagnostic and invasive tests are performed in patients at the end of life in an Emergency Department when a PCST attends to them.
Most of these patients die in a Hospital Ward when Emergency Medical Services attended to them, but PCST often referred them to a Palliative Care Unit.
Based on the above results, we have initiated a pilot project to attend to palliative patients in the Emergency Department, so that we can improve the care to these patients.
Los pacientes con enfermedades avanzadas e irreversibles (oncológicos y no oncológicos) ingresan frecuentemente en los servicios de Urgencias hospitalarios en los últimos meses de vida. Según las series, entre el 23 y el 46% de estos pacientes acuden a Urgencias en el último mes de vida por cuadros de disnea, agitación o delirium, dolor, crisis comiciales o signos de agonía que la familia se ve incapaz de afrontar en el domicilio1–16.
En los últimos años, existe además una mayor tendencia a acudir a fallecer al hospital, y por tanto un aumento de los pacientes que fallecen en Urgencias, con una tasa de mortalidad de aproximadamente el 0,2-0,4% de los pacientes atendidos en dicho servicio17–20. Las causas son múltiples: mayor longevidad de la población; mayor prevalencia de las patologías crónicas con su gran complejidad (polifarmacia, deterioro funcional lento y progresivo, riesgo de caídas, necesidad de institucionalización…); falta de apoyo sanitario y un acceso libre a cualquier hora que ayude a la familia a enfrentarse a la sintomatología múltiple y cambiante; lenta implementación de las unidades de asistencia domiciliaria; percepción actual de la muerte en la sociedad como un fracaso y poca aceptación social de la muerte en el domicilio…1,4,17–19,21–25.
Los servicios de Urgencias no son los más adecuados para atender a los pacientes paliativos, en muchas ocasiones al final de la vida: se valoran muchos pacientes de forma simultánea con una gran carga asistencial y un rápido ritmo de trabajo, la plantilla es joven y en constante recambio, existe un espacio restringido para la valoración de los enfermos, la toma de decisiones resulta compleja o puede ser controvertida (momento, tiempo y lugar inadecuados), se desconocen los valores y voluntades de los pacientes, los objetivos del paciente y la familia suelen ser el mantenimiento de la vida de cualquier forma o recibir tratamientos que prolonguen la supervivencia…5,23. Todo ello se deriva en una atención inadecuada a estos pacientes, aplicándose medidas paliativas solo en el 25% de los pacientes, percibiéndose un mal control del dolor y otros síntomas en pacientes en situación de últimos días4,5,19.
La existencia de los Equipos de Soporte Hospitalario de Paliativos (ESHP) en Urgencias puede ayudar en muchos aspectos: aumentar la satisfacción de los pacientes paliativos y sus familias; mejorar su sintomatología y disminuir las medidas agresivas al final de la vida; evitar ingresos hospitalarios innecesarios y el fallecimiento de estos pacientes en hospitales de agudos, organizando y coordinando unos cuidados ambulatorios con equipos domiciliarios o en Hospitales de Media y Larga estancia de Cuidados Paliativos (HMLE); aliviar el impacto de la muerte en la familia; reforzar las relaciones con los seres queridos; educar a los profesionales sanitarios que trabajan en Urgencias acerca de los cuidados de confort en las últimas fases de la enfermedad3,4,6,7,22,23,25.
El objetivo principal es detectar diferencias en la atención a pacientes en probable situación de últimos días (detectados a través de una historia electrónica), en función de si son atendidos por profesionales de Urgencias o por un ESHP.
Material y métodosSe trata de un estudio observacional prospectivo realizado en el Hospital Universitario 12 de Octubre (Madrid). A lo largo del mes de abril de 2009, en días laborables y horario de mañana, un enfermero del ESHP fue revisando las historias electrónicas de los pacientes ingresados en el área médica del Servicio de Urgencias. Se excluyeron inicialmente los pacientes con patología leve o no urgente, centrándose la revisión en pacientes encamados o en observación. Se seleccionaron finalmente aquellos pacientes en cuya historia electrónica figuraban comentarios médicos y/o de enfermería que hacían estimar un mal pronóstico a corto plazo (menos de 15 días) clasificándoles como «situación de últimos días» o SUD.
En los pacientes seleccionados, se registró la patología principal que había motivado su atención en Urgencias. Los pacientes no oncológicos se registraron como insuficiencia respiratoria, insuficiencia cardiaca, insuficiencia renal crónica, insuficiencia hepática o deterioro cognitivo solo si cumplían criterios National Hospice Organization (NHO). Las variables recogidas figuran en la tabla 1.
Descripción de las variables empleadas en el estudio
| 1.- Paciente oncológico / Paciente no oncológico | Cualitativa binaria |
| 2.- Patología principal | Cualitativa categórica |
| 3.- Edad | Cuantitativa de proporción |
| 4.- Atención por profesionales de Urgencias / Atención por ESHP | Cualitativa binaria |
| 5.- Pruebas diagnósticas realizadas durante su ingreso hospitalario | Cualitativa categórica |
| 6.- Número de pruebas diagnósticas realizadas durante el ingreso | Cuantitativa discreta |
| 7.- Fallecimiento: SÍ / NO | Cualitativa binaria |
| 8.- Tiempo hasta el fallecimiento | Cuantitativa continua |
| 9.- Lugar del fallecimiento | Cualitativa categórica |
| 10.- Ubicación en el momento de finalizar el seguimiento | Cualitativa categórica |
(ESHP: Equipo de Soporte Hospitalario Paliativos).
El seguimiento de los pacientes se realizaba mediante revisión continuada a través de la historia electrónica de los pacientes seleccionados. El tiempo de seguimiento de los últimos pacientes incluidos se decidió a posteriori. En el momento de finalizar el periodo de inclusión, el Equipo de Soporte Hospitalario (ESH) revisó los resultados provisionales del seguimiento y observó que el fallecimiento de un paciente se había producido a los 17 días de su ingreso hospitalario. Como el estudio se había planteado inicialmente con pacientes en probable situación de últimos días (con una expectativa de vida corta), el ESH consideró que alargar el seguimiento más allá de este periodo podría llevar a conclusiones erróneas. El seguimiento de los últimos pacientes incluidos en el estudio, finalizó, por tanto, 17 días después.
Se empleó Access XP® como base de datos y el paquete estadístico SPSS v11.0 para los análisis estadísticos. El contraste de hipótesis para variables cuantitativas se realizó con la t de Student, comparando las medias de pruebas diagnósticas realizadas en ambos grupos (pacientes oncológicos / no oncológicos). Para comparar variables cualitativas se emplearon la Chi-cuadrado o el test exacto de Fisher cuando el número de casos registrados era pequeño. Para comparar los lugares de derivación al alta de los pacientes se empleó la prueba de Kruskal-Wallis. La estadística descriptiva se dará mediante frecuencias absolutas y relativas y los cuantitativos como su media con su desviación estándar (DE), ya que siguen una distribución normal. En todos los contrastes de hipótesis se acepta la significación para valores de p<0,05.
El trabajo fue aprobado por el Comité de Ética y la Dirección Médica para la investigación y el acceso a la información de las historias clínicas electrónicas.
ResultadosA lo largo del periodo de inclusión de pacientes, se leyeron 1.455 historias electrónicas (el 91% eran pacientes no oncológicos), de las que se descartaron inicialmente 466 (debido a la clasificación inicial de patología no urgente o no grave a su llegada a Urgencias). Del resto de pacientes, se incluyeron en el estudio a 54 pacientes (30 mujeres, 24 hombres), en cuyas historias clínicas electrónicas figuraba algún comentario que hacía estimar un mal pronóstico a corto plazo. Los comentarios reflejados en la historia podían ser directos («familia informada de la situación de gravedad y del fallecimiento inminente»), o indirectos («paciente de 88 años en situación de coma profundo tras ictus masivo», «paciente de 98 años con deterioro cognitivo moderado, y sepsis respiratoria secundaria a neumonía por broncoaspiración», «acidosis respiratoria, bajo nivel de conciencia, desviación línea media en TAC, broncoaspiración»…).
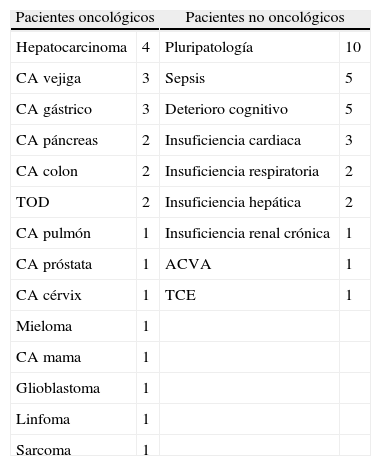
La edad media de los pacientes incluidos en el estudio fue 77,96 años (DE 12,39), siendo de 74,00 años (DE 11,20) en los pacientes oncológicos y 81,13 años (DE 12,56) en los pacientes no oncológicos. De los 54 pacientes seleccionados, 30 eran no oncológicos (16 mujeres) y 24 eran oncológicos (14 mujeres). Se registraron pacientes con todo tipo de tumores o patología no oncológica. Los pacientes con patología no oncológica sin criterios NHO, presentaban principalmente cuadros pluripatológicos o sépticos (tabla 2).
Patologías de los pacientes seleccionados (n=54 pacientes)
| Pacientes oncológicos | Pacientes no oncológicos | ||
| Hepatocarcinoma | 4 | Pluripatología | 10 |
| CA vejiga | 3 | Sepsis | 5 |
| CA gástrico | 3 | Deterioro cognitivo | 5 |
| CA páncreas | 2 | Insuficiencia cardiaca | 3 |
| CA colon | 2 | Insuficiencia respiratoria | 2 |
| TOD | 2 | Insuficiencia hepática | 2 |
| CA pulmón | 1 | Insuficiencia renal crónica | 1 |
| CA próstata | 1 | ACVA | 1 |
| CA cérvix | 1 | TCE | 1 |
| Mieloma | 1 | ||
| CA mama | 1 | ||
| Glioblastoma | 1 | ||
| Linfoma | 1 | ||
| Sarcoma | 1 | ||
ACVA: accidente cerebrovascular agudo; TCE: traumatismo craneoencefálico; CA: cáncer; TOD: tumor origen desconocido.
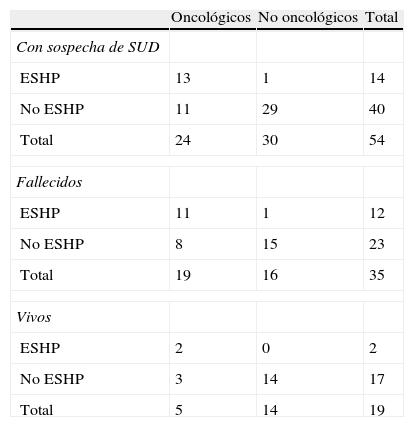
Del total de pacientes en probable situación de últimos días (SUD), 14 fueron derivados al ESHP (25,92%) fundamentalmente a expensas de pacientes oncológicos de forma significativa (p<0,0001) (ver tabla 3).
Atención a los pacientes en probable situación de últimos días en Urgencias
| Oncológicos | No oncológicos | Total | |
| Con sospecha de SUD | |||
| ESHP | 13 | 1 | 14 |
| No ESHP | 11 | 29 | 40 |
| Total | 24 | 30 | 54 |
| Fallecidos | |||
| ESHP | 11 | 1 | 12 |
| No ESHP | 8 | 15 | 23 |
| Total | 19 | 16 | 35 |
| Vivos | |||
| ESHP | 2 | 0 | 2 |
| No ESHP | 3 | 14 | 17 |
| Total | 5 | 14 | 19 |
SUD: Situación de últimos días. ESHP: Equipo de Soporte Hospitalario Paliativos.
Fallecieron 35 pacientes del grupo seleccionado: el 79,17% de los pacientes oncológicos, y el 53,33% de los pacientes no oncológicos incluidos en el estudio. El 34,28% de todos los pacientes fallecidos fueron atendidos por el ESHP, de los cuales el 92% eran oncológicos. Los pacientes oncológicos en probable situación de últimos días fueron atendidos por el ESHP en un porcentaje 3,4 veces superior a los profesionales de Urgencias (p<0,0001). En cambio, los pacientes no oncológicos en probable situación de últimos días fueron atendidos por los profesionales de Urgencias en un porcentaje 10,1 veces superior al ESHP (p<0,0001) (ver tabla 3).
La media de edad de los pacientes fallecidos fue 74,3 años (DE 10,5) en los pacientes oncológicos y 80,1 años (DE 11,7) en los no oncológicos.
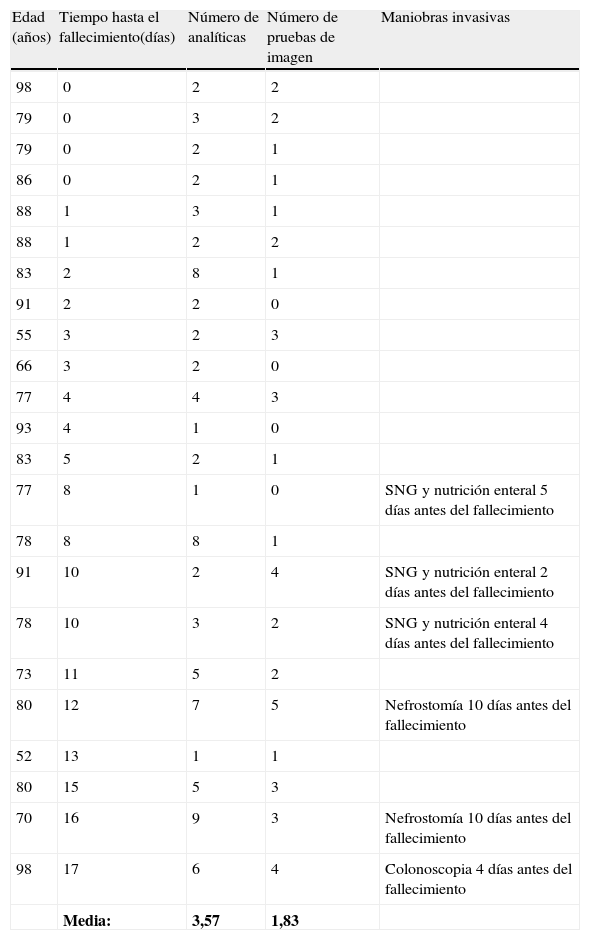
La media de analíticas y pruebas de imagen realizadas a los pacientes fallecidos atendidos por profesionales de Urgencias (n=23 pacientes) fue 3,57 y 1,83 respectivamente. En este grupo se realizaron pruebas invasivas tales como: se colocó una sonda nasogástrica para alimentación enteral a 3 pacientes, se realizó una nefrostomía a 2 pacientes y una colonoscopia a un paciente pocos días antes de su fallecimiento (ver tabla 4).
Pruebas diagnósticas y medidas invasivas realizadas a los pacientes fallecidos atendidos por profesionales de Urgencias (n=23 pacientes)
| Edad (años) | Tiempo hasta el fallecimiento(días) | Número de analíticas | Número de pruebas de imagen | Maniobras invasivas |
| 98 | 0 | 2 | 2 | |
| 79 | 0 | 3 | 2 | |
| 79 | 0 | 2 | 1 | |
| 86 | 0 | 2 | 1 | |
| 88 | 1 | 3 | 1 | |
| 88 | 1 | 2 | 2 | |
| 83 | 2 | 8 | 1 | |
| 91 | 2 | 2 | 0 | |
| 55 | 3 | 2 | 3 | |
| 66 | 3 | 2 | 0 | |
| 77 | 4 | 4 | 3 | |
| 93 | 4 | 1 | 0 | |
| 83 | 5 | 2 | 1 | |
| 77 | 8 | 1 | 0 | SNG y nutrición enteral 5 días antes del fallecimiento |
| 78 | 8 | 8 | 1 | |
| 91 | 10 | 2 | 4 | SNG y nutrición enteral 2 días antes del fallecimiento |
| 78 | 10 | 3 | 2 | SNG y nutrición enteral 4 días antes del fallecimiento |
| 73 | 11 | 5 | 2 | |
| 80 | 12 | 7 | 5 | Nefrostomía 10 días antes del fallecimiento |
| 52 | 13 | 1 | 1 | |
| 80 | 15 | 5 | 3 | |
| 70 | 16 | 9 | 3 | Nefrostomía 10 días antes del fallecimiento |
| 98 | 17 | 6 | 4 | Colonoscopia 4 días antes del fallecimiento |
| Media: | 3,57 | 1,83 |
SNG: Sonda nasogástrica.
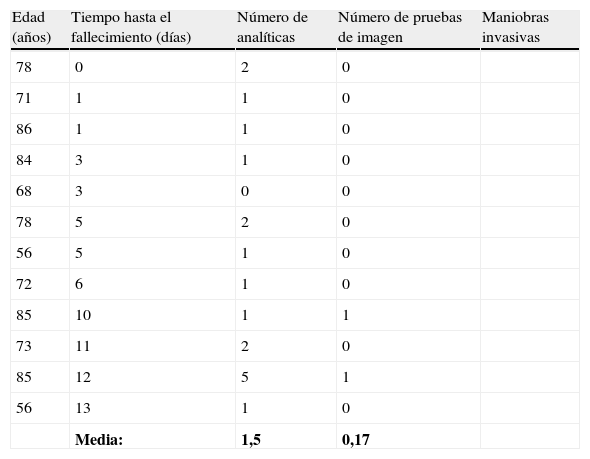
La media de analíticas y pruebas de imagen realizadas a los pacientes fallecidos atendidos por el ESHP (n=12 pacientes) fue 1,5 y 0,17 respectivamente. En este grupo, ningún paciente fue sometido a otros procedimientos diagnósticos o terapéuticos invasivos (ver tabla 5). El número de procedimientos diagnósticos o terapéuticos invasivos realizados fue significativamente menor cuando los pacientes eran atendidos por el ESHP frente a los atendidos por profesionales de Urgencias (p<0,001).
Pruebas diagnósticas y medidas invasivas realizadas a los pacientes fallecidos atendidos por el ESHP (n=12 pacientes)
| Edad (años) | Tiempo hasta el fallecimiento (días) | Número de analíticas | Número de pruebas de imagen | Maniobras invasivas |
| 78 | 0 | 2 | 0 | |
| 71 | 1 | 1 | 0 | |
| 86 | 1 | 1 | 0 | |
| 84 | 3 | 1 | 0 | |
| 68 | 3 | 0 | 0 | |
| 78 | 5 | 2 | 0 | |
| 56 | 5 | 1 | 0 | |
| 72 | 6 | 1 | 0 | |
| 85 | 10 | 1 | 1 | |
| 73 | 11 | 2 | 0 | |
| 85 | 12 | 5 | 1 | |
| 56 | 13 | 1 | 0 | |
| Media: | 1,5 | 0,17 |
ESHP: Equipo de Soporte Hospitalario Paliativos.
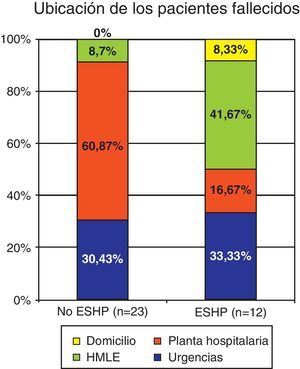
Casi la tercera parte de los pacientes de ambos grupos fallecieron en Urgencias. El 61% de los pacientes que fueron atendidos por profesionales de Urgencias fallecieron en una planta de hospitalización; el 42% de los atendidos por el ESHP fallecieron en Hospitales de Media y Larga Estancia de Cuidados Paliativos o HMLE. Los únicos pacientes que fallecieron en el domicilio habían sido derivados por el ESHP (ver figura 1). Existen diferencias estadísticamente significativas en los lugares de derivación de los pacientes en función de los profesionales que les atendieron (p<0,05).
DiscusiónEl aumento en la prevalencia de las patologías crónicas y los tratamientos que prolongan la supervivencia en los pacientes oncológicos, entre otros factores, ha generado una mayor demanda asistencial que implica un aumento de las visitas a Urgencias de los pacientes con enfermedades avanzadas e irreversibles.
El 52% de los mayores de 65 años fallecen en hospitales de agudos26. Las muertes que se producen en Urgencias son esperadas en un alto porcentaje de casos (62–97% según las series), debido a la situación general del paciente a su llegada al hospital (signos clínicos y comorbilidades)17–19. El perfil del paciente fallecido en Urgencias es un paciente mayor de 70 años con una enfermedad en fase terminal, fundamentalmente neoplasias y enfermedades cardiovasculares crónicas. Otras causas de fallecimiento muy prevalentes son las enfermedades infecciosas, respiratorias y neurológicas. Los pacientes de nuestro estudio tienen un perfil similar al de otros que aparecen en la bibliografía, siendo más ancianos los pacientes no oncológicos17–20,24.
La atención de estos pacientes en situaciones de urgencia, genera a los profesionales dudas morales en la toma de decisiones, ya que en muchas ocasiones no se dispone de una información completa (o ésta es contradictoria) ni de unas voluntades previas. La trayectoria de la enfermedad en los pacientes crónicos puede orientar a la hora de tomar decisiones, aunque existen factores de confusión debido a la presentación aguda de las complicaciones, el cambio en la situación funcional, y lo incierto del pronóstico ya que en muchas ocasiones la respuesta a un tratamiento activo es impredecible en estos pacientes. A pesar de estas limitaciones, los profesionales deberían tratar de tomar sus decisiones basándose en los estudios con evidencia científica, en los deseos del paciente y la familia, y el buen juicio del profesional que le atiende, evitando generar falsas expectativas14,27–29. La sobreestimación de la supervivencia, algo habitual en la práctica clínica, retrasa la derivación de los pacientes a equipos de paliativos y la toma de decisiones acerca del final de la vida en estos pacientes30.
En nuestro estudio, sólo la cuarta parte de los pacientes en mala situación clínica en Urgencias fueron derivados al ESHP. Del total de pacientes fallecidos, sólo la tercera parte fueron valorados por el ESHP. Esto podría explicarse por lo anteriormente comentado: una estimación poco aproximada de la supervivencia en función de la situación general del paciente y la trayectoria de su enfermedad, y una dificultad para reconocer una situación de últimos días.
Hay una mayor complejidad para reconocer el final de la enfermedad o suspender un tratamiento con intención curativa en el paciente no oncológico, reflejado en las pocas derivaciones de estos pacientes al ESHP a pesar de cumplir algunos pacientes criterios NHO (National Hospice Organization). Esta complejidad se observa de otra forma: casi la mitad de los pacientes no oncológicos incluidos seguían vivos en el momento de finalizar el estudio, ya que en muchas ocasiones los tratamientos curativos adecuados empleados en las enfermedades crónicas reagudizadas mejoran la situación de estos enfermos, obteniendo una aceptable supervivencia a medio y largo plazo. Por tanto, parece complicado hacer una aproximación pronóstica en estos pacientes no oncológicos guiándonos únicamente por una historia clínica electrónica. Esto no significa que dichos pacientes no pudieran beneficiarse, no obstante, de unos cuidados paliativos de calidad, optimizando un tratamiento de confort y abordando decisiones vitales con el paciente y sus familias. Existe algún estudio que refleja un mayor empleo de analgesia y sedación (tratamiento sintomático) a pacientes en situación de últimos días con patología tumoral de forma significativamente más frecuente respecto a pacientes no oncológicos (parece que hay una mayor sensibilización con el sufrimiento de aquellos pacientes, y una gran disparidad de criterios sobre los límites de la actuación en los profesionales de Urgencias)13,17,24.
Por el contrario, una mala situación clínica objetivada a través de una historia electrónica de un paciente oncológico, orienta con mayor aproximación a un final de la enfermedad más próximo. En nuestro estudio, casi el 80% de los pacientes oncológicos incluidos fallecen. Conceptualmente, se percibe con mayor claridad un final de vida próximo en un paciente oncológico desestimado para tratamientos activos. Por este motivo, se suelen derivar más estos pacientes a equipos de cuidados paliativos (más del 90% de los pacientes en mala situación clínica derivados al ESHP eran oncológicos).
Los pacientes fallecidos que fueron atendidos por profesionales de Urgencias fueron sometidos a más pruebas diagnósticas y medidas invasivas que los pacientes atendidos por el ESHP. Además, en este último grupo, las pruebas habían sido realizadas antes de la derivación al ESHP, por lo que probablemente el número de pruebas diagnósticas sería menor del reflejado. Según las series, hasta en el 87% de los pacientes fallecidos en Urgencias se realiza alguna prueba diagnóstica (analítica, ECG, prueba de imagen) o canalización de vía venosa. Gracias a los ESHP, en algunos hospitales existe una mayor sensibilización con estos pacientes: se intenta disminuir la realización de pruebas diagnósticas innecesarias cuando el paciente está en situación de últimos días, además de ubicarle en un box aislado e informar a los familiares en un despacho habilitado, priorizando el ingreso en alguna unidad de hospitalización y agilizando los circuitos de derivación a unidades de cuidados paliativos1,17,19,24. Es fundamental tener unos conocimientos adecuados en cuidados paliativos para no caer en el error de tratar a los pacientes que están en situación de agonía como si se fueran a recuperar con una aceptable calidad de vida1–10. Aunque los pacientes incluidos en un programa de cuidados paliativos no se deberían considerar como una urgencia vital cuando acuden a Urgencias, sí precisan de una atención rápida y prioritaria para garantizar el máximo confort. Para ello es preciso mejorar la coordinación entre los distintos niveles asistenciales (sistema de registro compartidos…) y los protocolos de clasificación que valoren al paciente a su llegada a Urgencias1,2,9,17,24,28.
Según algunos estudios, hasta el 82% de los pacientes que fallecen en Urgencias, lo hacen en algún box individual o preparado para tal uso sin recibir medidas agresivas, lo que genera la percepción en los profesionales de Urgencias de que estos pacientes fallecen en una ubicación adecuada. Por otro lado, otros estudios afirman que sólo el 31% de estos pacientes fallecen en Urgencias acompañados por algún familiar13,17,19. Existe una alta proporción de pacientes atendidos por profesionales de Urgencias que fallecen en un hospital de agudos, en muchas ocasiones realizándose maniobras diagnósticas invasivas en los últimos días, de forma similar a los pacientes de nuestro estudio.
Los pacientes fallecidos atendidos por profesionales del ESHP, fueron derivados más frecuentemente en sus últimos días a unidades específicas de hospitalización de cuidados paliativos (donde se permite el acceso libre a los familiares) e incluso en algunos casos, y de acuerdo con la familia, al domicilio. Aunque cada vez es más frecuente acudir al hospital a morir, cabe considerar la muerte en el domicilio como una alternativa muy aceptable para muchos pacientes y familias que así lo deseen. Existen estudios que reflejan la experiencia positiva de los cuidadores de los pacientes que han fallecido en el domicilio; por otro lado, muchos cuidadores de pacientes que han fallecido en el hospital creen que a éstos les hubiera gustado fallecer en el domicilio26. Hoy en día, con una buena cobertura sanitaria y una adecuada coordinación entre los distintos niveles asistenciales (Atención Primaria, equipos domiciliarios y hospitalarios de cuidados paliativos, Urgencias…) se describe hasta un 88% de fallecimientos en el domicilio, variable según las series12,15,31,32. En situaciones de una inadecuada cobertura asistencial por equipos de paliativos, los pacientes en situación de últimos días permanecen en el mismo hospital hasta el fallecimiento27. Es fundamental, por tanto, conocer esta posibilidad de mantener unos cuidados paliativos en el domicilio hasta el fallecimiento, informar al paciente y la familia de la situación real y respetar sus valores, su dignidad y su decisión final33.
Desde hace unos años existe una mayor evidencia de que una atención sanitaria especializada en Cuidados Paliativos en Urgencias a pacientes subsidiarios de recibirlos, es beneficioso para ellos y sus familias. De esta forma se pueden redefinir y reorganizar los cuidados del enfermo de ahí en adelante, en función de su situación clínica, psicológica y sociofamiliar, respetando sus decisiones y valores, trabajando de forma coordinada con equipos domiciliarios u hospitalarios de cuidados paliativos y evitando ingresos hospitalarios innecesarios3,6,14,22,23,34,35.
El aumento de la demanda de los pacientes con enfermedades avanzadas e irreversibles, lleva a la necesidad de adquirir conocimientos y formación en cuidados paliativos por parte de los profesionales sanitarios. Un ejemplo de ello es el proyecto estadounidense EPEC-EM (Education in Palliative and End-of-life Care for Emergency Medicine). Este proyecto fue creado para enseñar las competencias clínicas esenciales en cuidados paliativos a profesionales de Urgencias, instruyéndoles en habilidades muy variadas: organización de cuidados paliativos en Urgencias; comunicación de malas noticias; abordaje de necesidades psicológicas, espirituales y sociales; tratar temas de voluntades anticipadas; estimar unas trayectorias pronósticas para actuar en consecuencia; formación de otros profesionales… Los resultados de este proyecto creado en el año 2005 son excelentes y el proyecto se ha extendido a otros hospitales americanos y canadienses4,7,19,24,28,35,36.
Los resultados de nuestro estudio no dejan de ser una aproximación a la realidad y necesitaría estudios más exhaustivos, con menos sesgos o puntos débiles:
- -
En primer lugar, aunque se trata de una muestra pequeña, refleja la actividad asistencial a lo largo de un mes, en horario de mañana y de lunes a viernes, en un Servicio de Urgencias de un hospital de tercer nivel. Los criterios de inclusión y exclusión fueron muy generales, ya que pretendían incluir a cualquier paciente que estuviera atendido en el área médica de Urgencias, sin clasificarlos por características sociodemográficas.
- -
En segundo lugar, se observó la baja frecuencia con que los profesionales de Urgencias anotaban en la historia electrónica su impresión pronóstica, posiblemente por lo incierto de la evolución, el poco hábito o el insuficiente entrenamiento en este aspecto.
- -
En tercer lugar, al haber incluido pacientes sólo en horario de mañana y lunes a viernes, no se registraron los que ingresaban por las tardes y noches o fines de semana (algunos de los cuales ingresarían en una planta de hospitalización para fallecer, o lo harían en Urgencias antes de que pudieran ser incluidos en el estudio o ser valorados por el ESHP).
- -
En cuarto lugar, hay que resaltar la gran dificultad para percibir una mala situación clínica a través de una historia electrónica sin una valoración presencial del paciente, ya que existe un gran componente de subjetividad. Podría, por tanto, haber un sesgo por parte del profesional que escribe en la historia clínica (que no estima un mal pronóstico y el paciente fallece), o del que lo interpreta después (no incluye al paciente en el estudio porque los comentarios clínicos no le hacen sospechar una mala situación clínica). En nuestro estudio, la gran experiencia asistencial de la persona que revisaba las historias facilitó el registro de los casos incluidos.
- -
En quinto lugar, ya existen en la literatura excelentes revisiones que han tratado de mejorar la estimación de supervivencia con la ayuda de muchos factores (sintomatología, marcadores sanguíneos, grado de funcionalidad, extensión de la enfermedad), algo que no era la finalidad de nuestro estudio. Los autores de este estudio pretendían, desde el momento del diseño, observar cómo se atiende a los pacientes en probable situación final de vida en un Servicio de Urgencias, analizado por una persona ajena a dicho Servicio, y teniendo únicamente como referencia esos comentarios que los propios profesionales realizaban en las historias clínicas de sus pacientes, sin otros factores añadidos que podrían haber ayudado a hacer una estimación más aproximada.
- -
En sexto lugar, en las historias electrónicas de Urgencias no suele ser habitual que registren aspectos como la situación sociofamiliar, psicológica o espiritual de los enfermos que se atienden. En los pacientes que fueron derivados para valoración por el ESHP, se hizo un abordaje multidisciplinar, completando estos aspectos biopsicosociales que no habían sido registrados a su llegada a Urgencias.
- -
En séptimo lugar, no se registró la situación cognitiva de los enfermos, ya que no siempre se registra a los pacientes en Urgencias. Sin embargo, en ocasiones sí fue útil cuando el nivel de conciencia se había deteriorado de forma brusca y el paciente no mostraba respuesta a estímulos, ya que el comentario en la historia clínica hacía presagiar un pronóstico infausto a corto plazo, y el paciente era incluido en el estudio.
Resulta muy complejo intuir una probable situación de últimos días de un paciente basándose únicamente en una historia electrónica sin una valoración presencial.
Se realizan pocas derivaciones desde Urgencias a un ESHP de pacientes en probable situación de últimos días, fundamentalmente a expensas de pacientes oncológicos. De entre los pacientes fallecidos, se observa que los no oncológicos son más ancianos que los oncológicos.
Una mala situación clínica percibida a través de una historia electrónica predice con mayor fiabilidad un mal pronóstico a corto plazo en un paciente oncológico que en un no oncológico. No obstante, a la hora de tomar decisiones, una historia electrónica no debe nunca sustituir a una valoración presencial, al conocimiento de las diferentes enfermedades (de especial relevancia las enfermedades crónicas reagudizadas con un pronóstico incierto en la fase aguda) y al respeto de los valores del paciente y su familia.
Se realizan menos pruebas diagnósticas y maniobras invasivas a pacientes en probable situación de últimos días cuando son atendidos precozmente en Urgencias por un ESHP en vez de por profesionales de Urgencias.
La mayoría de estos pacientes fallecen en una planta hospitalaria cuando son atendidos por profesionales de Urgencias, mientras que son derivados más frecuentemente a Unidades de Paliativos e incluso al domicilio cuando son atendidos por el ESHP.
Es fundamental una atención precoz y especializada en cuidados paliativos en Urgencias que mejore la asistencia de estos pacientes y reoriente los cuidados.
Todo lo anterior nos ha llevado a plantear un proyecto de atención en Urgencias al enfermo con enfermedad avanzada e irreversible.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.