El síndrome escrotal agudo es un cuadro clínico caracterizado por la aparición brusca de dolor intenso junto con inflamación escrotal, que se puede acompañar de otras manifestaciones clínicas según la etiología del proceso.
Su manejo está basado, fundamentalmente, en la anamnesis y exploración física para hacer un diagnóstico diferencial lo más rápido posible, porque de ello dependerá la viabilidad funcional del testículo en algunos casos.
Los testículos se originan de los gonocitos que, según las influencias hormonales, se diferencian de una u otra gónada en la sexta semana. El descenso de los testículos se produce en el tercer mes, atraído por el gubernaculum testis. En el punto inferior de anclaje del gubernaculum, el peritoneo se invagina en dedo de guante hasta alcanzar el escroto, atrayendo al gubernaculum y al testículo, y alcanzan ambas estructuras el escroto hacia el final de la vida fetal, tras recorrer el canal inguinal. En su descenso el testículo arrastra vasos, nervios y el conducto deferente, reuniéndose todas estas estructuras en el anillo inguinal profundo formando el cordón espermático.
Consideramos en la bolsa escrotal un continente y un contenido. El continente estará constituido por la bolsa en sí con las seis túnicas que rodean el testículo y el epidídimo: piel, muscular externa (dartos), celular, muscular interna (cremáster), fibrosa y serosa, con sus dos hojas (visceral y parietal). El contenido lo constituyen: testículo, epidídimo y apéndices intraescrotales --apéndice testicular o hidátide sésil de Morgagni, apéndice del epidídimo o hidátide pediculada de Morgagni, paradídimo y conducto aberrante de Haller--. El apéndice testicular representa la porción craneal del conducto de Müller y a él corresponde el 92-95% de las torsiones de los apéndices. Situación en región anterosuperior del testículo. Por último, el cordón espermático está constituido por el conducto deferente, la arteria testicular, las venas testiculares (plexos pampiniformes) y los nervios autónomos.
Etiología
En un 95% de los casos, el origen será la torsión del cordón espermático, la orquiepididimitis aguda y la torsión de los apéndices testiculares (sobre todo la torsión de la hidátide sésil de Morgagni). Es fundamental realizar una buena historia clínica, así como la exploración física, en la que hay que incluir la inspección y la palpación del abdomen, los testículos, el escroto y la región inguinal. Lo más importante es saber cuándo es necesario llevar a cabo un tratamiento médico conservador o un tratamiento quirúrgico inmediato. Y esto no resulta fácil, por lo que en muchas ocasiones es necesario recurrir a pruebas complementarias poco disponibles, en general, en atención primaria.
Torsión del cordón espermático
Es el proceso agudo más espectacular que afecta al contenido escrotal. La primera descripción de una torsión o vólvulo del cordón espermático fue realizada por Delasiauve, aunque fue en 1907 cuando Rigby y Howard describieron la torsión como una entidad clínica bien definida y de relativa frecuencia.
La incidencia es aproximadamente de 1 por cada 4.000 varones menores de 25 años, y es la causa más frecuente de pérdida testicular en el varón joven. Principalmente, aparece en los primeros meses de vida o intraútero, así como alrededor de los 15 años de edad (entre 12 y 18 años), justo después de la pubertad, debido al aumento de tamaño de los testículos en estas edades, aunque la torsión puede aparecer a cualquier edad.
Suele producirse en los primeros años de vida (ocasionalmente intraútero), debido a la ausencia o la debilidad del ligamento escrotal; ello permite al testículo que se halla libre en la cavidad escrotal girar sobre su eje y torsionar el cordón espermático y el pedículo vascular, lo que constituye la llamada torsión extravaginal. En otras ocasiones, se produce una anomalía de fijación epididimotesticular y el testículo queda anclado de forma elevada y oscilante, lo que facilita el giro y la torsión; es la llamada torsión intravaginal, que constituye el 94% de todas las torsiones. Esta última está favorecida por el esfuerzo físico intenso, el coito, el frío, el sueño (erección nocturna), la defecación, la tos o los traumatismos que originan una contracción del cremáster.
El cuadro clínico se caracteriza por la presencia de un dolor testicular de comienzo súbito, aunque a veces es gradual, frecuentemente ocasionado por algún factor desencadenante, como un pequeño traumatismo, el esfuerzo físico, las relaciones sexuales o el estado de excitación prolongado, generalmente irradiado a la región hipogástrica o inguinal, junto con una tumefacción escrotal, que a veces se acompaña de náuseas y vómitos. Otra forma de presentación, particularmente en niños, es despertarse en mitad de la noche o por la mañana con dolor escrotal, generalmente producido por la contracción cremastérica por la estimulación sexual nocturna de la fase REM. En muchas ocasiones, la torsión está precedida de episodios de un dolor escrotal brusco autolimitado, de resolución espontánea, que podrían corresponder a subtorsiones.
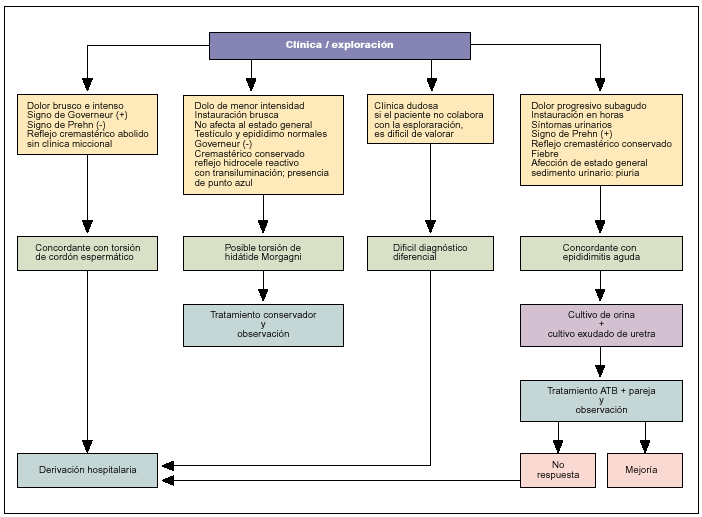
En la exploración física aparece una tumefacción escrotal, con la elevación del testículo hacia el anillo inguinal y horizontalizado (signo de Governeur), muy doloroso al tacto, incluso aumentado de tamaño debido a la congestión vascular y el edema. Con el ascenso del testículo no disminuye el dolor (signo Prehn negativo). A la palpación, el cordón espermático tiene una consistencia blanda y algo congestiva por la torsión; asimismo, se demuestra la ausencia del reflejo cremastérico. A continuación, siempre debemos palpar el testículo contralateral, junto con ambas regiones inguinales y el abdomen. En la consulta o en un centro de atención primaria podemos realizar al paciente un análisis de orina, para comprobar la normalidad de los parámetros (fig. 1).
Fig. 1. Algoritmo diagnóstico de escroto agudo.
La viabilidad del testículo torsionado guarda una estrecha relación con el tiempo transcurrido entre el episodio agudo y la intervención quirúrgica. Así, la tasa de viabilidad para testes tratados antes de las 6 h está próxima al 100%, entre las 6 y las 12 h es alrededor del 70%, y sólo del 20% para aquellos tratados pasadas las 12 h desde el inicio del cuadro. Dependiendo del grado de necrosis testicular, puede verse comprometida la futura función reproductora del paciente, incluso si el testículo contralateral es normal, debido a la formación de autoanticuerpos contra los antígenos de células germinales y espermatozoides del teste afectado, que se liberarían a la circulación general y afectarían, a su vez, al testículo sano.
En los niños, sobre todo en neonatos, los síntomas suelen diferir de los anteriormente expuestos, y aparecer inquietud, insomnio, rechazo de las tomas y edema escrotal.
Torsión de la hidátide de Morgagni
El apéndice testicular, o hidátide de Morgagni, es el remanente embriológico del conducto de Müller; situado en la zona anterosuperior del testículo, mide 0,3 cm y es pediculado, lo que predispone a su torsión. El 80% de las torsiones ocurre entre los 7 y 14 años, con una media de edad de 10,6 años, siendo la primera causa de patología escrotal aguda en la infancia.
El cuadro clínico se caracteriza por la presencia de un dolor de comienzo súbito, menor que la torsión del cordón espermático, sin gran afección del estado general, sino más bien una sensación de malestar de los pacientes.
En la exploración aparece un hidrocele reactivo; en las fases iniciales, mediante la transiluminación, aparece un punto azul característico en el polo superior testicular, que es la zona dolorosa. El resto de la exploración suele ser normal.
Epididimitis aguda
La epididimitis aguda es una de las principales causas de escroto agudo, y puede llegar a representar hasta un 35% de los casos de dolor escrotal tratados en el servicio de urgencias.
La etiología depende del grupo de edad. Mientras que en los niños tiene una relación con la disfunción vesical --principalmente producida por microorganismos coliformes--, en los varones mayores de 50 años también suele estar producida por los mismos microorganismos, pero esta vez la causa fundamental es la hipertrofia benigna de próstata. En el grupo de varones sexualmente activos, está causada por microorganismos transmitidos por vía sexual de origen uretral (N. gonorrhoeae y C. trachomatis), mientras que en los varones homosexuales con relaciones anales los microorganismos suelen ser coliformes y H. influenzae.
La clínica del paciente consiste en un dolor intenso de instauración progresiva sobre el hemiescroto afectado, así como en el epidídimo y el deferente, frecuentemente acompañado de fiebre alta, escalofríos y síntomas urinarios secundarios a una infección urinaria. Es común observar, junto con la epididimitis, una afección prostática, principalmente en los pacientes mayores. En casos muy avanzados, frecuentemente se presenta dolor testicular y tumefacción (orquiepididimitis), con lo que la torsión del cordón debe ser considerada como diagnóstico diferencial. En el análisis de orina se puede constatar la presencia de piuria y/o bacteriuria, aunque no es un hallazgo constante.
Otras causas de escroto agudo
Traumatismos escrotales
Sus principales causas son los accidentes laborales, de tráfico y los deportes de contacto. Diferenciamos entre lesiones no penetrantes, penetrantes y por avulsión:
Lesiones no penetrantes. Los principales grupos son:
1. Hematoma escrotal. Hemorragia en escroto, cuyo tratamiento es conservador con compresas frías, elevación escrotal y analgésicos/antiinflamatorios. Puede precisar drenaje y su tamaño es grande.
2. Hematocele. Hidrocele reactivo sanguinolento causado por una hemorragia en la túnica vaginal, que puede estar relacionado con la rotura testicular. Se debe drenar y administrar antibioterapia.
3. Rotura testicular. Requiere el cierre primario de la albugínea rota.
4. Luxación testicular. Su forma más frecuente es la luxación superficial (testículo en situación inguinal superficial), que requiere una reducción quirúrgica.
Lesiones penetrantes. Precisan exploración quirúrgica, hemostasia, reparación de lesiones presentes y antibioterapia.
Lesiones por avulsión. Conllevan la pérdida de la pared escrotal. Obligan a devolver los testículos a una posición subcutánea con un cierre primario y un injerto cutáneo si se precisa.
Hernia inguinoscrotal
Aunque raro, puede ocurrir una herniación del intestino o del epiplón en el escroto de forma aguda. Debido a su estrangulación, si el cuadro evoluciona, podría aparecer distensión abdominal, náuseas, vómitos...
Púrpura de Schönlein Henoch
Es una vasculitis caracterizada por la presencia de púrpura no trombocitopénica, artralgias, nefropatía, dolor abdominal, hemorragia gastrointestinal y, ocasionalmente, dolor escrotal.
Tumores testiculares
Se presentan, de forma ocasional, como un dolor de instauración brusca, principalmente causado por una hemorragia intratumoral (sobre todo el coriocarcinoma).
Otras causas de menor frecuencia
Éstas son: hidrocele complicado, hematocele, posvasectomía, gangrena de Fournier, trombosis de la vena espermática...
Bibliografía general
Barada JH, Weingarten JL, Cromie WJ. Testicular salvage and age related delay in the presentation of testicular torsion. J Urol 1989;142:746-8.
Budía Alba A, Jiménez Cruz JF. Síndrome escrotal agudo. Jano 2000;1363:55-63.
Chapman RH, Walton AJ. Torsion the testis and its appendages. BMJ 1972;1:164-6.
Fisher R, Walker J. The acute paediatric scrotum. Br J Hosp Med 1994;51:290.
Hawkins DA, Taylor-Robinson D, Thomas BJ, Harris JR. Microbiological survey of acute epididymitis. Genitourin Med 1986;62:342.
Jarow JP, Sanzone JJ. Risk factors for male partner antisperm antibodies. J Urol 1992;148:1805.
Kass EJ, Stone KT, Cacciarelli AA, Mitchell B. Do all children with an acute scrotum require exploration? J Urol 1993;150:667-9.
Wara DW, Emery HM. Collagen vascular diseases. In: Rudolph AM, editor. Rudolph's Pediatrics. 19th ed. Norwalk: Appleton & Lange, 1991; p. 490.