Las rickettsiosis son un grupo de enfermedades producidas por bacterias pleomorfas que se comportan como parásitos intracelulares. Aunque estas enfermedades son raras en nuestro medio, la proliferación de viajes internacionales a zonas endémicas suponen un riesgo de aparición en nuestro país1. Las características generales de estas enfermedades, así como las rickettsiosis más importantes transmitidas por piojos, pulgas y ácaros, han sido descritas en un trabajo anterior. En esta revisión se exponen las características más importantes, en especial aspectos epidemiológicos y clínicos, tanto en adultos como en niños, de las rickettsiosis más frecuentes transmitidas por garrapatas, como son la fiebre de las Montañas Rocosas, la fiebre botonosa mediterránea, la fiebre Q y la ehrlichiosis.
Fiebre maculosa de las Montañas Rocosas
Etiología
Esta enfermedad está producida por Rickettsia rickettsii, que pertenece al grupo de rickettsias causantes de fiebres manchadas. Descrita en el año 1909.
Epidemiología
La enfermedad se transmite al hombre por la picadura de garrapatas, que en este caso actúan como reservorio y vector a la vez. En éstas el agente se transmite por vía transovárica y entre fases. Las personas expuestas, como por ejemplo dueños de animales domésticos o personas que trabajan con animales, tienen mayor riesgo de adquirir el microorganismo. Pueden infectarse personas de cualquier edad, raza, sexo o nivel social o económico, aunque la mayoría de los casos incide en personas mayores de 15 años. También es posible la infección por inoculación accidental en laboratorio o mediante contaminación por aerosoles. La mayor mortalidad se registra en el grupo de personas mayores de 30 años, varones, que no son de raza blanca e individuos sin antecedente de picadura o adherencia de garrapata. El retraso en el tratamiento antibiótico por demora en el diagnóstico aumenta el riesgo de mortalidad.
La transmisión de la enfermedad corre paralela con el ciclo vital de las garrapatas en una región determinada, y encuentra una máxima prevalencia entre los meses de abril y octubre. La enfermedad está ampliamente distribuida y la morbilidad de un área geográfica depende de la existencia de focos endémicos, como ocurre en las Montañas Rocosas de los EE.UU., país donde esta enfermedad es de declaración obligatoria. En este caso, la garrapata de la madera, Dermacentor andersoni, es la principal responsable. En otras zonas del continente americano la garrapata de los perros, Dermacentor variabilis (en los EE.UU.), y las garrapatas Amblyomma cajennense (en América del Sur) y Rhipicephalus sanguineus (en México) son las principales responsables de la transmisión. El período de incubación suele ser de una semana pero varía entre 2 y 14 días2,3.
Clínica
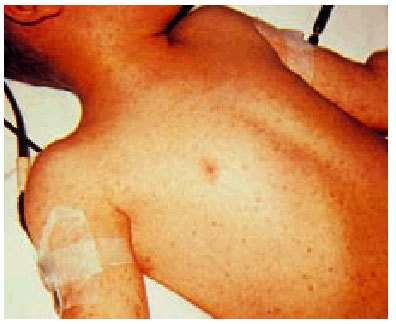
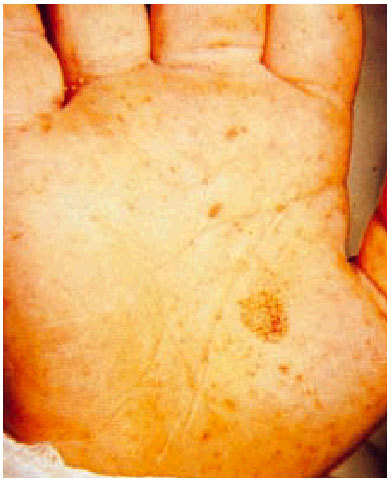
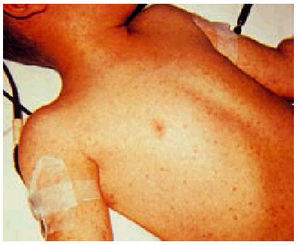
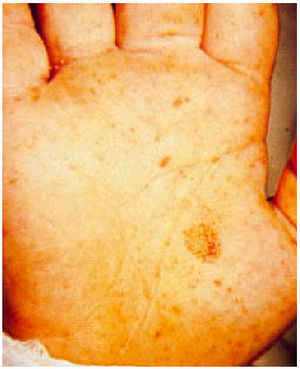
La fiebre maculosa de las Montañas Rocosas es una enfermedad sistémica febril que cursa con una erupción característica que aparece en el curso de los 6 días siguientes al inicio de la infección. Las principales manifestaciones clínicas incluyen fiebre, cefalea, mialgias, confusión mental, vómitos y anorexia. Con menor frecuencia se observan dolor abdominal, diarrea y tos. El exantema afecta al 90% de los pacientes; es inicialmente eritematoso y macular, y posteriormente se puede transformar en maculopapular y petequial. Aparece en las muñecas y los tobillos; a las pocas horas puede alcanzar el tronco, y es característica la afección de las palmas de las manos y las plantas de los pies. Se han descrito anemia y trombocitopenia y en menor frecuencia leucopenia (figs. 1 y 2).
Fig. 1. Erupción maculosa y petequial de tamaño variable en un niño afectado de fiebre maculosa de las Montañas Rocosas al séptimo día de la enfermedad.
Fig. 2. Erupción en la mano del mismo paciente.
La enfermedad es grave en gran parte de los casos y puede durar hasta 3 semanas, en el curso de las cuales el paciente puede desarrollar complicaciones del siste ma nervioso central, afección cardíaca, pulmonar, gastrointestinal, renal y de otros órganos. También puede aparecer coagulación intravascular diseminada y shock que pueden producir la muerte. Existen casos de evolución fulminante en individuos de raza negra con déficit de glucosa-6-fosfato-deshidrogenasa.
Diagnóstico
El diagnóstico se establece mediante pruebas serológicas específicas de grupo para Rickettsia y se basa en la demostración de un aumento o disminución de cuatro veces los títulos de anticuerpos entre los sueros de fase aguda y de convalecencia. Son especialmente útiles la inmunofluorescencia indirecta (IFI), fijación del complemento, aglutinación al látex, hemaglutinación indirecta o microaglutinación. También se han establecido criterios para el diagnóstico a partir de una única muestra de suero de convalecencia; los anticuerpos pueden detectarse a los 7-10 días de la aparición de la enfermedad. En la actualidad, no se dispone de ninguna prueba microbiológica para el diagnóstico rápido y precoz de la enfermedad, aunque la identificación de R. rickettsii por tinción inmunofluorescente de muestras de biopsia cutánea obtenidas en las lesiones exantemáticas puede tener una sensibilidad del 70% y una especificidad del 100%.
La aplicación de la técnica de la proteína C reactiva (PCR) en muestras de sangre y sobre todo en muestras de biopsia, durante la fase aguda de la enfermedad, puede ayudar a identificar este microorganismo con bastante fiabilidad. También pueden emplearse técnicas diagnósticas basadas en cultivos e inoculación en animales. El diagnóstico diferencial debe realizarse inicialmente con gripe, mononucleosis infecciosa, hepatitis, leptospirosis, fiebre tifoidea y otras enfermedades por Rickettsia. Los síntomas abdominales pueden sugerir enterocolitis; los signos pulmonares, bronquitis o neumonía, y la erupción puede parecerse a la rubéola, el sarampión, la meningococemia, las enfermedades purpúricas y el síndrome de Kawasaki4.
Tratamiento
El tratamiento debe iniciarse basado en datos clínicos y en consideraciones epidemiológicas con el fin de obtener las máximas probabilidades de éxito. Los fármacos de elección son el cloramfenicol y la doxiciclina, tanto por vía oral como por vía intravenosa. En niños el uso de este preparado debe ser restrictivo, sobre todo en niños menores de 8 años de edad, por la tinción dental que producen; no obstante, para algunos expertos constituye el tratamiento de elección para niños de cualquier edad ante un diagnóstico confirmado, ya que la doxiciclina tiene menos probabilidades de teñir los dientes en desarrollo que otras tetraciclinas. Por otra parte, las manifestaciones clínicas de Ehrlichiosis y de la fiebre maculosa de las Montañas Rocosas se solapan y las tetraciclinas son eficaces contra ambas infecciones, hecho que no se ha demostrado con el cloramfenicol. La dosis recomendada es de 100 mg cada 12 h y el tratamiento debe continuarse hasta que el paciente haya permanecido afebril durante un mínimo de 2-3 días. La duración habitual es de 7-10 días.
Control
La mejor medida preventiva es evitar las regiones infestadas de garrapatas. Si se viaja a una zona de riesgo es necesario utilizar ropa protectora y repelentes contra insectos y garrapatas, aplicados tanto a la ropa como a las partes expuestas del cuerpo. Las personas en riesgo deben examinarse minuciosamente el cuerpo, el de sus hijos y sus animales domésticos en busca de garrapatas después de haber permanecido al aire libre durante la temporada de garrapatas y eliminarlas inmediatamente si las encuentran.
Fiebre botonosa mediterránea
Etiología
El agente causal de esta enfermedad, también denominada fiebre exantemática mediterránea, es Rickettsia conorii, perteneciente al grupo de las rickettsiosis causantes de fiebres manchadas. Descrita en el año 1910.
Epidemiología
La distribución geográfica de esta enfermedad es la cuenca mediterránea, además de Portugal, India, Pakistán y varios países africanos. En la actualidad esta enfermedad se ha incrementado y se presenta además en países del norte de Europa, Canadá y los EE.UU., como consecuencia del turismo y la proliferación de los viajes internacionales. En España el número de casos ha descendido desde hace varios años, observando 44 casos en el año 1998, y es la única rickettsiosis endémica que afecta a la infancia. Esta Rickettsia puede parasitar diversos ácaros, que actúan como vectores. En la cuenca mediterránea el vector principal es la garrapata del perro Rhipicephalus sanguineus, aunque en otras zonas geográficas la transmiten otras garrapatas ixódidas. Se cree que hasta el 20% de las garrapatas están infectadas por R. conorii, aunque no ejercen daño alguno. Las garrapatas también actúan como reservorio de la enfermedad debido a su capacidad de transmitir Rickettsia por vía transovárica y transestadial. Típicamente es una especie de tres huéspedes, según que su estado sea de larva, ninfa o adulto. Los huéspedes habituales son pequeños mamíferos roedores y perros3.
El ser humano es un huésped accidental en el ciclo biológico de las garrapatas y la mayoría de los pacientes refieren contacto con perros. A veces la enfermedad aparece por picadura de garrapatas que se hallan en el suelo. La fiebre botonosa mediterránea aparece fundamentalmente en la época estival, con una incidencia máxima en el mes de agosto, coincidiendo con el ciclo biológico de la garrapata que infesta el perro desde el inicio del verano. La enfermedad afecta a ambos sexos, con un ligero predominio en los varones, y en todas las edades, con predilección por las primeras 2 décadas de la vida. El período de incubación suele ser de 6 a 12 días.
Clínica
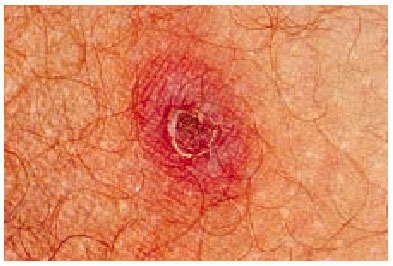
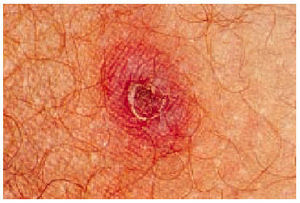
La lesión de inoculación, producida por la picadura de la garrapata es indolora y rara vez pruriginosa. Está presente en el 73% de los casos y puede ser múltiple. Suele localizarse en las zonas cubiertas y las de flexión, como axilas, ingles, zona interdigital, pubis, región retroauricular, cuero cabelludo y hueco poplíteo, lo que dificulta su detección. En los niños predomina en la cabeza y en los adultos en las extremidades. Inicialmente, se trata de una pequeña pústula que, al cabo de unos días, se transforma en una mancha negra característica de la enfermedad. Consiste en una lesión ulcerosa, recubierta por una escara negra y rodeada de un halo eritematoso. Anatomopatológicamente, es una vasculitis con infiltrado inflamatorio perivascular y una zona central con restos celulares. Su detección tiene gran valor diagnóstico ya que falta en otras rickettsiosis exantemáticas. La mancha negra persiste durante todo el período febril y se descostra y reepiteliza tras la defervescencia5-8.
El resto de los signos clínicos se instauran de forma brusca, con fiebre alta, escalofríos, cefalea, confusión mental, fotofobia, mialgias, artralgias y grave afección del estado general y en algunos casos conjuntivitis bilateral. En los niños la sintomatología suele ser menos intensa que en los adultos. Pasados 3-5 días del inicio de la fiebre aparece otro signo característico de la enfermedad: un exantema morbiliforme formado por maculopápulas de 1-2 mm de diámetro, no pruriginosas, que afectan a las palmas, las plantas y, a veces, a la cabeza. En el 15% de los casos adquiere forma purpúrica. También puede existir enantema faríngeo y genital. El exantema es una vasculitis con infiltración perivascular y puede haber hemorragia intersticial; estas lesiones se producen por efecto de R. conorii al localizarse en el endotelio vascular (fig. 3).
Fig. 3. Lesión inicial en fase de curación con una necrosis central y un eritema en rodete en un enfermo con fiebre botonosa mediterránea.
En un tercio de los casos aparecen complicaciones digestivas, como vómitos, diarrea y dolor abdominal, y ocasionalmente hemorragia digestiva alta, pancreatitis, hemólisis asociada a déficit congénito de glucosa-6-fosfato-deshidrogenasa, vasculitis, tromboflebitis de extremidades inferiores, arritmias, miocarditis, orquitis, uveítis, polirradiculoneuritis y efecciones neurológicas focales. En el hemograma aparecen leucopenia, anemia y trombopenia, aunque no de una manera constante. La velocidad de sedimentación está ligeramente elevada. También puede aparecer hiponatremia, elevación de enzimas hepáticas y musculares, hipoalbuminemia y alteraciones de la coagulación y del estado inmunitario. El pronóstico, salvo las complicaciones enumeradas, es benigno6,8.
Diagnóstico
Se basa en datos clínicos y epidemiológicos, como son la demostración de la picadura por la garrapata y la existencia de la mancha negra característica y se confirma con la aplicación de técnicas serológicas, como la IFI, de gran valor por su sensibilidad, especificidad y rapidez y en la técnica de la PCR. También puede emplearse la tinción directa de muestras de tejido infectado, inoculación en animales (cobaya) o empleo de células VERO o fibroblastos; técnicas que requieren labora-
torios especializados.
Se acepta que para el diagnóstico debe existir, junto con una clínica compatible, uno o varios de los siguientes criterios: presencia de «mancha negra», aislamiento de R. conorii en la biopsia de tejido, seroconversión o aumento al cuádruple del título de anticuerpos mediante IFI y cultivo de R. conorii en la sangre. El diagnóstico diferencial debe realizarse con el sarampión, la meningococemia, la sífilis secundaria y con otras vascu-
litis y rickettsiosis exantemáticas.
Tratamiento
Esta rickettsia es sensible a las tetraciclinas, en especial a la doxiciclina y también al cloramfenicol y rifampicina. También son potencialmente sensibles las quinolonas. La doxiciclina oral a dosis de 200 mg cada 12 h en adultos y a 4 mg por kg de peso y cada 12 h en niños, en un solo día, ha demostrado igual efectividad que las pautas clásicas de tetraciclina o cloramfenicol durante 10 días. Con estas pautas son prácticamente nulos los efectos secundarios de la doxiciclina en niños menores de 8 años.
Control
La mejor prevención consiste en eliminar los parásitos de los animales, especialmente los perros, evitar el contacto con garrapatas y animales parasitados por éstas y desinfectar los lugares frecuentados por animales infestados.
Fiebre Q
Etiología
El microorganismo causal de la fiebre Q, enfermedad descrita en el año 1935, es Coxiella burnetti, Rickettsia que experimenta una variación de fase dependiente del huésped, a diferencia de otras rickettsias.
Epidemiología
Esta enfermedad afecta a una gran variedad de especies de animales domésticos y de granja, especialmente ovejas, cabras y vacas, y en menor intensidad a gatos, roedores y marsupiales. La enfermedad humana es poco común, pero existe gran número de infecciones asintomáticas. La enfermedad es endémica en todo el mundo, incluida España, donde se registraron 196 casos en el año 1998, especialmente el País Vasco. Se ha transmitido al ser humano por la inhalación de aerosoles generados de forma espontánea a partir de materiales infectados, como orina, heces, leche y tejido placentario de gatos o animales de granja, así como por la exposición a otros productos de origen animal infectados en criaderos o centros de investigación. La manipulación de fetos de animales y otros productos de la concepción es uno de los mecanismos de transmisión más importantes. El consumo de leche no pasteurizada es otro factor de riesgo; también se ha demostrado la infección intrauterina en el ser humano. Las garrapatas mantienen el ciclo biológico animal-animal, pero sólo transmiten la enfermedad al ser humano de manera accidental. El período de incubación puede variar desde 14 hasta 39 días, siendo lo más frecuente de 14 a 22 días4,9.
Clínica
Esta enfermedad, en su forma aguda, se caracteriza por la aparición de forma súbita de fiebre alta, escalofríos, debilidad, cefalea y anorexia. También puede existir afección pulmonar en forma de neumonía atípica, con infiltrados pulmonares que pueden durar hasta 6 semanas y hepatitis, que puede ser subclínica o cursar con hepatomegalia y lesiones granulomatosas. Otras manifestaciones más raras son meningitis linfocitaria, polineuritis, osteomielitis, artritis y eritema nudoso, entre otros síntomas. La forma crónica se caracteriza por la presencia de endocarditis de años de evolución, con afección valvular, soplos y signos de insuficiencia cardíaca progresiva, así como aneurismas en la raíz aortica. También puede aparecer en algún caso exantema. La enfermedad dura de una a 4 semanas y luego se resuelve de forma paulatina. La mortalidad por fiebre Q aguda es menor del 1% y la de los pacientes con endocarditis se encuentra entre el 30 y el 60%10.
Diagnóstico
Las pruebas diagnósticas incluyen la IFI específica contra sus dos formas antigénicas (fases I y II); enzimoinmunoensayo, fijación del complemento y hemaglutinación. También se ha empleado la técnica de PCR. El método de certeza es el cultivo en medios celulares, aunque no todos los laboratorios están capacitados para ello. En casos de afección pulmonar debe hacerse el diagnóstico diferencial con otras neumonías atípicas, y en caso de afección hepática, con tuberculosis, brucelosis, sífilis, lepra, histoplasmosis y esquistosomiasis, entre otros procesos.
Tratamiento
La tetraciclina o la doxiciclina son los fármacos de elección y no deben emplearse en niños menores de 8 años a no ser que los beneficios sean claramente superiores al riesgo de tinción dental. El tratamiento debe iniciarse de inmediato y continuar hasta que el paciente haya permanecido afebril durante 2 o 3 días. La doxiciclina se utiliza a dosis de 100 mg cada 12 h en adultos, por vía oral y durante 14 días. En los casos de fiebre Q crónica, el microorganismo puede permanecer latente en los tejidos durante años y su tratamiento es muy complicado. En casos de endocarditis crónica es eficaz el tratamiento combinado de tetraciclina o doxiciclina con rifampicina o trimetoprim-sulfametoxazol. También pueden combinarse con fluoroquinolonas, aunque estos preparados no están indicados en pacientes menores de 18 años11.
Control
Se recomiendan medidas especiales de seguridad en centros de investigación que trabajan con ovejas y para todos los procedimientos de laboratorio capaces de propagar C. burnetti, para las necropsias de animales infectados y para la manipulación de tejidos humanos y animales contaminados. La pasteurización de la leche destruye al microorganismo pero no se conoce con axactitud el papel epidemiológico de la leche en la transmisión de la enfermedad. Las vacunas existentes no son muy efectivas.
Ehrlichiosis
Etiología
La ehrlichiosis monocítica humana está producida por Ehrlichia chaffeensis, una especie de rickettsia íntimamente relacionada con E. canis, el agente causal de la ehrlichiosis canina. La ehrlichiosis granulocítica humana es debida a una especie de Ehrlichia todavía innominada, relacionada con E. phagocytophilia y E. equi. La fiebre de Sennetsu, una enfermedad autolimitada que se diagnostica en el Extremo Oriente y Asia, está causada por E. sennetsu. Las ehrlichiosis fueron descubiertas a partir del año 1910.
Epidemiología
La mayoría de casos de ehrlichiosis monocítica humana se han descrito en el sur y sudeste de los EE.UU., pero también se han comunicado casos aislados en zonas de la costa occidental. E. chaffeensis se transmite por garrapatas y se ha identificado preferentemente en el vector Ambylomma americanum; no obstante, se sabe que están implicados otros artrópodos vectores.
La ehrlichiosis granulocítica humana también tiene amplia distribución en los EE.UU. y se ha relacionado con la picadura de Ixodes scapularis, pero no se ha conseguido la identificación definitiva del vector ni se conocen los reservorios animales naturales de esta ehrlichia. No existe diferencia en cuanto a sexo y en cuanto a la existencia de antecedentes de exposición a garrapatas. La mayor parte de las infecciones humanas ocurre entre abril y septiembre, con un máximo durante los meses de mayo a julio. La incidencia de casos comunicados va en aumento. El período de incubación de la ehrlichiosis, tanto monocítica como granulocítica, es de una a 3 semanas, con una media de 11-12 días3,12. En la tabla 1 se comparan algunas de las características de la ehrlichiosis monocítica y ehrlichiosis granulocítica.
Clínica
La clínica de ambas formas de ehrlichiosis humana cursa de una manera similar. Son enfermedades febriles agudas que cursan con escalofríos, cefalea, malestar general, mialgias, artralgias, náuseas, vómitos, anorexia, pérdida aguda de peso y linfadenopatías retroauriculares y cervicales. El exantema es variable en su aparición y localización; habitualmente se desarrolla una semana después de los primeros síntomas, aparece en un 40% de los casos de ehrlichiosis monocítica en adultos y en el 100% de los casos en niños y es extremadamente infrecuente en la forma granulocítica. También aparece, aunque con menor frecuencia, diarrea, dolor abdominal y alteraciones del estado mental13-16.
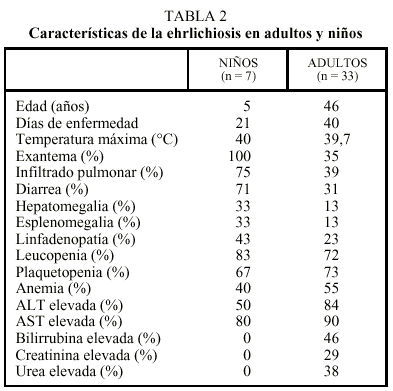
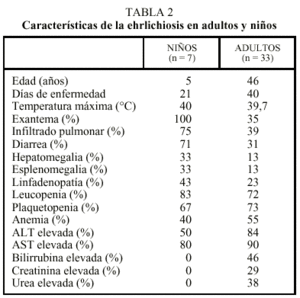
Entre las complicaciones se han descrito infiltrados pulmonares, hipoplasia de médula ósea, insuficiencia respiratoria, meningitis, coagulación intravascular diseminada e insuficiencia renal. También es frecuente la aparición de anemia, leucopenia, linfocitosis, hiponatremia, trombocitopenia, elevación de las enzimas hepáticas y anomalías del líquido cefalorraquídeo. Ambas formas de esta enfermedad duran entre una y 2 semanas y la recuperación se lleva a cabo sin secuelas, aunque se han descrito casos asintomáticos y otros excepcionalmente mortales4,17. En la tabla 2 se exponen las diferencias de la ehrlichiosis del adulto y del niño18.
Diagnóstico
Se basa en la clínica y en la demostración del incremento o la disminución de los títulos de anticuerpos en suero mediante IFI en un intervalo de 2-4 semanas. Otras técnicas empleadas se basan en la inmunocitología y en la inmunohistología, así como en la PCR, prueba sensible y específica para el establecimiento de un diagnóstico temprano. El diagnóstico diferencial se establecerá con otras enfermedades febriles adquiridas por picaduras de garrapatas, fiebre tifoidea, mononucleosis infecciosa y leptospirosis, fundamentalmente19.
Tratamiento
El tratamiento más adecuado es con doxiciclina a dosis de 100 mg cada 12 h. Este antibiótico no es adecuado en niños menores de 8 años de edad, salvo que la gravedad del cuadro lo requiera. El tratamiento se prolongará durante 5-7 días por lo menos y deberá continuarse hasta 3 días después de la defervescencia. El cloramfenicol puede ser el antibiótico alternativo.
Control
Las medidas de control estarán encaminadas a prevenir el contacto con las garrapatas.