Evaluar la evolución de los niveles lipídicos en pacientes dislipidémicos de un centro de salud.
Material y métodosEstudio descriptivo longitudinal retrospectivo. Evaluación del periodo 2009-2011 de 439 pacientes con diagnóstico de dislipidemia, seleccionados de forma aleatoria. Variables: edad, sexo, HDL, LDL, colesterol total y triglicéridos, clasificación por grado de riesgo (alto [RA: prevención secundaria y/o DM], medio [RM: 2 o más FR], bajo [RB: 1 o ningún FR]), tratamiento prescrito, modificación del tratamiento, cumplimiento terapéutico teórico, número de analíticas, pacientes en objetivos terapéuticos (mg/dl) (RA:LD<70, LDL<100; RM:LDL<130; RB:LDL<160). Se han analizado los datos extraídos de la Historia Clínica Electrónica (HCE) con el programa SPSS.
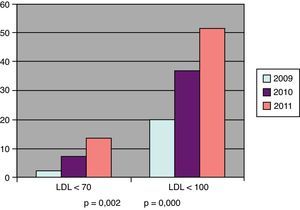
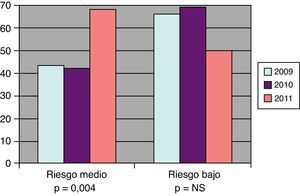
ResultadosEdad media 64,9 (DE:13,4). Mujeres: 62,2%. RA:40,5%, RM:39,9%, RB:19,6%. Tratamiento farmacológico: 74,4%. Modificación del tratamiento: 42,4%. Cumplimiento terapéutico teórico: 88,2%. Lípidos 2009-2011: colesterol total (mg/dl) 216,5-197,2 (p=0,000); colesterol LDL 135,7-116,0 (p=0,000); colesterol HDL 56,2-52,6 (p=0,000); triglicéridos 162,5-148,6 (p=0,004). En objetivos terapéuticos 2009-2011: RA (LDL<100) 19,9-51,6%; (LDL<70 2) 1-13,7%; RM (LDL<130) 43,2-68,9%; RB (LDL<160) 66,1-50%. El número de analíticas totales anuales se ha mantenido estable, si bien se ha mejorado el seguimiento de los pacientes de RA.
ConclusionesTras presentar la evaluación del periodo 2006-2009 y revisar el protocolo de dislipidemias del centro de salud hemos obtenido una mejora evolutiva significativa en el control de los lípidos, relacionada con un aumento de la prescripción de hipolipemiantes, mejora del cumplimiento por parte de los pacientes y disminución de la inercia terapéutica.
To assess the progress of lipid levels in dyslipidemic patients of a primary care centre.
Material and methodsRetrospective, descriptive longitudinal study. Over the period 2009-2011, randomly selected 439 dyslipidemic patients were assessed. Variables: age, sex, HDL, LDL and total cholesterol, triglycerides, classification by risk grade (high [HR: secondary prevention and/or DM], medium [MR: two or more risk factors], low [LR: one or no risk factors]), prescribed treatment, treatment modification, theoretical therapeutic compliance, number of analysis, patients in therapeutic targets (mg/dL) (HR: LDL<70, LDL<100; MR: LDL<130; LR: LDL<160). Data have been collected from the Electronic Medical Records (EMR) using programme SPSS.
ResultsAverage age: 64.9 (SD:13.4). Women: 62.2%, HR:40.5%, MR:39.9%, LR:19.6%. Pharmacological treatment: 74.4%. Treatment modification: 42.4%. Theoretical therapeutic compliance: 88.2%. Lipids 2009-2011: total cholesterol (mg/dL) 216.5-197.2 (P=.000); LDL-cholesterol 135.7-116.0 (P=.000); HDL-cholesterol 56.2-52.6 (P=.000); triglycerides 162.5-148.6 (P=.004). In therapeutic targets 2009-2011: HR (LDL<100) 19.9-51.6%; (LDL<70) 2.1-13.7%; MR (LDL<130) 43.2-68.9%; LR (LDL<160) 66.1-50%. The number of annual analysis has remained stable, even though the monitoring of the HR patients has improved.
ConclusionsAfter introducing the assessment of the 2006-2009 period and reviewing the dyslipaemia protocol for primary care centres a significant improvement in lipid control of the centres has been reached, related to an increase in the prescription of lipid-lowering drugs, an improvement in compliance by the patients and a decrease in therapeutic inertia.
La dislipidemia, sobre todo el aumento del colesterol LDL, es uno de los factores de riesgo más importantes en la génesis de la enfermedad coronaria1,2; también el aumento de los triglicéridos o el descenso del colesterol HDL se consideran factores de riesgo independientes3, aunque existen discrepancias en lo que se refiere a la fracción lipídica HDL4.
En España la prevalencia de la dislipidemia es alta5-7. Según el estudio ENRICA, la mitad de la población adulta en 2009 tenía el colesterol alto, y también casi la mitad de los españoles tenía cifras elevadas de colesterol LDL. Además, solo aproximadamente una cuarta parte de los pacientes con colesterol LDL alto recibía tratamiento farmacológico, y de los tratados solo algo más de la mitad alcanzaban los objetivos propuestos por la guía ATPIII8 y las españolas para atención primaria (AP)9.
En el estudio DYSIS-España10, que incluía fundamentalmente pacientes diagnosticados y ya tratados en AP, solo el 40% alcanzaban el objetivo terapéutico principal (control del colesterol LDL). Pero lo más preocupante es que los pacientes con un riesgo cardiovascular (CV) muy alto (diabéticos o pacientes en prevención CV secundaria) no se encontraban en una situación mejor. Cuando se tienen en cuenta los criterios de control más exigentes de las guías más recientes11, el porcentaje de pacientes en objetivo terapéutico baja drásticamente.
El objetivo del presente trabajo es valorar evolutivamente durante 3 años (2009-2011) el resultado de la acción de mejora planteada para los pacientes dislipidémicos de nuestro centro de salud (CS), tras la presentación a principios de 2009 de los resultados de la evaluación de los 3 años anteriores (2006-2008) y haber actualizado, en ese momento, el protocolo de dislipidemias del CS.
Pacientes y métodosNuestro CS, que dispone de Historia Clínica Electrónica (HCE) desde 2005, está compuesto por 8 consultas de medicina familiar; cada una de ellas atiende aproximadamente unos 1.500 pacientes adultos (mayores de 14años) de una zona periférica de la ciudad de Valencia, cuyo nivel socioeconómico es medio-bajo.
A principios de 2009 se realizó la evaluación de los años 2006-2008 de una muestra aleatoria de pacientes con diagnóstico de dislipidemia. En una sesión clínica al comienzo de 2009, se presentaron a todo el equipo del CS los resultados de esta primera evaluación, y en otra, la actualización del protocolo de dislipidemias, con la intención de objetivar en una evaluación posterior si se había alcanzado una mejoría significativa en el control de nuestros pacientes dislipidémicos.
En 2012 se ha evaluado la situación durante el periodo 2009-2011 de una muestra de 439 pacientes con diagnóstico de dislipidemia en la HCE. Se excluyeron los pacientes que habían fallecido o no habían vivido de forma estable en nuestra Zona de Salud durante el periodo de estudio. Las variables evaluadas fueron: edad, sexo, antecedentes personales de enfermedad CV y/o diabetes mellitus, factores de riesgo vascular (hipertensión arterial, tabaquismo, obesidad…), colesterol total y sus fracciones (HDL, LDL), triglicéridos, número de consultas con contenido clínico por diagnóstico de dislipidemia, número de analíticas de lípidos, tratamiento farmacológico, cambios del tratamiento (fármacos y/o dosis) a lo largo del periodo evaluado, recogida de las recetas de fármacos hipolipemiantes por parte de los pacientes, niveles de riesgo CV de los pacientes (alto [RA]: pacientes en prevención secundaria o riesgo equivalente; medio [RM]: existencia de 2 o más factores de riesgo CV; bajo [RB]: existencia de uno o ningún factor de riesgo CV) y porcentajes de los mismos que alcanzaban los objetivos de control según los criterios de la ATPIII8 (RA: LDL<100mg/dl; RM: LDL<130mg/dl; RB: LDL<160mg/dl). Las variables se obtuvieron de la HCE de los pacientes evaluados por los médicos residentes de Medicina Familiar que en esos momentos estaban formándose en nuestro CS; previamente se reunieron las variables de una muestra de pacientes de forma conjunta por los residentes que realizaron la recogida de datos, con el fin de unificar criterios. El análisis de los datos se efectuó mediante el paquete estadístico SPSS, utilizando para las variables cuantitativas la determinación de las medias y de la t de Student para datos apareados, y para las variables cualitativas, comparación de porcentajes.
ResultadosLa frecuencia media registrada de la dislipidemia en 2009 en nuestro CS fue de 23,7%, y alcanzó en 2011 27,9% de los pacientes; se encontraron diferencias de dicha frecuencia registrada entre las distintas consultas de nuestro CS (20,8-37,1%).
La edad media de los pacientes era de 64,9años (DE:13,4); eran mujeres el 62,2%. Del total de los 439 pacientes, 178 (40,5%) eran de RA, 175 (39,9%) de RM y los 86 restantes (19,6%) de RB.
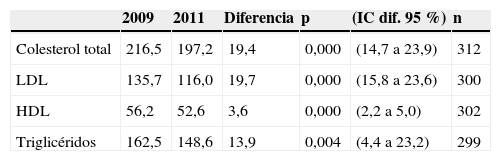
En la tabla 1 quedan registrados los valores evolutivos del colesterol total, de sus fracciones (HDL, LDL) y de los triglicéridos.
Evolución de los lípidos (mg/dl) a lo largo del periodo evaluado
| 2009 | 2011 | Diferencia | p | (IC dif. 95%) | n | |
|---|---|---|---|---|---|---|
| Colesterol total | 216,5 | 197,2 | 19,4 | 0,000 | (14,7 a 23,9) | 312 |
| LDL | 135,7 | 116,0 | 19,7 | 0,000 | (15,8 a 23,6) | 300 |
| HDL | 56,2 | 52,6 | 3,6 | 0,000 | (2,2 a 5,0) | 302 |
| Triglicéridos | 162,5 | 148,6 | 13,9 | 0,004 | (4,4 a 23,2) | 299 |
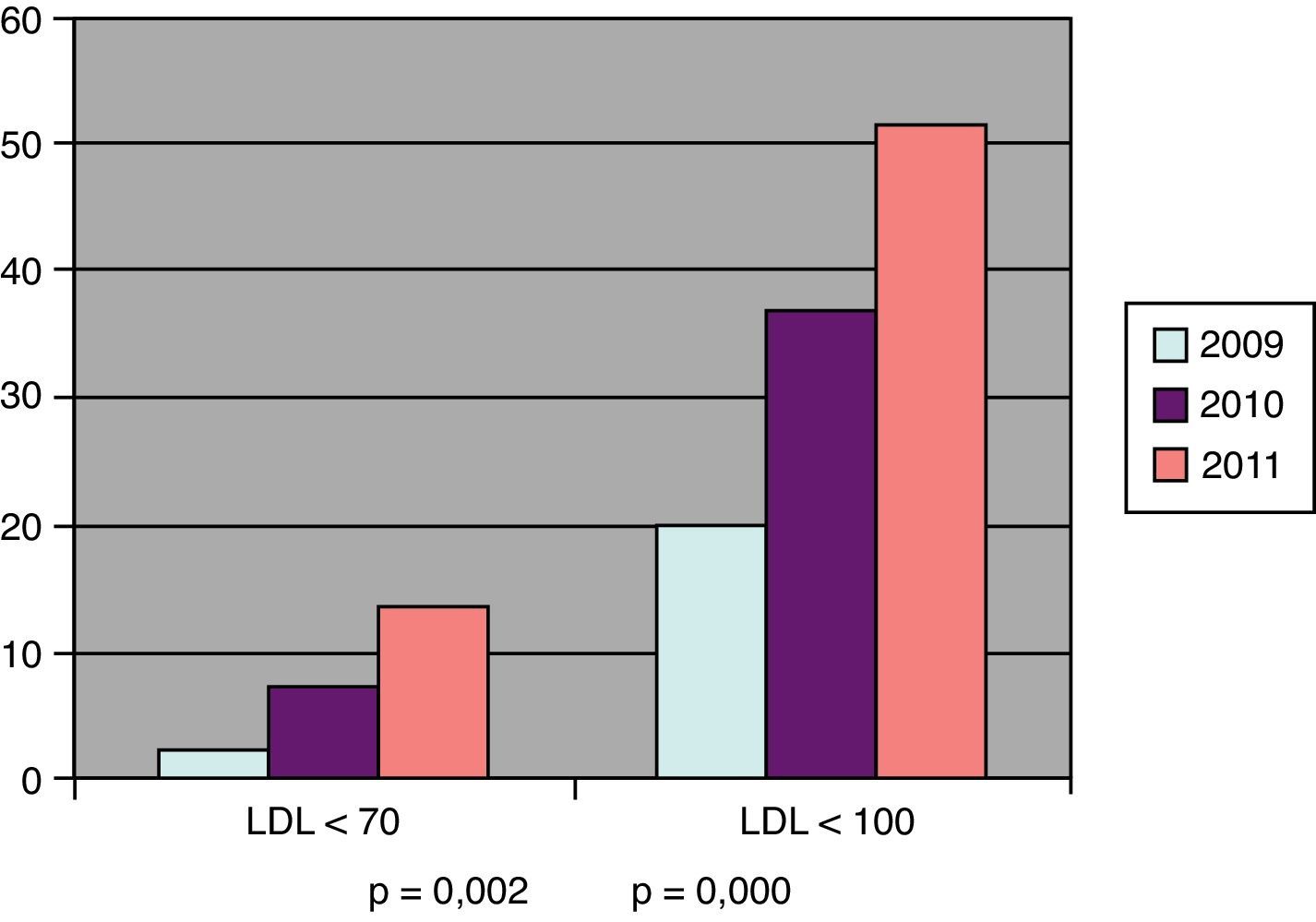
En la figura 1 aparecen los porcentajes de pacientes en objetivos terapéuticos del colesterol LDL en el grupo con RA; se refleja la significación estadística entre los valores al inicio y al final del periodo evaluado.
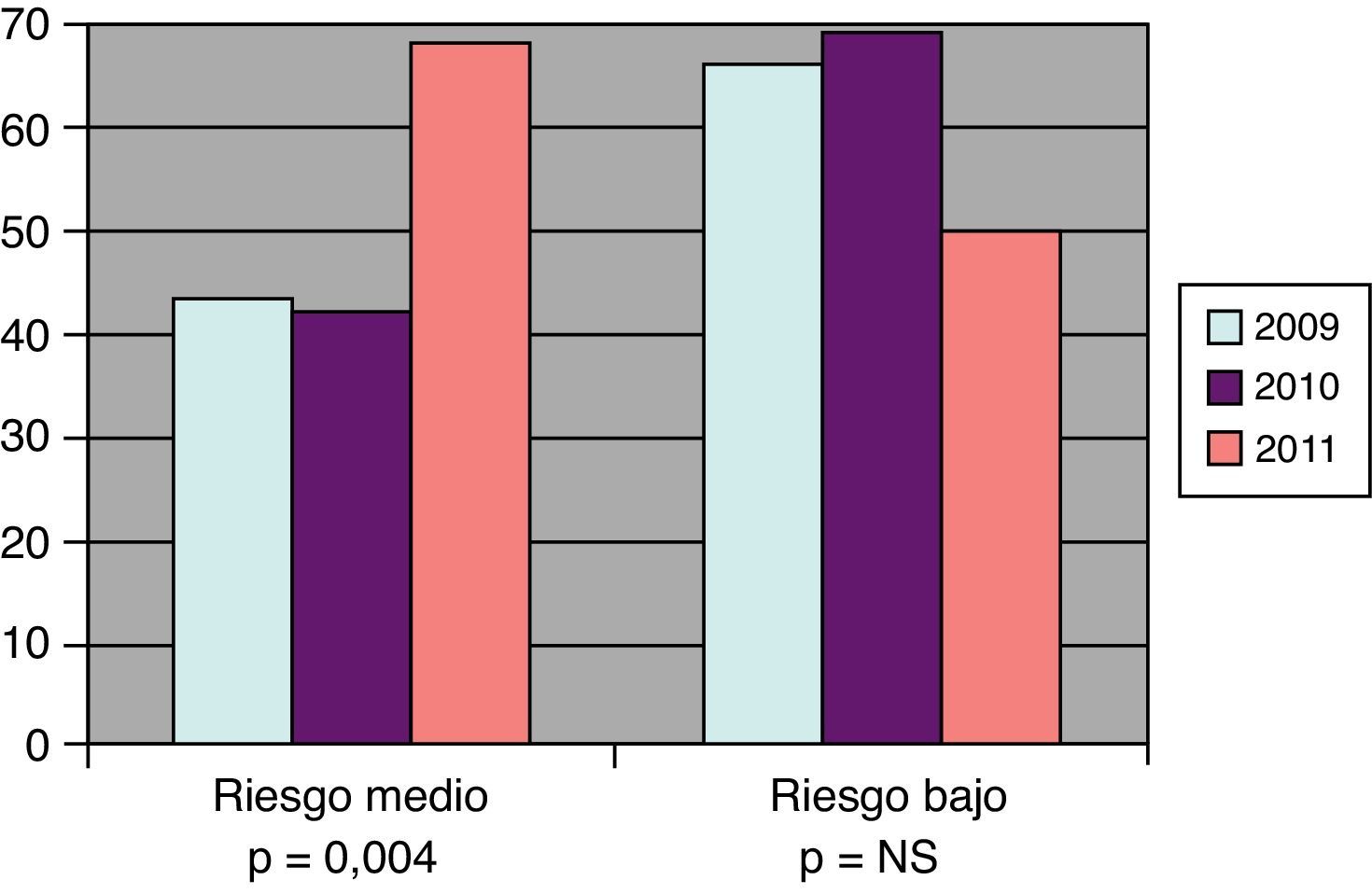
En la figura 2 se muestran los porcentajes de pacientes en objetivos terapéuticos de LDL en los grupos con RM y RB y su significación estadística entre los años 2009 y 2011.
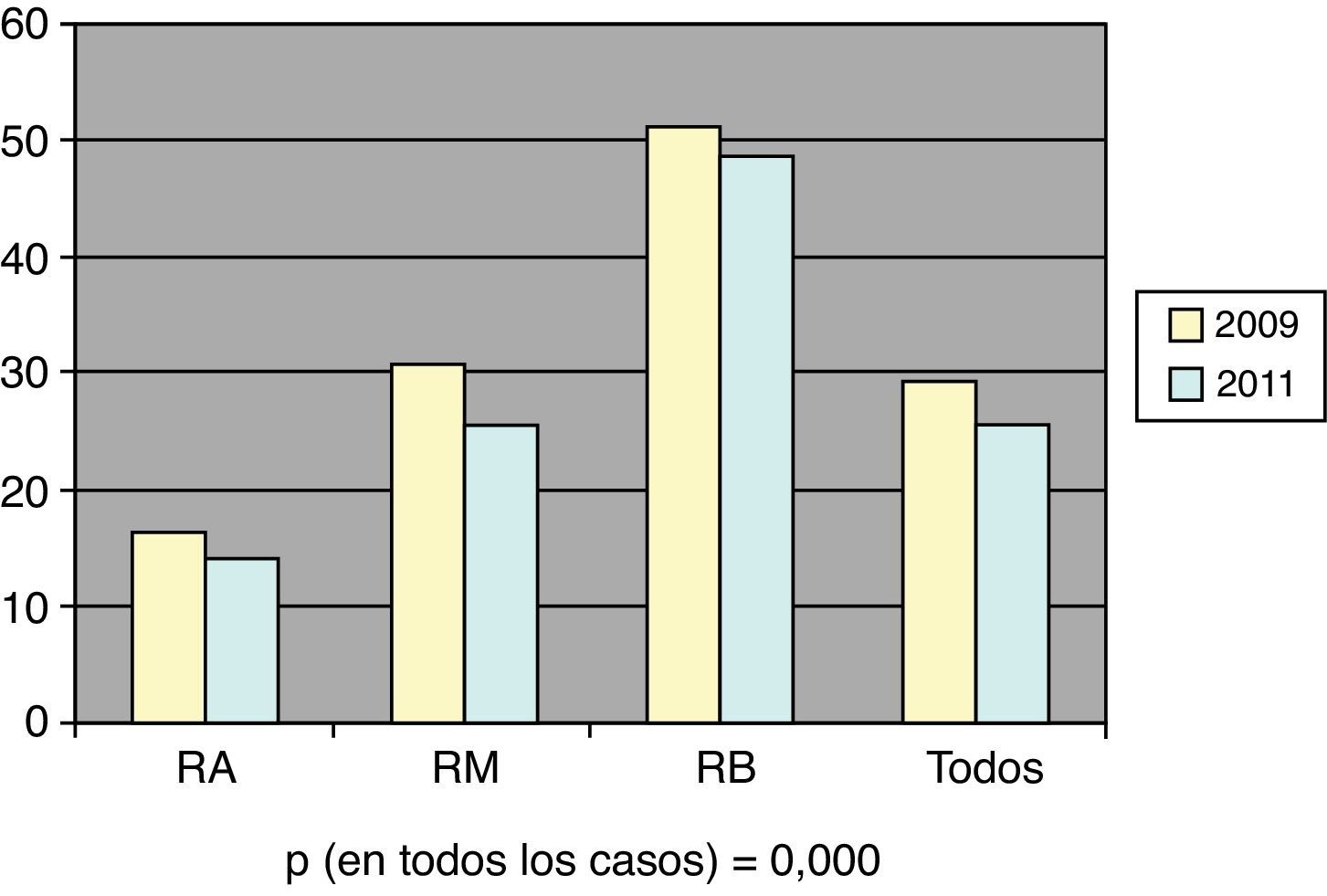
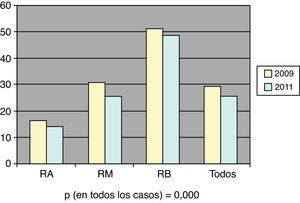
El porcentaje de pacientes tratados con fármacos hipolipemiantes varió desde el 71,1% en 2009 hasta el 74,4% en 2011 (p=0,000). Cuando consideramos solo los pacientes con RA, observamos que no se utilizaron fármacos hipolipemiantes en alrededor de 15% de los mismos, porcentaje que se mantuvo estable a lo largo de los 3años.
Los pacientes con RA sin controles analíticos anuales pasaron del 18% en 2009 al 9,6% en 2011; los de RM, del 15,4% en 2009 al 22,9% en 2011, y los de RB, del 18,6 al 31,4%.
En la figura 3 aparece el porcentaje de pacientes sin tratamiento farmacológico en los distintos grupos de riesgo.
El cumplimiento farmacológico teórico por parte de los pacientes, evaluado por la recogida de las recetas de hipolipemiantes en el CS, mejoró: pasó del 75,2% que se había registrado en la evaluación previa (años 2006-2008) presentada en el CS, al 88,2% en el periodo actual (p=0,002). La modificación del tratamiento farmacológico (inicio de tratamiento farmacológico, cambio de fármaco y/o de dosis) a lo largo de los 3años en la evaluación previa fue del 30%; en los años 2009-2011 fue del 42,4%.
ComentarioLa frecuencia registrada —y por tanto conocida— de dislipidemia en la población adulta de nuestro CS es similar a la prevalencia referida en los estudios ENRICA5, HERMEX6 e HISPALIPID7. En nuestro caso llama la atención que la frecuencia registrada de dislipidemia es el doble en las mujeres con respecto a la de los varones, dato que no aparece en los estudios referidos anteriores, ni en otros10,12,13. Como en la evaluación que habíamos realizado anteriormente en nuestro CS utilizamos como criterios de control los referidos en la ATPIII8 y en las guías españolas para la AP9, aunque con posterioridad han aparecido otros criterios más exigentes11, hemos creído conveniente seguir usando los mismos criterios. Comparando los datos globales, reflejados en la tabla 1, observamos que se ha producido una mejoría estadísticamente significativa tanto en los triglicéridos como en el colesterol total y su fracción LDL, que es el objetivo prioritario en el tratamiento de la dislipidemia; sin embargo, se ha producido un ligero descenso en el HDL, dato que consideramos de importancia secundaria, ya que se ha observado que el aumento de esta fracción no se ha correlacionado con un descenso de los episodios coronarios4. Nuestros datos del colesterol total en 2011 son similares a los referidos en el estudio ENRICA5 e inferiores a los del estudio HERMEX6 y DYSIS10, aunque en este último estudio todos los pacientes evaluados llevaban tratamiento farmacológico. Los datos de la fracción LDL obtenidos en nuestros pacientes son inferiores a los referidos en los 3 estudios nacionales reseñados anteriormente, mientras que los de la fracción HDL se hallan en la zona intermedia de los mismos estudios. En cambio, nuestro estudio presenta una media de triglicéridos notablemente superior. De todas maneras, para comparar estos resultados hay que tener en cuenta que en nuestro caso hacen referencia a pacientes con el diagnóstico ya conocido de dislipidemia, como en el estudio DYSIS, mientras que los estudios ENRICA y HERMEX son estudios poblacionales; por eso, el distinto nivel de tratamiento de los pacientes puede explicar las diferencias encontradas.
Vemos que en nuestro caso se ha conseguido una mejoría significativa del porcentaje de pacientes en objetivos terapéuticos (LDL) desde 2009, sobre todo en los de RA, de forma que el 51,6% de nuestros pacientes en 2011 tienen una fracción LDL<100mg/dl, porcentaje bastante superior a los referidos en la bibliografía5,10,13-21, trabajos la mayoría de los cuales han sido realizados en nuestro contexto; en cambio, en estudios llevados a cabo en otros países12,22,23 los porcentajes alcanzados son superiores a los nuestros.
Cuando consideramos los criterios más exigentes (LDL<70mg/dl) para los pacientes con RA, observamos una mejoría significativa, cifras comparables a las del estudio ENRICA5 y superiores a las referidas por otros autores18. Por lo que se refiere a los pacientes con RM, hemos obtenido una mejoría también significativa en el porcentaje de pacientes en objetivos (LDL<130 mg/dl), ya que hemos casi duplicado ese porcentaje (68,1%) en 2011 con respecto al de años anteriores. En el LIPICAP19 solo el 28,6% de los pacientes con RM alcanzan los objetivos. A pesar de todo, aunque se ha ido produciendo una mejoría en el control de la dislipidemia, aún estamos lejos de alcanzar los niveles deseables, sobre todo en los pacientes con RA24.
Mientras que en el estudio ENRICA menos de la mitad de los pacientes diagnosticados (44%) llevaban tratamiento farmacológico, en nuestro caso el porcentaje de los tratados ha ido incrementándose significativamente de forma progresiva, y ha pasado del 71,1% en 2009 al 74,4% en 2011, datos similares a los del estudio europeo L-TAP12; sin embargo, cuando nos centramos en los pacientes con RA, el porcentaje de tratados alcanza el 85% de forma estable, dato similar al del estudio MIRVAS25 y al de otros estudios23,26, pero muy superior a los registrados en otros estudios de nuestro entorno y de países europeos15-18,23,27,28. A pesar de que el porcentaje de pacientes con RA tratados puede ser considerado aceptable, es en este grupo de pacientes donde se debería hacer hincapié en una mejora del tratamiento farmacológico, bien iniciándolo en los casos que aún no lo tienen o ajustando la dosis o cambiando el fármaco en los ya tratados, pues son los que más se deben beneficiar del mismo. En nuestro caso, lo que explica la mejora que hemos obtenido es que, por un lado, nuestra inercia terapéutica ha ido descendiendo, hasta alcanzar datos similares a los que recoge el estudio INERCIA29 con pacientes de AP y muy inferiores a los reflejados en el estudio LIPICAP19, y por otro lado, el cumplimiento terapéutico teórico por parte de los pacientes también ha mejorado.
Aunque el número absoluto de analíticas anuales realizadas se ha mantenido bastante estable a lo largo del periodo evaluado, observamos que su distribución en los distintos grupos de riesgo ha mejorado en los pacientes con RA a costa de haber disminuido sobre todo en los de RB, de forma que con una misma carga hacia el laboratorio, el seguimiento ha sido mejor en los pacientes con mayor riesgo. El seguimiento analítico anual en nuestros pacientes de RA es discretamente superior al referido por otros autores23.
Podemos afirmar que en nuestros pacientes dislipidémicos se ha producido una mejoría global (en el colesterol total, en la fracción LDL y en los triglicéridos) tras haber presentado a todo el equipo de nuestro CS los resultados de la evaluación del periodo 2006-2008 y la actualización del protocolo en 2009. Esta mejoría a lo largo del tiempo también es reflejada en otros trabajos27,30-32. En nuestro caso, achacamos esta mejora en la situación de nuestros pacientes con dislipidemia al simple hecho de que los médicos, que han permanecido estables en sus respectivos puestos de trabajo a lo largo de ambos periodos, a la vista de la evaluación del periodo 2006-2008 y la actualización del protocolo en una sesión clínica, han disminuido su inercia terapéutica y han insistido en la mejora del cumplimiento terapéutico por parte de sus pacientes. Por ello consideramos que es fundamental evaluar a nuestros pacientes periódicamente para conocer dónde nos encontramos y así poder establecer acciones sencillas, que deberán volver a evaluarse con posterioridad para objetivar si se ha alcanzado la mejoría buscada. Al mismo tiempo, la evaluación nos ha servido para detectar y revisar a los pacientes con RA que no estaban siendo tratados con fármacos hipolipemiantes.
Este estudio tiene claramente unas limitaciones, puesto que se ha realizado solo sobre pacientes de nuestro CS; por tanto, los resultados obtenidos no pueden ser extrapolables a otros centros.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.