Las vainas peripilares (VP), también denominadas pelos enfundados o moldes pilosos, es una entidad frecuente infradiagnosticada y habitualmente confundida con liendres. Esto genera el uso repetido de tratamientos innecesarios con pediculicidas que facilita el desarrollo de resistencias a estos fármacos1,2. Las VP están compuestas por células queratinizadas procedentes de las vainas radiculares externa e interna del pelo, y muestran a veces zonas con paraqueratosis. Son estructuras de queratina tubulares, de color blanco-amarillento, que envuelven los tallos pilosos del cuero cabelludo. Su longitud varía entre 2 y 7mm, y se localizan en el pelo a diferente distancia de la superficie cutánea3,4.
En este artículo presentamos un nuevo caso de VP en una niña que utilizaba peinados a tensión, señalando los datos clínicos y dermatoscópicos que nos ayudaron a distinguirlas de las liendres de la pediculosis de la cabeza (PC).
Niña de 7 años de edad, diagnosticada de PC un año antes, consulta por la falta de eficacia de los tratamientos con permetrina en loción y champú. Aunque no le causaba prurito ni había convivientes afectos, este problema le generaba gran ansiedad a la madre. No referían lesiones previas en el cuero cabelludo ni cambio en el champú de uso habitual. Utilizaba con frecuencia peinados a tensión tipo «cola de caballo».
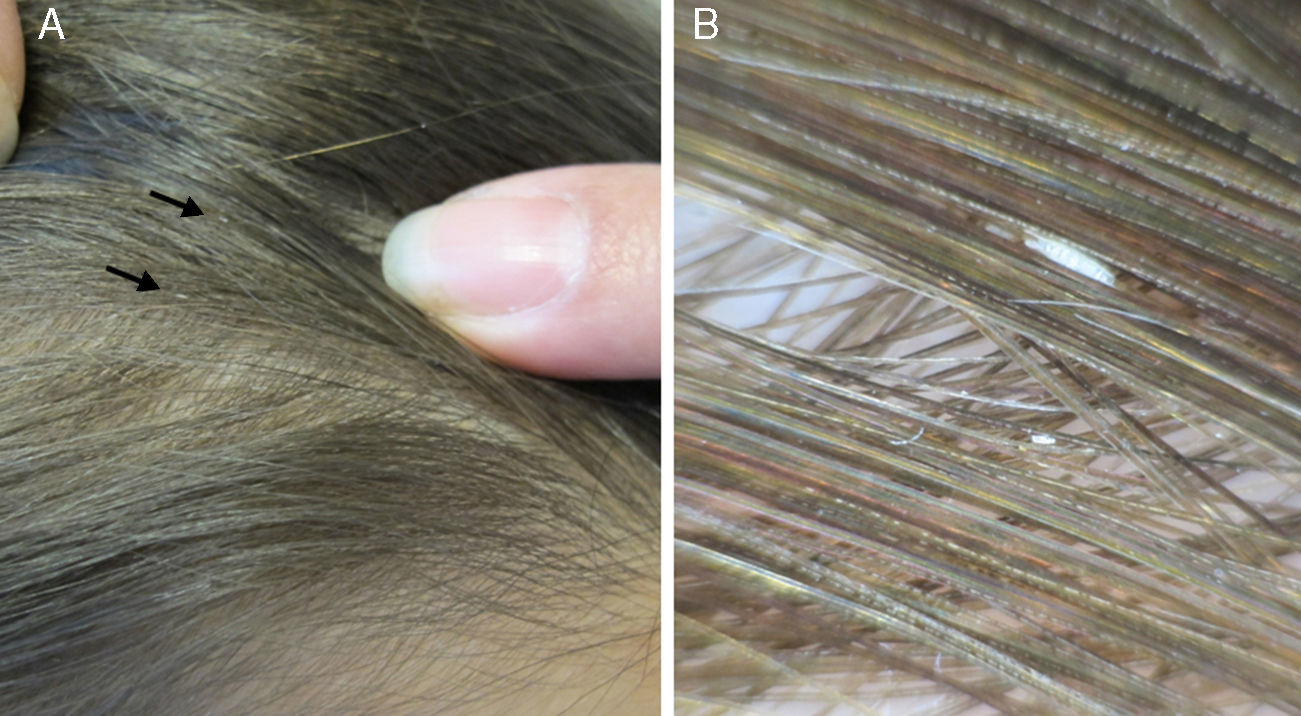
A la exploración física se observaron estructuras blanquecinas de 1-4mm de longitud situadas en los tallos pilosos, a unos 3-5cm de la superficie cutánea del cuero cabelludo, en las regiones frontal y temporal (fig. 1 A). Con la dermatoscopia se apreciaron segmentos tubulares de un material blanquecino, brillante, que envolvía los tallos pilosos (fig. 1 B). Estas pequeñas masas podían desplazarse con facilidad a lo largo de cada pelo. La prueba de pilotracción fue negativa, y no presentaba alteraciones estructurales del tallo piloso ni placas alopécicas. La superficie de la piel era de características normales, sin signos inflamatorios ni descamación.
Con el diagnóstico de VP se pautó un champú de urea al 5% y se aconsejó evitar los peinados que traccionaran en exceso el pelo. En la revisión a los 4 meses se evidenció una cierta mejoría.
Las VP se clasifican en primarias y secundarias. En las primarias, o idiopáticas, no existe ninguna dermatosis de base en el cuero cabelludo. Estos casos podrían deberse a la tracción persistente del pelo. Los moldes se encontrarían en las zonas de máxima tracción del peinado, es decir, en la región fronto-temporal de las mujeres que utilizan «colas de caballo» y en la línea media sagital en las de 2 trenzas. Las células de las capas radiculares del pelo, debido a la intensa fuerza de tracción, se acumulan en el infundíbulo. Poco a poco se va formando un tapón de queratina que se ve arrastrado por el crecimiento del pelo hacia el exterior, a modo de funda. En las formas secundarias se asocia un proceso descamativo o inflamatorio del cuero cabelludo como la psoriasis, el liquen plano, el pénfigo vulgar, la alopecia por tracción o la dermatitis seborreica (falsa tiña amiantácea)2,4,5. Algunos autores han sugerido que el uso de sprays para el pelo y el Propionibacterium acnes desempeñan un papel en la etiopatogenia de este proceso3.
El diagnóstico diferencial debe establecerse con la tricomicosis axilar (infección bacteriana por Corynebacterium que afecta el pelo de axilas y pubis), la piedra blanca (micosis causada por Trichosporon beigelii), las escamas producidas por la dermatitis seborreica, los restos de geles capilares, la triconodosis y las alteraciones estructurales del cabello que cursan con aumento de la fragilidad capilar como el moniletrix y la tricorrexis nudosa4,6. Sin embargo, la PC es la entidad que genera mayor confusión con las VP. Para evitar un diagnóstico erróneo debemos fijarnos en2,4:
- 1.
Grupo de edad. La PC afecta más a niños o niñas entre los 5 y 12 años, y la VP a niñas de 2 a 8 años.
- 2.
Sintomatología. El prurito intenso del cuero cabelludo, síntoma cardinal en la PC (ausente en los primeros días), no está presente en las VP. En la infestación el rascado continuo genera excoriaciones, y con frecuencia impetiginización y linfoadenopatías cervicales.
- 3.
Localización. La PC afecta sobre todo la región occipital y la zona retroauricular, frente a la zona fronto-temporal en las VP (fig. 2 A).
- 4.
Adherencia. A diferencia de las VP, que se deslizan con facilidad a lo largo del tallo, las liendres o huevos no pueden desprenderse del tallo piloso al estar firmemente unidas a él por una sustancia cementante. Incluso seguirán adheridas una vez hayan eclosionado y el huevo quede vacío.
- 5.
Otros datos: la PC presenta oscilaciones estacionales y puede haber convivientes o compañeros del colegio afectos.
- 6.
Dermatoscopia: la exploración con lupa, el examen microscópico y en la actualidad el dermatoscopio se emplean para distinguir ambos procesos. En vez de apreciarse estructuras tubulares que envuelven el tallo piloso, en la PC se ven otras masas ovaladas, correspondientes a las liendres, que se disponen formando un ángulo agudo con el pelo (fig. 2 B). En la PC la identificación de liendres localizadas a pocos milímetros de la superficie cutánea sugieren infestación activa. El pediculus humanus variedad capitis (piojo de la cabeza) tiene una longitud de 2 a 4mm y su cuerpo es alargado, pero son muy difíciles de ver, ya que suelen ser escasos y casi transparentes, a no ser que se hayan alimentado recientemente6,7. La dermatoscopia, además de facilitar el diagnóstico, permite monitorizar el éxito o no del tratamiento, diferencia entre los huevos que contienen ninfas (infestación activa), marronáceos, y los vacíos de color traslúcido-blanquecino8,9.
Para solucionar las VP primero hay que eliminar posibles causas como la tracción del peinado o, en los casos secundarios, la dermatosis asociada2. También se deben emplear champús y lociones queratolíticas como la solución de ácido retinoico al 0,025% y el aceite salicilado al 5%, o métodos físicos como el cepillado, no enérgico, con peines de dientes finos3,10.
En conclusión, es importante conocer las características clínicas y dermatoscópicas que permiten diferenciar las VP de las liendres, y así evitar ansiedad al paciente y a los familiares, y el uso de tratamientos repetidos innecesarios que generen resistencias en el futuro a los pediculicidas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.